
6 курс / Кардиология / Аритмии_сердца_Механизмы,_диагностика,_лечение_в_3_х_томах_Том_2
.pdf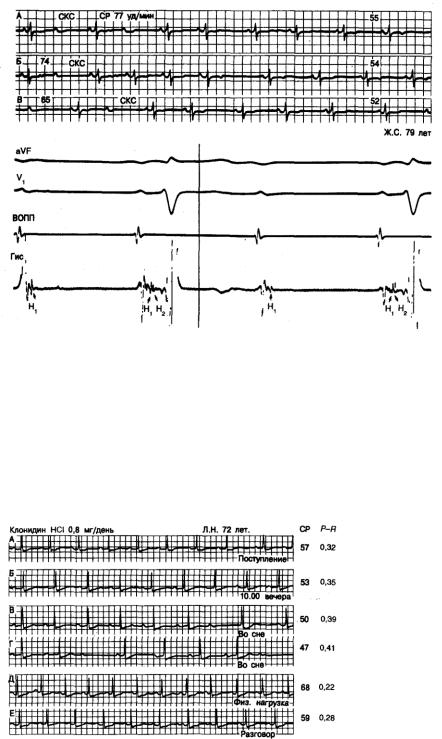
Рис. 3.11. Три фрагмента ЭКГ (верхняя часть рисунка) и ЭГ пучка Гиса (нижняя часть рисунка), полученные у больного 79 лет с жалобами на обмороки и головокружения. Основной тип АВ-проведения 2:1 с нормальными QRS, наблюдаемый в начале фрагментов А, Б и В, где синусовый ритм (СР) превышает 65 уд/мин, внезапно меняется на проведение 1:1 без каких-либо изменений интервалов Р—R, когда синусовый ритм замедляется при стимуляции каротидного синуса (СКС). Такое поведение АВ-проведения (по типу «все или ничего») предполагает наличие блокады на уровне, пучка Гиса, что было впоследствии подтверждено при электрографии пучка Гиса (Гис), обнаружившей расщепленные Н-потенциалы (Н1 и Н2). После блокированных Р-волн присутствует только H1, что указывает на локализацию блока в средней части основного ствола пучка Гиса. ВОПП — верхняя область правого предсердия.
Рис. 3.12. Признаки АВ-блокады у гипертензивного больного 72 лет, получающего гидрохлорид клонидина. А—Г — увеличение интервала Р—R и появление отдельных периодов Венкебаха; справа показаны соответствующая частота синусового ритма (СР) и длительность интервалов Р—R. Увеличение Р—R и возникновение периодов Венкебаха коррелируют с замедлением СР, что четко указывает на вагусный механизм. Д и Е — уменьшение Р—R при учащении СР вследствие слабого движения нижними конечностями в постели и разговора с посетителями.
Два явления, характерные для АВ-узла, способны изменить степень АВ-блокады интересным и, казалось бы, непредсказуемым образом. Первое явление — альтернирующая периодика Венкебаха, обусловленная поперечной диссоциацией в АВузле с двумя различными типами проводимости в верхней и нижней частях узла [12]. Степень блокады в верхней половине АВ-узла, как правило, выше (периодика
Венкебаха 2:1), чем в нижней (периодика Венкебаха 3:2 или 3:4). В результате каждая вторая Р-волна блокируется в верхней части узла и в нижнюю часть попадает только половина предсердных волн. Второе явление — так называемая продольная диссоциация, или наличие двух проводящих путей в АВ-узле (рис. 3.13) [13, 14]. В этом случае АВ-узел содержит два разных продольных пути, один из которых характеризуется длительной рефрактерностью и быстрым проведением, а другой — непродолжительной рефрактерностью и медленным проведением. Р-волны, приходящие относительно рано, и преждевременные предсердные возбуждения проводятся в желудочки по пути с более коротким рефрактерным периодом и большим временем проведения, вызывая длительный интервал Р—R. Р-волны, приходящие позднее, проводятся по обоим путям, однако они быстрее достигают желудочков, проходя по пути с большим рефрактерным периодом и быстрым проведением. Переход от короткого к большому интервалу Р—R (от 0,16—0,22 до 0,36—0,45 с в нашем исследовании у 6 больных) может происходить резко и непредсказуемо. Однако блокада одного пути с последующим переходом к другому часто обусловлена скрытым проведением предсердных или желудочковых экстрасистол по первому пути (см. рис. 3.13). В других случаях периодика Венкебаха, имеющая место в одном из путей, в конце концов приводит к блокаде очередного импульса, давая тем самым возможность другому пути «проявить себя». У больных с двумя группами интервалов Р—R редко развивается спонтанная АВ-узловая циркуляторная тахикардия, хотя субстрат для такой тахикардии всегда имеется. Наиболее вероятное объяснение этого факта заключается в том, что оба пути вовлекаются в антероградное проведение Р-волн и поэтому ни один из них полностью не восстанавливается и не является свободным для ретроградного проведения и замыкания тахикардической цепи. Если в одном из путей развивается антероградный односторонний блок, выше легко возникает тахикардическая замкнутая цепь. И наоборот, у лиц с частыми эпизодами АВ-узловой циркуляторной тахикардии редко обнаруживаются две группы интервалов Р—R, поскольку в быстром пути существует антероградный односторонний блок проведения.
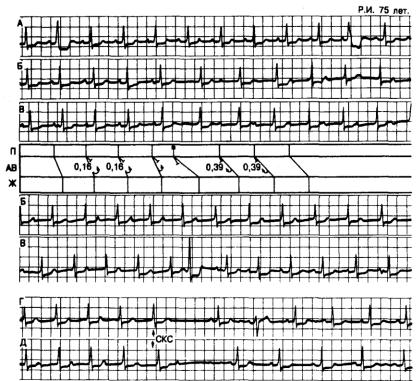
Рис. 3.13. ЭКГ, полученные у больной 75 лет через 2 нед после успешной операции аортокоронарного шунтирования.
А — отмечаются два варианта интервала Р—R: 0,16 и 0,39 с. Б и В — переход от короткого интервала Р—R к длинному вследствие ранней предсердной деполяризации (звездочка на лестничной диаграмме). Преждевременный предсердный импульс не может проводиться по пути с длительным рефрактерным периодом; он переключается на путь с коротким рефрактерным периодом и успешно проводится с продолжительным интервалом Р—R. С этого момента проведение осуществляется по медленному пути. Наличие проведения только по одному из путей в определенный момент времени предполагает скрытое ретроградное проникновение
возбуждения в непроводящий путь всякий раз, когда проводящий путь успешно преодолен. Г и Д — переход от длинного интервала Р—R к короткому вызывается желудочковой экстрасистолой, что обусловливает скрытое ретроградное проведение по медленному пути. Е и Ж — при стимуляции каротидного синуса (СКС) проведение по медленному пути в течение первых пяти сокращений переключается на быстрый путь. На пике вагусной стимуляции одна Р-волна полностью блокируется (т.е. блокируется в обоих путях). Возникшая в результате пауза позволяет быстрому пути возобновить проведение после паузы.
Хронология атриовентрикулярной блокады
В этом разделе будут рассмотрены следующие формы АВ-блокады:
1)постоянная;
2)острая, или транзиторная (преходящая);
3)перемежающаяся (приступообразная);
4)вызванная и ятрогенная.
Постоянная АВ-блокада
При постоянной АВ-блокаде фиксированная степень блокады отмечается на всех полученных кривых, что отражает стабильное анатомическое повреждение. Блок может локализоваться в АВ-узле, общем стволе пучка Гиса (например, при распространении процесса кальцификации или фиброза от аортального или митральных колец, дегенераций или кальцификации центрального фиброзного тела, так называемой болезни Лева, врожденном разрыве общего ствола пучка Гиса, хроническом миокардите) или в ножках пучка Гиса (например, при дегенеративных процессах, ишемии, инфильтративных процессах, таких как амилоидоз).
Острая, или транзиторная, АВ-блокада
Острую, или транзиторную, АВ-блокаду трудно наблюдать без мониторирования больного. АВ-узловая блокада (полная или неполная) может длиться не более нескольких секунд, в течение которых падение кровяного давления активирует мощные рефлексы, приводящие к симпатической стимуляции, вагусному торможению или их комбинации, в результате чего проведение восстанавливается. Острая АВблокада, возникающая в АВ-узле, частично или полностью опосредуется автономной нервной системой. Полная АВ-блокада в первые несколько минут острого инфаркта миокарда задненижней локализации и во время болевого приступа стенокардии Принцметала служит примером транзиторной АВ-блокады, при которой возникающая брадикардия может привести к желудочковой эктопии, тахикардии и даже фибрилляции. Транзиторная полная АВ-блокада, наблюдаемая при инъекции контрастного вещества в правую коронарную артерию, имеет в основном вагусную природу и может быть предупреждена предварительным назначением атропина. Чисто вагусная АВ-блокада в отсутствие повреждения АВ-узла заслуживает специального рассмотрения. Особенно впечатляет многообразие ее форм, возникающих при сильных вазовагальных реакциях и во время рвоты. Такая блокада, возникающая в АВ-узле, может быть полной или неполной. АВ-блокада, вызванная массажем каротидного синуса, также является прототипом вагусного блока; ее выраженность может варьировать от первой степени до полного блока. Так, называемая постуральная блокада сердца, изредка наблюдаемая у детей, имеет вагусную природу и возникает обычно в положении лежа, исчезая при принятии вертикального положения тела. У некоторых людей с повышенным вагусным тонусом необъяснимые или вазовагальные опосредованные рефлексы могут привести к значительному замедлению синусового ритма и АВ-узловой блокаде I или II степени. Лечение некоторых таких пациентов (особенно преклонного возраста) иногда неоправданно проводится с помощью постоянного стимулятора. Пожалуй, наиболее интересный вариант вагусной АВблокады наблюдается у некоторых больных с дыханием Чейна—Стокса. Повышение

вагусного тонуса, имеющее место в фазу гиперпноэ циклов Чейна—Стокса, может вызвать АВ-блокаду II или даже III степени, которая устраняется введением атропина [15].
Интермиттирующая АВ-блокада
Как АВ-узловая, так и подузловая блокада может иметь приступообразный характер. Плавные изменения степени блока в АВ-узле вполне обычны и связаны, как правило, с вариациями вегетативного тонуса, чаще всего сопровождающимися изменениями синусового ритма. При этом величина интервалов Р—R остается больше нормы даже при наилучшем предсердно-желудочковом проведении (см. рис. 3.8 и 3.12). При внутрипучковом и трехпучковом блоках, напротив, внезапные изменения степени блокады являются правилом, а длительность интервалов Р—R между эпизодами блокады часто бывает нормальной (см. рис. 3.3—3.5 и 3.11). При подузловых блокадах изменения частоты предсердного ритма, вызванные физиологическими стимулами, могут внезапно изменить степень блокады и характер АВ-проведения (см. рис. 3.11). Не менее выраженные вариации степени подузловой блокады наблюдаются часто в отсутствие явных физиологических причин. Невыявляемые изменения кровоснабжения проводящей системы могут быть важным фактором, определяющим характер проведения. Тип блокады, показанный на рис. 3.14, представляется достаточно интересным в этом отношении. У мужчины 34 лет с острым инфарктом миокарда передней стенки наблюдалась приступообразная блокада левой ножки пучка Гиса. Кроме того, проведение отдельных предсердных импульсов в желудочки неожиданно блокировалось, что соответствует блокаде типа Мобитц II. Возникновение блокады левой ножки (БЛН) соответствовало также снижению кровяного давления с 110/85 до 90/70. Был сделан вывод, что падение АД и, следовательно, перфузионного давления в коронарных сосудах, ответственно за блокаду левой ножки, а иногда и обеих ножек. Для проверки этой гипотезы АД быстро снизили путем массажа каротидного синуса. БЛН появлялась в начале снижения кровяного давления и исчезала при возвращении кровяного давления к исходному уровню. Возникновение и исчезновение БЛН происходило, когда кровяное давление пересекало уровень 85/60. Недостаточно высокое перфузионное давление в коронарных сосудах может быть более частой причиной нарушений проведения во время острых приступов коронарной болезни, чем это принято считать. Другим возможным проявлениям данного феномена может быть так называемая постэкстрасистолическая полная АВблокада. Рис. 3.15 показывает возникновение полной АВ-блокады вслед за предсердными экстрасистолами при АВ-проведении 1:1 у больного, пережившего острый инфаркт миокарда нижней стенки, осложнившийся БПН. Анализ уровня давления
в плечевой артерии показывает, что диастолическое АД в |
момент деполяризации |
пучка Гиса после первой постэкстрасистолической волны Р |
составило всего 58 мм |
рт. ст. — предположительно недостаточно для нормальной функции левой ножки пучка. Хотя и в этом, ив предыдущем случае нельзя исключить наличия блока в фазу 4, интервал Н—Н после предсердной экстрасистолы был лишь на 20—80 мс больше базового интервала Н—Н; этого, вероятно, недостаточно, чтобы заподозрить чрезмерную диастолическую деполяризацию. Как видно на рис. 3.14, БЛН исчезает через несколько сокращений после окончания вызванного вагусом замедления ритма и возвращения частоты сердечного ритма к исходному уровню.

Рис. 3.14. Фрагменты записи в отведениях II и V1 с одновременной регистрацией артериального давления (АД) в плечевой артерии у больного 34 лет с острым передним инфарктом миокарда.
Стимуляция каротидного синуса (СКС) начинается после шестого сокращения. Замедление синусового ритма сочетается с одновременным возникновением блокады левой ножки пучка Гиса и значительным падением кровяного давления. Падение перфузионного давления в коронарных сосудах в результате вагусной стимуляции является предполагаемой причиной нарушений проведения в левой ножке пучка. Другая возможная причина — замедление синусового ритма, приводящее к выраженной деполяризации в фазу 4. Однако продолжительность замедления кажется недостаточной (наибольший период 0,85 с) для возникновения блока в ходе фазы 4.
Рис. 3.15. Повторные эпизоды полной АВ-блокады после острого инфаркта миокарда нижней стенки, осложненного блокадой правой ножки пучка Гиса, у больного 56 лет.
Как было обнаружено при тщательном мониторинге, этим эпизодам неизменно предшествуют предсердные экстрасистолы (ПЭ; показано стрелками). Предсердные импульсы, следующие непосредственно за ПЭ, блокируются, как и многие последующие Р-волны. Интервал времени между преждевременной предсердной деполяризацией и следующей синусовой Р-волной лишь незначительно превышает основной период синусовой активности (0,64 против 0,60 с). Представляется маловероятным, что 0,04-секундное увеличение периода может быть достаточным для возникновения блока в левой ножке пучка во время фазы 4. Наличие гемодинамического механизма, связанного с неадекватным перфузионным коронарным давлением, кажется более приемлемым объяснением блокады. Одновременная регистрация давления в плечевой артерии и потенциалов пучка Гиса при полной АВ-блокаде показала, во-первых, что блокада является подузловой (а именно: двусторонней блокадой правой ножки пучка Гиса) и, во-вторых, что АД 114/65, зарегистрированное при проведении 1:1, упало до 80/62 во время ПЭ. Далее давление продолжало снижаться и к моменту активации пучка Гиса после первой постэкстрасистолической синусовой Р-волны составило 58 мм рт. ст. Вполне вероятно, что столь низкое перфузионное давление (58 мм рт. ст.) было недостаточным для нормального проведения по блокированной левой ножке пучка. Нарушение проведения в левой ножке добавилось таким образом к существующей блокаде правой ножки, что вызвало полную АВ-блокаду. Дальнейшее падение перфузионного давления во время длительной желудочковой диастолы ответственно за блок последующих Р-волн.

Рис. 3.16. ЭКГ и ЭГ больной 71 года с коронарной болезнью, которая была госпитализирована для проведения операции аортокоронарного шунтирования.
Перед операцией на ЭКГ наблюдалась приступообразная блокада левой ножки пучка Гиса, обычно возникавшая при частоте синусового ритма более 66 уд/мин (две верхние записи). После операции появились признаки блокады правой ножки и АВ-проведение 2:1 (средний фрагмент). На электрограмме пучка Гиса интервал Н—Q составил 60 мс при проведении 1:1 и блокаде левой ножки пучка Гиса. В большей части записи, однако, превалирует АВ-проведение 2:1 с блокадой правой ножки пучка. Блок возникал ниже пучка Гиса, поскольку Н-потенциалы наблюдались после блокированных Р-волн. Преходящая блокада правой ножки пучка Гиса, которая иногда возникала после аортокоронарного шунтирования, очевидно, накладывалась на предшествующую блокаду левой ножки и изменяла отношение проведения 1:1 на 2:1. Уменьшение интервала Н—Q в неблокированных сокращениях до 37 мс, вероятно, отражает улучшенное проведение в левой ножке, обусловленное замедлением ритма вследствие АВ-проведения 2:1. Предсердная экстрасистола, наблюдаемая при отношении 2:1, проводится в желудочки с признаками блокады левой ножки. Этот импульс проводится по правой ножке пучка Гиса, но с очень большим интервалом Н—Q (305 мс).

Рис. 3.17. ЭКГ и ЭГ больного 22 лет с пролапсом митрального клапана. а—на ЭКГ во II стандартном отведении (первые 6 фрагментов) и в отведении V1 (последний фрагмент) отмечаются необъяснимое увеличение интервалов P-R и блокированные волны Р, возникающие, на первый взгляд, случайно. Кроме того, обнаруживаются экстрасистолы АВ-соединения с нормальными или аберрантными комплексами QRS. Р-волны, следующие за этими экстрасистолами, либо проводятся с большими интервалами P-R, либо не проводятся совсем. Тщательный анализ связи между проявляющимися АВ-экстрасистолами (АВЭ) и участками, имеющими признаки нарушенного АВ-проведения, выявил наличие парасистолического фокуса в АВ-соединении или в пучке Гиса с базовым периодом от 0,91 до 0,94 с, соответствующим частоте 66 уд/мин. Проявляющиеся или распространяющиеся и нераспространяющиеся разряды из АВ-соединения оказывают одинаковое замедляющее или блокирующее влияние на следующие за ними Р-волны в зависимости от их близости. (Стрелки, направленные вверх, показывают АВ-разряды, распространяющиеся в желудочки и вызывающие появление комплексов QRS а стрелки, направленные вниз, указывают локализацию АВ-разрядов, которые не смогли пройти в желудочки, но тем не менее оказали свое влияние на АВ-проведение за счет скрытого распространения в АВузле.) Все АВ-разряды, возникающие в пределах 0,48 с после предшествующего комплекса QRS, не проводятся в желудочки, однако деполяризуют АВ-узел и нарушают проведение Р-волн. АВ-разряды, возникающие позднее чем через 0,48 с после QRS, успешно проводятся в желудочки, правда, иногда с аберрантными комплексами, б
— на ЭГ пучка Гиса два АВ-разряда (сокращения 2 и 4 на верхней кривой: один — с морфологическими признаками блокады правой ножки пучка, другой—с блокадой левой ножки В этих двух сокращениях отсутствуют предсердные волны перед Н-потенциалами (стрелки), а интервалы H—Q аномально увеличены, что указывает на заболевание желудочковой проводящей системы. На нижней кривой отмечаются еще два АВразряда (6 и 8): один — с почти нормальным комплексом QRS, другой — с признаками блокады левой ножки пучка. Интервал между этими двумя разрядами точно такой же, как между АВ-разрядами на верхней кривой (Гис2—Гис4 и Гис6— Гис8 =0,932 Х 2), что соответствует кратчайшему парасистолическому интервалу в верхней части рисунка (а). Таким образом, видимый АВ-блок обусловлен нераспространяющимися разрядами из АВсоединения или пучка I иса, возникающими в форме парасистолии с собственной частотой 66 уд/мин.
Вызванная и ятрогенная АВ-блокада
АВ-блокада I и II степени наблюдалась у ряда больных, получавших гидрохлорид клонидина в качестве антигипертензивного средства (см. рис. 3.12). Мы наблюдали случаи неполной и даже полной АВ-блокады на уровне АВ-узла после назначения кальциевых блокаторов (в частности, верапамила) в дозах, обычно используемых для контроля желудочкового ритма при мерцании предсердий. Очень хорошо известна АВ-узловая блокада, вызываемая бета-блокаторами. Не менее известна и ятрогенная АВ-блокада, развивающаяся во время катетеризации правого сердца у больных с предшествующей БЛН. У всех больных, имеющих признаки БЛН на контрольных ЭКГ, до проведения катетеризации правого сердца следует использовать катетер для профилактической стимуляции правого желудочка. Менее широко признаваемой формой ятрогенной АВ-блокады является блокада, возникающая в течение 48 ч после аортокоронарного шунтирования у больных с предсуществующей БЛН. Блокада правой ножки (БПН), транзиторно возникающая в 5—10 % случаев после аортокоронарного шунтирования, приводит к АВ-блокаде II степени или полной блокаде сердца за счет добавления БПН к уже существующей БЛН (рис. 3.16).
Несомненно, |
наиболее интересным |
типом вызванной АВ-блокады является |
||||
блокада, |
которая |
развивается |
в |
результате |
местного |
распространения |
нераспространяющихся экстрасистол из пучка Гиса [16]. В этой ситуации пучковые экстрасистолы не могут активировать желудочки, но они вызывают достаточную рефрактерность в пучке Гиса или АВ-узле, что позволяет замедлить или блокировать
проведение следующего предсердного импульса (рис. 3.17). В |
нашем исследовании |
у |
б больных с АВ-блокадой, вызванной нераспространяющимися |
экстрасистолами |
из |
пучка Гиса, во всех случаях наблюдались признаки пучковой парасистолии. Проявляющиеся пучковые и желудочковые экстрасистолы также нарушают нормальное проведение через АВ-узел (скрытое проведение), однако в этом случае причина блокады ясно видна на ЭКГ. Предсердные экстрасистолы, как правило, не вызывают замедления или блокирования последующих Р-волн, поскольку они почти всегда проникают в синусовый узел, перезапускают его (некомпенсаторная пауза) и задерживают следующий синусовый разряд, в результате чего АВ-узел успевает полностью восстановить свою возбудимость.
Неин вазивное определение локализации и природы нарушений п роведен ия
Вклад инвазивных электрофизиологических исследований и электрографии пучка Гиса в понимание внутрисердечного проведения настолько велик и фундаментален, что применение этих методов в случаях нарушений предсердно-желудочкого и внутрижелудочкового проведения стало действительно незаменимым [7]. Спекуляции по поводу определения типа и локализации АВ-блокады без получения данных электрографии пучка Гиса могут поэтому показаться занятием весьма несерьезным. Однако инвазивные исследования с гисографией и предсердной стимуляцией бывают иногда трудновыполнимыми или невозможными по медицинским, личностным, техническим или экономическим причинам.

Рис. 3.18. Одновременная ЭКГ в отведениях I и V1 (верхние кривые) и ЭГ пучка Гиса (нижняя кривая) у больной 73 лет с головокружениями и обмороками выявляют нормальные комплексы QRS при отношении АВпроведения 2:1 или 3:1.
Периоды Венкебаха ни разу не были обнаружены за 3-дневный период непрерывного мониторного наблюдения. Несмотря на нормальную ширину комплексов QRS, АВ-узловой блок исключается ввиду отсутствия периодики Венкебаха. На ЭГ пучка Гиса отмечаются Н-потенциалы после блокированных Р-волн. Во время первых попыток регистрации активности пучка Гиса не удавалось обнаружить Н-потенциалы после блокированных Р-волн, поэтому диагноз АВ-узловой блокады казался неизбежным. Однако неоднократное изменение положения катетера в конце концов позволило получить показанную здесь кривую. Был сделан вывод, что блок действительно локализуется в основном стволе пучка Гиса, включая ею верхние области. При дистальном положении катетера было невозможно зарегистрировать Н-потенциалы после блокированных Р- волн, что симулировало АВ-узловую блокаду. Перемещение катетера в конце концов позволило зарегистрировать активность самых верхних областей пучка Гиса, расположенных проксимально по отношению к месту блока.
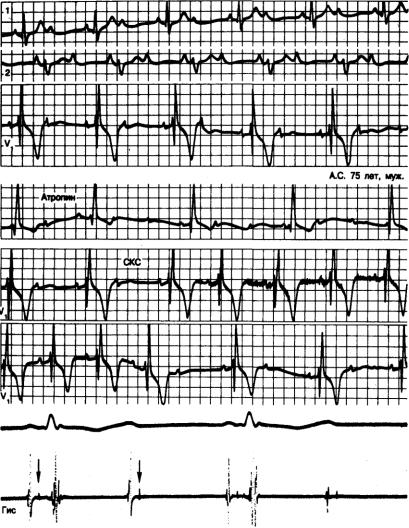
Рис. 3.19. Одновременная ЭКГ в отведениях I, II и V1 у больного 73 лет с жалобами на приступы головокружения и синкопэ показывает стабильное АВ-проведение 2:1 с блокадой правой ножки пучка Гиса и отклонением оси сердца влево.
Атропин вызывает полную АВ-блокаду, в то время как стимуляция каротидного синуса (СКС) нормализует проведение с АВ-отношением 1:1. Переходы от 2:1 к 1:1 и обратно скачкообразны. Периоды Венкебаха не обнаруживаются. Интервалы Р—R всегда остаются нормальными независимо от характера АВпроведения. Электрограмма пучка Гиса (в нижней части рисунка) подтверждает подузловую локализацию блока. Тип проведения, обнаруженный в этом случае трехпучковой блокады, проявляется одинаково во всех случаях блока с такой локализацией. Следует отметить идентичность характера АВ-проведения при блоке в пучке Гиса, в обеих его ножках и на уровне трех его ветвей.
