
4 курс / Медицина катастроф / Хирургия_катастроф_Мусалатов_Х_А_
.pdf61
Транспортная иммобилизация выполняется с применением как стандартных транспортных шин, так и гипсовых повязок, что позволяет лучше смоделировать повязку и тем самым сделать иммобилизацию более полноценной и комфортной для пострадавшего.
4.4.5.Специализированная медицинская помощь
Внекоторых ситуациях при оказании квалифицированной помощи некоторые пострадавшие могут быть не полностью выведены из шока. Это обусловлено несколькими причинами.
1. При большом потоке пострадавших и сокращении объема помощи до проведения лишь мероприятий первой очереди. В этом случае пострадавшие могут быть вынужденно эвакуированы санитарным транспортом по достижении компенсации шока.
2. При непротяженных эвакуационных путях, достаточной обеспеченности санитарным транспортом (прежде всего авиационным, обеспечивающим наименее травматичную транспортировку) и наличии реанимационно-анестезиологических бригад сопровождения. Пострадавших эвакуируют, не дожидаясь выведения из шока. В пути им проводится весь комплекс противошоковых мероприятий, в том числе при необходимости — лечебный наркоз. По этой схеме могут быть транспортированы даже пациенты, только что перенесшие операцию и находящиеся на продленной вентиляции легких.
3. Некоторые виды шока, даже при адекватной терапии, длятся до нескольких суток. При этом существует реальная опасность развития острой почечной недостаточности с возникновением необходимости проведения экстракорпоральной детоксикации (гемодиализ, гемосорбция). Таких пострадавших целесообразно в ранние сроки доставить в специализированное лечебное учреждение, где необходимая помощь будет оказана более полноценно.
4. Как уже подчеркивалось, шок, особенно декомпенсированный, сопровождается значительными нарушениями гомеостаза (от кислотно-основного состояния и белкового баланса до иммунного статуса), а также развитием сердечной недостаточности, пневмонии, мозговых нарушений гипоксического генеза и др. Поэтому, строго говоря, стабилизация гемодинамики у пациента означает завершение борьбы не с шоком вообще, а лишь с его ранними проявлениями, непосредственно угрожавшими жизни. Далее начинается этап борьбы с осложнениями и полноценной коррекции гомеостаза, занимающий от нескольких дней до нескольких недель, а затем — реабилитации. Все это входит в задачи специализированной медицинской помощи.
Противошоковую терапию, проводившуюся при оказании квалифицированной медицинской помощи, при наличии соответствующих показаний продолжают. Однако появляются широкие возможности не только клинического, но и лабораторного, и инструментального обследования пациента. Это позволяет объективизировать оценку эффективности проводимой терапии и вовремя скорректировать ее, а также провести додиагностику повреждений, которые, возможно, не были распознаны ранее. Могут быть использованы такие методы исследования, как рентгенография (в том числе контрастные исследования), лапароскопия, магнитно-резонансная томография (особенно при травматической коме) и др.
Из дополнительных лабораторных исследований, имеющих важное значение при оказании специализированной помощи пострадавшим с шоком и его последствиями, можно выделить определение водно-электролитного и белкового баланса, состояния свертывающей системы крови (коагулограмма).
Таким образом, за исключением большого числа пострадавших и широкого спектра имеющихся у них повреждений, оказание специализированной медицинской помощи аналогично повседневной работе отделений реанимации и интенсивной терапии скоропомощ-ных стационаров.
Вопросы для самоконтроля
1. Укажите общий патогенетический фактор, в равной степени присущий шоку, развивающемуся при множественной скелетной травме, повреждении крупного сосуда с массивной кровопотерей, токсическом поражении.
а) болевой синдром; б) гиповолемические расстройства;
в) нарушение функции внешнего дыхания.
62
2.Какие из перечисленных клинических признаков могут быть использованы для оценки состояния гемодинамики?
а) температура кожи конечностей; б) центральное венозное давление; в) почасовой диурез;
г) ректально-кожный градиент температуры; д) артериальное давление.
3.Какие фазы выделяются в развитии шока?
а) обратимая декомпенсированная; б) субкомпенсированная; в) необратимая декомпенсированная;
г) обратимая компенсированная.
4. Шоковый индекс — это:
а) отношение частоты пульса к центральному венозному давлению; б) отношение систолического артериального давления к частоте пульса;
в) отношение частоты пульса к систолическому артериальному давлению; г) отношение систолического артериального давления к диастолическому;
д) отношение систолического артериального давления к центральному венозному давлению.
5.Что лежит в основе развития респираторного дистресс-синдрома взрослых? а) напряженный пневмоторакс; б) асфиксия; в) интерстициальный отек легких;
г) ранение легкого.
6.Что является общим в развитии уремической, травматической и гипотермической комы? а) механическое повреждение или сдавление вещества головного мозга; б) воздействие на головной мозг эндотоксинов; в) гипоксия головного мозга; г) длительная стадия возбуждения.
7.Внутривенные инфузии как элемент противошоковой терапии проводятся при оказании: а) первой медицинской помощи; б) доврачебной помощи; в) первой врачебной помощи;
г) квалифицированной помощи; д) специализированной помощи.
8.При оказании первой врачебной помощи пострадавшие с декомпенсированным обратимым шоком должны
быть:
а) задержаны для выведения из шока и последующей эвакуации; б) задержаны для перевода шока в компенсированную фазу и последующей эвакуации;
в) немедленно эвакуированы с проведением противошоковых мероприятий по пути; г) задержаны для проведения симптоматической терапии.
9.При оказании квалифицированной помощи пострадавшие с обратимым декомпенсированным шоком и повреждением тонкой кишки без признаков внутрибрюшного кровотечения должны быть направлены:
а) в операционную для экстренной операции; б) в противошоковую для проведения противошоковой терапии;
в) в госпитальную для проведения инфузионной терапии и подготовки к операции.
10.Какие из перечисленных мероприятий должны быть выполнены в комплексе противошоковой терапии при оказании первой врачебной помощи?
а) инфузионная терапия; б) транспортная иммобилизация;
в) остановка внутрибрюшного кровотечения; г) новокаиновые блокады.
63
Глава 5. Реанимационные мероприятия при катастрофах
5.1. Терминальные состояния
При рассмотрении вопросов, связанных с проведением реанимационных мероприятий при катастрофах, необходимо четко разграничить понятия «реанимация» и «интенсивная терапия». Термин «интенсивная терапия» подразумевает коррекцию угрожающих жизни нарушений (гиповолемия, водно-электролитный дисбаланс, интоксикация), возникающих при шоке, коме, острой дыхательной недостаточности и др. Реанимация (от лат. reanimatio — оживление) — комплекс мероприятий, направленных на восстановление жизненно важных функций и проводимых при наступлении у пациента терминального состояния (критического уровня расстройства жизнедеятельности с катастрофическим — ниже 50 мм рт. ст. — падением артериального давления, глубокими нарушениями газообмена и метаболизма) и клинической смерти (остановке сердечной и дыхательной деятельности).
Причины развития терминального состояния и клинической смерти могут быть различными (массивная кровопотеря, закупорка дыхательных путей, механические повреждения жизненно важных органов и др.), однако во всех случаях отмечается выраженная гипоксия.
Воснове процесса умирания организма лежит та или иная форма гипоксии.
Всвязи с этим главной задачей реанимации должно являться обеспечение достаточной оксигенации тканей, а значит прежде всего — восстановление адекватного дыхания, кровообращения и насыщения крови кислородом.
По классификации, предложенной акад. В. А. Неговским, процесс умирания включает в себя 3 периода.
1. Предагональное состояние характеризуется общей заторможенностью при спутанности сознания и двигательном возбуждении; АД не определяется; пульс пальпируется только на сонных и бедренных артериях; выраженная одышка, сменяющаяся брадипноэ; цианоз, бледность кожных покровов и слизистых оболочек; анурия. В конце предагонии происходит снижение возбудимости дыхательного центра — наступает терминальная пауза, длящаяся от нескольких секунд до 3—4 мин (дыхание отсутствует, брадикардия, ширина зрачков возрастает, реакция зрачков на свет и корнеальные рефлексы исчезают).
2. Агональное состояние. Последняя короткая вспышка жизнедеятельности. После возможного весьма кратковременного восстановления сознания и глазных рефлексов они полностью исчезают. Пульс на крупных артериях резко ослаблен, на ЭКГ — признаки гипоксии и нарушения сердечного ритма. Отмечается патологическое дыхание, которое может быть двух видов: судорожное, большой амплитуды (2—6 в 1 мин), и слабое, редкое, поверхностное, малой амплитуды. Агония завершается последним вдохом (последним сокращением сердца) и переходит
вклиническую смерть.
3. Клиническая смерть характеризуется прекращением сердечной и дыхательной деятельности, а также резким угнетением функции головного мозга, что проявляется в виде триады обычно легко определяемых клинических признаков:
—асистолия (ее признаком является отсутствие пульсации на сонной и бедренной артериях);
—апноэ;
—кома (отсутствие сознания), а также расширение зрачков и отсутствие их реакции на свет. Непосредственно после остановки сердца и прекращения работы легких обменные процессы
резко снижаются, но не прекращаются полностью благодаря механизму анаэробного гликолиза. В связи с этим клиническая смерть является состоянием обратимым, а ее продолжительность определяется временем переживания коры головного мозга в условиях полного прекращения кровообращения и дыхания. Тем не менее обратимость клинической смерти возможна лишь при условии успешного проведения реанимационных мероприятий.
Наиболее чувствителен к гипоксии головной мозг. Несмотря на компенсаторные реакции организма (централизация кровообращения при критических состояниях), функции головного мозга нарушаются еще в предагональном периоде, что выражается в расстройстве сознания, а затем при дальнейшем нарастании гипоксии — в исчезновении роговичного рефлекса, расши-
64
рении зрачка, нарушении деятельности сосудодвигательного и дыхательного центров. Клетки коры головного мозга в состоянии существовать в условиях отсутствия кровообращения в течение 3—5 мин, после чего гибнут. Наступает так называемая социальная смерть. Реанимационные мероприятия, успешно проведенные в этой стадии, могут позволить восстановить рефлексы и спонтанное дыхание, но сознание необратимо утрачивается. Через 5—7 мин наступает мозговая смерть (необратимое разрушение всех структур мозга, включая средний мозг, ствол и мозжечок). Еще возможно восстановить сердечную деятельность, однако спонтанное дыхание уже не восстанавливается. Биологическая жизнь организма может поддерживаться при помощи ИВЛ, но при этом нет никаких шансов на обратимость патологических изменений.
Таким образом, в обычных условиях продолжительность клинической смерти может составить 5—7 мин, что ставит весьма жесткие временные рамки для проведения реанимационных мероприятий. Следует отметить, что в условиях гипотермии, когда уровень метаболизма, а значит и потребность тканей в кислороде заметно снижены, период клинической смерти может удлиняться и достигать в отдельных случаях 1 ч.
Наступающее после клинической смерти необратимое состояние, при котором оживление организма уже невозможно, называется биологической смертью. Такая смерть означает гибель всех тканей организма, при этом первым, как уже отмечалось, погибает головной мозг, затем сердце, легкие, печень, почки, и в последнюю очередь кожные покровы. Объективными признаками биологической смерти являются появление характерных пятен, понижение температуры и трупное окоченение мышц.
Причины остановки сердца можно объединить в 2 группы: кардиогенной и некардиогенной природы.
К 1-й группе относятся механические повреждения сердца, а также эмболия коронарных артерий, инфаркт миокарда, тяжелые нарушения сердечного ритма.
Ко 2-й группе относят случаи первичных нарушений в системах дыхания, обмена, нейроэндокринной сфере. Так, например, известны случаи остановки сердца на высоте сильного психоэмоционального криза вследствие гиперадреналинемии. Такая остановка потенциально здорового сердца — наиболее благоприятный вариант для проведения успешной реанимации. Обратимость патологических изменений сомнительна, если клиническая смерть явилась следствием множественной травмы, тяжелого повреждения черепа и головного мозга, предшествующей гипоксии, массивной кровопотери с длительным периодом выраженной гиповолемии, так как компенсаторные возможности организма к моменту начала реанимационных мероприятий уже
взначительной степени исчерпаны.
5.2.Проведение реанимационных мероприятий пострадавшим в катастро-
фах
Главнейшей целью реанимации является восстановление сердечной и дыхательной деятельности, а также функции головного мозга, без чего реанимационные мероприятия не могут считаться успешными. Поэтому комплекс реанимационных мероприятий часто называют сердеч- но-легочно-мозговой реанимацией. Однако непосредственная задача нормализации функции головного мозга ставится уже после того, как восстановлены дыхание и кровообращение, поэтому при ликвидации медико-санитарных последствий катастроф имеет смысл говорить о сер- дечно-легочной реанимации (СЛР), силах и средствах, обеспечивающих ее проведение при различных видах оказания медицинской помощи. Несмотря на то что существуют приемы, направленные на восстановление только дыхания или сердечных сокращений, они проводятся при выполнении комплекса реанимационных мероприятий одновременно, являясь одинаково важными и неотложными.
Необходимость четких, эффективных и, что наиболее важно, незамедлительных действий при проведении СЛР требует почти автоматического исполнения всех процедур. Несоблюдение определенной последовательности манипуляций или их нарушение сводит на нет все усилия по спасению жизни, поэтому их изложение в руководствах и практическое обучение методам реанимации носят характер жестких, не допускающих различных толкований инструкций.
65
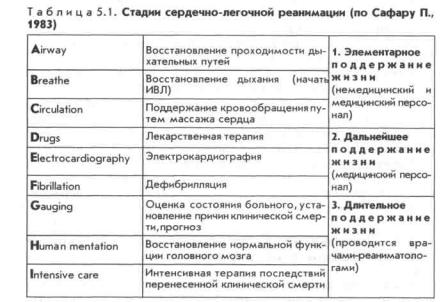
В связи с этим полезно ориентироваться на последовательность этапов оживления, изложенную П.Сафаром (1983), который сформулировал «правило ABC» (табл. 5.1.).
Применительно к задачам, стоящим перед различными видами оказания медицинской помощи пораженным при катастрофах, стадии А, В, С (элементарное поддержание жизни) соответствуют компетенции и возможностям первой медицинской и доврачебной помощи, стадии D, E, F (дальнейшее поддержание жизни) — первой врачебной и квалифицированной помощи, а стадии G, Н, I (длительное поддержание жизни), представляющие собой уже мероприятия не собственно реанимации, а интенсивной терапии, — квалифицированной и специализированной помощи.
5.2.1.Первая медицинская и доврачебная помощь
Впроведении сердечно-легочной реанимации фактор времени играет первостепенную роль: при немедленном ее начале процент успешного оживления достигает 80—90 %, а при 5- минутной задержке падает до 10—20 %. Поэтому должны быть сведены к минимуму все действия, направленные не на оказание помощи, а на диагностику состояния пострадавшего.
Попытки измерения давления, аускультации сердца, определения пульсации на периферических сосудах ни в коем случае не должны использоваться для диагностики клинической смерти!
Для того чтобы незамедлительно приступить к сердечно-легочной реанимации, достаточно: 1) визуально убедиться в отсутствии дыхания.
Нельзя тратить время на прикладывание ко рту зеркала или легких предметов!
2) установить отсутствие сознания (окликнуть или осторожно «пошевелить» пострадавшего); 3) поместить руку на сонную артерию и убедиться в отсутствии пульсации; 4) другой рукой приподнять пострадавшему верхнее веко, проверив состояние зрачка (по-
следние две манипуляции нужно производить одновременно).
Таким образом, для того чтобы сориентироваться в своих действиях, достаточно несколько секунд. Не следует бояться «преждевременного» начала реанимационных мероприятий. Даже если клиническая смерть еще не наступила, но степень угнетения сердечной и дыхательной функций такова, что заставляет усомниться в их наличии, проведение сердечно-легочной реанимации, безусловно, показано, так как в любом случае способствует повышению эффективности дыхания и кровообращения.
Восстановление проходимости дыхательных путей (А). Причинами механического нару-
шения проходимости верхних дыхательных путей являются западение языка к задней стенке глотки при бессознательном состоянии (кома); скопление крови, слизи или рвотных масс в ротовой полости; наличие инородных тел, отек или спазм верхних дыхательных путей.
66
В случае полной обтурации воздухоносных путей при попытке пострадавшего вдохнуть отмечается западение грудной клетки и передней поверхности шеи. Смертельно опасна не только полная, но и частичная обтурация воздухоносных путей, которая служит причиной глубокой гипоксии мозга, отека легких и вторичного апноэ в связи с истощением дыхательной функции.
Попытка подкладывания подушки под голову (особенно при западении корня языка) может способствовать переходу частичной обтурации дыхательных путей в полную, явившись причиной смерти.
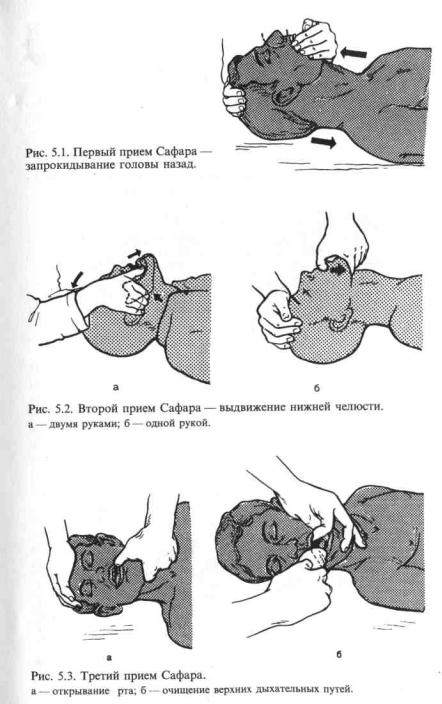
Для восстановления проходимости дыхательных путей необходимо уложить пострадавшего на спину на жесткую поверхность, после чего применить тройной прием Сафара, выполнив последовательно следующие действия:
1. Запрокинуть голову пострадавшего назад. При этом одна рука поднимает шею сзади, а
другая нажимает сверху вниз на лоб, запрокидывая голову. В большинстве случаев (до 80 %) проходимость дыхательных путей при этом восстанавливается (рис.5.1). Нельзя забывать, что
67
запрокидывание головы пациента назад при повреждении шейного отдела позвоночника противопоказано!
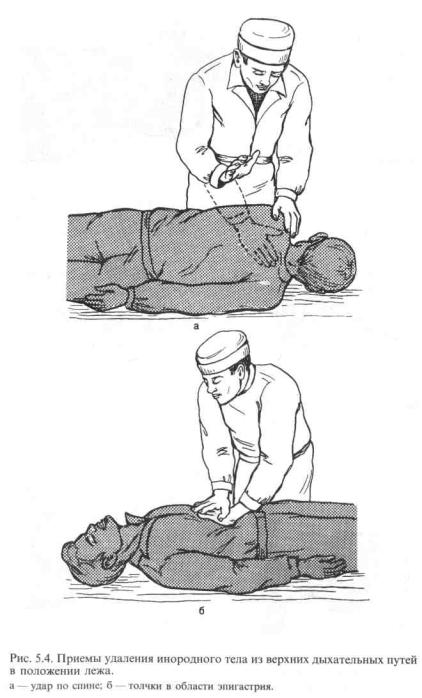
2.Выдвинуть нижнюю челюсть вперед. Этот прием (рис.5.2) осуществляется путем тракции за углы нижних челюстей (двумя руками) или за подбородок (одной рукой).
3.Открыть и осмотреть рот. При обнаружении во рту и глотке крови, слизи, рвотных масс, мешающих дыханию, необходимо удалить их при помощи марлевой салфетки или носового платка на пальце. При этой манипуляции голову пациента поворачивают на бок (рис.5.3). Хотя такой прием позволяет очистить лишь верхние этажи воздухоносных путей, он обязательно должен быть выполнен.
Все перечисленные действия занимают меньше минуты. Затем необходимо немедленно осуществить выдох в рот больного (т.е. приступить к стадии В сердечно-легочной реанимации, следя за экскурсией его грудной клетки и пассивным выдохом). Если дыхательные пути проходимы, и воздух при вдувании проникает в легкие, искусственную вентиляцию продолжают. Если же грудная клетка при этом не раздувается, можно предположить наличие инородного тела в
68
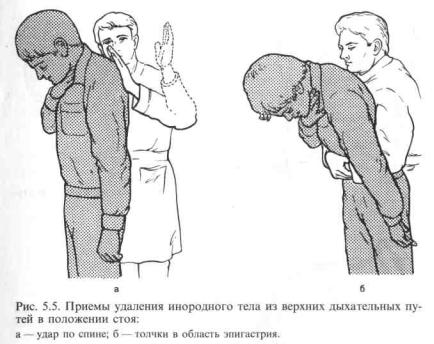
дыхательных путях. В этом случае необходимо: 1) попытаться удалить инородное тело указательным пальцем или II и III пальцами, введенными в глотку к основанию языка в виде пинцета; 2) произвести в положении пациента на боку 4—5 сильных ударов ладонью между лопатками (рис.5.4, а); 3) в положении на спине выполнить несколько активных толчков в область эпигастрия снизу вверх в направлении грудной клетки (рис.5.4, б). Два последних приема вызывают увеличение давления в дыхательных путях, что способствует «выталкиванию» инородного тела.
Если пострадавший еще находится в сознании, оба этих приема выполняются в положении стоя (рис.5.5).
При оказании медицинской помощи важно не только уметь ликвидировать асфиксию, но и по возможности предупредить ее возникновение. Наибольшая опасность асфиксии грозит пострадавшим, находящимся в бессознательном состоянии (кома), у которых кровотечение в ротовую полость, рвота, западение языка могут привести к смерти. Поэтому при оказании первой медицинской помощи в очаге катастрофы, не имея возможности постоянно находиться рядом с пострадавшим и следить за его состоянием, необходимо: а) повернуть пострадавшего или
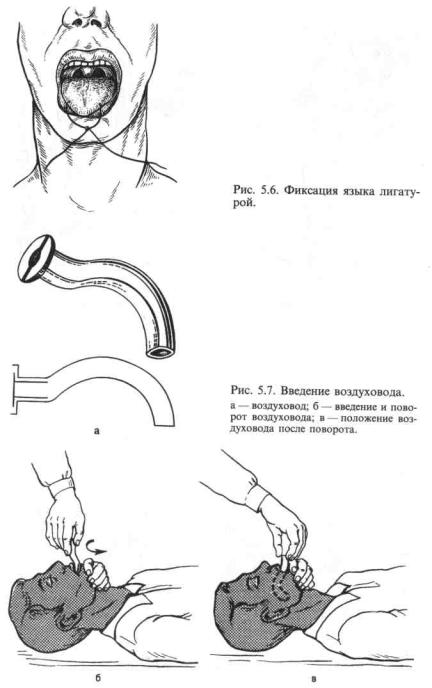
(при наличии тяжелых травм) его голову набок и фиксировать в этом положении (что даст возможность крови или рвотным массам вытекать из полости рта); б) вынуть из ротовой по-
лости и фиксировать язык, проколов его булавкой или прошив лигатурой (рис. 5.6) (западе-
ние языка гораздо опаснее возможных последствий этой манипуляции, произведенной без соблюдения правил асептики). При оказании доврачебной помощи используются S-образные воздуховоды, которые предупреждают обтурацию и удерживают корень языка. Введение воздуховода осуществляют вращательным движением, как показано на рис. 5.7. Однако воздуховоды легко смещаются, в связи с чем требуют постоянного наблюдения.
Восстановление дыхания, искусственная вентиляция легких (В). Если после восстанов-
ления проходимости дыхательных путей спонтанное дыхание не восстановилось, приступают к искусственной вентиляции легких, которая проводится экспираторным методом (изо рта в рот или изо рта в нос). Старые приемы (Сильвестра, Шеде, Хольгера — Нильсена), основанные на изменении объема грудной клетки, малоэффективны, и применять их не следует. Произведя глубокий вдох, реанимирующий плотно обхватывает губами рот пострадавшего и с некоторым усилием вдувает воздух. Нос больного при этом для предотвращения утечки воздуха закрывают рукой или специальным зажимом. На высоте искусственного вдоха реанимирующий отворачивает свое лицо в сторону, и происходит пассивный выдох (рис.5.8). Если при вдувании воздуха выбухает эпигастральная область, что свидетельствует о попадании воздуха в желудок, на эпигастрий следует осторожно надавить ладонью. Для проведения ИВЛ по методу изо рта в нос
69
(невозможно открыть рот пострадавшему, имеется травма ротовой полости) нижнюю челюсть необходимо придерживать в выдвинутом вперед положении, а рот максимально закрыть.
При проведении ИВЛ экспираторным методом минимальным необходимым объемом одного пассивного вдоха, позволяющим расправить альвеолы и стимулировать активность дыхательного центра, считается 1000 мл. Интервалы между дыхательными циклами должны составлять 5 с (12 циклов в минуту).
Не следует вдувать воздух как можно чаще, важнее обеспечить достаточный объем искусственного вдоха.

70
При оказании доврачебной медицинской помощи для проведения ИВЛ используют воздуховоды, а также мешок Амбу с маской (рис.5.9, а). ИВЛ при помощи мешка Амбу улучшает физиологическую основу ИВЛ (вдувается атмосферный воздух, который богаче кислородом), а также ее гигиеническую сторону. Для удержания маски большой палец располагается в области носа, указательный — на подбородке, а остальные подтягивают нижнюю челюсть вверх и кзади, чтобы закрыть под маской рот больного (рис. 5.9, б).
Применение маски для ИВЛ требует определенных навыков, позволяющих достичь необходимой герметизации, без чего ИВЛ будет неэффективной.
Указанные приспособления (воздуховод, маска, мешок Амбу) должны применяться только медицинскими работниками, владеющими соответствующими навыками. При неумелом их использовании можно не суметь эффективно осуществить вентиляцию, потеряв драгоценное время.
Поддержание кровообращения путем массажа сердца (С). Главный симптом остановки сердца — отсутствие пульсации на сонной или бедренной артерии — вновь определяют после
