
6 курс / Нефрология / Ошибки_и_осложнения_при_рентгенологическом_исследовании_почек_и
.pdf
Ретроспективно оценивая результаты ангиографии в описанном выше случае, можно прийти к заключению, что большинство данных свидетельствовало о гидронефрозе. Выявлены малочисленные вытянутые сосуды. Кроме того, отсутствие выделения контрастного вещества почкой при опухоли могло свидетельствовать о значительной деструкции паренхимы, что должно было сопровождаться наличием артериовенозных шунтов, в то время как сосудистый рисунок был более характерен для гидронефроза. При этом заболевании наряду с удлинением и сужением артерий аналогичные изменения претерпевают вены. Нарушенный артериальный приток к почке компенсируется затрудненным венозным оттоком, что создает своего рода равновесие, предотвращающее развитие артериовенозных шунтов и варикоза вен.
Все 13 больных, у которых получены ложноотрицательные результаты, были оперированы. У 5 опухоль оказалась опера-
ционной находкой |
(у 2 предполагался пиелонефрит, у одного — |
инфаркт почки, у |
одного — киста почки, у одного — субкапсу- |
лярная гематома). В 8 случаях, несмотря на отрицательные ре-
зультаты (до операции киста |
почки предполагалась в 3, пиело- |
|||||
нефрит— в |
2, |
эссенциальная |
гематурия — в одном, туберкулез |
|||
почки — в |
2), |
оставались |
сомнения в |
правильности |
диагноза, |
|
поэтому больные также |
подвергались |
операции. У |
них была |
|||
найдена опухоль почки. |
|
|
|
|
||
Значительные трудности возникают |
при дифференциальной |
|||||
диагностике опухоли и хронического |
пиелонефрита, |
особенно |
||||
при так называемых молодых опухолях, когда еще отсутствуют изменения в стволовой части почечной артерии и сосуды в области опухоли мало изменены. Небольшое обеднение сосудистого рисунка с деформацией и сужением концевых артерий весь-
ма напоминают картину хронического |
пиелонефрита. По мере |
|||
«созревания» |
опухоли появляются |
утолщение стволового отде- |
||
ла почечной артерии и «паутинка» |
мелких, извитых и непра- |
|||
вильно расположенных артерий, |
а в |
нефрографической фазе |
||
этот участок |
приобретает «мраморность». |
При такой картине |
||
имеются все |
основания установить |
диагноз |
опухоли почки. Из |
|
4 больных, у которых мы ошибочно диагностировали пиелонефрит, у 2 мы полностью исключили возможность опухоли, а у 2 обнаружили ее лишь во время операции.
Больная С, 62 лет, поступила в клинику повторно с жалобами на боли в поясничной области слева, субфебрильную температуру, лейкоцитурию.
При первичной и повторной экскреторной урографии патологических изменений почек не обнаружено. На селективной левосторонней артериограмме, произведенной 8 мес назад, артерии почки были сужены, вытянуты, патологических сосудов не найдено (к сожалению, эти рентгенограммы утеряны в архиве). Диагностирован хронический пиелонефрит. При повторном исследовании на обзорной аортограмме слева почечные сосуды еще более сужены, укорочены, сосудистый рисунок обеднен (рис. 83). Эта рентгенологическая картина вновь была расценена как хронический пиелонефрит. Однако в связи с постоянными болями и лихорадкой осуществлена люмботомия. Обнаружена опухоль левой почки. Произведена нефрэктомия.
182

Рис. 83. Обзорная аортограмма. Слева почечные сосуды сужены, укорочены, сосудистый рисунок резко обеднен. Предположен хронический пиелонефрит, но на операции выявлена опухоль почки.
Мы |
считаем, что |
в данном случае ошибка была допущена |
|
из-за |
ограниченного |
использования вазографии |
(селективная |
артериография при |
первичном обследовании, обзорная аорто- |
||
графия при повторном). Была выявлена лишь картина, сходная с пиелонефритом. Возможно, что при использовании всего комплекса вазографических исследований, в том числе венографии и фармакоартериографии, удалось бы получить более обширную информацию в пользу опухоли почки. Мы не учли также длительную лихорадку, которая может быть одним из клинических проявлений опухоли почки.
Иногда |
комплекс вазографических исследований не позво- |
||||
ляет выявить некоторые виды опухоли |
и дифференцировать |
ее |
|||
от кисты. |
Стремясь выявить |
опухоль, |
следует |
принимать |
во |
внимание |
неправильный контур |
новообразования, |
инфильтра- |
||
цию или врастание в почечную лоханку и наличие кальцификаций. Для солитарной кисты более характерно раздвигание чашечек без их узурации и ампутации. Дефект наполнения ча- шечно-лоханочной системы имеет серповичную форму. Однако
подобная картина |
может |
иметь |
место |
и при опухоли почки. |
||
А. Ю. Баху |
(1974) |
из 129 |
больных, у |
которых предполагалась |
||
солитарная |
киста |
почки, |
у |
5 с |
урографическими признаками |
|
кисты почки при ангиографии выявил опухоль, что было подтверждено во время операции.
183

Признаками солитарной кисты почки на ангиограммах являются: при локализации ее в среднем сегменте почки — раздвигание сосудов и наличие тонких артериальных сосудов вокруг кисты, при локализации в одном из сегментов — сдавление и смещение сосудов к противоположному сегменту. Киста малых размеров может перекрываться сосудами, расположенными спереди и позади ее, и потому в артериальной фазе не выявляться. В этих случаях на нефрограмме в зоне кисты определяется округлое бессосудистое гомогенное образование в виде дефекта наполнения с четкими контурами. Однако такое образование в почке не является абсолютным признаком кисты, тем более что может отмечаться озлокачествление процесса в
кисте или сосуществование опухоли |
и кисты. Мы наблюдали |
18 больных с аваскулярной опухолью |
почки, у 4 из которых до |
операции предполагалась киста. В этих случаях был использован весь комплекс вазографических исследований.
Больной Р., 26 лет, поступил в клинику с жалобами на резкое похудание, тупые боли в поясничной области слева, повышение температуры тела. Болен 1 год.
При осмотре живота: выпячивание в левой его половине, в левом подреберье прощупывалось опухолевидное подвижное, с гладкой поверхностью образование, левостороннее варикоцеле. Лейкоцитоз 11,5-109/л. На экскреторных урограммах правая почка нормальная, левая не выделяет контрастное вещество. На левосторонней ретроградной ппелограмме чашечки и лоханка деформированы и оттеснены кверху до уровня Тхп. На обзорной аортограмме и селективной артернограмме (рис. 84) в нижнем полюсе левой почки больших размеров бессосудистая зона. При селективной фармакоартериографии патологических сосудов не выявлено. Предоперационный диагноз: нагноившаяся киста левой почки. Во время операции обнаружена больших размеров опухоль почки (масса 3 кг). Произведена левосторонняя нефрэктомия. Гистологическое исследование: сосочковая аденокарцинома.
В приведенном выше случае, начиная от определения объема и последовательности обследования и кончая оперативным вмешательством, все действия были правильными. Однако можно отметить, что не были учтены анамнестические и объективные данные (резкое похудание, постоянная лихорадка, варикоцеле), которые должны были навести на мысль о злокачественной опухоли. Этот пример наглядно иллюстрирует, что нельзя отдельно интерпретировать клиническую и рентгенологическую симптоматику.
Ретроспективно оценивая результаты ангиографии, можно выявить признаки, которые присущи бессосудистым или малососудистым опухолям: границы почки неровные, в отличие от кисты тень дефекта наполнения на нефрограмме более плотная, имеются редкие сосуды, расположенные бессистемно, крупные сосуды в этой зоне и по периферии оголены. Особую осторожность следует проявлять при определении дефекта наполнения в области ворот почки, где опухоль почки нередко принимают за парапельвикальную кисту [Baudisch., HaackG., 1965; Folin J., 1967]. Мы наблюдали 8 больных, у которых на
184

Рис. 84. Селективная артериограмма. Аваскулярная зона в нижнем сегменте левой почки. Ошибочно диагностирована киста почки. Нефрэктомия. Гистологически обнаружена сосочковая аденокарцинома.
ангиограмме в области ворот почки определялся дефект наполнения: у 7 обнаружены парапельвикальные кисты и у одного — узел аденокарциномы.
При распознавании парапельвикальной кисты почки особую ценность представляет венография, при которой определяется симптом «дуги» — оттеснение вверх дистального отдела почечной вены и нижних сегментарных вен. У этих больных на артериограммах в области ворот почки выявляются участки пониженной васкуляризации, которые без данных венографии не позволяют с уверенностью поставить диагноз парапельвикальной кисты. Это подтверждает одно наше наблюдение: при подобных изменениях на анпюграмме не была произведена венография, а спустя 5 мес больная была оперирована по поводу аденокарциномы почки.
Все это делает необходимым последовательное проведение комплексного вазографического исследования до тех пор, пока не использованы вес возможности. При нарушении этого принципа неизбежны диагностические ошибки. Однако комплексное вазографическое исследование должно нметь разумные пределы минимума, достаточный для получения необходимой информации. Вопрос этот сугубо индивидуальный, и ставить самоцелью выполнение всего комплекса исследований недопустимо. Примером необдуманного решения служит наше наблюдение.
185
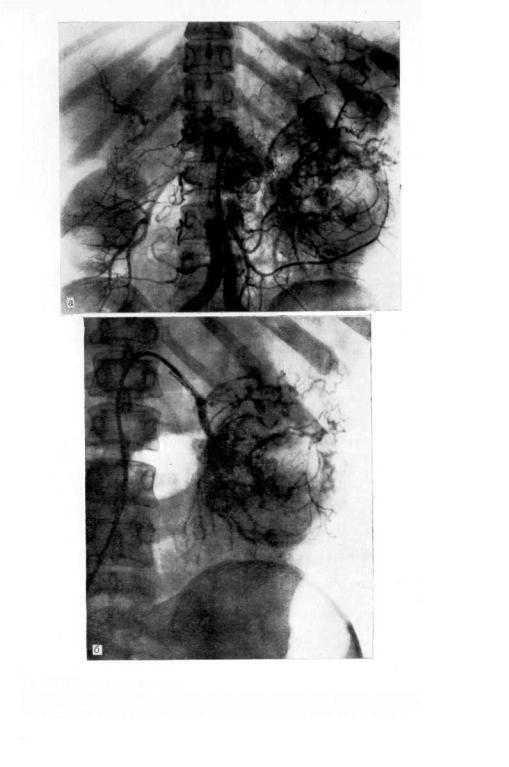
Рис. 85. Опухоль левой почки.
а — обзорная аортограмма. Опухоль левой почки, опухолевый узел в воротах почки Подозрение на метастаз в печень; б — селективная артериограмма. Видна опухоль почки, но не выявляются опухолевый узел в. воротах почки и изменения в печени.

Больная Р., 47 лет, поступила в клинику с диагнозом гидронефроза верхней половины удвоенной левой почки.
При обзорной аортографии (рис. 85, а) выявлены опухоль левой почки и опухолевый узел в воротах почки. Возникло подозрение на метастаз в печень. Без надобности произведена селективная артернография (рис. 85,б), которая дала меныпе информации, чем обзорная аортография: не видны опухолевый узел в воротах почки и изменения в печени. Вместо нее необходимо было осуществить целиакографию для выявления метастаза в печень.
Мы не можем согласиться с мнением К. Б. Тихонова и соавт. (1971), рекомендующих при подозрении на опухоль почки, начинать обследование с селективной артериографии. Диагностические ошибки допускаются вследствие недооценки отрицательных сторон этой методики. Она является ценным исследованием, дополняющим и уточняющим результаты обзорной аортографии. Помимо диагностических вопросов, при почечной ангиографии надо решить и тактические, от чего зависят рациональный оперативный доступ и операционная ситуация (обстановка в области сосудистой ножки, состояние контралатеральной почки и т. д.), а это под силу лишь обзорной аортографии. Наши исследования показывают, что только рационально избранная последовательность вазографических исследований позволяет в большинстве случаев избежать диагностических ошибок и определить вид, характер и объем лечения.
Г. А. Кучинский и соавт. (1984) считают, что сочетание абдоминальной аортографии и селективной артериографии позволяет не только диагностировать опухоль почки, но и выявить органные метастазы рака почки диаметром менее 1 см.
Мы указывали выше, что так называемые классические ангиографические признаки опухоли почки (наличие большого числа патологических сосудов, симптом «лужиц» и «озер», усиление плотности тени почки на нефрограмме) выявляются лишь в далеко зашедшей стадии болезни. Избыточная патологическая васкуляризация, требующая больших энергетических затрат, обусловливает повышенное кровенаполнение и иногда ведет к реактивному расширению соответствующей почечной артерии. Одностороннее увеличение диаметра ее может служить непрямым признаком повышенного кровенаполнения в периферических отделах почки при условии, что разница диаметра сосуда не вызвана другими причинами (компенсаторная гипертрофия почки при недостаточности или в отсутствии функции контралатеральной почки). Даже при малососудистых образованиях большой диаметр почечной артерии должен свидетельствовать в пользу опухоли, а не кисты. Примером служит следующее наблюдение.
Больная Б., 35 лет, поступила в клинику с подозрением на опухоль или кисту правой почки.
На экскреторных урограммах отмечается деформация чашечно-лоханочной системы справа (рис. 86, а), которая более отчетливо видна на селективной венограмме (рис. 86,б). Внутриорганные вены сдавлены. На обзорной аортограмме отмечается увеличение нижнего полюса правой почки, обеднение сосудистого рисунка в этой области. Почечная артерия справа несколько большего
187
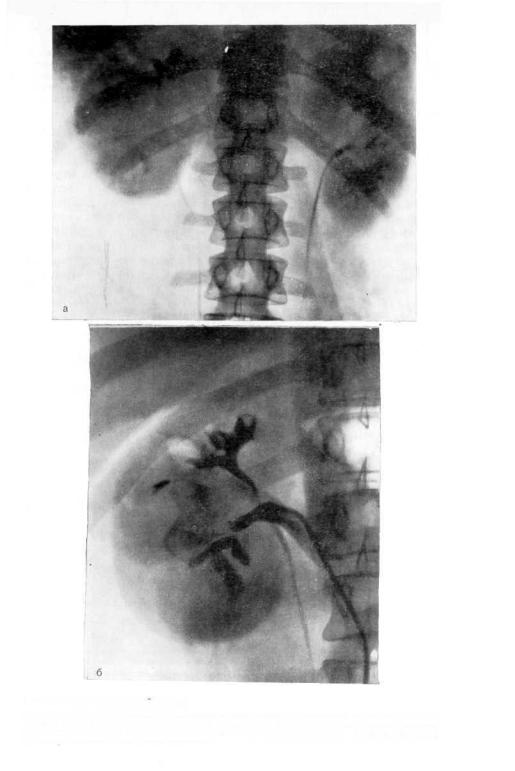
Рис. 86. Опухоль правом почки.
а — экскреторная урограмма. Увеличение правой почки. Деформация чашечно-лоханочной системы справа с большим дефектом наполнения в лоханке; б — селективная венограмма. Внутриорганные вены сдавлены. Дефект наполнения лоханки. Оттеснение вepxней и нижней чашечек, ампутация средней;
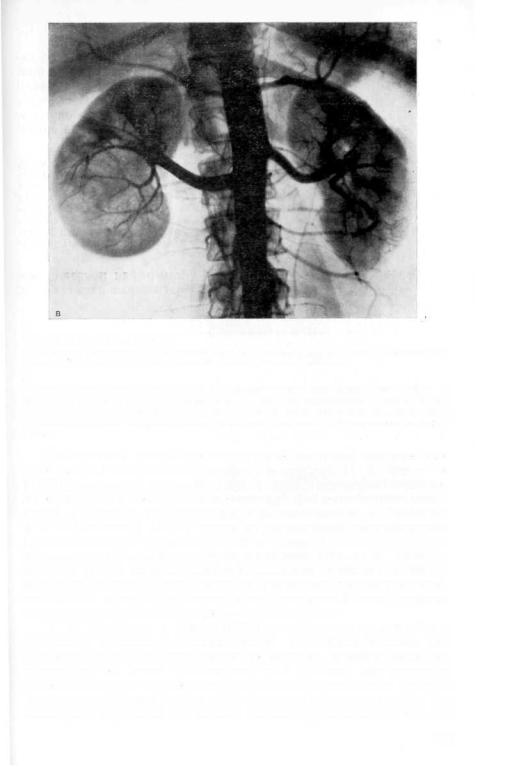
Рис. 86 ( п р о д о л ж е н и е ) .
в —обзорная аортограмма. Увеличение нижнего сегмента правой почки, обеднение сосудистого рисунка в этой зоне. Большой диаметр почечной артерии.
диаметра, чем слева (рис. 86, в). На нефрограмме ослабление тени почки п средней и нижней трети. Наличие малососудистого образования указывало на кисту почки, но большой диаметр почечной артерии заставлял предположить опухоль. Во время операции обнаружена опухоль почки. Произведена нефрэктомия.
Диагностика папиллярных опухолей почечной лоханки при ангиографии считается неразрешимой задачей. Н. А. Лопаткин (1973) указывает, что папиллярная опухоль почечной лоханки, не имеющая крупных сосудов, особенно вен с медленным током
крови |
в лакунах, |
на ангиограмме не выявляется. A. Wojewski |
и Т. |
Zajaczkowski |
(1976) также не обнаружили специфических |
признаков папиллярных опухолей лоханки. Такого мнения при-
держиваются большинство исследователей. Однако Н. |
Fukuoka |
и соавт. (1973) на основании 4 наблюдений приводят |
ангиогра- |
фические симптомы этой опухоли: увеличение лоханочно-моче- точниковой артерии, развитие новой сосудистой сети, сужение сосудов и отсутствие артериовенозных шунтов.
А. М. Некрасов и соавт. (1974) указывают, что при обследовании 3 больных с папиллярными опухолями лоханки они убедились в определенной ценности артерио- и венографии при распознавании этого заболевания: у 2 больных они отметили уменьшение диаметра и «ампутацию» интраренальных артерий и сегментарных вен в зоне инфильтрации паренхимы почки папиллярной опухолью и у одного больного усиление сосудистого
189

рисунка в зоне васкуляризации лоханочно-мочеточниковой артерии.
Мы полагаем, что небольшое число наблюдений еще не дает основания делать заключение о наличии специфических признаков папиллярной опухоли лоханки. Мы ни разу не выявили изменений на ангиограммах при этом заболевании. В качестве примера приводим 2 наблюдения, когда папиллярная опухоль, инфильтрирующая паренхиму, не вызывала изменений на ангиограммах.
Больная С, 26 лет, поступила в клинику с жалобами на кровавую мочу. На экскреторной урограмме контрастное вещество в области правой почки четко не выявляется. На ретроградной пиелограмме справа: дефект наполнения лоханки и ампутация верхней чашечки (рис. 87, а). Диагноз колебался между уратным камнем и опухолью почки. Произведена обзорная аортография, а затем селективная артериография, при которых не выявлено изменений сосудистого рисунка (рис. 87,б). Во время операции обнаружена обширная папиллярная опухоль, расположенная в лоханке и верхней чашечке, инфильтрирующая паренхиму. Произведена нефруретерэктомия.
В данном случае ретроградная пиелография показала все преимущества перед ангиографией в диагностике папиллярных опухолей почки.
Больной О., 41 года, поступил в клинику с жалобами на боли в поясничной области слева, кровавую мочу. Больным себя считает в течение 10 лет, когда впервые появились боли в пояснице, сопровождающиеся отхождением мелких конкрементов. В 1976 г. неоднократно отмечалась макрогематурия.
На экскреторных урограммах слева дефект наполнения лоханки, гидрокаликоз (рис. 88, а). На обзорной аортограмме в левой почке изменений не обнаружено (рис. 88,б). Диагноз колебался между папиллярной опухолью почки и уратным литиазом, поскольку в анамнезе неоднократно отмечено отхождение мелких конкрементов. Во время операции обнаружена папиллярная опухоль лоханки, инфильтрирующая паренхима. Произведена нефруретерэктомия (рис. 88, в). Гистологическое исследование: папиллярный рак.
В приведенном наблюдении признаков опухолевого процесса в почке при ангиографии не было выявлено.
Анализируя причины диагностических ошибок при опухолях почки, мы пришли к заключению, что в основном они были допущены вследствие невыполнения необходимого комплекса или нарушения последовательности вазографических исследований и неправильной интерпретации ангиограмм. Неверная трактовка ангиограмм чаще имела место тогда, когда не уделяли достаточного внимания клинической картине заболевания и не учитывали изменившейся симптоматики, либо при обследовании в ранних стадиях болезни, когда на ангиограммах отсутствовали явные признаки опухоли.
Подозрение на опухоль почки должны вызывать следующие ангиографические признаки: 1) аваскулярные зоны и «мраморность» нефрограммы в этой области; 2) окклюзия и деформация артериальных и венозных сосудов; 3) периваскулярное скопление контрастного вещества в области венозных сосудов; 4) неравномерность просвета сосудов; 5) более плотное контрастирование объемного образования, чем паренхимы, и нере-
190
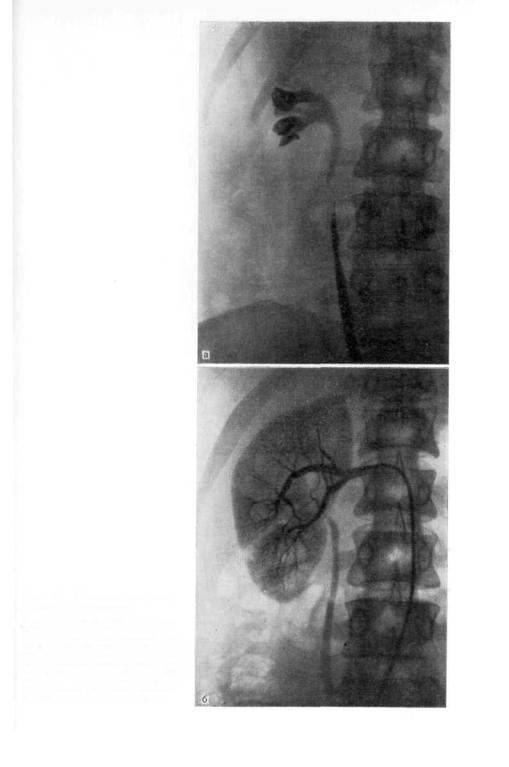
Рис. 87. Папиллярная опухоль лоханки справа,
а — ретроградная пиелоуретерограмма. Дефект наполнения лоханки и ампутация верхней чашечки. Подозрение на опухоль или уратный камень почки; б — селективная артериограмма. Патологических изменений в почке нет. На операции — обширная папиллярная опухоль лоханки с инфильтрацией паренхимы.
