
следования, как самой опухоли, так и других подозрительных на опухоль участков вульвы. Для выявления наиболее изменённых участков кожи на вульве можно использовать расширенную вульвоскопию с прицельной биопсией. При наличии множественных неопластических очагов, включая и дисплазию эпителия различной степени тяжести, расположенных на отдалённых друг от друга участках вульвы, вряд ли целесообразно выполнение органосохраняющих операций. Одновременно около 50% случаев раку вульвы сопутствует диффузный нейродистрофический фон, множественные папилломы или кондиломы вульвы. Иссечение опухоли с оставлением заведомо изменённых тканей вульвы способствует возникновению рецидива заболевания.
Обязательным условием перед началом оперативного лечения является оценка расстояния от патологического очага до близлежащих анатомических структур. При наличии внутриэпителиального рака или рака с начальной инвазией не более 2 см в диаметре достаточно отступить от патологического очага 1,0-1,5 см. При инвазивном раке большего размера ближайшая граница резекции от опухоли должна быть не менее 2 см и органосохраняющие операции не желательны в виду высокого риска рецидива заболевания. Расположение опухоли в непосредственной близости от уретры и/или влагалища должно служить поводом для резекции этих структур даже при небольшом размере первичного очага.
Иссечение небольших одиночных неопластических очагов, расположенных латерально от средней линии на половых губах, возможно без пластики раневого дефекта. Тканей здесь вполне достаточно, и в области швов не бывает чрезмерного натяжения, что способствует хорошему заживлению с удовлетворительными функциональными и косметическими результатами. Однако при расположении опухоли по средней линии или наличии крупных внутриэпителиальных очагов в области половых губ требует выполнения одной из следующих операций: передней гемивульвэктомии, задней гемивуль-
вэктомии, правосторонней либо левосторонней гемивульвэктомии или субтотальной резекции вульвы. Кроме того, в ряде случаев очаг внутриэпителиального рака расположен в непосредственной близости от уретры и/или влагалища либо переходит на них, что требует их резекции. Такой объём оперативного вмешательства сопровождается большим тканевым дефектом и заживление сопровождается значительным числом ранних и отсроченных послеоперационных осложнений и существенным изменением внешнего вида органа. Избежать негативных последствий таких операций позволяет реконструкция образовавшегося раневого дефекта с помощью способов описанных выше.
Особенно сложная ситуация возникает при лечении рецидивов заболевания, когда вследствие ранее проведенного оперативного лечения возможности повторного иссечения опухоли всегда ограничены. Опухоль нередко распространяется на уретру, влагалище и/или прямую кишку, и радикальное иссечение сопровождается образованием больших тканевых дефектов, закрытие которых в большинстве случаев не представляется возможным без использования пластической хирургии. На рисунке 8 представлен макропрепарат, после задней экзентерации органов малого таза и широкого иссечения рецидива рака вульвы с резекцией уретры. На низведённой сигмовидной кишке расположен блок удалённых тканей, включающий в себя: прямую кишку, матку с придатками, влагалище, рубцы и ткани области вульвы и нижняя часть уретры. На рисунке 9 представлен вид через три недели после операции. Пластика влагалища выполнена из сегмента низведённой сигмовидной кишки. Пластика вульвы - с помощью перемещённых кожнофасциальных лоскутов на ножке с задних поверхностей бёдер. Использование методик пластической хирургии позволило не только закрыть образовавшиеся обширные раневые дефекты, но и добиться быстрого заживления с хорошими функциональными и косметическими результатами лечения.
Большую клиническую проблему составляют больные с развившимися отсроченными послеоперационными осложнениями и лучевыми повреждениями. Клиника анулярных стенозов, неудовлетворительные косметические и функциональные результаты лечения у пациенток после хирургического лечения усугубляются у многих больных постлучевыми фиброзами и язвами после комбинированной терапии рака вульвы. На рисунке 10 представлена больная после комбинированного лечения рака вульвы. На фоне грубых послеоперационных рубцов имеется постлучевой фиброз и 3 постлучевые язвы в проекции задней трети вульвы и над уретрой. Клинически у больной на протяжении 4 лет после проведенного лечения был выраженный зуд вульвы, боли, рези при мочеиспускании. Пациентке выполнено широкое иссечение рубцов вульвы с резекцией нижней трети уретры и пластикой перемещёнными кожно-фасциальными лоскутами на ножке с задних поверхностей бёдер. На рисунке 11 представлен вид спустя 1,5 месяца после оперативного вмешательства.
Показания и противопоказания к различным вариантам оперативного вмешательства с использованием реконструктивно-пластических операций представлены в таблице 1.
Таблица 1
Показания и противопоказания к различным вариантам хирургического лечения с пластикой раневого дефекта у больных раком вульвы
Вариант оперативного |
Показания |
Противопоказания |
|||
лечения |
|||||
|
|
|
|||
Стандартная или комбини- |
1). Внутриэпителиальный |
1). Единичный очаг внутри- |
|||
рованная передняя геми- |
рак вульвы, расположенный |
эпителиального рака, рас- |
|||
вульвэктомия с |
пластикой |
в передней трети вульвы. |
пространяющийся |
до гра- |
|
перемещёнными |
кожно- |
2). Инвазивный рак не бо- |
ницы |
передней и |
задней |
фасциальными |
предлобко- |
лее 2 см в диаметре, инва- |
половины вульвы. |
|
|
во-гипогастральными лос- |
зия ограничена сосочковым |
2). Дополнительные не- |
|||
кутами на ножке. |
слоем дермы. Опухоль рас- |
опластические очаги, рас- |
|||
|
|
положена в передней трети |
положенные за пределами |
||
|
|
вульвы. |
передней трети вульвы. |
||
|
|
|
3). |
Нейродистрофические |
|
|
|
|
|
|
|
|
процессы, |
множественные |
|||||
|
|
|
|
|
|
|
папилломы |
и |
кондиломы |
||||
|
|
|
|
|
|
|
вульвы. |
|
|
|
|
|
|
|
|
|
|
|
|
|
4). Опухоль более 2 см в |
||||||
|
|
|
|
|
|
|
диаметре, инвазия распро- |
||||||
|
|
|
|
|
|
|
страняется |
за |
пределы |
||||
|
|
|
|
|
|
|
сосочкового слоя дермы. |
||||||
|
|
|
|
|
|
|
5). Любой размер и инвазия |
||||||
|
|
|
|
|
|
|
опухоли при её расположе- |
||||||
|
|
|
|
|
|
|
нии в области головки кли- |
||||||
|
|
|
|
|
|
|
тора. |
|
|
|
|
|
|
Стандартная или комбини- |
1). |
Внутриэпителиальный |
1). Единичный очаг внутри- |
||||||||||
рованная |
задняя |
гемивуль- |
рак вульвы, расположенный |
эпителиального рака, рас- |
|||||||||
вэктомия с пластикой пе- |
в |
области задней спайки |
пространяющийся |
за |
пре- |
||||||||
ремещёнными |
параллель- |
и/или промежности. |
делы |
задней |
половины |
||||||||
ными ягодично-бедренны- |
2). Инвазивный рак не бо- |
вульвы. |
|
|
|
|
|
||||||
ми кожными |
лоскутами на |
лее 2 см в диаметре, инва- |
2). Дополнительные не- |
||||||||||
ножке. |
|
|
|
зия ограничена сосочковым |
опластические очаги, рас- |
||||||||
|
|
|
|
|
слоем дермы. Опухоль рас- |
положенные за пределами |
|||||||
|
|
|
|
|
положена в области задней |
задней трети вульвы. |
|
||||||
|
|
|
|
|
спайки и/или промежности. |
3). |
Нейродистрофические |
||||||
|
|
|
|
|
|
|
процессы, |
множественные |
|||||
|
|
|
|
|
|
|
папилломы |
и |
кондиломы |
||||
|
|
|
|
|
|
|
вульвы. |
|
|
|
|
|
|
|
|
|
|
|
|
|
4). Опухоль более 2 см в |
||||||
|
|
|
|
|
|
|
диаметре, инвазия выходит |
||||||
|
|
|
|
|
|
|
за |
пределы |
сосочкового |
||||
|
|
|
|
|
|
|
слоя дермы. |
|
|
|
|
||
Стандартная или комбини- |
1). |
Внутриэпителиальный |
1). Распространение оди- |
||||||||||
рованная |
субтотальная ре- |
рак вульвы, расположенный |
ночного |
или |
множествен- |
||||||||
зекция вульвы с пластикой |
в средней и задней трети |
ных очагов внутриэпители- |
|||||||||||
перемещёнными |
кожно- |
вульвы. |
ального |
рака |
за |
пределы |
|||||||
фасциальными |
бедренно- |
2). Инвазивный рак не бо- |
задней |
и |
средней |
трети |
|||||||
ягодичными |
лоскутами на |
лее 2 см в диаметре, инва- |
вульвы. |
|
|
|
|
|
|||||
ножке. |
|
|
|
зия ограничена сосочковым |
2). |
Нейродистрофические |
|||||||
|
|
|
|
|
слоем дермы. Опухоль рас- |
процессы, |
множественные |
||||||
|
|
|
|
|
положена в средней и зад- |
папилломы |
и |
кондиломы |
|||||
|
|
|
|
|
ней трети вульвы. |
вульвы. |
|
|
|
|
|
||
|
|
|
|
|
|
|
3). Опухоль более 2 см в |
||||||
|
|
|
|
|
|
|
диаметре, инвазия выходит |
||||||
|
|
|
|
|
|
|
за |
пределы |
сосочкового |
||||
|
|
|
|
|
|
|
слоя дермы. |
|
|
|
|
||
Стандартная или комбини- |
1). Одиночный или множе- |
1). |
Расположение |
очагов |
|||||||||
рованная |
правосторонняя |
ственные очаги внутриэпи- |
внутриэпителиального рака |
||||||||||
или |
левосторонняя геми- |
телиального рака, располо- |
по обе стороны от средней |
||||||||||
вульвэктомия |
с |
пластикой |
женные латерально от сред- |
линии промежности. |
|
||||||||
перемещённым кожно-фас- |
ней линии промежности. |
2). |
Нейродистрофические |
||||||||||
циальным лоскутом на нож- |
2). Инвазивный рак не бо- |
процессы, |
множественные |
||||||||||
ке |
с задней |
поверхности |
лее 2 см в диаметре, инва- |
папилломы |
и |
кондиломы |
|||||||
бедра. |
|
|
|
зия ограничена сосочковым |
вульвы. |
|
|
|
|
|
|||
|
|
|
слоем дермы. Опухоль рас- |
3). Опухоль более 2 см в |
|||||||||
|
|
|
положена латерально |
от |
диаметре, |
инвазия выходит |
|||||||
|
|
|
средней |
линии промежно- |
за |
пределы |
|
сосочкового |
|||||
|
|
|
сти. |
|
|
|
|
|
слоя дермы. |
|
|
||
Стандартная или комбини- |
1). |
Множественные |
очаги |
1). |
Противопоказаний для |
||||||||
рованная |
вульвэктомия с |
внутриэпителиального |
ра- |
хирургического |
лечения |
||||||||
пластикой |
перемещёнными |
ка, расположенные на раз- |
внутриэпителиального рака |
||||||||||
кожно-фасциальными лос- |
личных участках вульвы. |
вульвы не существует, кро- |
|||||||||||
кутами на ножке с задних |
2). Сочетание внутриэпите- |
ме общесоматических. |
|||||||||||
поверхностей бёдер. |
При |
лиального рака любой ло- |
2). Местное распростране- |
||||||||||
необходимости может быть |
кализации и размера с ней- |
ние опухоли, не позволяю- |
|||||||||||
дополнена различными ва- |
родистрофическими |
забо- |
щее выполнить операцию в |
||||||||||
риантами экзентерации ор- |
леваниями вульвы, множе- |
радикальном объёме. |
|||||||||||
ганов малого таза. Если |
ственными папилломами и |
3). Наличие отдалённых ге- |
|||||||||||
операция |
предусматривает |
рецидивирующими |
конди- |
матогенных метастазов. |
|||||||||
лимфаденэктомию её мож- |
ломами. |
|
|
|
|
|
|
|
|
|
|||
но выполнять как из раз- |
3). Инвазивный рак вульвы, |
|
|
|
|
|
|||||||
дельных разрезов, так и од- |
превышающий стадию опу- |
|
|
|
|
|
|||||||
ноблочно. |
|
|
холевого процесса T1aN0M0. |
|
|
|
|
|
|||||
|
|
|
4). |
Лучевые |
повреждения |
|
|
|
|
|
|||
|
|
|
тканей вследствие лучевой |
|
|
|
|
|
|||||
|
|
|
терапии рака вульвы. |
|
|
|
|
|
|
|
|||
Операция по типу вульвэк- |
1). Местные рецидивы за- |
1). Генерализация опухоле- |
|||||||||||
томии с пластикой переме- |
болевания, |
развившиеся |
вого процесса и общесома- |
||||||||||
щёнными кожно-фасциаль- |
после ранее |
проведенного |
тические |
противопоказа- |
|||||||||
ными лоскутами на ножке с |
хирургического или комби- |
ния. |
|
|
|
|
|||||||
задних поверхностей бёдер. |
нированного |
лечения |
рака |
2). При рецидивах заболе- |
|||||||||
При необходимости может |
вульвы |
без |
использования |
вания, когда местное рас- |
|||||||||
быть дополнена резекцией |
методик |
пластической |
хи- |
пространение |
опухолевого |
||||||||
уретры и/или влагалища |
рургии. |
|
|
|
|
процесса не позволяет вы- |
|||||||
вплоть до различных вари- |
2). Развившиеся отсрочен- |
полнить операцию в ради- |
|||||||||||
антов экзентерации органов |
ные послеоперационные ос- |
кальном объёме. |
|||||||||||
малого таза. Лимфаденэк- |
ложнения вследствие ранее |
|
|
|
|
|
|||||||
томия выполняется при ре- |
перенесенного оперативно- |
|
|
|
|
|
|||||||
цидивах заболевания, |
если |
го лечения без пластики ра- |
|
|
|
|
|
||||||
ранее лимфатические узлы |
невого дефекта. |
|
|
|
|
|
|
|
|||||
не были удалены. |
|
|
|
|
|
|
|
|
|
|
|
|
|
СОДЕРЖАНИЕ
Введение ……………………………………………………………………….. 3
Глава I. Способы закрытия раневых дефектов после вульвэктомии и обшир-
ных резекций вульвы …..……………………………………………………… 4
Глава II. Осложнения реконструктивно-пластических операций ………… 21 Глава III. Показания к реконструктивно-пластическим операциям при лечении больных злокачественными опухолями вульвы ………………………. 29
Содержание …………………………………………………………………… 42

Рис.1 Схема формирования лоскутов при вульвэктомии с пластикой кожно-фасциальными лоскутами с задних поверхностей бёдер: 1) генито-феморальная складка; 2) ягодичная складка; 3) веточки нижней ягодичной и нижних прямокишечных артерий.
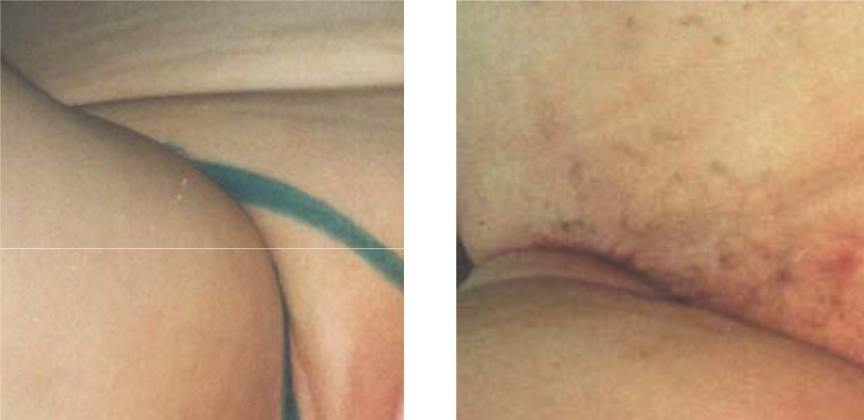
Рис. 2 Контуры разрезов при вульвэктомии еди- |
Рис 3. Вид через 4 месяца после вульвэктомии |
ным блоком с пахово-бедренными лимфатиче- |
единым блоком с пахово-бедренными лимфатиче- |
скими узлами и пластикой перемещёнными |
скими узлами и пластикой перемещёнными кож- |
кожно-фасциальными лоскутами на ножке с зад- |
но-фасциальными лоскутами на ножке с задних |
них поверхностей бёдер. |
поверхностей бёдер. |
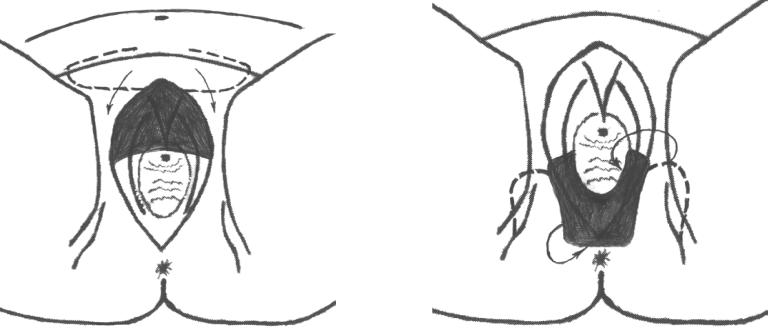
Рис. 4 Контуры разрезов при передней ге- |
Рис. 5 Контуры разрезов при задней геми- |
мивульвэктомия с пластикой перемещён- |
вульвэктомии с пластикой перемещённы- |
ными кожно-фасциальными предлобково- |
ми параллельными ягодично-бедренными |
гипогастральными лоскутами на ножке. |
кожными лоскутами на ножке. |

Рис. 6 Контуры разрезов при субтотальной |
Рис. 7 Контуры разрезов при правосторон- |
вульвэктомии с пластикой перемещёнными |
ней гемивульвэктомии с пластикой переме- |
кожно-фасциальными бедренно-ягодичными |
щённым кожно-фасциальным лоскутом с |
лоскутами на ножке. |
задней поверхности бедра. |
