
Методички кафедры / Патология системы крови
.pdfчаемые CD. При неопластических изменениях блок дифференцировки может произойти на любой стадии нормального развития клеток, в результате чего образуется клон патологических клеток, определяющих субстрат болезни и имеющих одинаковую иммунологическую (или фенотипическую) характеристику. Проведя исследования этих маркёров на клетках, можно определить, какой форме и варианту заболевания они соответствуют, то есть на основе иммунологического фенотипа клеток проводить дифференциальную диагностику, которая наиболее трудна при лимфопролиферативных заболеваниях, потому что основной клеткой патологического субстрата болезни являются морфологически почти однотипные клетки. Фенотипирование позволяет с помощью моноклональных АТ типировать бластные и зрелые клетки крови миело-, моно-, лимфоцитарного ряда по наличию дифференциро-вочных Аг (рецепторов) в клеточной стенке. Иммунофенотипирование лимфоцитов методом проточной цитометрии обязательно для подтверждения диагноза. Высокочувст-вительная проточная цитометрия позволяет обнаруживать одну злокачественную клетку на 10 000 нормальных лейкоцитов. Иммунофенотипирование бластных клеток позволяет выделить субварианты острого лимфобластного лейкоза: пре-В-форма, пре-Т-форма, В-форма, Т-форма, ни Т- ни В-форма, ни Т- ни В-форма с Ph'-хромосомой. На основе уникального фенотипа, отличающегося от антигенного спектра зрелых лимфоцитов, проводится раннее распознавание прогрессирующей лейкозной популяции, когда это не представляется возможным с помощью морфологических методов исследований. При острых нелимфобластных лейкозах иммунофенотипирование бластных клеток оказалось менее информативным.
Хронический миелолейкоз
Характеризуется поражением гранулоцитарного, моноцитарного, тромбоцитарного и эритроцитарного ростков костного мозга. Родоначальница опухоли — клетка-предшественница миелопоэза. Процесс распространяется на печень, селезенку; в терминальной стадии может поражаться любая ткань. Диагноз хронического миелолейкоза устанавливают на основании данных исследования крови, с учетом клинической картины, результатов стернальной пункции и трепанобиопсии, а также выявления филадельфийской хромосомы в клетках крови (рис.16).
101
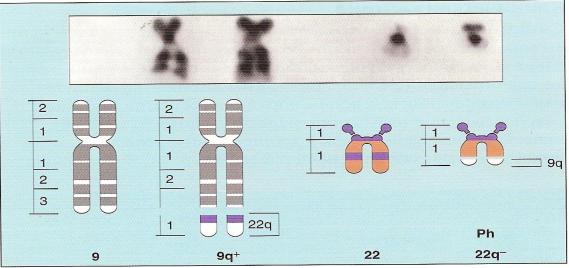
Рис. 16. Наличие филадельфийской хромосомы (Ph)
Большинство случаев хронического миелолейкоза, по-види- мому, индуцируется транслокацией, известной как филадельфийская хромосома, которая обнаруживается у 95 % больных. Она представляет собой реципрокную транслокацию t (9;22), при которой часть хромосомы 9, содержащая онкоген с-аbl, транслоцируется на хромосому 22 и соединяется с геном BCR. Объединенный ген ABL-BCR играет важную роль в патогенезе хронического миелолейкоза и приводит к продукции специфической тирозинкиназы. Хронический миелолейкоз возникает вследствие гиперпродукции гранулоцитов аномальной плюрипотентной гемопоэтической клеткой сначала в костном мозге, а затем и экстрамедуллярно (например, в печени, селезенке). Хотя доминирует продукция гранулоцитов, неопластический клон включает в себя и эритроциты, мегакариоциты, моноциты и даже некоторые Т- и В-лимфоциты. Нормальные стволовые клетки сохраняются и могут проявлять активность после лекарственного угнетения клона хронического миелолейкоза.
Хронический миелолейкоз часто диагностируется на основании общего клинического анализа крови, проведенного случайно или при обследовании по поводу спленомегалии. Уровень гранулоцитов повышен, обычно составляет менее 50 000/мкл у бессимптомных больных, и 200 000-1 000 000/мкл у пациентов с проявлениями симптомов болезни; количество тромбоцитов нормально или несколько повышено; уровень гемоглобина обычно более 100 г/л. Мазок периферической крови может помочь в дифференциальной диагностике хронического миелолейкоза от лейкоцитоза другой этиологии. При хроническом миелолейкозе в мазке преимущественно
102
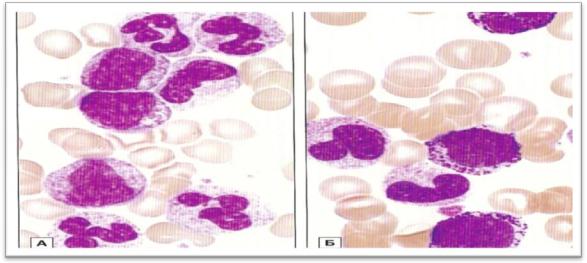
незрелые гранулоциты, абсолютная эозинофилия и базофилия, хотя у больных с уровнем лейкоцитов менее 50 000/мкл количество незрелых гранулоцитов может быть небольшим (рис. 17).
Рис. 17. Хронический миелолейкоз. Мазок крови.
Уровень щелочной фосфатазы при хроническом миелолейкозе обычно низкий и повышен при лейкемоидных реакциях. Исследование костного мозга необходимо выполнить для оценки кариотипа, клеточности (как правило, повышенной) и степени выраженности миелофиброза. Диагноз подтверждается при обнаружении Ph-хромосомы при цитогенетическом или молекулярном анализе, хотя у 5 % больных она отсутствует. При микроскопическом исследовании в костном мозге преобладают незрелые и зрелые клетки гранулоцитарного ряда, соотношение которых может варьировать. По данным трепанобиопсии, в начальной стадии заболевания еще
вдостаточном количестве сохраняются элементы эритропоэтического и мегакариоцитарного рядов. По мере прогрессирования процесса их число снижается, исчезают жировые клетки. Характерны глубокие изменения в строме в виде сочетания процессов деструкции с увеличением количества фибробластов, аргирофильных и иногда коллагеновых волокон. В селезенке и лимфатических узлах
вразвернутой стадии болезни обнаруживается диффузная инфильтрация миелоидными элементами, атрофия лимфатической ткани.
Лечение проводят амбулаторно с помощью цитостатических препаратов под контролем регулярных анализов крови с обязательным подсчетом тромбоцитов. Критериями эффективности этого ле-
103
чения являются снижение числа лейкоцитов и уменьшение размеров селезенки.
Прогноз определяется стадией хронического миелолейкоза. При правильном лечении развернутая стадия может продолжаться в среднем около 4 лет, нередко 5—10 лет. Состояние больных вполне удовлетворительное; они сохраняют полностью или частично трудоспособность, ведут обычный образ жизни.
Хронический лимфолейкоз
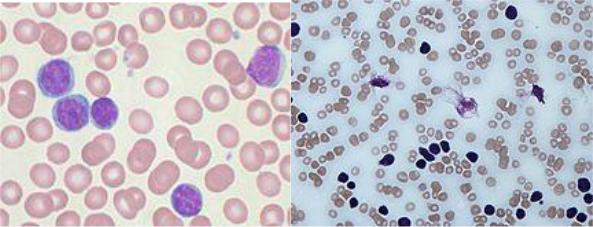
Хронический лимфолейкоз (хронический лимфааденоз, хроническая лимфоидная лейкемия) — поражение иммунокомпетентной ткани, основу которой составляют морфологически зрелые лимфоциты, в основном В-лимфоциты (80—98%); известны формы болезни с Т-лимфоцитарной пролиферацией. Проявляется чаще в пожилом возрасте. В крови наряду с ростом числа лимфоцитов, присутствием единичных пролимфоцитов и иногда лимфобластов довольно часто можно обнаружить характерные для хронического лимфолейкоза так называемой тени Гумпрехта — разрушенные при приготовлении мазка ядра лимфоцитов, в которых среди глыбок хроматина можно заметить нуклеолы (рис. 18).
Рис. 18. Хронический лимфолейкоз. Тени Гумпрехта в мазке крови
Абсолютное содержание в крови нейтрофилов, тромбоцитов и эритроцитов в течение многих лет в развернутой стадии болезни может оставаться При гистологическом исследовании костного мозга выявляется диффузное или очаговое разрастание лимфоцитов. В пунктате костного мозга обнаруживается высокий процент
104
лимфоцитов. Однако этот признак может быть достоверным свидетельством опухолевой пролиферации в костном мозге лишь при невысоком проценте лимфоцитов в крови, в противном случае для подтверждения диагноза лейкоза предпочтительнее пользоваться не результатами пункции костного мозга, а данными трепанобиопсии или совмещать оба метода исследования. Переход хронического лимфолейкоза в острый лейкоз или лимфосаркому отмечается сравнительно редко разрастания вокруг бронхов.
Диагноз хронического лимфолейкоза устанавливают на основании повышения количества лимфоцитов в крови и обнаружения лимфатической пролиферации в костном мозге. Биохимическое исследование крови на ранних этапах болезни, как правило, не обнаруживает специфических изменений. Развитие заболевания сопровождается снижением в сыворотке крови содержания гаммаглобулинов, в редких случаях возможно моноклональное увеличение гамма-глобулинов. Для клеток ХЛЛ характерен аберрантный иммунофенотип: одновременная экспрессия (коэкспрессия) Т- клеточного маркера CD5 и В-клеточных маркеров CD19 и CD23. Количество В-клеточных маркеров CD20, CD79b и мембраносвязанных иммуноглобулинов IgM и IgD понижено по сравнению с нормальными В-клетками. В дополнение к этому выявляется клональность. Диагноз ХЛЛ также может быть установлен на основании данных иммуногистохимического исследования биоптата лимфатического узла или селезёнки. При рентгенологическом исследовании органов грудной клетки у больных хроническим лимфолейкозом обнаруживается увеличение внутригрудных лимфатических узлов. В легких наблюдаются инфильтраты с распадом и перибронхиальная инфильтрация.
Лечение. При значительном увеличении и относительной плотности периферических лимфатических узлов, вовлечении в процесс лимфатических узлов брюшной полости, увеличении печени и селезенки может оказаться эффективной комбинированная цитостатическая терапия в сочетании со стероидными гормонами и спленэктомией.
105
Вопросы для самостоятельной подготовки
1.Определение понятий: гематосаркома и лейкоз. Отличительные особенности лейкоза от гематосаркомы.
2.Отличия лейкоза от лейкоцитоза и лейкемоидной реакции.
3.Общие черты опухолей (рак, саркома) и лейкозов.
4.Этиология лейкозов (физические, химические, биологические факторы)
5.Классификация лейкозов (на чем основана)
6.Правила опухолевой прогрессии
7.Отличительные особенности острых и хронических лейко-
зов.
8.Особенности отдельных форм острых лейкозов (миелобластный, лимфобластный).
8.1.Характеристика изменений в крови.
8.2.Картина костного мозга.
8.3.Изменения в организме
9. Что такое лейкемическое зияние, для какой патологии оно характерно. Механизм развития феномена.
10.Гистохимическая характеристика бластных клеток (реакция на пероксидазу, кислую фосфотазу, липиды).
11.Что такое эозинофильно – базофильная ассоциация, для какой патологии она характерна.
12.Виды хронических лейкозов.
13.Картина крови и костного мозга при хроническом миелолейкозе.
14.Что такое «филадельфийская» хромосома, при каком заболевании она обнаруживается.
15.Чем характеризуется состояние бластного криза. При каких заболеваниях он развивается.
16.Перечислите характерные для хронического лимфолейкоза клетки в периферической крови.
Для закрепления понимания темы, уверенного знания основных вопросов решите ситуационные задачи по темам: «Этиология и патогенез лейкоцитозов и лейкопений» и «Гемобластозы»
106
СИТУАЦИОННЫЕ ЗАДАЧИ ПО ТЕМЕ:
« ЭТИОЛОГИЯ И ПАТОГЕНЕЗ ЛЕЙКОЦИТОЗОВ И ЛЕЙКОПЕНИЙ»
Задача № 1
Больная В., 35 лет доставлена в клинику с явлениями тяжелой некротической ангины.
Анализ крови: Hb 128 г/л, Er 4, 5 *10 12/л, Lc 1, 4 * 10 9/л, палоч-
коядерные 0 %, сегментоядерные 8 %, лимфоциты 63 %, моноциты
29 %, СОЭ 50 мм/ч.
Вопросы:
1.Найдите отклонения в гемограмме. Объясните их происхождение.
2.Определите цветовой показатель.
3.Что такое агранулоцитоз?
Задача № 2
Больной О., 50 лет находился в клинике с диагнозом «абсцесс легкого».
Анализ крови: Hb 110 г/л, Er 4, 0 *10 12/л, Lc 8, 1 * 10 9/л, па-
лочкоядерные 3 %, сегментоядерные 52 %, лимфоциты 34 %, моноциты 11 %, СОЭ 22 мм/ч.
Вопросы:
1.Охарактеризуйте гемограмму. Объясните механизм изменения гематологических показателей.
2.Охарактеризуйте показатели белой крови по абсолютным и относительным величинам.
Задача № 3
Больная Б., 64 года поступила в гематологическое отделение в связи с нейтропенией неясной этиологии. Страдает сахарным диабетом. Год назад при исследование крови обнаружена нейтропения.
107
В дальнейшем отмечалось периодическое развитие анемии и тромбоцитопении. При поступлении жаловалась на головные боли, слабость, боли в костях. В последний год часто болела простудными заболеваниями.
Анализ крови: Hb 112 г/л, Er 3, 7 *10 12/л, Lc 2, 1 * 10 9/л,
Tr 220 * 109 , палочкоядерные 2 %, сегментоядерные 27 %, лимфоциты 65 %, моноциты 4 %, СОЭ 40 мм/ч.
Миелограмма: костный мозг богат ядерными клеточными элементами, отмечается осложнение гранулоцитопоэза. В сыворотке обнаружены АТ к лейкоагглютининам.
Вопросы:
1.Проанализируйте гемограмму. Объясните механизм агранулоцитоза.
2.Почему у больной отмечается склонность к простудным заболеваниям?
Задача № 4
Больная И., 27 лет поступила в клинику с диагнозом пневмония. Пневмония протекает с очень скудной симптоматикой.
Анализ крови: Hb 96 г/л, Er 3, 2 *10 12/л, Lc 1, 2 * 10 9/л, Ret 0,1 %, Tr 49 * 109. Лейкоцитарная формула больной: эозинофилы
– 0, палочкоядерные 0 , сегментоядерные 21 %, лимфоциты 73 %, моноциты 6 %, СОЭ 28 мм/ч.
Морфология: Анизоцитоз, пойкилоцитоз, нейтрофилы с токсической зернистостью.
Миелограмма: признаки лимфоидной гиперплазии отсутствуют. Биохимия: Fe сыворотки 41 мкмоль/л.
Вопросы:
1.Охарактеризуйте гемограмму. Каков механизм изменения гематологических показателей?
2.Оценить изменения со стороны красной крови.
Задача № 5
Студентка Ю., 18 лет, во время диспансерного обследования предъявляла жалобы на повышенную утомляемость, раздражитель-
108
ность, сонливость, ухудшение памяти. Анализ крови сдала накануне экзамена по нормальной анатомии.
Анализ крови: гемоглобина 135 г/л, эритроцитов 4,5 х 1012 /л, гематокрит 0,40 л/л, ретикулоцитов 0,8%, тромбоцитов 200 х 109 /л, лейкоцитов 8 х 109 /л, СОЭ 10 мм/час. Лейкоцитарная формула (в%): базофилов – 0, эозинофилов – 0, нейтрофилов: метамиелоцитов – 0, палочкоядерных – 6, сегментоядерных – 78; лимфоцитов – 10, моноцитов – 6. В мазке крови: единичные полихроматофильные эритроциты.
Биохимия: содержание железа в сыворотке крови 14 мкмоль/л, билирубина 14 мкмоль/л.
Осмотическая резистентность эритроцитов: минимальная –
0,44%, максимальная – 0,34% р-ра NaCl.
Вопросы:
1.Определите цветовой показатель, абсолютное содержание нейтрофилов и
лимфоцитов в крови
2.Дайте оценку этим показателям.
3.Объясните возможный механизм изменений в гемограмме.
Задача № 6
Больной О., 14 лет поступил в клинику с жалобами на слабость, головокружение, повышение температуры тела, боли при глотании. Из анализа известно, что больной в течение 3 месяцев с наркотической целью вдыхал пары бензола.
При осмотре и обследовании выявлено: бледность кожных по-
кровов, множественные геморрагии, некротическая язва слизистой зева и полости рта. Печень и селезенка не увеличены.
Анализ крови: Hb 60 г/л, Er 2, 0 *10 12/л, Lc 1, 5* 10 9/л,
Ret – 0 %, Tr 28* 109, СОЭ 44 мм/ч. Лейкоцитарная формула: эози-
нофилы – 0%, палочкоядерные 0 %, сегментоядерные 15 %, лимфоциты 82 %, моноциты 3 %.
Биохимия: Fe сыворотки 40 мкмоль/л, Bil 10 мкмоль/л.
Вопросы:
1.Оцените гемограмму.
2.Имеется ли сдвиг лейкоцитарной формулы?
3.Почему изменено количество сывороточного Fe?
109
Задача № 7
Больной Г., 44 лет поступил в клинику с диагнозом трихинеллёз. Анализ крови: гемоглобин – 135 г/л, эритроциты – 4,5 х 1012/л,
гематокрит – 0,4 л/л, ретикулоциты – 0,5%, тромбоциты – 230 х 109/л, лейкоциты – 11 х 109/л, СОЭ – 18 мм час. Лейкоцитарная формула (в%): базофилы – 0, эозинофилы – 18, нейтрофилы: метамиелоциты-1, палочкоядерные –7, сегментоядерные – 47, лимфоциты – 21, моноциты – 6.
Биохимия: содержание железа в сыворотке крови 15 мкмоль/л, билирубина – 18 мкмоль/л. СОЭ – 24 мм/час,
Осмотическай резистентность эритроцитов: min – 0,46%, max – 0,34% р-ра NaCl.
Вопросы:
1.Определите цветовой показатель и функциональное состояние костного мозга.
2.Охарактеризуйте изменения в данной гемограмме? Обоснуйте Ваше заключение.
3.Рассчитайте абсолютное содержание нейтрофилов и эозинофилов в крови
больного.
4.Объясните роль лейкоцитов в реализации противопаразитарного иммунитета.
Задача № 8
Больная Т., 25 лет поступила в стационар с жалобами на повышение температуры тела с ознобом, боли при глотании. В последнее время, в связи с головными болями, часто использовала амидопирин.
Анализ крови: Hb 135 г/л, Er 4, 5 *10 12/л, Lc 1, 2* 10 9/л, Ret – 0, 6 %, Tr 195 * 109.. Лейкоцитарная формула: базофилы – 0%,
эозинофилы – 1%, палочкоядерные 3 %, сегментоядерные 13 %, лимфоциты 68%, моноциты 15 %.
Вопросы:
1.Укажите изменения в гемограмме.
2.Какова причина наблюдаемых изменений?
3.Определить цветовой показатель.
110
