
- •5.Бронхиальная и сердечная астма: дифференциальный диагноз.
- •16.Профилактика орл.
- •23-24. Инфаркт миокарда: этиология, патогенез, клинические варианты (типичные и атипичные). Тактика ведения больных, принципы лечения. Медико-социальная экспертиза. Реабилитация.
- •3. Характерная динамика сывороточных ферментов.
- •26.Ранние и поздние осложнения инфаркта миокарда.
- •28.Дифференциальный диагноз инфаркта и стенокардии
- •29.Купирование ангинозного приступа.
- •32.Перикардиты: этиология, патогенез, классификация, клиника, диагностика, принципы лечения.
- •33.Хроническая недостаточность кровообращения
- •34.Острая сердечная недостаточность
- •35.Острая сосудистая недостаточность
- •36.Понятие экстрасистолии
- •38.Мерцание и трепетание предсердий (мерцательная аритмия)
- •39.Нарушение функции проводимости. Блокады
- •4.4. Полная а-в блокада (а-в блокада III степени)
- •4.5. Внутрижелудочковая блокада.
- •Модифицированная Сиднейская классификация хронических гастритов (Хьюстон, 1994)
- •Клиническая картина
- •Выявление Helicobacter pylori (диагностика)
- •Классификация язвенной болезни
- •44.Хронический холецистит
- •45.Хронический гепатит
- •Клиническая картина
- •Лабораторные данные
- •Лабораторные данные
- •Лабораторные данные
- •46.Цирроз печени
- •Лабораторные и инструментальные данные
- •Особенности циррозов в зависимости от этиологии
- •Лабораторно-инструментальные данные
- •50.Острый гломерулонефрит
- •Клиническая картина
- •51.Хронический гломерулонефрит
- •Клинические проявления хгн
- •52.Хронический пиелонефрит
- •53.Синдром хронической почечной недостаточности
- •Классификация хронической почечной недостаточности по н.А. Лопаткину и и.Н. Кучинскому.
- •54.Ревматоидный артрит
- •Классификация
- •Функциональные классы (фк):
- •Лабораторные данные
- •Инструментальные исследования
- •Диагностические критерии ревматоидного артрита (Американская ревматологическая ассоциация, 1987)
- •Варианты течения
- •56. Системный склероз: этиология, патогенез, основные клинические проявления, принципы диагностики и лечения.
- •57.Геморрагический васкулит
- •Классификация гв:
- •Клиническая картина
- •58.Аутоиммунные тромбоцитопении
- •Клиническая картина
- •Лабораторные данные
- •60.Железодефицитная анемия
- •Клинические проявления железодефицитных анемий
- •61.Витамин в12-(фолиево)-дефицитные анемии
- •62.Острый лейкоз (ол)
- •Классификация:
- •Клинические проявления острого лейкоза
- •Лабораторная диагностика ол
- •63.Хронический миелолейкоз
- •Клинические проявления хронического миелолейкоза
- •64.Хронический лимфолейкоз (хлл)
- •Классификация стадий хлл по j. Benet
- •65.Сахарный диабет
- •Этиологическая классификация нарушений гликемии (воз, 1999)
- •Клиническая картина
- •Лабораторная диагностика
- •Критерии нарушений углеводного обмена (воз, 1999)
- •66.Гипергликемическая кома
- •Клиническая картина
- •67.Гипогликемическая кома
- •Клиническая картина
- •68.Диффузный токсический зоб
- •Клиническая картина
- •Лабораторная диагностика
23-24. Инфаркт миокарда: этиология, патогенез, клинические варианты (типичные и атипичные). Тактика ведения больных, принципы лечения. Медико-социальная экспертиза. Реабилитация.
Инфаркт миокарда (ИМ) – ишемический некроз участка сердца, возникающий вследствие острого несоответствия между потребностью миокарда в кислороде и его доставкой по коронарным артериям.
Эпидемиология: ИМ – одна из наиболее частых причин смерти в развитых странах; в США ежегодно у 1 млн больных, 1/3 из них – умирает, ½ из них – в течение первого часа; заболеваемость 500 мужчин и 100 женщин на 100 тыс. населения; до 70 лет мужчины болеют чаще, затем – одинаково с женщинами.
Этиология ИМ: тромбоз коронарной артерии в области атеросклеротической бляшки (90%), реже – спазм коронарной артерии (9%), тромбоэмболия и другие причины (эмболия коронарных артерий, врожденные дефекты коронарных артерий, коагулопатии - 1%).
Патогенез ИМ: нарушение целостности эндотелия, эрозия или разрыв атеросклеротической бляшки адгезия тромбоцитов, формирование «тромбоцитарной пробки» наслоения эритроцитов, фибрина, тромбоцитов с быстрым ростом пристеночного тромба и полной окклюзией просвета артерии ишемическое повреждение кровоснабжаемой данной КА области миокарда (15-20 мин, обратимое состояние) некроз миокарда (необратимое состояние).
Клиническая картина и варианты течения ИМ.
В клиническом течении типичного ИМ выделяют 5 периодов:
1. Продромальный, или прединфарктный, период (от нескольких мин до 1-1,5 мес) – клинически проявляется клиникой нестабильной стенокардии с транзиторными ишемическими изменениями на ЭКГ.
2. Острейший перид (от 2-3 ч до 2-3 суток) – часто возникает внезапно, определяется появлением признаков некроза на ЭКГ, характерны различные варианты течения:
а) ангинозный вариант (status anginosus, типичный вариант) – чрезвычайно интенсивная, волнообразная, давящая («обруч, железные клещи, сдавливающие грудную клетку»), жгучая («пожар в груди, ощущение кипятка»), сжимающая, распирающая, острая («кинжальная») боль за грудиной, нарастает очень быстро, широко иррадиирует в плечи, предплечья, ключицы, шею, нижнюю челюсть слева, левую лопатку, межлопаточное пространство, длится от нескольких часов до 2-3 сут, сопровождается возбуждением, чувством страха, двигательным беспокойством, вегетативными реакциями, не купируется нитроглицерином.
б) астматический вариант (ОЛЖН) – проявляется клиникой сердечной астмы или альвеолярного отека легких; чаще встречается у больных с повторным ИМ, тяжелой АГ, в пожилом возрасте, при дисфункции папиллярных мышц с развитием относительной недостаточности митрального клапана
в) аритмический вариант – проявляется пароксизмальной тахикардией, фибрилляцией желудочков, полной АВ-блокадой с потерей сознания и др.
г) абдоминальный (гастралгический) вариант – внезапно возникает боль в эпигастральной области, сопровождающаяся тошнотой, рвотой, парезом ЖКТ с резким вздутием живота, напряжением мышц брюшной стенки; чаще встречается при нижней локализации некроза
д) церебральный вариант – может начинаться с клинических проявлений динамического нарушения мозгового кровообращения (головная боль, головокружение, двигательные и сенсорные расстройства).
е) периферический с атипичной локализацией боли (леворучная, леволопаточная, гортанно-глоточная, верхнепозвоночная, нижнечелюстная)
ж) стертый (малосимптомный)
Другие редкие атипические варианты ИМ: коллаптоидный; отечный
3. Острый период (до 10-12 дней) – окончательно определяются границы некроза, в нем происходит миомаляция; боль исчезает, характерен резорбционно-некротический синдром (повышение температуры тела до субфебрилльной, нейтрофильный лейкоцитоз, повышение СОЭ со 2-3 сут в течение 4-5 дней, повышение активности ряда кардиоспецифических ферментов в БАК: АсАТ, ЛДГ и ЛДГ1, КФК, КФК-МВ, миоглобина, ТnT, TnI).
4. Подострый период (до 1 мес) – формируется рубец; смягчаются и исчезают проявления резорбционно-некротического синдрома, сердечной недостаточности.
5. Постинфарктный кардиосклероз: ранний (до 6 мес) и поздний (после 6 мес) – консолидация образовавшегося рубца.
Диагностика ИМ.
Согласно рекомендациям ВОЗ, диагноз ИМ ставится при наличии минимум двух из трех критериев:
1. характерный болевой синдром (status anginosus), не купирующийся нитроглицерином
2. изменения на ЭКГ, типичные для некроза миокарда или ишемии
Согласно
Bayley,
ЭКГ при ИМ формируется по влиянием трех
зон:
зоны
некроза
– расположена в центре очага поражения
(зубец Q),
зоны
повреждения
– расположена по периферии от зоны
некроза (сегмент ST),
зоны
ишемии
– расположена по периферии от зоны
повреждения (зубец Т)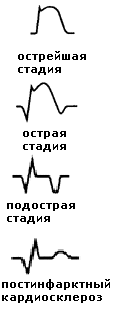
Типичные изменения, характерные для Q-инфаркта миокарда:
1) острейший период – вначале высокий заостренный зубец Т (имеется только зона ишемии), затем появляется куполообразная элевация сегмента ST и его слияние с зубцом Т (появляется зона повреждения); в отведениях, характеризующих противоположные инфаркту зоны миокарда может регистрироваться реципрокная депрессия сегмента ST.
2) острый период – появляется зона некроза (патологический зубец Q: длительность более 0,03 с, амплитуда более ¼ зубца R в отведениях I, aVL, V1-V6 или более ½ зубца R в отведениях II, III, aVF), зубец R может уменьшиться или исчезнуть; начинается формирование отрицательного зубца Т.
3) подострый период – сегмент ST возвращается на изолинию, формируется отрицательный зубец Т (характерно наличие только зон некроза и ишемии).
4) постинфарктный кардиосклероз – сохраняется патологический зубец Q, амплитуда отрицательного зубца Т может уменьшиться, со временем он может стать сглаженным или даже положительным.
Для nonQ-инфаркта миокарда изменения на ЭКГ будут происходить в зависимости от стадии лишь с сегментом ST и зубцом Т. Помимо типичных изменений на ЭКГ на ИМ может указывать впервые возникшая полная блокада левой ножки пучка Гиса.
Топическая диагностика ИМ по данным ЭКГ: переднеперегородочный – V1-V3; передневерхушечный – V3, V4; переднебоковой – I, aVL, V3-V6; передний обширный (распространенный) – I, II, aVL, V1-V6; переднезадний – I, II, III, aVL, aVF, V1-V6; боковой глубокий – I, II, aVL, V5-V6; боковой высокий – I, II, aVL; заднедиафрагмальный (нижний) – II, III, aVF.
При малой информативности стандартной ЭКГ можно снять ЭКГ в дополнительных отведениях (по Небу и т.д.) или сделать кардиотопографическое исследование (60 отведений).
