
Клиническая патология орофациальной области и шеи
.pdf
образованию десневых карманов. Наружная стенка кармана и его дно образованы грануляционной тканью, пронизанной тяжами многослойного плоского эпителия (рис. 37). В этой ткани много нейтрофильных лейкоцитов, плазматических клеток и макрофагов. Карманы заполняются продуктами распада тканей, остатками пищи, бактериями. При обострении хронического пародонтита в тканях, окружающих карман, возникает гнойное воспаление (альвеолярная пиорея).
Рис. 37. Стенка десневого кармана, сформировавшегося при хроническом пародонтите. Слева —многослойный плоский эпителий, выстилающий стенку кармана, справа — плоскоэпителиальные островки Маляссе.
Наблюдающееся при пародонтите рассасывание костной ткани происходит по типу гладкой, лакунарной и пазушной резорбции. В основе разных форм резорбции кости лежит одно и то же явление — аутолитический распад костного вещества, хотя морфологические стигмы этого феномена различны: каждой форме резорбции соответствуют своя интенсивность и выраженность процесса.
При г л а д к о м р а с с а с ы в а н и и кости происходит медленное и постепенное исчезновение — "таяние" костных балок или кортикального слоя. В кортикальном слое костная субстанция убывает как
со стороны гаверсовых каналов, которые заметно расширяются, так и с периостальной и эндостальной поверхностей. Наиболее отчётливо этот вид рассасывания проявляется в костных балках губчатой кости, которые заметно истончаются, и около них не удается выявить ни клеточной реакции, ни увеличения числа сосудов.
Л а к у н а р н а я (остеокластическая) резорбция является наиболее частой формой рассасывания кости при пародонтите. Характеризуется появлением по ходу костных структур крупных многоядерных клеток (остеокластов), которые находятся в выемках (лакунах) по краям костных балок или в кортикальном слое компактной кости. Лакунарная резорбция начинается с гребня (края) зубных лунок, где появляются первые многоядерные гигантские клетки рассасывания. Исходом процесса является горизонтальное рассасывание краёв лунок, а при вертикальной ориентации лакунарного рассасывания остеокластическая реакция распространяется по длиннику межзубной перегородки с разрушением её. Процессы лакунарной резорбции кости при пародонтите могут наблюдаться и в теле челюстных костей, где за счёт этого происходит расширение костно-моз- говых пространств.
Пазушное р а с с а с ы в а н и е является быстрой формой разрушения кости, но встречается реже лакунарного. Оно проявляется массивным аутолизом костного вещества на ограниченных участках с разжижением его и превращением в плазмоподобную жидкость («жидкая» кость). Общие очертания костных структур поначалу процесса сохраняются за счёт того, что они удерживаются на месте листком эндоста, затем образовавшиеся полости (пазухи) заполняются эритроцитами, клетками эндоста, а жидкое содержимое пазух рассасывается по тканевым щелям и сосудам.
Рентгенологически выделяют четыре степени резорбции кости лунок: первая степень — убыль костных краев лунок на четверть кор-
ня зуба; вторая степень — на половину корня зуба; третья степень
— края лунок спускаются до уровня нижней трети корня зуба; при четвёртой степени происходит рассасывание всей костной ткани лунок, а верхушки корней зубов оказываются окружёнными лишь мягкими тканями пародонта.
В поздних стадиях пародонтита в процесс вовлекается цемент зуба, и в нём формируются ниши, проникающие в дентин, возможно при этом и новообразование цемента (гиперцементоз). В пульпе зуба
87
86
при, хроническом пародонтите прогрессируют реактивные изменения в форме дистрофии и атрофии.
Гнойные процессы в пародонте могут стать источником развития флегмоны мягких тканей и одонтогенного сепсиса.
ПАРОДОНТОЗ
Пародонтоз выделяется как нозологическая форма по признаку первично-дистрофического поражения тканей пародонта без воспалительных изменений.
Заболевание характеризуется медленным течением с нарастанием дистрофических процессов в пародонте вплоть до полной деструкции связочного аппарата, межальвеолярных и межкорневых перегородок, оголением корней зубов и выпадением их.
Начальными проявлениями пародонтоза является дистрофический процесс в десне, которая истончается и подвергается ретракции. В ней уплотняется фиброзная основа, происходит атрофия покрывающего её плоского эпителия. Прогрессирование горизонтальной деструкции альвеолярного отростка происходит в результате гладкой резорбции костной ткани. В ней отмечается утолщение трабекул и нарушение линий склеивания с развитием очагов остеопороза и эбурнеации. Изменения в костных структурах альвеол сочетаются со склерозом и гиалинозом стенок сосудов микроциркуляторного русла и редукцией всей сосудистой сети. Это ведёт к усилению дистрофических процессов в тканях пародонта, и таким образом замыкается порочный круг.
Дистрофические изменения в костной ткани альвеол зуба, близкие по морфологическому выражению к наблюдающимся при пародонтозе, могут возникать при эндокринопатиях (паратиреоидная недостаточность) и длительной гипоксии.
ДЕСМОДОНТОЗ (ИДИОПЛ ТИЧЕСКИЙЛИЗИС ПАРОДОНТА)
Этиология этой группы болезней не установлена, хотя в большей степени они ассоциируются с хроническими сердечно-сосудистыми, эндокринными заболеваниями и опухолями.
88
Общим признаком обозначаемых термином десмодонтоз заболеваний, которые нередко сочетаются с нейтропенией, агаммаглобулинемией, синдромом Попийона-Лефевра, сахарным диабетом I типа, является неуклонное и быстрое разрушение тканей пародонта с выпадением зубов. Часто при этом образуются десневые и пародонтальные карманы, из которых выделяется гной. Морфогенез идиопатических заболеваний пародонта в форме пародонтолиза в основных проявлениях напоминает динамику процесса при пародонтозе. В костной ткани альвеолярного отростка челюсти при этом преобладает остеокластическое рассасывание в сочетании со склеротическими изменениями в сосудах микроциркуляторного русла. При синдроме Попийона-Лефевра дистрофически-деструктивные изменения в пародонте прогрессируют особенно быстро и развиваются в сочетании с повышенным ороговением эпителия ладоней и подошв. Столь же тяжелые проявления пародонтолиза могут быть при синдроме Хенда-Крисчена в сочетании с несахарным диабетом и экзофтальмом.
Гистогенез |
это собирательное |
|
понятие, отражающее |
тканей десны |
|
в результате |
при |
травме |
искусственной |
коронкой, |
пломбой, |
корнями разрушенных |
|
структуре |
различают парадонтомы |
-го, фиброзного и |
|
ангиоматозного эпу |
|
|
Гигантоклеточный |
|
|
встречается |
|
|
женщин в возрасте |
|
|
более часто во время |
|
|
Рис. 38. Гигантоклеточная |
повторяющая структуру |
|
остео-бластокластомы. |
|
|
549—5 |
89 |
|
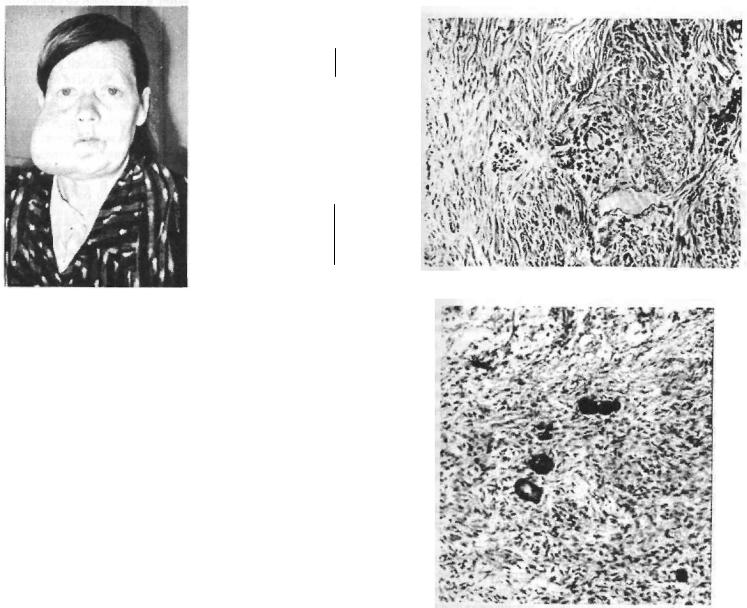
Может возникать и премоляров нижней ны. Макроскопически кой консистенции. щечную, и в язычную нологически в зоне стной ткани эпулис по структуре
— остеобластокласто заметным, если в кая гигантоклеточная встречается во всех растания до 1—2 см ющего над уровнем переплетающиеся
числом кровеносных располагаются скудные которых преобладают эпулис покрыт плоским эпителием,
области клыков и поверхности дескрасного цвета, мягчасов, выступая и в промежуткам. Рентгеразрежение коГигантоклеточный опухоль костей
является особенно (периферичес-
й э п у л и с — узловатого разрис. 39), выступаобнаруживаются ткани с небольшим Периваскулярно инфильтраты, в
. С поверхности многослойным
гис. ЗУ. Ьольная 57 лет с гигантской |
ПРИ |
_ |
пародонтомой фиброзного типа (из |
повреждении которого образу- |
|
наблюдений проф. П. И. Ивасенко). |
ются язвы, и соответственно месту |
|
изъязвления идет разрастание грануляционной ткани. Иногда в центральных отделах эпулиса встречаются кальцификаты (рис. 41) — очаги остеогенеза (отложения остеоидного вещества, окруженного остеобластами), и на этой базе формируются костные перекладины с отложением солей кальция.
Ангиоматозный эпулис чаще возникает в детском и юношеском возрасте. Макроскопически представляет собой мягкотканное разрастание красного цвета, легко кровоточащее при дотраги-
90
Рис. 40. Пародонтома типа плотной фибромы с полями разрежения.
Рис. 41. Фиброзная пародонтома с кальцификатами типа цементиклей.
91
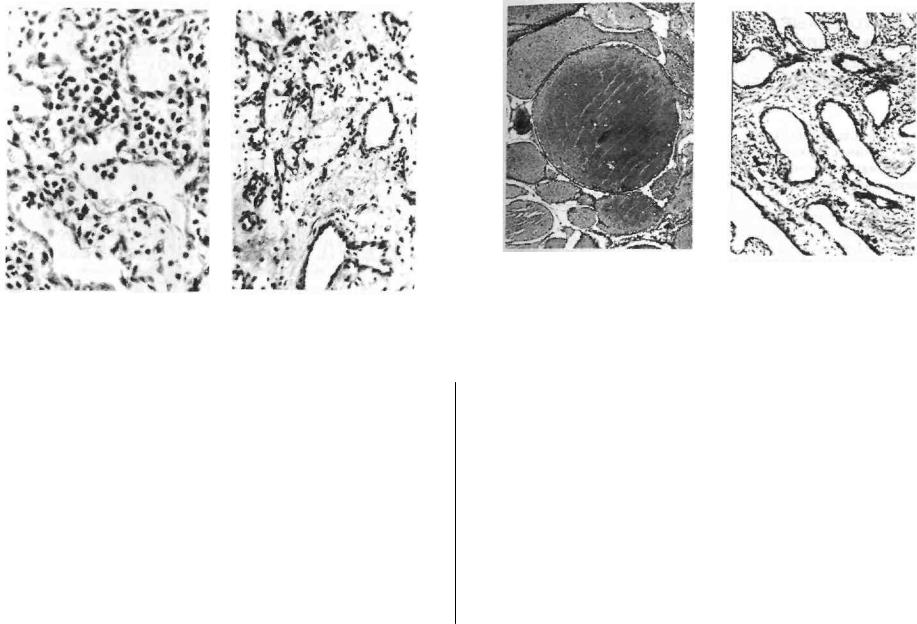
Рис. 42. Пародонтома типа капиллярной |
Рис. 43. Пародонтома типа склерози- |
|
ангиомы. |
|
руюшейся капиллярной ангиомы. |
|
|
|
вании. |
Микроскопически |
|
характеризуется конвалютами сосудов типа капилляров или венул, разделенных тонкими прослойками соединительной ткани, которые инфильтрированы плазматическими клетками. Ангиоматозный эпулис практически не отличается от капиллярной (рис. 42, 43) или венозной (кавернозной) ангиомы (рис. 44,45), нередко подвергаются изъязвлению, и в зоне язв происходит разрастание молодой грануляционной ткани при значительной воспалительной клеточной реакции. Ангиоматозный эпулис после удаления рецидивирует чаще, чем фиброзный.
В литературе имеются сообщения о возможной малигнизации эпулисов, и это дает основание многим авторам рассматривать их как истинные новообразования.
Фиброматоз десны по клинико-морфологической характеристике напоминает гипертрофический гингивит, не являясь, однако, заболеванием воспалительной природы. Полагают, что в происхождении болезни имеют значение генетическая предрасположенность и эндокринопатии. Морфологической основой фиброма-
92
Рис. 44. Пародонтома типа кавер- - .J -чит -шит*-» «■• * **. ••"*•••>. .:*
нозной ангиомы. |
Рис. 45. Пародонтома типа венозной |
|
|
|
ангиомы с разобщением сосудов. |
тоза десны является разрастание в ней соединительной ткани бедной клеточными элементами и сосудами. Многослойный плоский эпителий, покрывающий десну, утолщается с образованием акантотических тяжей. Происходящая деформация захватывает не только межзубную, но и альвеолярную десну.
93

ОДОНТОГЕННЫЕ |
ПОРАЖЕНИЯ |
ЧЕЛЮСТНЫХ КОСТЕЙ |
|
Одонтогенные воспалительные поражения челюстей проявляются остеитом, периоститом и остеомиелитом. Исходным процессом для развития указанных заболеваний является гнойный апикальный периодонтит, пародонтит или нагноение челюстных кист.
ОСТЕИТ
Остеитом обозначают воспаление кости челюсти за пределами периодонта зуба. В костную ткань инфекция поступает из корневого канала по ходу сосудисто-нервного пучка, и здесь на ограниченном участке развивается острый воспалительный процесс поначалу серозного, а затем гнойного характера. В короткое время остеит осложняется воспалением надкостницы — периоститом.
ПЕРИОСТИТ
Периостит по течению бывает острым и хроническим, а по форме воспаления — серозным, гнойным и фиброзным. Последний имеет хроническое течение.
При с е р о з н о м периостите наблюдается расширение и полнокровие сосудов надкостницы челюсти, межволокнистое пространство её заполняется серозным экссудатом, который по мере увеличения в нём нейтрофильных лейкоцитов превращается в гнойный.
Г н о й н ы й п е р и о с т и т чаще осложняет гнойный периодонтит, при котором инфекция попадает в надкостницу по каналам остеона и питательным каналам. Зона гнойного воспаления чаще определяется в периосте альвеолярного отростка челюсти с наружной или внутренней стороны. При отслоении надкостницы может образовываться полость и в ней накапливается гной (поднадкостничный абсцесс). В окружающих мягких тканях при этом наблюдается вос-
94
палительный отёк, а при их гнойном расплавлении могут появляться свищи, открывающиеся в полость рта или наружу.
ф и б р о з н ы й п е р и о с т и т , как указывалось, протекает хронически и сопровождается выраженным остеогенезом с уплотнением кортикального слоя кости, потому его называют продуктивным (гиперпластическим). Клеточные и сосудистые реакции воспаления при этом слабо выражены.
ОСТЕОМИЕЛИТ
Остеомиелит проявляется гнойным воспалением костного мозга челюстных костей.
Чаще поражается нижняя челюсть на уровне моляров. Инфекция в костную ткань проникает по каналам и сосудам из периодонта при гнойном воспалении его. Развитие остеомиелита чаще индуцируется стрептококками, стафилококками, синегнойной палочкой. Начинаясь в костномозговых пространствах альвеолярного отростка, гнойный воспалительный процесс распространяется на тело челюсти. Здесь костные балки подвергаются лакунарному или гладкому рассасыванию, и при тромбозе сосудов возникают некрозы костной ткани с отторжением участков её (секвестров) в формирующуюся полость. При хроническом течении остеомиелита в окружности секвестральной полости разрастается грануляционная ткань, богатая недифференцированными сосудами (пиогенная мембрана), а по наружному периметру секвестральная полость отграничивается от костной ткани волокнистой капсулой. При гнойном расплавлении капсулы, прилежащей кости и надкостницы возможно образование свищей, открывающихся наружу или в полость рта. Остеомиелит может закончиться выздоровлением, но нередко при снижении сопротивляемости организма и иммунодефицитах происходит генерализация инфекции с развитием одонтогенного сепсиса. Остеомиелит, как и другая одонтогенная инфекция, при локализации в верхней челюсти может осложниться гнойным гайморитом и тромбозом синусов твёрдой мозговой оболочки, а с нижней челюсти гнойная инфекция может распространяться на перикард и средостение.
Помимо банального воспаления в челюстных костях, при туберкулёзе, сифилисе и лепре возможно развитие специфических воспа-
лительных процессов {см. учебник А. И. Струкова и В. В. Серова «Патологическая анатомия», раздел «Гранулематозное воспаление»).
95

ОПУХОЛИ И ОПУХОЛЕВИДНЫЕ
ОБРАЗОВАНИЯ ЧЕЛЮСТЕЙ
ОСНОВНЫЕ ДАННЫЕ ОБ ЭМБРИОГЕНЕЗЕ ЗУБОВ
Развитие зубов у человека происходит на 5—6-й неделях эмбриогенеза и начинается с погружения эпителия в подлежащую мезенхиму. Из эпителиального пласта, который называется зубной пластинкой, формируются мелкие выпячивания — зубные зачатки. По мере роста они принимают форму перевернутой чаши, и таким образом образуется эмалевый орган. Подлежащая мезенхима, заполняющая полость чаши, называется зубным сосочком. К 5-му месяцу эмбриогенеза связь эмалевого органа с эпителием ротовой полости утрачивается, но остатки зубной пластинки могут сохраняться после рождения, и из них иногда образуются кисты челюстей. Клетки центральной зоны (пульпы) эмалевого органа рассредоточены, имеют звездчатую форму, а клетки, прилежащие к верхушке зубного сосочка (амелобласты), в процессе дифференцировки приобретают цилиндрическую форму. Мезенхимальные клетки зубного зачатка, непосредственно прилежащие к амелобластам, дифференцируются в одонтобласты и образуют дентин, после чего индуцируется процесс образования эмали. По мере образования эмали и формирования коронки зуба незрелые амелобласты мигрируют в подлежащую мезенхиму и образуют структуру в виде трубки — эпителиальное корневое влагалище. Часть эпителиального влагалища, расположенная ближе к коронке, подвергается дезорганизации, другая часть эпителиальных клеток остается в виде разбросанных элементов в периодонтальной связке (эпителиальные островки Маляссе). Эти клетки могут стать исходными для развития одонтогенных опухолей. Процесс формирования зубов заканчивается образованием цемента и периодонтальной связки (рис. 46).
Таким образом, зубы развиваются из двух зародышевых лист-
ков, и в связи с этим разными по гистогенезу могут быть и одонтогенные опухоли. Описанный выше индуктивный процесс, оказывае-
'>'.
Рис. 46. Схема зубного зачатка (из руководства «Патологоанатомическая диагностика опухолей человека»). 1 — зубная пластинка, 2 — эмалевый орган. 3 — эмаль, 4—дентин, 5 — пульпа зубного сосочка, 6 — закладка постоянного зуба, 7 — челюсть.
мый одонтогенным эпителием на мезенхимальные ткани, позволяет понять и переходные формы опухолей, гистогенетически связанных с развитием зубов. Именно эти положения и использованы в Классификации опухолей и опухолеподобных образований челюстей ВОЗ. В ней, помимо собственно одонтогенных, выделены опухоли и опухолеподобные поражения неодонтогенного происхождения, а также кисты челюстей.
ОДОНТОГЕННЫЕ ОПУХОЛИ
Одонтогенные опухоли являются редкими, но чрезвычайно разнообразными по структуре. Это внутричелюстные образования и развитие их сопровождается деформацией и деструкцией костной ткани, даже при доброкачественном течении. В этой группе по гистогенезу выделяют опухоли, связанные с одонтогенным эпителием (эктодермальные), зубным сосочком (мезенхимальные) и опухоли
смешанного генеза.
Из группы опухолей, гистогенетически связанных с одонто- г е н н ы м э п и т е л и е м , будет дана морфологическая характеристика наиболее часто встречающихся новообразований, а именно: аме-
97
96
лобласпгомы, аденоматоидной одонтогенной опухоли и одонтогенной карциномы.
Амелобластома — доброкачественная опухоль с выраженным местным деструирующим ростом. Это самая частая форма из одонтогенных опухолей. Для нее типична многоочаговая деструкция челюстных костей. Чаще амелобластома локализуется в нижней челюсти в области ее угла и тела на уровне моляров, редко может расти в области резцов. Клинические признаки опухоли проявляются в молодом и зрелом возрасте (20—50 лет), но возможно появление амелобластом и у детей. Опухоль растет медленно, часто в течение нескольких лет. Рентгенологически в зоне роста амелобластом определяется поликистозная, реже — монокистозная деструкция кости: тень гомогенная или мелкоячеистая, напоминает пчелиные соты или мыльные пузыри. Истинные границы опухоли на рентгенограмме не определяются. Макроскопически челюсть веретенообразно утолщена, костная ткань подвергается резорбции и окружает опухоль в виде тонкой скорлупы. На отдельных участках опухоль располагается в прилежащих мягких тканях. На разрезе новообразование представлено серовато-розовой мелкозернистой тканью с мелкими полостями, и, как правило, не содержит очагов обызвествления. При кистозном варианте обнаруживается крупная многоили однокамерная киста с гладкими, иногда утолщенными стенками.
По гистологической структуре выделяют фолликулярный, кистоз-
ный, акантоматозный, плексиформный, базально-клеточный и зерни-
сто-клеточный варианты амелобластомы.
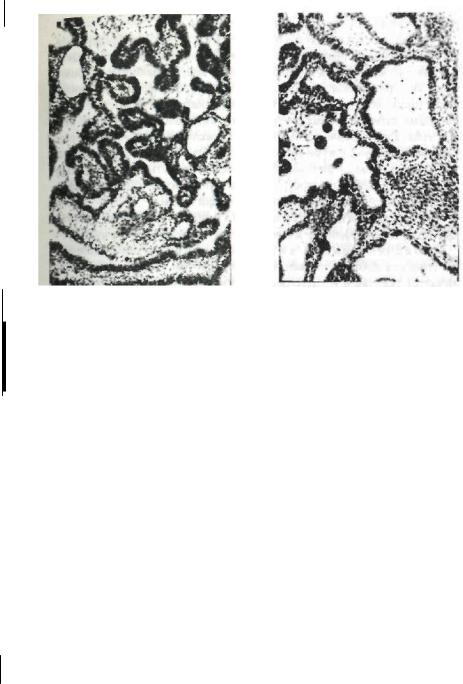
Наиболее типичен фолликулярный тип строения амелобластом. Такие опухоли представлены эпителиальными комплексами разной величины, напоминающими развивающийся эмалевый орган зубного зачатка (рис. 47). По периферии скоплений уплощенных эпителиальных клеток частокольно располагаются высокие цилиндрические клетки. В центрах опухолевых комплексов клетки рассредоточены и часто имеют звездчатую форму, а вся структура их напоминает звездчатый ретикулум эмалевого органа. Между отростками звездчатых клеток образуются свободные промежутки, заполненные жидкостью. В опухоли постепенно формируются мелкие и крупные кисты, выстланные уплощенным эпителием. Возможно слияние кист с образованием больших полостей, сообщающихся между собой и заполненных жидкостью или коллоидными массами.
Рис. 47. Фолликулярная амелобласто- |
Рис. 48. Кистозно-фолликулярная |
ма. Эпителиальные разрастания напо- |
амелобластома (эпителиальные клет- |
минают зачатки зуба. |
ки выстилают полости). |
В амелобластоме к и с т о з н о г о типа разнокалиберные полости выстланы уплощенным эпителием (рис. 48). В пограничной зоне эпителиальных комплексов, между звездчатыми и цилиндрическими клетками располагаются клетки кубической или полигональной формы, напоминающие по виду клеточные элементы шиповатого слоя плоского эпителия. В случаях, когда такие клетки преобладают в массиве опухоли и подвергаются кератинизации, могут формироваться структуры наподобие раковых жемчужин. Опухоли такого гистологического строения относят к акантоматозному варианту. В п л е к с и ф о р м н о й амелобластоме из эпителиальных клеток формируются неправильных очертаний тяжи, переплетающиеся в виде сети. В таких опухолях могут появляться и структуры, напоминающие базалиомыкожи — б а з а л ь н о - к л е т о ч н ы й вариант. Иногда в амелобластомах обнаруживаются комплексы, центры которых почти полностью представлены клетками, содержащими в цитоплазме крупные оксифильные гранулы — з е р н и с т о - к л е - точный вариант. Довольно часто в одной и той же опухоли могут выявляться участки, относящиеся по структуре к амелобластомам
98 |
99 |

разного типа — смешанная форма опухоли.
Аденоматоидная одонтогенная опухоль (аденоамелобластома) чаще развивается в верхней челюсти в области клыков и премоляров. Опухоль нередко связана с непрорезавшимся зубом и может как рентгенологически, так и макроскопически напоминать кисту прорезывания. Выглядит как многокамерная полость с утолщенными стенками и перегородками с включениями твердых тканей зуба. Гистологически построена из железистоподобных структур, образованных кубическим эпителием. Эпителий формирует также тяжи и кольцевидные структуры со слизистыми островками. В просвете железистоподобных образований может обнаруживаться оксифильный материал, напоминающий дентин.
Кодонтогенным карциномам челюстей относят злокаче-
ственную амелобластому и первичную внутрикостную карциному.
З л о к а ч е с т в е н н о й амелобластоме присущи общие черты строения доброкачественных амелобластом, но эта опухоль отличается тканевым и клеточным атипизмом, быстро растет, вызывает деструкцию костной ткани и метастазирует в регионарные лимфатические узлы.
Под п е р в и ч н о й в н у т р и к о с т н о й к а р ц и н о м о й (рак челюсти) понимают опухоль, имеющую строение эпидермального рака, но развивается она из островков одонтогенного эпителия периодонтальной щели (островки Маляссе) вне связи с эпителием слизистой оболочки полости рта. Такая опухоль быстро растет, разрушает окружающую костную ткань и рано метастазирует по лимфатическим путям.
Из доброкачественных опухолей, гистогенетически связанных с одонтогенной мезенхимой, основными являются: дентино-ма,
миксома (миксофиброма) и цементомы.
Дентинома — редкое новообразование. На рентгенограммах выглядит как хорошо ограниченное разрежение костной ткани. Опухоль растет медленно, но после удаления может рецидивировать. По гистологической структуре представляет собой разрастание незрелой соединительной ткани, в которой как бы замурованы островки диспластического дентина.
Миксома (миксофиброма) одонтогенная обычно обнаруживается у лиц возраста 10—30 лет, как правило, в нижней челюсти. Макроскопически выглядит в виде узла, не имеющего четких границ. Опу-
холь желтовато-белого цвета, слизеподобной консистенции, не имеет капсулы и потому не всегда полностью удаляется при операции кюретажа, чем и обусловлено рецидивирование миксом. Микроскопически массив миксомы представляют поля мукоидной стромы, в которой располагаются клетки звездчатой формы с анастомозирующими отростками. В отличие от миксом другой локализации эта опухоль содержит тяжи неактивного одонтогенного эпителия.
Под названием цементомы значится группа одонтогенных доброкачественных опухолей, основной чертой которых является наличие в их структуре цементоподобной ткани. В эту группу включены:
доброкачественная (истинная) цементома, цементирующаяся фибро-
ма (семейная множественная цементома) и гигантоформная цементома. Эти опухоли почти всегда связаны с зубами, растут медленно, но могут рецидивировать после удаления. Чаще цементомы встречаются в возрасте 10—20 лет, локализуются преимущественно в нижней челюсти в области премоляров и резцов. Макроскопически опухоли имеют дольчатый вид, построены из плотно-эластической волокнистой ткани с мелкими кальцинатами или островками слабо минерализованной костной ткани.
На микроскопическом уровне в доброкачественной цемент о м е определяются переплетающиеся тяжи цементоподобной ткани, образующие мозаичный рисунок. Ткань опухоли может быть спаяна с корнями зуба.
Цементирующаяся фиброма построена из переплетающихся пучков клеточно-волокнистой ткани, между которыми располагаются многочисленные интенсивно обызвествленные округлые или дольчатые массы (цементикли).
Гигантоформная цементома является по гистогенезу вариантом дисплазии, характеризуется образованием в различных отделах челюстей полей интенсивно обызвествленного, почти бесклеточного цементоподобного вещества. Зона дисплазии может достигать больших размеров и сопровождаться деформацией челюсти.
Возможно развитие в челюстях одонтогенных опухолей смешанного генеза. В эту группу включают амелобластическую фиб-
рому, одонтоамелобластому и амелобластическую фиброодонтому.
Амелобластическая фиброма встречается у лиц старших возрастных групп. Построена из островков пролиферирующе-го одонтогенного эпителия и рыхлой, напоминающей ткань зубно-
100 |
101 |
|
|
|
|

го сосочка мезенхимы. Вариантом амелобластической фибромы является одонтогенная фиброма, которая построена из неактивного одонтогенного эпителия и зрелой соединительной ткани.
Одонтоамелобластома — относительно редкая опухоль, имеющая в структуре не только островки одонтогенного эпителия, как в амелобластоме, но и гнезда эмали и дентина, что является показателем дизонтогенетического происхождения её.
А м е л о б л а с т и ч е с к а я ф и б р о о д о н т о м а возникает в молодом возрасте. Гистологически имеет сходство с амелобластической фибромой, но содержит дентин и эмаль.
Ряд образований челюстных костей оцениваются как пороки развития — гамартомы, но называют их одонтомами. Они чаще локализуются в области угла нижней челюсти в месте непрорезавшихся зубов и, как правило, имеют толстую фиброзную капсулу. Различа-
ют сложную и смешанную одонтомы.
Сложная одонтома состоит из зубных тканей (эмаль, дентин, пульпа), хаотично расположенных относительно друг друга.
Смешанная о д о н т о м а представляет собой конгломераты большого числа (иногда до 200) мелких зубоподобных образований, где эмаль, дентин и пульпа по топографии напоминают структурную компоновку обычных зубов.
Злокачественным течением отличаются одонтогенные саркомы
(амелобластическая фибросаркома и амелобластическая одонтосаркома).
А м е л о б л а с т и ч е с к а я ф и б р о с а р к о м а — новообразование, характеризующееся признаками малигнизации мезенхимального компонента. Опухоль предствлена переплетающимися пучками коллагеновых волокон, среди которых располагаются резко полиморфные фибробластические клеточные формы с многочисленными атипическими фигурами митозов. Эпителиальный компонент составляют мелкие островки или тяжи одонтогенного эпителия с образованием фолликулоподобных структур амелобластомы.
Отличительной чертой а м е л о б л а с т и ч е с к о й о д о н т о с а р - к о м ы является наличие диспластического дентина и эмали в участках опухоли, имеющих строение фибросаркомы с фолликулоподобными компонентами амелобластомы.
ОПУХОЛИ И ОПУХОЛЕВИДНЫЕ ОБРАЗОВАНИЯ ЧЕЛЮСТЕЙ
НЕОДОНТОГЕННОГО ГЕНЕЗА
В челюстных костях могут встречаться все известные доброкачественные и злокачественные опухоли, развивающиеся в других костях. Однако такие опухоли при росте в челюстях отличаются рядом особенностей.
Только в челюстных костях может возникать ц е м е н т о - о с с и - фицирующая фиброма. Эта опухоль, как правило, обнаруживается у детей и лиц молодого возраста. Рентгенологически имеет вид четко очерченного просветления с включениями плотного материала. Гистологически неотличима от фиброзной дисплазии (описание см. ниже). Отличительной чертой опухоли является также наличие окружающей ее капсулы из грубоволокнистой ткани.
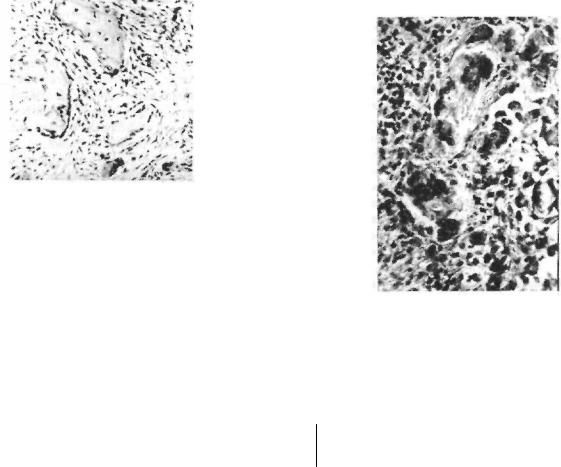
В челюстных костях (преимущественно в верхней) у лиц молодого возраста довольно часто встречается ф и б р о з н а я диспла-з и я. Это замещающее кость доброкачественное опухолевидное разрастание клеточно-волокнистой соединительной ткани без четких границ. Рассасывание предсуществующей кости в зоне фиброзной дисплазии происходит по типу гладкой или лакунарной резорбции, параллельно идут процессы примитивного остеогенеза. Развитие фиброзной дисплазии часто сопровождается деформацией лица. По клинико-анатомическим проявлениям выделяют монооссалъную (поражение одной кости) и полиоссальную формы фиброзной дисплазии. При полиоссальной форме очаги поражения выявляются не только в челюстных, но и в других костях лицевого черепа, а также в длинных трубчатых костях, причем, как правило, на одной стороне скелета. Считают, что в основе заболевания лежит опухолеподобный процесс, связанный с неправильным развитием остеогенной мезенхимы. Зона дисплазии может захватывать и небольшой участок, и значительную часть кости. Пораженная челюсть в начале заболевания сохраняет форму, но в дальнейшем в ней появляются очаги «вздутия» и происходит деформация кости, а на распиле видны нечетко ограниченные участки белесоватого цвета с красноватыми вкраплениями.
На микроскопическом уровне зона фиброзной дисплазии представлена зрелой фиброзной тканью, в которой определяются мало
102 |
юз |
обызвествленные костные |
|
и остеоид- |
||
ные балочки (рис. 49). |
|
ткань в одних |
||
участках состоит из |
|
коллагеновых |
||
волокон |
и |
веретенообразных |
|
из тонких |
коллагеновых пучков, |
|
клетки. |
||
Иногда в зоне дисплазии |
|
очаги, кисты, |
||
скопления |
остеокластов |
|
ксантомных |
|
клеток и |
островки |
|
ния можно |
|
обнаружить и цементик- |
|
леподобные |
||
образования. На фоне |
|
|
||
Рис. 49. Фиброзная дисплазия нижней |
фиброзной ДИСПЛазии может раз- |
|||
челюсти. в зрелой фиброзной ткани |
ВИТься саркома, чаще остеогенная. |
|||
видны необызвествленные костные |
v |
r, |
||
балки |
|
|
Х е р у в и з м . При этой патоло- |
|
|
|
|
гии в челюстях между костными |
|
балками разрастается богатая клетками и сосудами соединительная ткань. Костные балки при этом подвергаются резорбции, но параллельно в новообразованной соединительной ткани формируются примитивные костные балочки, окруженные остеоидом и постепенно превращающиеся в зрелую кость. Болезнь начинается в раннем детском возрасте с появления бугристых наслоений в области углов и ветвей нижней челюсти. Лицо больного постепенно приобретает округлую форму — напоминает лицо херувима, с чем и связано название болезни. Процесс приостанавливается к 12 годам жизни, и кость может принять почти нормальный вид.
Из доброкачественных неодонтогенных опухолей в практике стоматологов нередко встречается внутрикостная опухоль, которую называют центральной гигантоклеточной г р а н у л е м о й . По гистологической структуре она не отличается от гигантоклеточ-ных опухолей костей (остеобластокластом) другой локализации, но характеризуется более благоприятным клиническим течением. Эта опухоль составляет до 30% всех костных новообразований и опухо-
104
.
у
ниж-
.
-
ей раз-
-
-
с
и
гигантских МНОГОЯДерНЫХ клеток
опухоли очень характерно. Ее мелких одноядерных клеток остеобластического типа)
Рис' 50' Дуальная гигантоклеточная гранулема нижней челюсти,
(остеокластического типа), иногда повторяюшая структуру остеобласочень многочисленных (рис. 50). В токластомы. ткани опухоли
часто видны свободно лежащие и располагающиеся вне капилляров эритроциты, гемоси-дерин, что придает опухоли характерную коричневатую окраску. Местами среди мелких одноядерных клеток видны заново образованные костные балочки, но наблюдается и рассасывание многоядерными опухолевыми клетками предобразованных балок. Опухоль в большинстве случаев имеет характер пограничного новообразования с местно-деструирующим ростом и склонностью к рецидивам.
КИСТЫ ЧЕЛЮСТЕЙ
В патологии челюстей значительный удельный вес занимают неопухолевые кистозные поражения, которые обозначают как н е э п и - телиальные и эпителиальные кисты.
В группе неэпителиальных кист, не имеющих клеточной выстилки, наиболее частыми являются аневризматическая и простая (солитарная, травматическая).
105
