
- •1. Вступительная лекция к курсу факультетской педиатрии........ 5
- •28 Марта 1963 г.
- •I. Вступительная лекция к курсу факультетской педиатрии
- •2. Лекция о простой диспепсии
- •2 М. С. Маслов 33.
- •I стадия
- •II стадия
- •1. Сцеженное грудное молоко по 10 мл 10 раз и морковная смесь но 20 мл 5—б раз в сутки
- •4. Лекция о колите
- •I степени
- •II степени
- •III степени
- •6. Вторая лекция о дистрофиях
- •6 Атаманы Альоомицин * //
- •7. Лекция об анемиях
- •8. Лекция о лейкозах
- •9. Первая лекция о врожденных пороках сердца
- •1 В настоящее время принято считать, что сброс крови слева направо происходит не только при систоле, но и во время диастолы.
- •2 В последнее время проведение обычной ангиокардиографии при незаращенин боталлова протока считается нецелесообразным; лучше — зондирование и селективная ангиокардиография.
- •1 Без особой надобности к аортографии, являющейся опасным методом исследования, прибегать не следует,
- •10. Вторая лекция о врожденных пороках сердца
- •11. Лекция о ревматическом пороке сердца
- •12. Лекция о декомпенсации сердечной деятельности
- •13. Лекция о катаральной пневмонии
- •6 М. С. Маслов 161
- •1 В настоящее
- •14. Лекция о лобарной пневмонии
- •15. Лекция о хронической пневмонии
- •7 М, с. Маслов
- •16. Лекция о плевритах
- •17. Лекция об эпидемическом гепатите
- •18. Лекция о холецистите
13. Лекция о катаральной пневмонии
Перед вами Людмила П., 24 2 месяцев. Поступила к нам в клинику 20/IX 1955 г. с жалобами матери на повышение температуры, кашель, учащенное и затрудненное дыхание, плохой сон и общее беспокойство ребенка. Заболела 7/IX, т. е. за 2 недели до поступления в клинику, когда у нее поднялась температура, появились беспокойство, кашель и рвота после кормления. Приглашенный врач назначил согревающий компресс на грудь и порошки от кашля. Улучшения не наступило, наоборот, стали нарастать кашель, вялость, ребенок отказывался от пищи, температура продолжала оставаться повышенной, и больная была направлена в клинику.
Девочка — первый ребенок в семье. Отец 32 лет, работает кочегаром в больнице, выпивает, много курит. Мать 22 лет, работает на кухне в той же больнице, болела туберкулезным лимфаденитом, сейчас считает себя здоровой. Живут они в общежитии в комнате площадью 34 м2, довольно сырой, плохо освещаемой солнцем и плохо вентилируемой. Ребенок имеет отдельную кроватку, обеспечен бельем, ежедневно купается, гуляет на воздухе. Девочка от первой беременности, родилась в срок с весом 2900 с, закричала сразу, грудь взяла в первый же день и сосала активно. Пуповина отпала на 8-й день, ранка не гноилась. У матери еще в родильном доме начался мастит, и ребенок с 14-го дня был переведен на искусственное вскармливание разведенным двухтретным молоком. С 2 месяцев он стал получать цельное коровье молоко и 1 раз манную кашу. За \1/2 месяца ребенок прибыл в весе на ПО г. Стул был все время 1 раз в сутки, оформленный. До настоящего заболевания ребенок ничем не болел.
Девочка поступила в тяжелом состоянии, была очень вялой, но реагировала на окружающее. Бросалось в глаза резко учащенное дыхание, доходившее при поступлении до 80 в минуту. При дыхании отмечалось раздувание крыльев носа, вокруг рта и носа легкая циано-тическая окраска. Кожа была бледная с сероватым оттенком. Подкожный жировой слой почти полностью отсутствовал на животе и конечностях и был выражен только на лице. В кожных складках отмечалось наличие потницы. Слизистые глаз розовые, зев чистый, розовый. Большой родничок открыт на 2x2 см, размягчения затылочных костей нет. Грудная клетка несколько развернута книзу, на ребрах прощупываются четки. При перкуссии грудной клетки отмечается укорочение перкуторного звука в заднемедиальных отделах с обеих сторон, спереди звук со слегка тимпаническим оттенком. При выслушивании легких спереди—■ слегка жесткое дыхание, сзади под лопаткой при плаче выявляются 154
бронхофония, бронхиальный оттенок дыхания и наличие мелких влажных звучных хрипов.
Границы "сердца: верхняя — со II ребра, левая — на 2 см кнаружи от сосковой линии, правая — кнаружи от правой грудинной линии. Тоны сердца у верхушки слегка приглушены. Шумов нет. Пульс 140 ударов в минуту, удовлетворительного наполнения. Живот умеренно вздут, мягкий. Прощупывается край печени на 2 см ниже реберной дуги. Селезенка не прощупывается. Ребенок резко реагирует на надавливание на правый козелок уха.
Вес ребенка при поступлении 4050 г, рост — 52 см, окружность головы — 38 см, груди — 38 см, плеча — 12,5 см, голени — 14,5 см, бедра — 20,5 см. Индекс Чулицкой — 20.
При исследовании мочи было обнаружено: белок 0,033%о, лейкоциты 15—20 в поле зрения и клетки плоского, эпителия.
При исследовании крови было обнаружено: л. 11 250; н. 45% (с. 36%, п. 8,5%, юных 0,5%), лимф. 50,5%, мон. 4,5%, э. 0; РОЭ 40 мм в час. Мазки из зева на дифтерию отрицательны. Исследование кала на дизентерийную палочку дало отрицательный результат. При рентгеноскопии выявлена двусторонняя эмфизема и наличие мелких пневмонических очагов в медиальных отделах обоих легких. Синусы свободны, диафрагма подвижна (рис. 46). Сердце в пределах нормы. Осмотр специалиста отоларинголога показал наличие инфильтрации правой барабанной перепонки, сглаживание контуров.
За время пребывания в клинике состояние ребенка изменилось. Высокая температура держалась всего 3 дня и затем снизилась' до нормы, но через некоторое время снова начались небольшие повышения по вечерам до 37,3—37,6°. В настоящее время общее состояние ребенка, как вы видите, уже другое: нет цианоза и одышки. Дыхание снизилось сперва до 50, а сейчас только 32 в минуту. Пульс сегодня 140 ударов в минуту. Еще держится легкий кашель, но ребенок ведет себя спокойно, охотно сосет, стул нормальный. К 11-му дню пребывания в клинике и на 24-й день болезни исчезли приглушение перкуторного тона в легких, бронхиальное дыхание и хрипы в легких. При осмотре лор-специалиста поставлен диагноз двустороннего воспаления среднего уха. В моче содержатся следы белка и лейкоцитов 5—8 в поле зрения, местами их скопления достигают 20. Анализ крови в настоящее время следующий: эр. 3 790 000, НЬ 69%, л. 11 900; н. 36,5%, лимф. 54%, мон. 7,5, э. 2%; РОЭ 3 мм в час.
Анализ данных анамнеза и объективного исследования позволяет нам заподозрить у ребенка заболевание легких. Наличие резкой одышки, затрудненного дыхания с раздуванием крыльев носа, цианоз вокруг рта свидетельствуют о нарушенной легочной вентиляции и арте-риализации крови. У нашей девочки „ типично явное преобладание одышки над учащением сердечной деятельности и изменение соотношения частоты дыхания к частоте пульса до 1 : 1,7, тогда как в норме оно составляет 1 : 3—4. Наличие в легких мелких влажных хрипов говорит о разлитом катаральном процессе, а укорочение перкуторного звука в заднемедиальных отделах, бронхофония и бронхиальный оттенок дыхания заставляют предполагать воспалительную инфильтрацию в этих областях. Слегка тимпанический оттенок при перкуссии в верхних отделах легких заставляет предполагать эмфизему. Простой бронхит исключается характером перкуторных данных. Кроме того, хрипы при бронхите носят более грубый характер, прослушиваются как при вдохе, так и при выдохе, хрипы же при пневмониях носят более звучный характер, выслушиваются иногда только во время или после плача или
крика, имеют излюбленную локализацию в подмышечных областях, паравертебрально, между лопатками. Против плеврита говорит наличие бронхофонии, бронхиального дыхания и отсутствие абсолютной тупости. В силу того, что перкуссия не обнаружила резкой границы укорочения тона и незаметно переходила в ясный звук, надо было думать не о сплошном поражении нижних долей, а о сливающихся небольших очагах воспаления. На основании всего изложенного мы должны прийти .к заключению, что у ребенка было катаральное мелкоочаговое воспаление легких.
Решающими симптомами являются у данного ребенка укорочение перкуторного звука, бронхофония, бронхиальное дыхание и звучный характер хрипов. Этот диагноз полностью был подтвержден данными рентгеноскопии. Но, помимо этого основного диагноза, у нашей больной имеется острый катаральный отит. Так как симптомы отита проявились уже на исходе воспаления легких, мы должны рассматривать его как осложнение при пневмонии. Следы белка в моче, а за последнее время и скопления лейкоцитов свидетельствуют о развитии у ребенка воспалительного процесса в почечных лоханках, также являющегося осложнением. Вместе с тем эти данные говорят и о том, что пневмония не ограничивается только поражением легких, а в процесс вовлекаются и другие органы и ткани. Затянувшийся воспалительный процесс в легких одновременно отразился и на общем состоянии ребенка, обусловив развитие дистрофии и анемии. Крайне незначительный лейкоцитоз, слабо выраженный нейтрофилез и моноцитоз при отсутствии эозино-филов говорят о пониженной реактивности организма нашего больного ребенка.
Этиологию заболевания у нашей девочки с достоверностью установить не удается, но по общей клинической картине можно предполагать пневмококковую инфекцию, поскольку она является наиболее частой. Так как в окружении ребенка не было заболеваний легких и возможность заражения извне не доказана, надо предположить возможность источника заболевания в самом организме, т. е. эндогенную инфекцию. Предрасполагающими факторами могли служить пребывание девочки в сырой плохо вентилируемой комнате, скученность и наличие раннего искусственного вскармливания с преждевременным введением каш. Все эти факторы обусловливают изменение реактивности организма, снижение иммунитета и сопротивляемости в отношении к инфекциям. Толчком к развитию воспаления могло быть охлаждение ребенка в комнате или на улице. При этих условиях обычные обитатели дыхательных путей — пневмококки, в норме являющиеся невинными сапрофитами, — могут быть возбудителями патологического процесса.
Анализ заболевания нашей больной учит нас прежде всего тому, что у детей раннего возраста воспаление легких разыгрывается в виде мелкоочаговой катаральной пневмонии и что виновником ее является аутоинфекция. С другой стороны, мы видим, что заболевание не ограничивается только легкими, а вовлекаются в патологический процесс и другие органы и системы. То, что мы видели у нашей больной, не является случайным, а наоборот, закономерным явлением.
Исследования как зарубежных, так и отечественных авторов (Савельева, Викторова, Ю. Ф. Домбровская, Райхер и др.) доказали, что наиболее частым возбудителем пневмонии у детей раннего возраста является пневмококк (в 80—90%) разных типов, в том числе и пневмококк IV типа, являющийся постоянным сапрофитом в дыхательных путях у всех здоровых детей (рис. 47). Но в эту IV группу входит до 32 разновидностей пневмококка. Было затрачено много труда и усилий,
W
% so
50
40 30
го w о
479
13,7
9.6
41$
31
17,1
10,3
/
Рис. 47. Частота обнаружения различных типов пневмококков при пневмониях у детей в зависимости от возраста.
/ — у детей грудного возраста; // — у детей старшего возраста; 1 — I тип; 2 — II тип; 3 — III тип; 4 — IV тип.
чтобы выяснить, не играют ли роль какие-то особые штаммы в возникновении пневмонии. Однако оказалось, что хотя несколько чаще других штаммов при пневмониях находили штаммы 6, 19, 20-й, но и все другие штаммы также оказались способными вызывать пневмонию разной формы и тяжести (рис. 48). Пришлось сделать бесспорный вывод, что не только наличие пневмококка той или иной разновидности необходимо для возникновения пневмонии, но обязательно и изменение состояния организма ребенка, снижение его сопротивляемости, в силу которого любой тип пневмококка может сделаться возбудителем воспаления. Этому могут благоприятствовать как воздействия внешней среды (внезапное охлаждение, длительное пребывание в сыром помещении, дефекты ухода, нарушения правил гигиены), так и изменения внутренней
среды, т. е. нарушения сложной системы физиологической нейро-гумо-ральной регуляции функций органов и тканей. Особенно благоприятствуют развитию пневмоний предшествующие катары верхних дыхательных путей. При этом снижается местный иммунитет легочной ткани, нарушается устойчивость барьерной функции слизистой оболочки бронхов и пневмококки находят более благоприятную почву для размножения и реализации воспалительного процесса. Надо помнить, что в раннем возрасте барьерная функция лимфатической ткани еще не является достаточно высокой. Поэтому чем моложе ребенок, тем отчетливее участие корня легких в целом в развитии пневмонии. Конечно, в части случаев имеет место и заражение детей извне от больных и от лиц, соприкасавшихся с больными. Эти чужие штаммы могут обусловить развитие первичной мелкоочаговой пневмонии и без предшествовавшего сенсибилизирования организма. В сравнительно небольшом проценте случаев возбудителем пневмонии у маленьких детей могут быть стрептококки, бациллы Пфейфера. В большинстве
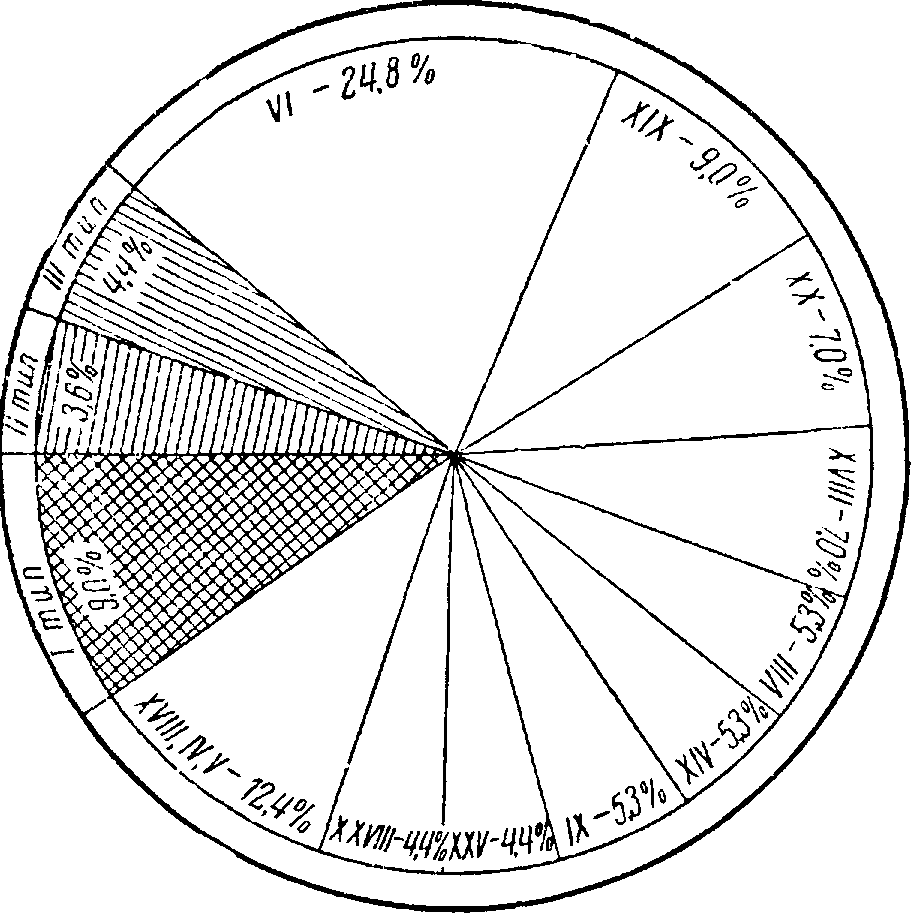
Рис. 48. Распределение типов пневмококков при пневмониях раннего возраста по Домбровской, Викторову и др.
случаев они являются только сопутствующей флорой. Гриппозный вирус может вызвать особые формы атипичной или интерстициальной пневмонии.
Местом внедрения и размножения возбудителя пневмонии служат мельчайшие разветвления бронхиального дерева, места перехода конечных бронхиол в дыхательные. Этому благоприятствует замедление движения воздуха в силу расширения просвета бронхиол и замещения цилиндрического мерцательного эпителия однослойным кубическим. Нежность слизистой оболочки бронхиол способствует внедрению пневмококков в глубь бронхиальной стенки и переходу процесса на пери-бронхиальную ткань, связанный с ней интерстиций легкого и на альвеолярную ткань, главным образом в нижних отделах легких.
В силу малой сопротивляемости'детей раннего возраста очаги воспаления возникают на месте первичного внедрения возбудителя, т. е. в стенках терминальных бронхов и вокруг них в перибронхиальной ткани. Дальнейшее развитие воспалительного процесса идет либо путем увеличения уже возникших очагов, либо лимфогенно, иногда гематогенно, с образованием новых очажков в более отдаленных участках легких. Распространенность процесса в смысле числа первичных очажков и . вторично возникших зависит не столько от вирулентности пневмококка, сколько от степени устойчивости легочной ткани. Корень легкого также является местом первичной локализации инфекции, отсюда процесс периваскулярно и перибронхиально распространяется по параверте-бральной области. При наличии у маленьких детей узких просветов бронхов и бронхиол и слабых кашлевых толчков могут легко образоваться закупорки концевых просветов с последующим ателектазом легочной ткани, особенно у детей ослабленных, недоношенных, страдающих рахитом. Значение их'в развитии пневмонии было доказано еще Радецким и Н. Ф. Филатовым.
При ателектазах капилляры резко растягиваются, переполняются кровью, повышается проницаемость капиллярных стенок, расширяются межтканевые щели и лимфатические сосуды. По мнению Кориллос и Бирибаума, пневмонии и являются инфцированным ателектазом. Но вряд ли все пневмонии можно трактовать таким образом.
Причиной возникновения у маленьких детей мелкоочаговой катаральной пневмонии является известная незрелость детского организма и его нервнорегуляторного аппарата и отсутствие сенсибилизации к пневмококкам легочной ткани. По В. Д. Цинзерлингу, пневмококковые пневмонии возникают в виде очага воспалительного отека, в котором размножаются микробы. В дальнейшем эта инфицированная отечная жидкость через альвеолярные поры проникает в соседние альвеолы. Форма пневмонии зависит от интенсивности распространения отека: при бурном развитии возникает крупозная пневмония, при менее интенсивной степени отека форма пневмонии напоминает крупноочаговую, а при незначительном отеке имеет место бронхогенное распространение процесса с образованием очаговых и очажковых пневмоний, не имеющих тенденции к некрозу. При стрептококковых пневмониях возбудитель находится в центральных частях воспалительных очагов, клеточная реакция в виде лейкоцитарной реакции и токсического (безмикробного) отека располагается по периферии. При этом наблюдаются уже некротизирующие очаговые с лейкоцитарным эксудатом гнойные и реже катаральные пневмонии. Клинические наблюдения не подтверждают такой закономерности, и стрептококки выделяются из мокроты при самых разнообразных формах пневмонии, равно как и при гнойных формах часто можно выделять обычные пневмококки.
ПШШ;
ESS 7
Вис-котт правильно относит мелкоочаговые пневмонии к пневмониям с примитивной реакцией (рис. 49). Об этом свидетельствуют наблюдения над своеобразием кожной реакции у грудных детей первых месяцев жизни. При введении им пневмококковой вакцины почти всегда получается отрицательная реакция, что указывает на отсутствие сенсибилизации. Только к концу первого года жизни у большинства детей уже выявляется положительная реакция. В период заболевания пневмонией у детей также отмечается отрицательная реакция с пневмококковым антигеном (Нассау, Крамер). Известно, что маленькие дети неспособны к выработке специфических противопневмококковых антител, так как таковые обнаружи- д
/о
м
ваются только у детей дошкольного и школьного возраста.
Эксперименты на молодых животных показывают, что при первичном заражении пневмококковой культурой у них обычно развиваются диффузные мелкоочаговые поражения легких и общее септическое состояние. Если же их предварительно сенсибилизировать вакциной, то процесс в легких принимает характер более крупных очагов. Недостаточной напряженностью и устойчивостью иммунитета можно объяснить волнообразность течения, частоту рецидивов и легкость вовлечения в процесс всего организма.
Своеобразие же реактивности детей раннего возраста и их иммунитета должно объяснить как крайнее разнообразие клинических проявлений катаральных пневмоний, так и легкость развития дыхательной недостаточности.
Практика показывает, что особенно часто и легко заболевают пневмонией дети с нарушенной трофикой (дистрофией), дети, страдающие рахитом, спазмофилией, эксудативным диатезом, дети, недавно перенесшие какое-либо заболевание. Попытки объяснить все это только наличием различной вирулентности возбудителя оказались бесплодными, поскольку при одних и тех же формах пневмонии выделяются пневмококки различной вирулентности.
В практике приходится различать простые локализованные формы пневмоний без большой реакции со стороны других органов и осложненные формы с наслоением различных синдромов. Патогенез наслоения различных синдромов зависит как от нарушения функций органов, так и от нарушения проницаемости различных барьеров и от извращения функций вегетативного отдела нервной системы.
В. И. Молчанов и Ю. Ф. Домбровская выделяют токсические формы с наличием расстройств со стороны сердца, желудочно-кишечного тракта и центральной нервной системы и токсико-септические формы при наслоении септических осложнений. Мы предпочитаем говорить о локализованных формах и о формах с наслоением тех или иных синдромов. Особенности клинической картины этих форм ясно видны в табл. 25.
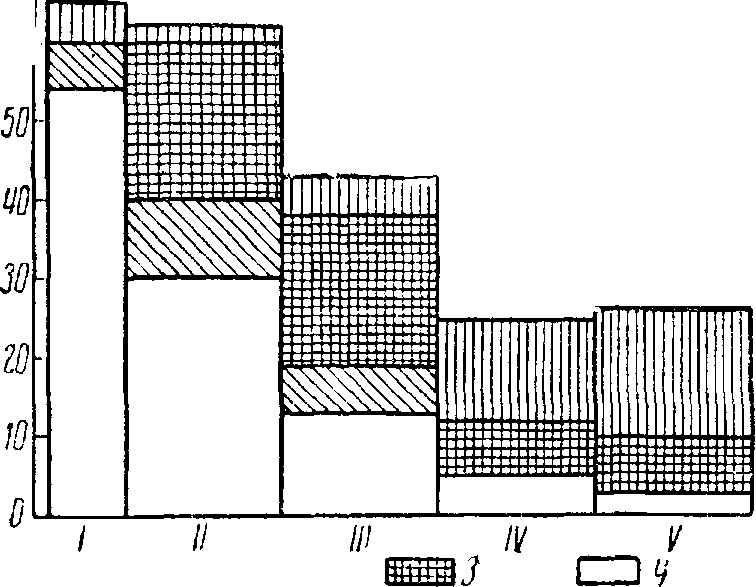
Рис. 49. Частота различных форм пневмоний в первые годы жизни по Вискотту.
/ — 0—3 месяца; // — 3 — 12 месяцев; /// — 2 года; / V — 3 года; V — 4 года; / — переходные формы; 2 — фокальные формы; 3 — крупозные формы; 4 — примитивные формы.
Дифференциальная таблица различных форм катаральных пневмоний
Таблица 25
|
Симптомы |
Локализованная форма |
Токсические формы |
Токсико-ссп гическая | |||
|
|
|
|
|
форма | ||
|
|
|
кардиоваскулярная |
менингеальная |
интестинальная |
атоническая |
|
|
Явления в легких |
Бронхофония, бронхиальное дыхание, ограниченное притупление звука, влажные хрипы |
Те же симптомы, по менее выраженные |
Все симптомы выражены менее резко |
Все симптомы выражены |
Все симптомы затушеваны |
Иногда отчетливые, иногда нерезкие |
|
Одышка |
Умеренная |
Резкая |
Умеренная |
Умеренная |
Умеренная |
Резкая |
|
Цианоз |
Слабо выражен |
Резкий |
Слабый на бледном фоне |
Умеренный |
Резко бледный колорит |
Серо-землистый колорит |
|
Сознание |
Сохранено |
Слегка угнетено1 |
Помрачнение, ме-нингеальные симптомы |
Сохранено |
Вялость |
Помрачено |
|
Сердечные явления |
Слабо выражены |
Расширение сердца, глухие топы |
Слабо выражены |
Слабо выражены |
Понижено артериальное давление |
Сердце расширено, глухие тоны, низкое давление |
|
Кровь |
Лейкоцитоз 12 000—15 000 |
Лейкоцитоз ! Г) 000—-20 000, нейтрофилез |
Лейкоцитоз ЮООО—18 000, умеренный нейтрофилез |
Умеренный лейкоцитоз |
Слабый лейкоцитоз или лейкопения |
Резкий лейкоцитоз и нейтрофилез |
|
Специфические симптомы |
|
Увеличение печени |
Менингеальные явления |
Рвота, понос, падение веса |
Атония всей мускулатуры |
Скачущая темпе-ратура, коллапс |
Локализованная форма составляет примерно 50—60% всех форм, токсические формы — около 40—35%, а токсико-септические — 5—10%.
Особенно следует подчеркнуть роль нервной системы как в деле возникновения, так и особенностей течения пневмоний у детей раннего возраста. Опыты на животных доказали возможность развития пневмонии после разрушения верхних шейных симпатических узлов (Л. М. Тонких). Наблюдения Л. М. Плясковой у нас в клинике показали наличие изменений кожногдльванического рефлекса и поляризационных токов в разные фазы заболевания пневмонией: увеличение рефлекса и отрицательное направление тока в остром периоде и уменьшение рефлекса при улучшении состояния. В разгар пневмонии часто наблюдается асимметрия в величине кожного тока правой и левой стороны. В ответ на раздражители различной силы в разгар пневмонии, как правило, наблюдается отчетливое нарушение закона силовых отношений и выявляются фазовые состояния центральной нервной системы. В период улучшения чаще всего наблюдаются уравнительная фаза и ответная реакция, соответствующая закону силы. На электроэнцефалограмме можно отметить учащение ритмов мозга во всех отведениях, что соответствует клиническому состоянию возбуждения (П. А. Пономарева). По данным О. Л. Переладовой, у больных пневмонией в остром периоде отчетливо выявляется снижение физиологической лабильности вегетативного отдела нервной системы. У большинства больных отмечается повышение возбудимости симпатического отдела вегетативной нервной системы (так называемая симпатическая фаза). С улучшением состояния больного происходит выравнивание нарушений вегетативной системы и постепенная нормализация динамического равновесия (Бодня). Эти данные позволяют предполагать при пневмониях нарушение регуляторной функции мозговой коры и всего нервнорегуляторного аппарата.
При всех формах катаральной пневмонии в той или другой степени выражена артериальная и венозная гипоксемия и тем большая, чем тяжелее пневмония. По данным П. М. Будревича, содержание кислорода в артериальной крови падает до 14,6% в легких формах и до 12—11% в тяжелых (норма—15—16%). В венозной крови кислород снижается до 6,5—5,7% (в норме — 9—8,3%). Наряду со снижением кислорода в крови отмечается повышение содержания угольной кислоты: до 47—49% в легких и до 53% в тяжелых формах (рис. 50). Как должен бороться детский организм с нарастающей гипоксемией?
Систематическими исследованиями Н. А. Шалкова в нашей клинике выяснено, что в нормальном состоянии у ребенка грудного возраста аппарат внешнего дыхания и газообмен приспособлены к условиям его существования, но находятся в менее выгодных условиях в смысле состояния резервных сил. В грудном возрасте жизненная емкость легких мала и на дыхание используется до 30% емкости (у детей старшего возраста только 12,5%). У них дополнительного и запасного воздуха меньше. Между тем относительная минутная легочная вентиляция (на 1 кг веса) у них в 3 раза большая, чем у детей старшего возраста. Эта большая вентиляция достигается главным образом за счет увеличения частоты дыхания, так как глубина дыхания как абсолютная, так и относительная, у них меньше. Использование кислорода в легких тоже меньшее, хотя поглощение его тканями в 2 раза больше.
В грудном возрасте имеется наибольшее парциальное давление кислорода и наименьшее угольной кислоты в альвеолярном воздухе, что объясняется преимущественно частотой и поверхностью . дыхания.
