
1-280 pdf
.pdf
Machine Translated by Google
. Nhóm tác giả. “Nội bệnh. Tập 1 "
mất dần tính đàn hồi. Những thay đổi trong các mạch của thận kết hợp với sự vi phạm quá trình tự điều chỉnh lưu lượng máu ở thận, đặc trưng của AH, dẫn đến sự phát triển của chứng xơ cứng thận, dẫn đến sự hình thành của một quả thận teo nhỏ. Thiệt hại cho mạch máu võng mạc
trong tăng huyết áp nặng, nó được biểu hiện bằng sự hình thành các vi mạch, huyết khối, xuất huyết, phù nề của nhú thần kinh thị giác. Huyết áp tăng cao gây ra sự phát triển phì đại và tăng bạch cầu lipogi của thành các động mạch nhỏ trong não. Do sự thu hẹp lòng mạch của họ trở nên tồi tệ hơn
sự tưới máu và hiếm gặp chất trắng của não xảy ra. Sự tắc nghẽn của các động mạch nhỏ trong não dẫn đến sự xuất hiện của các ổ nhồi máu và vỡ các vi mạch dẫn đến xuất huyết trong mô não với sự hình thành các u nang sau đó.
Vì tăng huyết áp làm tăng tốc độ phát triển của xơ vữa động mạch lớn, tương ứng thay đổi thành mạch của động mạch chủ, động mạch chi dưới, mạch vành, não
động mạch, cũng như các dấu hiệu mô học của nhồi máu cơ tim và đột quỵ do thiếu máu cục bộ có thể được coi là những biểu hiện hình thái gián tiếp của GB.
Sự phân loại. Việc phân loại cường độ được áp dụng ở Nga và các nước Châu Âu
HA ở người trên 18 tuổi được trình bày trong Bảng. 1.6. Nếu giá trị HA tâm thu và HA tâm trương thuộc các loại khác nhau, thì mức độ nghiêm trọng của tăng huyết áp được đánh giá bằng
loại cao. Mức độ tăng huyết áp chính xác nhất có thể được xác định ở những bệnh nhân lần đầu tiên mắc tăng huyết áp được chẩn đoán và ở những bệnh nhân không dùng thuốc hạ huyết áp.
Bảng 1.6
Phân loại mức huyết áp, mm Hg. Mỹ thuật.
* Tăng huyết áp tâm thu cô lập nên được phân loại thành cấp độ 1, 2, 3 theo mức huyết áp tâm thu.
Kết quả theo dõi HA 24 giờ và bệnh nhân tự theo dõi HA tại nhà có thể giúp chẩn đoán THA, nhưng không thay thế việc đo HA lặp lại bởi chuyên gia y tế. Tiêu chuẩn chẩn đoán tăng huyết áp dựa trên kết quả đo huyết áp,
do bác sĩ thực hiện, bệnh nhân tại nhà và theo số liệu theo dõi huyết áp hàng ngày là khác nhau. Sự hiện diện của tăng huyết áp được biểu thị bằng mức huyết áp 8 140/90 mm Hg. Mỹ thuật. khi được chuyên gia chăm sóc sức khỏe đo là 8135/85 mmHg. Mỹ thuật. khi được bệnh nhân đo tại nhà
điều kiện và huyết áp trung bình hàng ngày 8 130/80 mm Hg. Mỹ thuật. theo số liệu quan trắc hàng ngày.
Mức độ nghiêm trọng của tăng huyết áp, tiên lượng và chiến thuật điều trị bệnh nhân không chỉ được xác định bởi mức huyết áp.
Ngoài việc xác định mức độ tăng huyết áp, việc đánh giá nguy cơ tim mạch tổng thể bao gồm phân tích các yếu tố nguy cơ, chẩn đoán tổn thương cơ quan đích và lâm sàng liên quan
Những trạng thái.
Các yếu tố nguy cơ ảnh hưởng đáng kể đến tiên lượng của bệnh nhân tăng huyết áp bao gồm: 1) giá trị của huyết áp mạch (ở người cao tuổi);
31

Machine Translated by Google
. Nhóm tác giả. “Nội bệnh. Tập 1 "
2) tuổi (nam> 55 tuổi, nữ> 65 tuổi); 3) hút thuốc lá; 4) rối loạn lipid máu: cholesterol toàn phần> 5,0 mmol / l
(190 mg / dl), hoặc cholesterol LDL>> 3,0 mmol / l (115 mg / dl), hoặc HDL cholesterol <1,0 mmol / l (40 mg / dl) đối với nam giới và <1,2 mmol / l (46 mg / dl) đối với phụ nữ, hoặc TG> 1,7 mmol / l (150 mg / dl);
5)glucose huyết tương lúc đói 5,6 - 6,9 mmol / l (102 - 125 mg / dl);
6)rối loạn dung nạp glucose; 7) tiền sử gia đình mắc bệnh tim mạch sớm (ở nam giới <<55 tuổi, ở
phụ nữ <65 tuổi);
8) béo bụng (vòng bụng> 102 cm đối với nam và>> 88 cm đối với nữ) trong trường hợp không có hội chứng chuyển hóa. Các dấu hiệu của phì đại tâm thất trái, dày lên và giảm độ đàn hồi của thành động mạch
lớn, và rối loạn chức năng
thận.
Các dấu hiệu của phì đại thất trái bao gồm: 1) Tiêu chuẩn điện
tâm đồ: Dấu hiệu Sokolov-Lyon (tổng độ sâu của sóng S ở đạo trình V1 và chiều cao của sóng R ở đạo trình V5 hoặc V6) > 38 mm, tích số Cornell ( tổng chiều cao của sóng R trong đạo trình aVL và độ sâu sóng S trong đạo trình V3 nhân với thời gian của phức bộ QRS)> 2440 mm / ms;
8125 g / m2 2) tiêu chí siêu âm tim: chỉ số khối cơ tim thất trái đối với nam và 8 110 g / m2 Các dấu hiệu
tổn thương mạch máu bao gồm:đối1)vớisiêuphụ nữâm. dấu hiệu dày thành động mạch (độ dày lớp trung gian> 0,9 mm) hoặc mảng xơ vữa động mạch chính. tàu thuyền;
2) tốc độ của sóng xung từ động mạch cảnh đến động mạch đùi> 12 m / s; 3) chỉ số
mắt cá chân-cánh tay (tỷ số giữa huyết áp tối đa trong động mạch chi dưới - a. Dorsalis pedis hoặc a. Ti chày sau - với huyết áp tối đa trong động mạch cánh tay) <0,9. Các dấu hiệu của tổn thương thận bao gồm: 1) tăng nhẹ creatinin huyết thanh: 115 - 133 µmol / l (1,3 - 1,5 mg / dl) đối với nam hoặc 107 - 124
µmol / l (1,2 - 1,4 mg / dl) đối với những người phụ nữ;
2) tốc độ lọc cầu thận thấp <60 ml / phút / 1,73 m 2 (Công thức MDRD) hoặc độ thanh thải creatinin thấp <60 ml / phút (công thức Cockcroft-Gault); 3) albumin niệu vi lượng 30 - 300 mg /
ngày; 4) tỷ lệ albumin / creatinin trong nước tiểu g (3,5 mg / mmol) đối với phụ nữ. |
|
³ 22 mg / g (2,5 |
mg / mmol) cho nam giới và ³ 31 mg / |
Mức lọc cầu thận theo công thức MDRD (ml / phút / 1,73 m atinine |
/ 0,88 μmol / l) 2) = = 186 ´ (cre |
- 1,154 ´ (tuổi, năm) - 0,203 . Đối thảivớiphụcreatininnữ, kếttheoquả côngđược thứcnhân Cockcroftvới0,742-Gault.Độ thanh(ml/ phút):
Đối với phụ nữ, kết quả được nhân với 0,85. Tiêu chuẩn chẩn đoán bệnh tiểu đường là:
32

Machine Translated by Google
. Nhóm tác giả. “Nội bệnh. Tập 1 "
1)đường huyết lúc đói 8 7,0 mmol / l (126 mg / dl) với các phép đo lặp lại;
2)glucose huyết tương sau bữa ăn hoặc 2 giờ sau khi uống 75 g glucose>> 11,0 mmol /
l (198 mg / dl).
Chẩn đoán hội chứng chuyển hóa được thiết lập bằng sự kết hợp của tiêu chí chính và 2
tiêu chí phụ trong số những tiêu chí sau. Tiêu chí chính là béo bụng (vòng eo> 94 cm đối với |
|||
nam và> 80 cm đối với nữ). Tiêu chuẩn bổ sung: HA 130/85 mmHg. Mỹ thuật.; Cholesterol LDL> |
|
|
|
³ |
|
|
|
3,0 mmol / l; HDL cholesterol <1,0 mmol / l đối với nam giới |
³ 6,1 mmol / l, naru |
||
và <1,2 mmol / l đối với nữ, TG> 1,7 mmol / l; tăng đường huyết dung nạp |
|||
glucose lúc đói - glucose huyết tương 2 giờ sau khi uống 75 g glucose và £ 11,1 mmol / |
³ |
7.8 |
|
l. |
|
|
|
Các tình trạng lâm sàng liên quan được chẩn đoán khi có những điều sau đây |
|
|
|
dấu hiệu. |
|
|
|
Bệnh mạch máu não: |
|
|
|
1) đột quỵ não do thiếu máu cục bộ; |
|
|
|
2) đột quỵ não xuất huyết; |
|
|
|
3) cơn thiếu máu cục bộ thoáng qua. |
|
|
|
Bệnh tim: |
|
|
|
1) MI; |
|
|
|
2) cơn đau thắt ngực; |
|
|
|
3) tái thông mạch vành; |
|
|
|
4) suy tim mãn tính (HF). |
|
|
|
Các bệnh về thận: |
|
|
|
1) bệnh thận do tiểu đường;
2) suy thận: creatinin huyết thanh> 133 µmol / l (1,5 mg / dl) đối với nam và> 124 µmol / l (1,4 mg / dl) cho nữ.
Bệnh động mạch ngoại vi:
1) bóc tách chứng phình động mạch chủ;
2) tổn thương có triệu chứng của động mạch ngoại vi.
Bệnh võng mạc tăng huyết áp: 1) xuất huyết hoặc dịch tiết;
2) sưng núm vú của dây thần kinh thị giác.
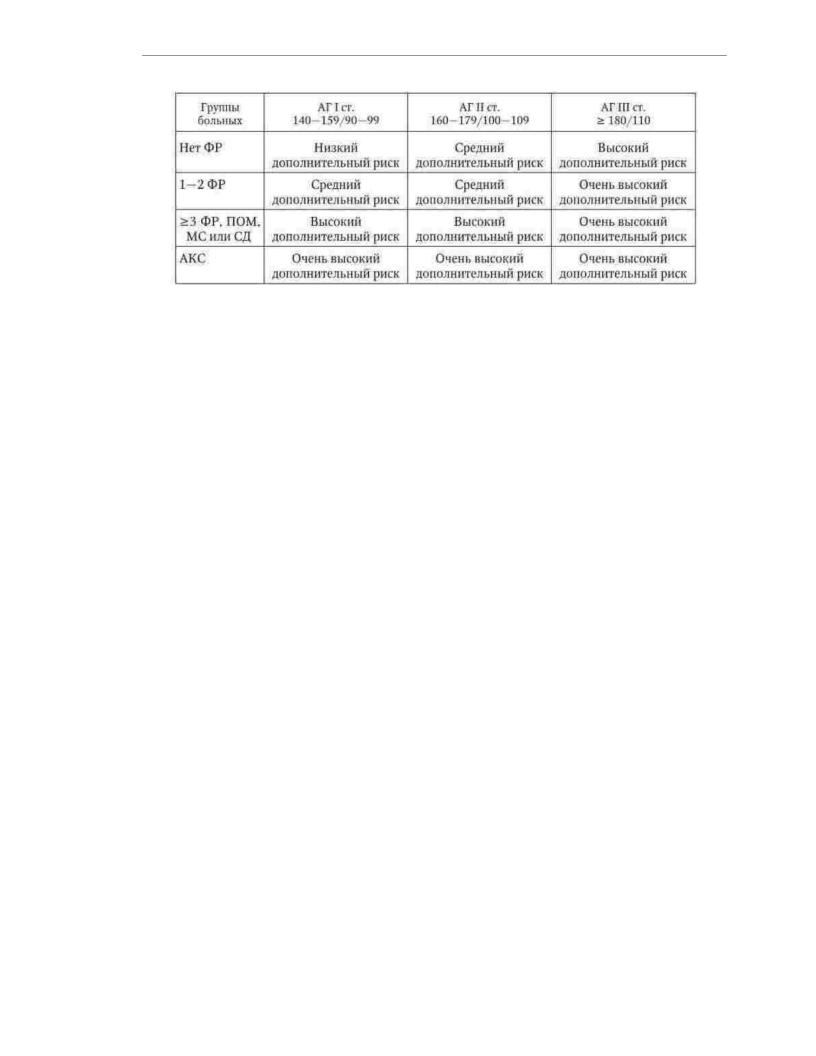
Tùy theo mức độ tăng huyết áp, sự hiện diện của các yếu tố nguy cơ, dấu hiệu tổn thương cơ quan đích, đái tháo đường, hội chứng chuyển hóa và các bệnh cảnh lâm sàng kèm theo, bệnh nhân THA có thể được phân vào một trong 4 nhóm: thấp, trung bình, cao và rủi ro bổ sung rất cao (Bảng 1.7). nguy cơ thấp
tương ứng với xác suất phát triển các biến chứng tim mạch và tử vong do chúng trong 10 năm tới <15%, nguy cơ trung bình - 15 - 20%, cao - 20 - 30% và rất cao>
ba mươi %. Đánh giá nguy cơ tim mạch tổng thể là một thành phần thiết yếu của chẩn đoán tăng huyết áp và có tầm quan trọng lớn khi lựa chọn chiến thuật điều trị bệnh nhân.
hình ảnh lâm sàng. Không có triệu chứng cụ thể của GB. Ở giai đoạn đầu của bệnh và với sự tiến triển chậm của bệnh tăng huyết áp, nhiều bệnh nhân không
gặp bất kỳ khó chịu nào.
Bảng 1.7
Phân tầng nguy cơ ở bệnh nhân tăng huyết áp
33
Machine Translated by Google
. Nhóm tác giả. “Nội bệnh. Tập 1 "
Ghi chú. Độ chính xác của việc xác định tổng nguy cơ tim mạch trực tiếp phụ thuộc vào mức độ hoàn thành của việc khám lâm sàng và dụng cụ của bệnh nhân. Không có
dữ liệu siêu âm kiểm tra tim và mạch máu để chẩn đoán phì đại bên trái
tâm thất và sự dày lên của thành (hoặc mảng bám) của động mạch cảnh lên đến 50% bệnh nhân tăng huyết áp có thể bị
bị phân loại sai thành rủi ro thấp hoặc trung bình thay vì cao hoặc rất cao.
Khiếu nại đặc trưng nhất của bệnh nhân GB là đau đầu, trong hầu hết các trường hợp, xuất hiện khi huyết áp tăng đến một mức nhất định hoặc khi đau buốt.
những thay đổi. Thông thường, nhức đầu do tăng huyết áp khu trú ở vùng chẩm, nhưng thường người bệnh thấy đau ở vùng trán, vùng đỉnh, vùng thái dương. Ngoài đầu cơn đau điển hình cho GB là rối loạn thị giác thoáng qua dưới dạng "ruồi" nhấp nháy và "sương mù" trước mắt. Suy giảm thị lực dai dẳng, bao gồm mù lòa, phát triển với
tổn thương võng mạc - thay đổi thoái hóa, xuất huyết, huyết khối động mạch. Nhiều bệnh nhân phàn nàn về tình trạng mệt mỏi, suy nhược, giảm hiệu suất, cáu kỉnh, ngủ không ngon và cảm xúc không ổn định. Ngoài các rối loạn thần kinh, HA có thể được biểu hiện bằng các cơn đau nhức vừa phải hoặc nặng ở vùng
những trái tim. Không giống như cơn đau thắt ngực, những cảm giác này không bị kích thích bởi hoạt động thể chất và không
điều trị bằng nitroglycerin. Sự xuất hiện của họ thường liên quan đến căng thẳng cảm xúc và tăng huyết áp. Đồng thời, ở những bệnh nhân mắc đồng thời bệnh mạch vành, tăng mạnh
AD có thể dẫn đến sự phát triển của một cơn đau thắt ngực điển hình do tăng lúc đói và tăng nhu cầu oxy của cơ tim. Ở một số bệnh nhân, khi tăng huyết áp, chảy máu cam xảy ra.
Với sự tiến triển của HD, hình ảnh lâm sàng của bệnh bắt đầu chiếm ưu thế các triệu chứng do xơ vữa động mạch của các bể mạch máu khác nhau: mạch vành,
động mạch não, ngoại vi. Bệnh nhân xuất hiện cơn đau thắt ngực, có dấu hiệu suy mạch máu não mãn tính, đau thắt từng cơn. Thường được hình thành
và HF mãn tính. Hơn nữa, sự vi phạm chức năng bơm máu của tim không chỉ được biểu hiện ở bệnh nhân mắc đồng thời bệnh mạch vành, dẫn đến giảm sức co bóp cơ tim. Với phì đại thất trái nghiêm trọng, suy tim mãn tính có thể phát triển do rối loạn chức năng tâm trương của cơ tim.
Một nghiên cứu khách quan về bệnh nhân GB ở giai đoạn đầu của bệnh cho phép xác định một số thay đổi không đặc hiệu do tăng huyết áp: rắn
mạch, nhịp tim nhanh trung bình, trong sự hiện diện của phì đại thất trái nghiêm trọng - củng cố nhịp đỉnh, âm trọng II trên động mạch chủ. Khi bệnh tiến triển và phát triển các biến chứng, các triệu chứng khác xuất hiện: tiếng thổi tâm thu
ở đáy tim, do xơ vữa của động mạch chủ đi lên, mở rộng ranh giới của độ mờ tim tương đối sang trái với sự giãn ra của tâm thất trái, trương lực IV.
34

Machine Translated by Google
. Nhóm tác giả. “Nội bệnh. Tập 1 "
do sự thay đổi sức mạnh và tốc độ co bóp của tâm nhĩ trái với sự gia tăng áp suất tâm trương trong khoang của tâm thất trái. Hình thành các lâm sàng liên quan
các trạng thái kèm theo các dấu hiệu lâm sàng tương ứng. Ví dụ, rối loạn vận động và cảm giác ở những bệnh nhân đã trải qua các rối loạn cấp tính của não
tuần hoàn máu; suy yếu, vắng mặt và không đối xứng của mạch, rối loạn làm mát và dinh dưỡng của da ở chi dưới với sự thu hẹp rõ rệt do xơ vữa động mạch của các động mạch tương ứng. Sự phát triển của suy tim mãn tính, ngoài sự giãn nở của tâm thất trái, được biểu hiện bằng sự xuất hiện của một tiếng thổi tâm thu của trào ngược van hai lá, trong trường hợp
giảm rõ rệt chức năng co bóp của cơ tim - trương lực III, cũng như chứng sung huyết
pov trong phổi.
Độ chính xác của chẩn đoán và xác định mức độ tăng huyết áp phụ thuộc vào việc tuân thủ các quy tắc đo huyết áp.
Đo huyết áp nên được thực hiện trong một môi trường yên tĩnh và thoải mái sau khi nghỉ ngơi, thời lượng ít nhất phải là 5 phút. Người bệnh nên ngồi dựa vào lưng ghế với tư thế thả lỏng, không bắt chéo chân. Bàn tay mà nó được đo
BP, phải được phơi ra và đặt trên bàn sao cho giữa vòng bít, đặt trên vai, ngang với tim của bệnh nhân. Nên đo huyết áp
1-2 giờ sau bữa ăn. Trong vòng 1 giờ trước khi đo huyết áp, loại trừ việc sử dụng cà phê và trà mạnh, hút thuốc lá, uống thuốc cường giao cảm, kể cả thuốc nhỏ mũi.
và thuốc nhỏ mắt. Mép dưới của vòng bít áp vào vai phải nằm ở vị trí 2
- Cao trên khuỷu tay 2,5 cm. Phần căng phồng của vòng bít phải che ít nhất 80%
chu vi vai. Ít nhất hai phép đo huyết áp được thực hiện trên mỗi cánh tay với khoảng cách ít nhất
ít hơn một phút. Với sự khác biệt về kết quả vượt quá 5 mm Hg. Art., Tạo ra một phép đo bổ sung và đối với giá trị cuối cùng của huyết áp, hãy lấy giá trị trung bình của kết quả của hai lần cuối cùng
đo. Không khí được bơm vào vòng bít một cách nhanh chóng đến giá trị áp suất 20 mm Hg. Mỹ thuật. vượt quá huyết áp tâm thu, mức gần đúng được xác định bằng sự biến mất của mạch trong động mạch hướng tâm. Huyết áp được đo với độ chính xác là 2 mm Hg. Mỹ thuật. Tốc độ giảm áp suất trong vòng bít khoảng 2 mm Hg. Mỹ thuật. môi giây. Giá trị của huyết áp tâm thu
được xác định bởi sự xuất hiện của giai đoạn đầu tiên của các tông màu của Korotkoff. Mức áp suất trong vòng bít tại đó có sự biến mất của âm (pha V của âm Korotkov), tương ứng với huyết áp tâm trương.
Nếu âm thanh Korotkoff được nghe thấy ở giá trị huyết áp rất thấp (có thể quan sát thấy ở trẻ em, nhiễm độc giáp, sốt, suy động mạch chủ, ở phụ nữ có thai), giá trị
huyết áp tâm trương được xác định vào đầu giai đoạn IV, tức là, với sự suy yếu đáng kể của âm. Các phép đo huyết áp lặp đi lặp lại được thực hiện sau khi hết khí trong vòng bít.
Phòng thí nghiệm và chẩn đoán công cụ. Việc kiểm tra bệnh nhân tăng huyết áp bắt đầu bằng việc sử dụng các phương pháp đơn giản bắt buộc đối với từng bệnh nhân. Nếu bởi
tiền sử và khám sức khỏe không cho thấy dấu hiệu tổn thương
các cơ quan đích và các tình trạng lâm sàng kèm theo, và không có gợi ý về tăng huyết áp thứ phát, việc sử dụng các phương pháp nghiên cứu bổ sung là không bắt buộc.
Tuy nhiên, trong một số trường hợp, ví dụ, để đánh giá chi tiết tình trạng của một bệnh nhân có phức tạp quá trình của bệnh hoặc làm rõ nguyên nhân của tăng huyết áp thứ phát, nó trở nên cần thiết để tiến
hành không chỉ bổ sung, mà còn là một nghiên cứu sâu về bệnh nhân. Các phương pháp nghiên cứu bắt buộc bao gồm:
1)xét nghiệm máu lâm sàng;
2)phân tích nước tiểu chung;
3)xác định glucose trong huyết tương (khi bụng đói);
4)xác định hàm lượng trong huyết thanh của cholesterol toàn phần, cholesterol LDL, cholesterol HDL, TG, creatinin;
35

Machine Translated by Google
. Nhóm tác giả. “Nội bệnh. Tập 1 "
5)xác định độ thanh thải creatinin (theo công thức Cockcroft-Gault) hoặc tỷ lệ lọc thùng (theo công thức MDRD);
6)Điện tâm đồ.
Các phương pháp nghiên cứu được khuyến nghị bổ sung bao gồm:
1)xác định hàm lượng axit uric và kali trong huyết thanh;
2)siêu âm tim;
3)xác định albumin niệu vi lượng;
4)kiểm tra quỹ;
5)siêu âm thận và tuyến thượng thận;
6)Siêu âm của động mạch thận và thận;
7)Chụp X-quang các cơ quan trong lồng ngực;
8)theo dõi hàng ngày và tự kiểm soát huyết áp;
9)xác định chỉ số mắt cá chân-cánh tay;
10)xác định tốc độ của sóng xung (một chỉ số về độ cứng của các động mạch chính);
11)xét nghiệm dung nạp glucose qua đường miệng - khi mức glucose trong huyết tương>
5,6 mmol / l (100 mg / dl);
12)đánh giá định lượng protein niệu (nếu sử dụng dải chẩn đoán
xác nhận sự hiện diện của microalbumin niệu).
Các phương pháp nghiên cứu chuyên sâu bao gồm:
1) để đánh giá tình trạng của một bệnh nhân bị tăng huyết áp phức tạp - một nghiên cứu về não, cơ tim, thận, động mạch chính;
2) để xác định các dạng tăng huyết áp thứ phát - một nghiên cứu trong máu về nồng độ của
aldosterone, corticosteroid, hoạt động của renin; xác định catecholamine và các chất chuyển hóa của chúng trong nước tiểu hàng ngày và / hoặc huyết tương; chụp động mạch chủ bụng; chụp cắt lớp vi tính hoặc
chụp cộng hưởng từ tuyến thượng thận, thận và não.
Trong phòng thí nghiệm và kiểm tra dụng cụ của một bệnh nhân bị tăng huyết áp
tầm quan trọng lớn được gắn liền với việc chẩn đoán thiệt hại và kiểm soát tình trạng của các cơ quan đích, vì điều này cho phép xác định nguy cơ biến chứng tim mạch, đánh giá hiệu quả và độ an toàn của liệu pháp hạ áp.
Điện tâm đồ và siêu âm tim được sử dụng để đánh giá tình trạng của tim. kết quả mà có thể tính toán tiêu chuẩn điện áp cho phì đại thất trái
(Chỉ số Sokolov-Lyon và sản phẩm Cornell) và xác định chỉ số khối cơ tim
tâm thất trái. Theo tỷ số giữa độ dày của thành sau tâm thất trái và bán kính của nó Có tính đến chỉ số khối cơ tim của tâm thất trái, siêu âm tim cho phép bạn xác định
loại tái tạo thất trái, điều này rất quan trọng để đánh giá tiên lượng. Tiêu chuẩn chẩn đoán phì đại đồng tâm, phì đại lệch tâm và tái tạo đồng tâm
tâm thất trái được hiển thị trong Hình. 1.2.
Tiên lượng kém thuận lợi nhất là phì đại đồng tâm
tâm thất trái. Ngoài kích thước của các khoang và độ dày của thành tim, siêu âm tim giúp đánh giá chức năng tâm thu và tâm trương của tâm thất trái.
Để chẩn đoán tổn thương các mạch động mạch chính, một cuộc kiểm tra siêu âm của động mạch cảnh chung được thực hiện. Một dấu hiệu của phì đại thành động mạch là sự gia tăng độ dày vừa phải của lớp thân động mạch. Giá trị của chỉ số này, vượt quá 1,3 mm, được coi là dấu hiệu của tổn thương xơ vữa động mạch. Với
Sử dụng siêu âm Doppler trên các mạch máu ở mắt cá chân và vai, chỉ số mắt cá chân-cánh tay có thể được tính toán chính xác hơn so với kết quả của các phép đo huyết áp thông thường, mức giảm trong đó được coi là dấu hiệu gián tiếp của tình trạng xơ vữa nặng động mạch chi dưới. TẠI
trong những năm gần đây, tầm quan trọng lớn trong việc đánh giá khả năng phát triển các biến chứng tim mạch
36

Machine Translated by Google
. Nhóm tác giả. “Nội bệnh. Tập 1 "
Sự giảm độ đàn hồi (tăng độ cứng) của các động mạch lớn, do đó tốc độ lan truyền của sóng xung tăng lên, được cho là do giảm độ đàn hồi. Tăng tốc độ lan truyền của sóng xung trong khu vực giữa động mạch cảnh và động mạch đùi
liên quan đến tăng nguy cơ biến chứng.
Cơm. 1.2. Các loại tái cấu trúc tâm thất trái
Chẩn đoán bệnh lý thận và làm rõ trạng thái chức năng của chúng dựa trên
dựa trên kết quả nghiên cứu mức độ creatinin trong huyết thanh và sự bài tiết protein trong nước tiểu. Ở tất cả bệnh nhân, độ thanh thải creatinin được tính theo công thức Cockcroft-Gault hoặc mức lọc
cầu thận sử dụng công thức MDRD. Tất cả các bệnh nhân đều được kiểm tra
sự hiện diện của protein trong nước tiểu bằng cách sử dụng que thử. Nếu kết quả là âm tính, nó được khuyến khích sử dụng các phương pháp đặc biệt để phát hiện microalbumin niệu, tiêu chuẩn chẩn đoán là mất protein với số lượng 30–300 mg / ngày. Albumin niệu vi thể không chỉ được coi là tiêu chuẩn chẩn đoán bệnh thận mà còn là dấu hiệu của bệnh toàn thân.
bệnh lý mạch máu. Có một mối quan hệ trực tiếp liên tục giữa lượng albumin trong nước tiểu và nguy cơ biến chứng tim mạch.
Nghiên cứu về quỹ được khuyến khích thực hiện ở bệnh nhân trẻ tuổi và bệnh nhân AH nặng. Những thay đổi nhỏ trong mạch máu võng mạc không đặc hiệu và thường
37

Machine Translated by Google
. Nhóm tác giả. “Nội bệnh. Tập 1 "
được tìm thấy ngoài kết nối với AH. Những thay đổi rõ rệt (tiết dịch, xuất huyết, sưng núm vú thần kinh thị giác) có liên quan đến tăng nguy cơ tim mạch.
Để đánh giá trạng thái của não, các phương pháp nghiên cứu mang tính thông tin cao như chụp cắt lớp vi tính và chụp cộng hưởng từ ngày càng được sử dụng nhiều hơn. Với sự trợ giúp của các phương pháp này, được chuyển giao (bao gồm
đột quỵ não không có triệu chứng, bản địa hóa và bản chất của những thay đổi bệnh lý trong mô não đã được làm rõ. Khi kiểm tra bệnh nhân cao tuổi, đôi khi cần đánh giá
Các chức năng nhận thức. Với mục đích này, các bài kiểm tra và bảng câu hỏi đặc biệt được sử dụng.
Một hướng đầy hứa hẹn trong việc kiểm tra bệnh nhân GB là phân tích gen,
kết quả có thể cung cấp thông tin quan trọng về các đặc điểm bệnh nguyên sinh riêng lẻ của bệnh, cũng như dự đoán hiệu quả và độ an toàn của liệu pháp hạ huyết áp.
Chẩn đoán. GB được chẩn đoán bằng cách loại trừ tăng huyết áp có triệu chứng (thứ phát). Nhìn chung, tỷ lệ bệnh nhân tăng huyết áp thứ phát tương đối nhỏ và tương đối
khoảng 5% tổng số bệnh nhân cao huyết áp. Tuy nhiên, chẩn đoán HD chỉ có giá trị sau khi các giả định đã được chứng minh là sai.
về sự hiện diện của các quá trình bệnh lý khác ở bệnh nhân, kèm theo tăng huyết áp. Chẩn đoán phải chỉ ra giai đoạn của bệnh. Giai đoạn I GB đề xuất sự vắng mặt
tổn thương cơ quan đích, AH giai đoạn II - sự hiện diện của những thay đổi trong một hoặc nhiều cơ quan đích, giai đoạn III AH - sự hiện diện của các tình trạng lâm sàng liên quan. Trong chẩn đoán Các yếu tố nguy cơ chính, tổn thương cơ quan đích và các tình trạng lâm sàng liên quan cần được phản ánh. Mức độ tăng huyết áp phải được chỉ định ở những bệnh nhân lần đầu tiên bị
tiết lộ tăng huyết áp. Trong các trường hợp khác (dựa trên nền tảng của liệu pháp), kết quả đạt được độ AG. Trong trường hợp không có các điều kiện lâm sàng liên quan do
Giá trị tiên đoán của HD trong chẩn đoán được chỉ định đầu tiên. Ở những bệnh nhân có các tình trạng lâm sàng kèm theo được đặc trưng bởi tác động tiêu cực mạnh hơn đến tiên lượng, đặc biệt là những bệnh xảy ra ở dạng cấp tính, GB có thể chiếm cấu trúc
chẩn đoán không phải là vị trí đầu tiên.
Ví dụ về chẩn đoán:
1.GB I sân khấu. Mức độ tăng huyết áp - 2. Rối loạn lipid máu. Rủi ro 2 (trung bình).
2.GB giai đoạn II. Mức độ tăng huyết áp - 3. Rối loạn lipid máu. Phì đại bên trái
tâm thất. Rủi ro 4 (rất cao).
3.GB giai đoạn II. Mức độ tăng huyết áp - 2. Rối loạn lipid máu. Béo phì tôi độ.
Suy giảm dung nạp glucose. Rủi ro 3 (cao).
4.Giai đoạn III GB. Đã đạt được mức độ tăng huyết áp động mạch - 1. Mờ nhạt xơ vữa động mạch của các mạch chi dưới, đứt quãng. Rủi ro 4
(rất cao).
5.IHD, hội chứng mạch vành cấp. 27.08.09. GB giai đoạn III. Bằng cấp
AH - 1. Rủi ro 4 (rất cao).
Chẩn đoán phân biệt. Có nhiều bệnh có biểu hiện lâm sàng bao gồm tăng huyết áp. Đối với các dấu hiệu có tính chất chung, cho phép nghi ngờ
tăng huyết áp có triệu chứng, đề cập đến sớm (dưới 20 tuổi) hoặc ngược lại, muộn hơn (ở người trên 65 tuổi) khởi phát bệnh, tăng huyết áp độ III nhanh chóng (> 180/100 mm Hg),
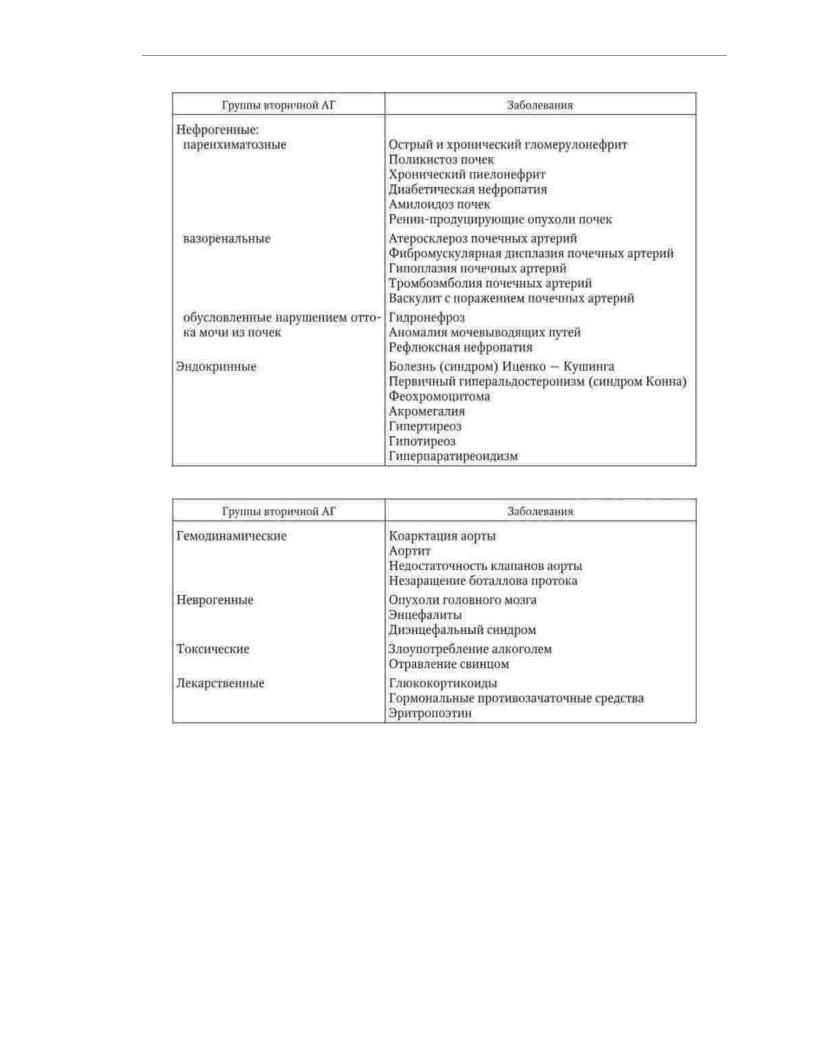
tổn thương nghiêm trọng đến các cơ quan đích, khó điều trị bằng liệu pháp hạ huyết áp. Các nhóm bệnh chính kèm theo tăng huyết áp được chỉ ra trong Bảng. 1.8.
Bảng 1.8
Nguyên nhân chính của tăng huyết áp động mạch thứ phát
38
Machine Translated by Google
. Nhóm tác giả. “Nội bệnh. Tập 1 "
Thông thường, tăng huyết áp thứ phát phát triển do bệnh lý thận. Tăng huyết áp do thận có thể do các bệnh lý gây tổn thương nhu mô thận, làm hẹp động mạch thận và suy giảm đường thoát nước tiểu từ thận. Vị trí thứ hai về tần suất bị chiếm bởi AH có triệu chứng phát triển do các bệnh nội tiết - nguyên nhân chính
Như vậy là bệnh lý của tuyến yên và tuyến thượng thận. Nhóm nguyên nhân thứ ba của tăng huyết áp có triệu chứng
- đây là những tình trạng bệnh lý liên quan đến các khuyết tật giải phẫu trong hệ thống mạch máu, kết quả của việc vi phạm huyết động trung tâm được hình thành. Từ tăng huyết áp thứ phát
nguồn gốc huyết động trong thực tế, coarctation của động mạch chủ là phổ biến nhất. Thứ tư nhóm THA thứ phát do các bệnh lý thần kinh: viêm não, u não, hội chứng não,… Cuối cùng là nhóm thứ năm và thứ sáu.
Các lý do làm tăng huyết áp có bản chất triệu chứng là do tác dụng của thuốc và độc hại. Chúng bao gồm ngộ độc chì, tăng huyết áp do rượu, và
39

Machine Translated by Google
. Nhóm tác giả. “Nội bệnh. Tập 1 "
sử dụng một số loại thuốc có tác dụng tăng huyết áp (glucocorticoid, thuốc tránh thai nội tiết tố, erythropoietin, v.v.).
Những bệnh nhân có tiền sử, khám sức khỏe và kết quả của việc sử dụng các phương pháp chẩn đoán bắt buộc cho thấy tăng huyết áp thứ phát cần được điều tra cẩn thận bằng cách sử dụng các phương pháp chẩn đoán và xét nghiệm phức tạp hơn.
chẩn đoán công cụ, chẳng hạn như nghiên cứu về nồng độ của các hormone trong huyết tương máu và nước tiểu, tái tạo hạt nhân phóng xạ, siêu âm Doppler và
chụp động mạch thận, chụp động mạch chủ, máy tính và / hoặc cộng hưởng từ
chụp cắt lớp thận, tuyến thượng thận, não, ... Xác định nguyên nhân của tăng huyết áp thứ phát
có tầm quan trọng cơ bản, vì nó cho phép bạn chọn biến thể của phương pháp điều trị y tế hoặc phẫu thuật được chứng minh về mặt di truyền học cung cấp
cải thiện đáng kể chất lượng cuộc sống và tiên lượng, và trong một số trường hợp chữa khỏi hoàn toàn bệnh nhân.
Lưu lượng. HD là một bệnh mãn tính với diễn biến tương đối lành tính. Cùng với các triệu chứng chung, có một số đặc điểm về biểu hiện lâm sàng của bệnh đặc trưng cho một số nhóm bệnh nhân nhất định.
Ởnhững bệnh nhân lớn tuổi và cao tuổi, AH tâm thu cô lập thường được ghi nhận (trong 60-70% trường hợp). Cơ sở sinh lý bệnh của tăng huyết áp tâm thu chủ yếu là giảm tính đàn hồi của động mạch chủ và các động mạch lớn. Phát hành bình thường
máu từ tâm thất trái đi kèm với sự co giãn của chúng, ngăn cản sự gia tăng mạnh của huyết áp lên thành mạch. Theo tuổi tác, các động mạch chính trở nên
cứng hơn, tốc độ của sóng xung tăng, dẫn đến tăng huyết áp tâm thu do không đáp ứng đủ cho cú sốc huyết động trực tiếp và do
chuyển động của sóng phản xạ từ tâm trương sang tâm thu. Ngoài sự gia tăng tâm thu
và huyết áp mạch, ở bệnh nhân cao tuổi, sự thay đổi của huyết áp tăng lên, hạ huyết áp tư thế đứng và sau ăn thường được ghi nhận. Hình thái và
những thay đổi chức năng trong thận góp phần vào sự phát triển của quá mẫn với
Muối. Ngoài ra, ở những bệnh nhân cao tuổi, hình ảnh lâm sàng của GB, cùng với sự gia tăng huyết áp, thường bao gồm các triệu chứng xơ vữa động mạch não, mạch vành và động mạch đùi.
Tăng huyết áp ở trẻ em và thanh thiếu niên có nhiều khả năng là thứ phát hơn ở người lớn. Sự khởi phát sớm của HD chủ yếu liên quan đến khuynh hướng di truyền đối với bệnh này. Sự gia tăng huyết áp ở thời thơ ấu và thanh thiếu niên thường được ghi nhận ở những bệnh nhân
với bệnh béo phì và ít hoạt động thể chất. Ở trẻ em, tăng huyết áp thường kết hợp với tăng trương lực tĩnh mạch. Về vấn đề này, chúng được đặc trưng bởi nhịp tim nhanh và một loại huyết động trung tâm tăng động lực học, và lựa chọn phổ biến nhất để tăng huyết áp là
tăng huyết áp tâm thu cô lập. Đặc điểm điển hình của quá trình tăng huyết áp ở trẻ em và thanh thiếu niên là tính không ổn định của huyết áp: bệnh nhân ở lứa tuổi này được đặc trưng bởi "tăng huyết áp
áo choàng trắng ”, các giai đoạn tăng huyết áp ổn định có thể được thay thế bằng các giai đoạn dài của normovà thậm chí tụt huyết áp, gây khó khăn khách quan trong chẩn đoán GB.
Ởphụ nữ, mãn kinh là một yếu tố nguy cơ cao của tăng huyết áp. Tần suất THA ở phụ nữ sau mãn
kinh tăng gấp 2-4 lần so với thời kỳ chức năng sinh sản được bảo toàn. Người ta tin rằng những lý do chính làm tăng huyết áp ở phụ nữ sau mãn kinh là do giảm mức
kích thích tố sinh dục và tăng nhạy cảm với muối. Ngoài ra, phụ nữ trung niên có nhiều nguy cơ mắc bệnh tăng huyết áp như béo bụng hơn nam giới, với
liên quan chặt chẽ đến sự phát triển của kháng insulin. Một hậu quả bất lợi khác của mãn kinh là sự phát triển (tiến triển) của rối loạn lipid máu, chủ yếu là
bằng cách tăng LDL và giảm HDL, cũng như tăng triglycerid máu.
Một trong những nguyên nhân làm tăng huyết áp ở phụ nữ trẻ là do sử dụng các biện pháp tránh thai nội tiết. Trong bối cảnh sử dụng các biện pháp tránh thai, tần suất tăng huyết áp tăng lên
40
