
19 Болезни почек
.pdf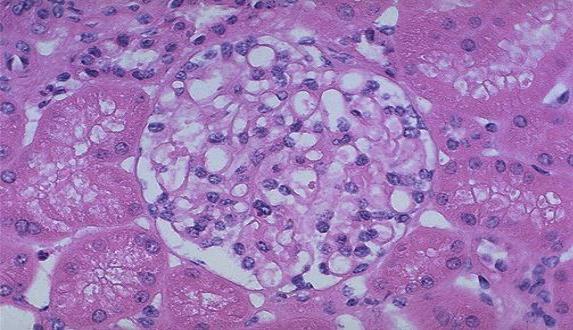
БОЛЕЗНИ ПОЧЕК
Составил доцент Медведев М.Н.
Классификация.
Заболевания почек чрезвычайно разнообразны, что обусловлено их структурно-функциональными особенностями (рис.1). Первые попытки описать и создать классификацию болезней почек были предприняты еще в 1827 году английским врачом Брайтом. В настоящее время благодаря внедрению в клиническую практику новых методов исследования почек и, в частности, пункционной биопсии и электронной микроскопии, стало возможным более ясно представить патоморфологические изменения в почках.
Рис.1 Нормальный клубочек.
Несмотря на большое число работ, посвященных особенностям этиологии, патогенеза, клиники и морфологии, единой классификации заболеваний почек не существует. Более того, классификация, предложенная экспертами ВОЗ (1978), с самого начала ее опубликования стала подвергаться уточнениям, дополнениям и даже пересмотру. Так, до настоящего времени среди нефрологов нет единого мнения о том, что подразумевать под термином «минимальные изменения» (МИ). Одни авторы называют МИ липоидный нефроз (болезнь малых отростков подоцитов), другие относят МИ к группе первичного гломерулонефрита. Существует и другой подход к классификации гломерулонефрита. Так, В.В.Серовым и В.А.Варшавским еще в 1987 г. предложено выделить из группы гломерулонефрита, наряду с МИ, мембранозную нефропатию (МН) и фокальный сегментарный гломерулярный гиалиноз/склероз (ФСГГ) как формы, не удовлетворяющие с морфологиче-
ских позиций критериям воспаления, и включить их в группу первичного нефротического синдрома.
В настоящее время широко используется структурно-функциональный принцип классификации заболеваний почек. Согласно этому принципу выделены следующие группы заболеваний почек: гломерулопатии, тубулопатии, стромальные заболевания, аномалии развития, опухоли.
Гломерулопатии - заболевания почек с преимущественным первичным поражением клубочков почек.
По этиологии все гломерулопатии можно разделить на приобретенные и наследственные, по характеру патологического процесса - на воспалительные (гломерулонефрит) и дистрофические (амилоидоз, диабетический и печеночный гломерулосклероз). Приобретенные гломерулопатии представлены гломерулонефритом, мембранозной нефропатией, фокальным сегментарным гломерулярным гиалинозом, диабетическим и печеночным гломерулосклерозом, приобретенным амилоидозом почек и др. Наследственные гломерулопатии - синдромом Альпорта (нефрит с глухотой и слепотой), поражением почек при наследственном амилоидозе и минимальными изменениями (липоидный нефроз).
Амилоидоз почек (рис.2;3) является проявлением общего амилоидоза (наследственного, первичного, вторичного). В развитии амилоидоза почек выделяют несколько стадий:
1)Латентная стадия-отложение амилоида по ходу прямых сосудов и собирательных трубок, утолщение мембран капилляров клубочков. Внешне почки не изменены.
2)Протеинурическая стадия-амилоид появляется в клубочках; наблюдается склероз и амилоидоз пирамид и пограничного слоя. Почки увеличены, плотные, на разрезе корковый слой матовый, мозговое вещество сального вида (большая сальная почка).
3)Нефротическая стадия - выраженное отложение амилоида в клубочках, в артериолах, артериях, склероз в пирамидах и интермедиарной зоне. Почки большие, плотные на разрезе - восковидные (большая белая почка).
4)Уремическая стадия - атрофия и склероз нефронов. Почки уменьшены в размерах, плотные, с рубцовыми втяжениями (нефросклероз).
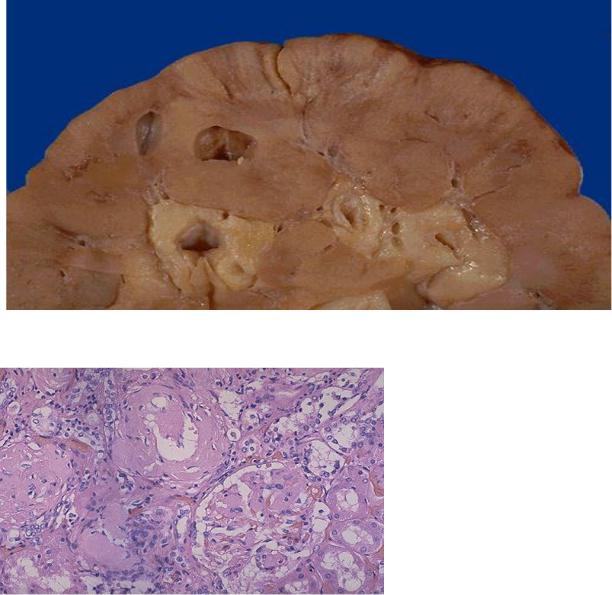
Рис.2 Амилоидоз (макроскопическая картина).
Рис.3 Амилоидоз (микроскопическая картина).
Тубулопатии - забо-
левания почек с преимущественным первичным поражением канальцев.
По этиологии тубулопатии также можно разделить на приобретенные и наследственные. По характеру процесса - на некротизирующие и обструктивные. Приобретенные некротизирующие тубулопатии представлены некротическим нефрозом (рис.4) различной этиологии, приобретенные обструктивные тубулопатии - подагрической и миеломной почкой. Наследственные тубулопатии представляют собой группу энзимопатий детского возраста. Сюда относят тубулопатию с полиурическим синдромом, тубулопатию с нефролитиазом и нефрокальцинозом, фосфат-диабет, синдром Олбрайта.
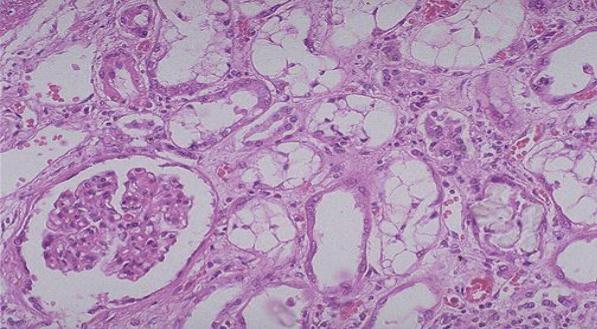
Рис.4 Острый тубулярный некроз.
Некротический нефроз приводит к развитию острой почечной недостаточности. Она протекает в несколько стадий:
1)Начальная стадия - отмечается полнокровие интермедиарной зоны и пирамид, ишемия коркового слоя. Эпителий канальцев в состоянии дистрофии.
2)Олиго-анурическая стадия - наблюдается некроз эпителия канальцев. В участках, где произошло разрушение базальной мембраны канальцев, образуется соединительная ткань.
3)Стадия восстановления диуреза - полнокровие клубочков, регенерация эпителия канальцев, очаги склероза.
Стромальные заболевания почек. Они, как правило, приобретенные и имеют воспалительный характер. К ним относят тубулоинтерстициальным нефрит и пиелонефрит.
Тубулоинтерстициальный нефрит возникает в результате поражения интерстиция и тубулярных базальных мембран иммунными комплексами, аутоантителами и иммунокомпетентными клетками. Он наблюдается при некоторых формах гломерулонефрита, синдроме Гудпасчера (пневморенальный синдром), хроническом активном гепатите и др. Пиелонефрит может быть первичным или вторичным.
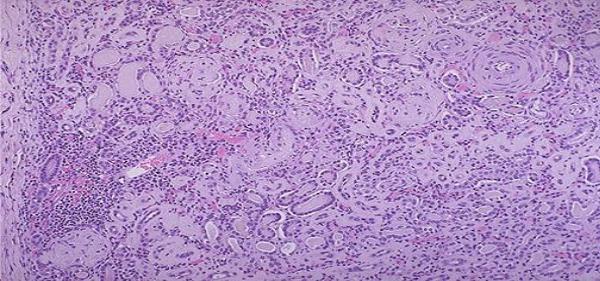
По течению пиелонефрит делится на острый и хронический. Острый пилонефрит (рис.5) характеризуется полнокровием и лейкоцитарной инфильтрацией лоханки, отѐком и инфильтрацией лейкоцитами межуточной ткани. Почка увеличена, капсула снимается легко, на разрезе полость лохан-
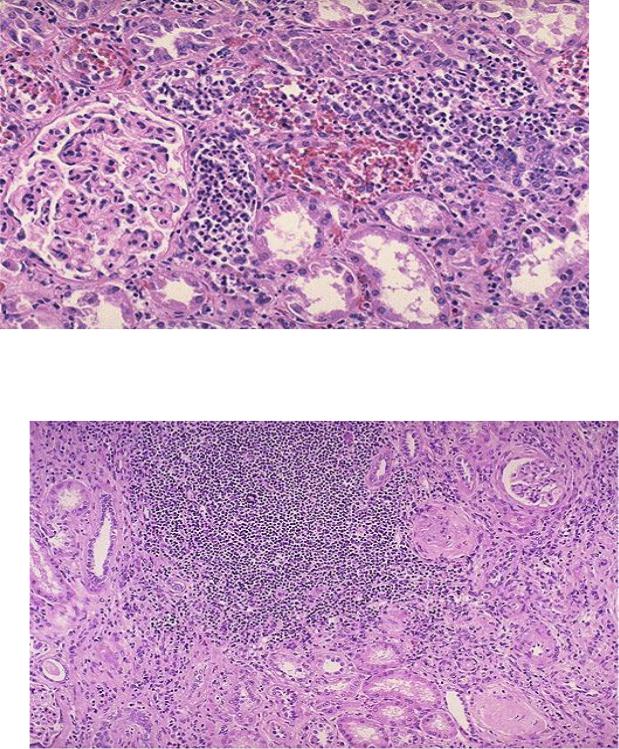
ки заполнена мутной жидкостью, слизистая - тусклая, ткань почки пѐстрая с участками жѐлто-серого цвета, кровоизлияний, иногда с абсцессами. При хроническом пилонефрите(рис.6) наблюдается склероз, лимфоплазмоцитарная и лейкоцитарная инфильтрация, склероз.
Рис.5 Острый пиелонефрит.
Рис.6 Хронический пиелонефрит.
Морфологически выделяют серозный, гнойный и смешанный острый пиелонефрит. Хронический пиелонефрит представлен минимальными изменениями, межуточной и стромально-сосудистой формами.
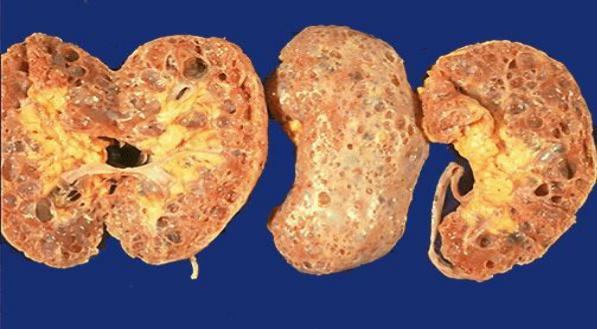
Аномалии развития почек имеют врожденный характер и представлены большим количеством заболеваний, развивающихся преимущественно у детей. У взрослых наблюдаются только те формы поражения почек, с которыми больные живут достаточно длительный период жизни. Типичным примером такого заболевания является поликистоз почек взрослых (рис.7). Иногда встречаются аплазии одной из почек или подковообразная почка.
Рис.7 Поликистоз почек.
Опухоли почек. Первичные опухоли почек представлены наиболее часто почечно-клеточным раком (рис.8;9) и аденомами почки. Реже наблюдается переходно-клеточная папиллома и рак почечных лоханок, ангиомиолипома. У детей (редко у взрослых) встречается нефробластомаопухоль Вильмса(рис.10;11). Вторичные опухоли представлены метастазами злокачественных новообразований различной локализации.
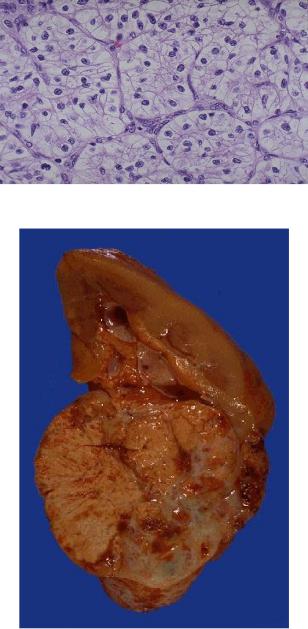
Рис. 8 Почечно-клеточный рак (микроскопическая картина).
Рис.9 Почечно-клеточный рак (макроскопическая картина).
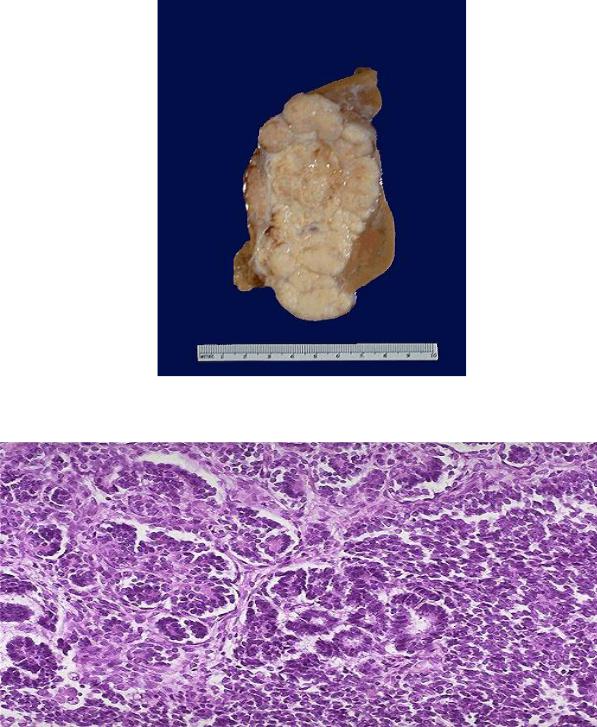
Рис.10 Опухоль Вильмса (макроскопическая картина).
Рис. 11 Опухоль Вильмса (микроскопическая картина).
Почечнокаменная болезнь. Это заболевание при котором в чашечнолоханочной системе почек образуются камни. Этиология:
1)Общие факторы - нарушения минерального обмена, нарушения кислотно - основного состояния, характер питания.
2)Местные факторы - воспалительные процессы и мочевой стаз.
Патологическая анатомия. Камни лоханок приводят к развитию гидронефроза. При этом чашечно-лоханочная система расширена. Гистологически в ткани почки отмечается атрофия и склероз. При присоединении инфекции развивается пионефроз - почка превращается в мешок, заполненный гноем.
Нефросклероз (сморщивание почек) - это разрастание в почках соеди-
нительной ткани(рис.12).
Рис. 12 Нефросклероз.
Виды нефросклероза:
1) Первично - сморщенные почки - развиваются при склерозе и гиалинозе сосудов почек ( при аторосклерозе и гипертонической болезни).
2)Вторично - сморщенные почки - развиваются вследствие воспалительных и дистрофических изменений при различных заболеваниях почек (гломерулонефрит, пиелонефрит, амилоидоз, почечнокаменная болезнь, туберкулѐз и т.д.).
Нефросклероз ведѐт к хронической почечной недостаточности и уремии. Уремия - это накопление в крови азотистых шлаков. При этом развиваются фибринозный или фибринозно-геморрагический ларингит, трахеит, бронхит, гастрит, энтероколит; серозный, серозно-фибринозный или фибринозный перикардит, плеврит, перитонит. В лѐгких - очаговая пневмония, в печени - жировая дистрофия, в сердце - миокардит, в головном мозге - отѐк.
Воспалительные гломерулопатии.
Гломерулонефрит - заболевание инфекционно-аллергической или неустановленной природы, в основе которого лежит двустороннее диффузное или очаговое негнойное воспаление клубочкового аппарата почек.
Классификация гломерулонефрита учитывает следующие критерии:
1) нозологический - первичный и вторичный; 2) этиологический - установленной этиологии (обычно бактериальной, вирусной, паразитарной) и неустановленной этиологии; 3) патогенетический - иммунологически обусловленный (иммунокомплексный, антительный) и иммунологически необусловленный; 4) характер течения - острый, подострый, хронический; 5) морфологический - топография, характер и распространенность патологического процесса; 6) клинически выделяют следующие формы гломерулонефрита: гематурическую, латентную, нефротическую (нефротический синдром), гипертоническую и смешанную.
Этиология. Развитие первичного гломерулонефрита чаще всего связано с инфекцией (бактериальный гломерулонефрит). Однако в некоторых наблюдениях связь с инфекцией отсутствует, в этих случаях говорят об абактериальном гломерулонефрите.
Возбудителем первичного гломерулонефрита наиболее часто является бета-гемолитический стрептококк. Возбудителями гломерулонефрита могут быть также стафилококк, пневмококк, вирусы, бледная трепонема, малярийный плазмодий. Бактериальный гломерулонефрит, развивающийся после инфекционных заболеваний, является аллергической реакцией организма на возбудителя.
Среди небактериальных причин первичного гломерулонефрита может быть алкоголь, лекарственные препараты.
Патогенез. Различают два механизма первичного гломерулонефрита: 1.иммунологически обусловленный, 2.иммунологически необусловленный.
Иммунологически обусловленный механизм первичного гломерулонефрита связан с образованием иммунных комплексов (иммунокомплексный гломерулонефрит), антител (антительный гломерулонефрит).
Иммунологически необусловленный гломерулонефрит достаточно не доказан.
Провоцирующим фактором развития гломерулонефрита в сенсибилизированном организме является пнреохлаждение.
Механизм развития иммунокомплексного и антительного гломерулонефрита. Иммунные комплексы в присутствии комплемента или антитела локализуются на базальной мембране капилляров и повреждают ее и мезангиоциты. Возникает клеточная реакция, представленная пролиферацией мезангиоцитов, обладающих макрофагальными свойствами, а также вырабатывающих интерлейкин-1 и фактор некроза опухоли. Фактор некроза опухоли дополнительно повреждает базальную мембрану и эндотелий капилляров клубочков, разрушая иммунные комплексы или антитела, и через тканевую тромбокиназу запускает механизм свертывания крови. Интерлейкин-1 определяет хемотаксис нейтрофильных лейкоцитов и макрофагов, активирует Т- лимфоциты. Макрофаги образуют тромбоцитарный фактор роста, способ-
