- •Оглавление
- •Предисловие
- •Глава 1. Исторический очерк
- •Глава 2. Возбудитель туберкулеза
- •Глава 3. Патогенез и патологическая анатомия туберкулеза
- •3.2 Клинически выраженный туберкулез
- •3.3 Морфология локальных изменений
- •Глава 4. Эпидемиология туберкулеза
- •Глава 5. Анатомо-физиологические сведения об органах дыхания
- •5.1 Гортань
- •5.2 Грудная стенка
- •5.3 Плевра
- •5.4 Легкие и бронхи
- •5.5 Легочные и бронхиальные артерии
- •5.6 Лимфатическая система легких
- •Глава 6. Методы обследования больных туберкулезом
- •6.1 основные симптомы
- •6.2 Расспрос, физикальные методы
- •6.3 Туберкулинодиагностика
- •6.4 Микробиологические исследования
- •6.5 Методы лучевой диагностики
- •6.6 Эндоскопия
- •6.8 Биопсия плевры, легких и лимфатических узлов
- •6.9 Исследование крови и мочи
- •6.10 Оценка функций дыхания и кровообращения
- •Глава 7. Классификация туберкулеза
- •Глава 8. Первичный туберкулез
- •Глава 9. Диссеминированный туберкулез легких
- •Глава 10. Очаговый туберкулез легких
- •Глава 11. Инфильтративный туберкулез легких
- •Глава 12. Казеозная пневмония
- •Глава 13. Туберкулема легких
- •Глава 14. Кавернозный и фиброзно-кавернозный туберкулез легких
- •Глава 15. Цирротический туберкулез легких
- •Глава 16. Туберкулезный плеврит
- •Глава 17. Туберкулез гортани, трахеи и бронхов
- •Глава 18. Туберкулез легких в сочетании с другими заболеваниями
- •18.1 Туберкулез у ВИЧ-инфицированных и больных синдромом приобретенного иммунодефицита
- •18.2 Туберкулез легких и пневмокониозы
- •18.3 Туберкулез и хронические неспецифические болезни органов дыхания
- •18.4 Туберкулез и сахарный диабет
- •18.6 Туберкулез и алкоголизм
- •18.7 Туберкулез и психические заболевания
- •18.8 Туберкулез и рак
- •Глава 19. Туберкулез и материнство
- •20.1 Туберкулез центральной нервной системы
- •20.3 Туберкулез почек и мочевыводящих путей
- •20.4 Туберкулез мужских половых органов
- •20.5 Туберкулез женских половых органов
- •20.6 Туберкулез периферических лимфатических узлов
- •20.7 Туберкулез брыжеечных лимфатических узлов
- •20.9 Туберкулез кишечника
- •20.10 Туберкулез глаз
- •20.11 Туберкулез кожи
- •Глава 21. Профилактика туберкулеза
- •21.1 Социальная профилактика
- •21.2 Санитарная профилактика
- •21.3 Специфическая профилактика туберкулеза
- •Глава 22. Выявление больных туберкулезом и верификация диагноза
- •22.1 Раннее, своевременное и позднее выявление больных туберкулезом
- •22.2 Организация выявления больных туберкулезом
- •22.3 Обследование на туберкулез и верификация диагноза
- •Глава 23. Лечение больных туберкулезом
- •23.1 Химиотерапия
- •23.1.1 Противотуберкулезные химиопрепараты
- •23.1.3 Профилактика и устранение побочных реакций
- •23.2 Хирургическое лечение туберкулеза легких
- •23.3 Искусственный пневмоторакс и пневмоперитонеум
- •23.4 Патогенетическая и симптоматическая терапия
- •Глава 24. Неотложные состояния при туберкулезе легких
- •24.1 Легочное кровотечение
- •24.2 Спонтанный пневмоторакс
- •24.3 Острое легочное сердце
- •Глава 25. Организация противотуберкулезной работы в России
- •25.1 Роль общей лечебно-профилактической сети
- •25.2 Специализированная противотуберкулезная служба
- •25.3 Государственный санитарно-эпидемиологический надзор
- •25.4 Международное сотрудничество
- •Декларация VII российского съезда фтизиатров 5 июня 2003 г., Москва
также в абсолютных вели чинах.
Исследование регионар ных функций легких радионуклидными методами необ ходимо проводить до рентгеноконтрастных исследова ний. Получаемая информация позволяет судить не только о вентиляции и кровотоке, но также о локализации, распро страненности и тяжести изме нений в легких.
Новые перспективы в ис следованиях легочной венти ляции и кровообращения от
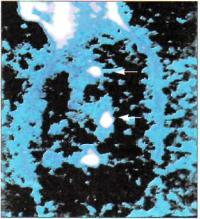
Рис. 6.10. Внутригрудные мета крывает МРТ. В настоящее стазы рака. ПЭТ. время этот метод начинают
использовать для оценки вен тиляции различных отделов легких после предварительной ингаляции гиперполяризованного гелия.
Позитронная эмиссионная томография (ПЭТ) получает рас пространение в дифференциальной диагностике внутрилегочных образований. В основе ПЭТ лежит оценка клеточного ме таболизма. Внутривенно вводят радиофармакологический препарат FDG (l 8 F — флюородеоксиглюкоза), который чувст вителен к усиленному метаболизму глюкозы в раковых клет ках и на сканах образует светлые пятна (рис. 6.10). Раковые клетки могут быть распознаны в лимфатических узлах диамет ром менее 1 см. Информативность ПЭТ увеличивается при ее сочетании с КТ и создании совмещенных изображений.
6.6. Эндоскопия
При заболеваниях органов дыхания во фтизиатрической практике широко используют бронхоскопию, значительно ре же — торакоскопию и медиастиноскопию.
Бронхоскопию всегда сочетают с осмотром трахеи, т. е. про изводят трахеобронхоскопию. Если предвидят необходимость рентгенотелевизионного и рентгенографического контроля, бронхоскопию делают в рентгеноэндоскопическом кабинете (рентгенобронхологическое исследование).
Для бронхоскопии используют гибкий бронхоскоп со стекловолоконной оптикой — фибробронхоскоп (рис. 6.11). По специальным показаниям, обычно связанным с некоторыми эндоскопическими вмешательствами, используют жесткий (металлический) бронхоскоп.
112
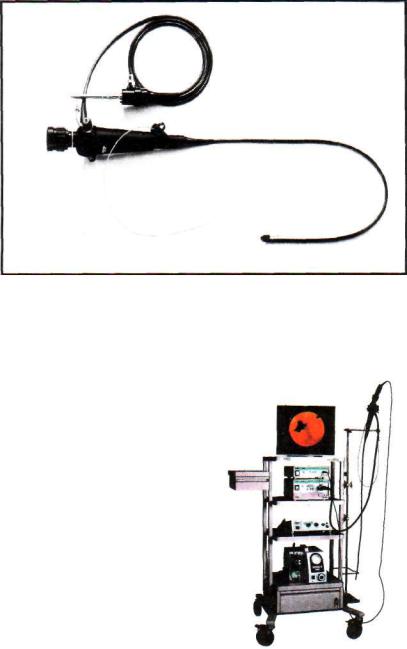
Рис. 6.11. Фибробронхоскоп.
Фибробронхоскоп имеет небольшой диаметр (5—6 мм и меньше) и хорошо изгибается. Углом изгиба его концевой части можно управлять. Бла годаря малому диаметру и хо рошей управляемости фибробронхоскопом можно ос мотреть не только главные, долевые и сегментарные, но и субсегментарные бронхи. Во всех моделях фибробронхоскопов имеются каналы для отсасывания бронхиального содержимого и проведения различных, в том числе биопсийных, инструментов. Со временные фибробронхоскопы позволяют передать цвет ное эндоскопическое изобра жение на монитор, фотогра фировать его, записывать на видеоленту (рис. 6.12).
Фибробронхоскопию обычно делают после преме-
дикации под местной анесте Рис. 6.12. Видеобронхоскопиче зией в положении больного ский комплекс.
113
сидя в кресле с подголовником. Для анестезии дыхательных путей используют растворы лидокаина, тримекаина, дикаина, новокаина. Фибробронхоскоп проводят в трахею через ниж ний носовой ход. Можно проводить фибробронхоскоп и че рез рот, но этот способ менее удобен и применяется глав ным образом при патологии носовых ходов. При исследова нии под наркозом фибробронхоскоп вводят через интубационную трубку или тубус жесткого бронхоскопа (комбиниро ванная бронхоскопия).
Основой жесткого бронхоскопа является полый металличе ский тубус диаметром до 12 мм с приспособлениями для осве щения, искусственной вентиляции легких, введения телескопа с различными углами зрения, а также для подсоединения лу пы, фотоаппарата и кинокамеры.
Бронхоскопию жестким бронхоскопом производят под наркозом с искусственной вентиляцией легких (ИВЛ) в поло жении больного на спине. Тубус продвигают через рот, гор тань и голосовую щель в трахею, а затем и в бронхи. Осмотр бронхов облегчает использование оптических телескопов, ко торые вводят через тубус.
В абсолютном большинстве случаев предпочтение отдают фибробронхоскопии. К применению жесткого бронхоскопа у больных туберкулезом легких существуют специальные показания: диагностика и остановка легочного кровотече ния, диагностика и удаление бронхолита при туберкулезе внутригрудных лимфатических узлов.
При осмотре бронхов оценивают состояние и кровоточи вость слизистой оболочки, характер бронхиального содержи мого, диаметр просвета бронхов, эластичность, тонус и под вижность бронхиальной стенки. Фиксируют все другие откло нения от нормы. Фотографируют эндоскопическую картину. При диагностическом исследовании его заканчивают забором материала для бактериологического и патоморфологического исследования.
У больных туберкулезом легких бронхоскопия позволяет не только оценить состояние бронхиального дерева, но и полу чить материал для гистологической верификации диагноза ту беркулеза при отрицательных данных бактериологического исследования. Можно также провести лаваж бронхов и за брать жидкость с клетками из нижних отделов дыхательных путей для лабораторного исследования, которое имеет значе ние в диагностике. Изучение цитограммы, определение числа Т-лимфоцитов и их субпопуляций осуществляют у больных с диффузными заболеваниями легких. По протеолитической и антипротеолитической активности лаважной жидкости судят о фазе легочного процесса, а по уровню липидов и фосфолипидов оценивают состояние сурфактантной системы легких.
114
Иногда из лаважной жидкости могут быть выделены МБТ, которые в другом диагностическом материале обнаружить не удается.
Торакоскопия (плевроскопия) в настоящее время осуществ ляется, как правило, с применением видеотехники (видеото ракоскопия).
Для видеоторакоскопии нужны торакоскопы с разным уг лом зрения, видеокамера, осветитель, мониторы с цветным изображением, записывающая аппаратура. Необходимо также и дополнительное хирургическое оснащение, так как, кроме осмотра и биопсии, часто показаны различные лечебные ма нипуляции.
Свободный осмотр и манипуляции в плевральной полости требуют спадения легкого на 1 / 2 — 1/3 своего объема, поэтому искусственный пневмоторакс иногда накладывают перед ви деоторакоскопией. У больных с экссудативным плевритом не обходимы разгрузочные пункции с замещением жидкости воз духом. Анестезия общая — эндотрахеальный наркоз с раздель ной интубацией бронхов и ИВЛ. В полость плевры проколами грудной стенки вводят 2 или 3 специальных троакара. Через один троакар (торакопорт) вводят оптический торакоскоп и соединяют его с видеокамерой для передачи изображения на один или два монитора. Другие торакопорты служат для про ведения инструментов. Плевральные листки, легкое, средосте ние осматривают, при показаниях производят биопсию — ча ще щипцовую или пункционную. Торакоскопическую карти ну плевральной полости можно фотографировать, передавать на телевизионный экран и записывать на видеоленту.
Осложнениями видеоторакоскопии могут быть кровотече ние, подкожная эмфизема, длительное просачивание воздуха из легкого после биопсии.
Основными причинами для отказа от видеоторакоскопии являются дыхательная недостаточность, облитерация плев ральной полости.
Недостатки метода связаны с необходимостью раздельной вентиляции легких и невозможностью пальпации легкого и других структур грудной полости.
Медиастиноскопия представляет диагностическую опера цию с осмотром переднего средостения (рис. 6.13). Использу ют специальный аппарат — медиастиноскоп. Последний мо жет быть соединен с монитором (видеомедиастиноскоп) (рис. 6.14). Операцию выполняют под наркозом. Делают не большой разрез над яремной вырезкой грудины, затем вдоль трахеи разделяют ткани до ее бифуркации. После этого в сре достение вводят клинок или тубус медиастиноскопа и под прямым контролем зрения или мониторным контролем про изводят пункцию, выкусывание, удаление паратрахеальных и бифуркационных лимфатических узлов.
115

Рис. 6.13. Медиастиноскопия.
а — положение больного; б — кож ный разрез над яремной вырезкой рукоятки грудины; в — положение клинка медиастиноскопа (схема).
Рис. 6.14. Оборудование для видеомедиастиноскопии.
а — стойка с монитором и инстру менты; б — видеомедиастинокоп.
116