
- •Классификация травматизма
- •Профилактика травматизма
- •Классификация механических повреждений
- •Понятие о повреждении (вреде здоровью) и факторах, его причиняющих
- •Повреждения тупыми твердыми предметами
- •Переломы костей
- •Переломы костей черепа
- •Переломы позвоночника
- •Переломы ребер
- •Переломы таза
- •Огнестрельные повреждения
- •Повреждающие факторы выстрела
- •Повреждения из дробовых ружей
- •Повреждения острыми орудиями
- •Повреждения режущими орудиями
- •Повреждения колющими орудиями
- •Повреждения колюще-режущими орудиями
- •Повреждения рубящими орудиями
- •Фельдшерско-акушерский пункт
- •Организация работы хирургического отделения районной больницы по оказанию травматологической помощи
- •Особенности ортопедических операций
- •Чистая перевязочная
- •Глава 4. РАНЫ
- •Раны от тупых твердых веществ
- •Раны, нанесенные острыми орудиями
- •Повреждения пилящими предметами
- •Открытые переломы
- •Огнестрельные раны
- •Характеристика повреждений при огнестрельных ранах в зависимости от вида ранящего снаряда
- •Зоны раневого канала и фазы раневого процесса
- •Первичная хирургическая обработка раны (ПХО)
- •Условия выполнения операции ПХО
- •Использование проводниковой анестезии при первичной хирургической обработке ран
- •Осложнения от проводниковой анестезии
- •Специфические осложнения
- •Общие правила выполнения проводниковой анестезии
- •Техника проводниковой анестезии в области лучезапястного сустава
- •Надключичная блокада плечевого сплетения
- •Подмышечная блокада плечевого сплетения
- •Проводниковое обезболивание пальцев
- •Блокада седалищного нерва
- •Проводниковая анестезия в области подколенной ямки
- •Проводниковая анестезия в нижней трети голени
- •Выбор обезболивания на нижней конечности
- •Операция первичной хирургической обработки раны
- •Этапы выполнения ПХО
- •Техника кожной пластики «марками», взятыми с помощью «вилок»
- •Показания и противопоказания к первичному шву
- •Техника пластики дефектов кожных покровов по Красовитову
- •Профилактика гнойных осложнений
- •Этапное лечение ран в условиях сельского района
- •Клиника кровопотери
- •Помощь пострадавшим с ранениями кровеносных сосудов и кровотечениями
- •Объем квалифицированной хирургической помощи при повреждениях сосудов
- •Особенности оказания помощи больным с повреждениями сосудов верхней конечности
- •Техника первичной хирургической обработки с формированием культи
- •Техника наложения сосудистого шва
- •Признаки необратимой ишемии при повреждениях магистральных артерий
- •Патогенез шока
- •Прогноз при шоке
- •Общие принципы лечения шока
- •Местная и проводниковая анестезия
- •Лечение расстройств гемодинамики при шоке
- •Лечение расстройств микроциркуляции и тканевого обмена при шоке
- •Лечение повышенной кровоточивости при шоке
- •Этапное лечение пострадавших в состоянии шока в условиях сельского района
- •Доврачебная (фельдшерская) помощь
- •Первая врачебная помощь (участковая больница, врачебная амбулатория)
- •Квалифицированная медицинская помощь (в хирургических отделениях ЦРБ)
- •Синдром длительного раздавливания
- •Лечение синдрома длительного раздавливания
- •Помощь на ФАПе, в участковой больнице, в районной больнице
- •Жировая эмболия
- •Терапия жировой эмболии
- •Ожоги и ожоговая болезнь
- •Фазы течения ожоговой болезни
- •Лечение ожогов
- •Лечение ожогового шока в участковой или районной больнице
- •Особенности проведения противошовокой терапии у детей
- •Неотложная помощь при глубоких циркулярных ожогах конечностей и груди
- •Отморожение и замерзание
- •Лечение отморожений
- •Дальнейшее лечение отморожения
- •Замерзание
- •Лечение замерзания
- •Повреждение от электрического шока
- •Глава 8. РАНЕВАЯ ИНФЕКЦИЯ. ПРОФИЛАКТИКА И ЛЕЧЕНИЕ
- •Гнойная инфекция ран
- •Дренирование гнойной раны
- •Раннее закрытие раны
- •Виды швов на гнойную рану
- •Местное медикаментозное лечение гнойных ран
- •Анаэробная инфекция
- •Клостридиальная анаэробная инфекция
- •Развитию анаэробной инфекции способствуют:
- •Лечение анаэробной инфекции в хирургическом отделении районной больницы
- •Анаэробная неклостридиальная инфекция
- •Столбняк
- •Неотложные мероприятия при столбняке
- •Сепсис
- •Лечение сепсиса
- •Медикаментозное лечение гнойных ран
- •Общая антибактериальная терапия раневой инфекции и сепсиса
- •Иммунотерапия раневой инфекции
- •Коррекция гемодинамических нарушений
- •Коррекция дыхательной недостаточности
- •Коррекция метаболических нарушений
- •Коррекция печеночной недостаточности
- •Энергетическое обеспечение больных сепсисом
- •Запись истории болезни на больного с травмой
- •Лечение переломов гипсовыми повязками
- •Показания, противопоказания, положительные стороны и недостатки метода
- •5 принципов лечения скелетным вытяжением
- •Противовытяжение отломков
- •Три фазы лечения переломов скелетным вытяжением
- •Места проведения спиц
- •Аппараты, приспособления и материалы для скелетного вытяжения
- •Техника проведения спиц
- •Предупреждение тромбозов вен и эмболии
- •Предупреждение легочных осложнений при лечении переломов скелетным вытяжением
- •Предупреждение пневмоний:
- •Недостатки метода скелетного вытяжения
- •Демпферированное боковое скелетное вытяжение
- •Внутренний остеосинтез
- •Остеосинтез пластинами и шурупами
- •Принципы остеосинтеза шурупами
- •Глава 10. ПЕРЕЛОМЫ И ВЫВИХИ БЕДРЕННОЙ КОСТИ
- •Первая помощь и первая медицинская помощь
- •Иммобилизация переломов бедренной кости шиной Дитерихса
- •Лечение переломов шейки бедра
- •Эндопротезирование тазобедренного сустава
- •Задний доступ к тазобедренному суставу
- •Техника гемиартропластики при переломе шейки бедренной кости
- •Техника тотального замещения тазобедренного сустава при переломах шейки бедра
- •Лечение переломов вертельной области
- •Остеосинтез чрезвертельных переломов динамическим бедренным винтом
- •Лечение подвертельных переломов бедренной кости
- •Остеосинтез подвертельных переломов бедра стержнями
- •Остеосинтез подвертельных переломов пластинами
- •Диафизарные переломы бедренной кости
- •Лечение диафизарных переломов бедренной кости
- •Открытый ретроградный остеосинтез переломов бедра в средней трети диафиза
- •Накостный внеочаговый остеосинтез многооскольчатых диафизарных переломов бедренной кости
- •Лечение низких переломов бедренной кости
- •Техника скелетного вытяжения при низких переломах бедренной кости
- •Т-образные переломы дистального метаэпифиза бедра
- •Остеосинтез одним стержнем
- •Остеосинтез двумя стержнями с разведением напряженных концов
- •Остеосинтез двумя стержнями с выведением их через мыщелки
- •Накостный остеосинтез при низких внесуставных и внутрисуставных переломах бедренной кости
- •Глава 11. ПЕРЕЛОМЫ ГОЛЕНИ, НАДКОЛЕННИКА, ВЫВИХИ ГОЛЕНИ
- •Вывихи в коленном суставе
- •Переломы надколенника и разрывы его связки
- •Лечение повреждений разгибательного аппарата коленного сустава в районной больнице
- •Переломы костей голени
- •Открытые переломы голени
- •Лечение закрытых переломов костей голени в районной больнице
- •Техника скелетного вытяжения
- •Функциональное лечение переломов голени
- •Лечение скелетным вытяжением внутрисуставных переломов большеберцовой кости
- •Остеосинтез переломов костей голени
- •Закрытый интрамедуллярный остеосинтез переломов большеберцовой кости
- •Закрытый остеосинтез с введением фиксатора медиальнее бугристости под плато большеберцовой кости
- •Техника операции
- •Закрытый интрамедуллярный остеосинтез встречными титановыми стержнями
- •Техника закрытой репозиции
- •Предупреждение инфекционных осложнений
- •Удаление фиксаторов
- •Накостный остеосинтез переломов диафиза большеберцовой кости по АО
- •Оперативное лечение внесуставных переломов проксимального отдела большеберцовой кости
- •Глава 12. ПОВРЕЖДЕНИЕ ГОЛЕНОСТОПНОГО СУСТАВА И СТОПЫ
- •Повреждение голеностопного сустава
- •Консервативное лечение повреждений голеностопного сустава
- •Техника остеосинтеза переломо-вывихов в голеностопном суставе
- •Повреждения стопы
- •Повреждения плюсневых костей
- •Переломы и вывихи костей среднего отдела стопы
- •Переломы ладьевидной кости
- •Переломы кубовидной кости
- •Переломы и вывихи костей заднего отдела стопы
- •Переломы пяточной кости
- •Глава 13. ЛЕЧЕНИЕ ПЕРЕЛОМОВ И ВЫВИХОВ ВЕРХНЕЙ КОНЕЧНОСТИ
- •Переломы лопатки
- •Классификация переломов лопатки
- •Первая медицинская помощь при переломах лопатки
- •Специализированная травматологическая помощь
- •Доступы к плечевому суставу
- •Переломы и вывихи ключицы
- •Клиника переломов и вывихов ключицы
- •Вывих акромиального конца ключицы
- •Лечение больного с переломами ключицы в хирургическом отделении районной больницы
- •Техника операции
- •Остеосинтез перелома ключицы стержнем
- •Внутренний накостный остеосинтез пластинами АО
- •Лечение вывиха акромиального конца ключицы
- •Вывих в ключично-грудинном суставе
- •Вывихи в плечевом суставе
- •Консервативное лечение свежих вывихов плеча по Сальникову*
- •Обоснование способа обезболивания
- •Техника операции фиксации большого бугорка плечевой кости
- •Переломы плечевой кости
- •Клиника переломов плечевой кости
- •Этапы выполнения транспортной иммобилизации переломов плечевой кости лестничной шиной Крамера
- •Лечение переломов плечевой кости
- •Лечение косынкой переломов хирургической шейки плечевой кости
- •Техника операции ретроградного остеосинтеза диафизарных переломов плечевой кости направленным моделированным титановым стержнем
- •Антеградный остеосинтез перелома плечевой кости с учетом стереоскопической анатомии костного канала
- •Остеосинтез низких внесуставных и внутрисуставных переломов
- •Вывихи в локтевом суставе
- •Районная больница
- •Переломы костей предплечья
- •Первая помощь при переломах костей предплечья
- •Лечение переломов верхнего конца костей предплечья
- •Остеосинтез переломов локтевого отростка локтевой кости
- •Открытый ретроградный остеосинтез стержнями прямоугольного поперечного сечения переломов костей предплечья
- •Консервативное лечение
- •Критерии качества репозиции
- •Оперативное лечение
- •Осложнения
- •Классификация
- •Рентгенологическое исследование
- •Открытые повреждения кисти
- •Особенности обследования
- •Руководство для лечения чистых ран
- •Руководство по лечению загрязненных острых ран
- •Осадненные раны
- •Колотые раны
- •Укушенные раны кисти
- •Повреждения ногтей
- •Термины пластической хирургии
- •Раны кончиков пальцев с дефектом мягких тканей
- •Небольшие дефекты кисти и пальцев
- •Большие дефекты кисти и пальцев
- •Тактика фельдшера и хирурга ЦРБ при тяжелых открытых повреждениях кисти
- •Травматические отчленения пальцев и кисти
- •Организация первой медицинской, первой врачебной и квалифицированной помощи пострадавшим
- •Общая техника операций
- •Закрытые повреждения кисти: ушибы
- •Сдавления кисти
- •Повреждения связочного аппарата кисти
- •Кистевой сустав
- •Повреждения сухожилий разгибателей
- •Повреждение сухожилий сгибателей
- •Переломы костей кисти
- •Переломы пястных костей и фаланг пальцев
- •Повреждения нервов
- •Фасциотомии в области предплечья и кисти
- •Повреждения ахиллова сухожилия
- •Диагностика и лечение повреждений проксимального сухожилия длинного брюшка двуглавой мышцы плеча
- •Диагностика и лечение повреждений дистального сухожилия двуглавой мышцы плеча
- •Техника операции при свежих отрывах дистального сухожилия от бугристости лучевой кости
- •Техника операции при застарелых разрывах дистального сухожилия
- •Восстановительное лечение в послеоперационном периоде
- •Диагностика и лечение повреждений сухожилий коротких ротаторов плеча
- •Глава 16. ДИАГНОСТИКА И ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ПОВРЕЖДЕНИЙ ПЕРИФЕРИЧЕСКИХ НЕРВОВ
- •Формирование и строение нервов
- •Дегенерация и регенерация нервов
- •Диагностика повреждения нервов
- •Исследования двигательной функции
- •Исследование чувствительности
- •Классификация повреждений нервов
- •Показания к операции, сроки ее выполнения после травмы нерва
- •Принципы хирургического лечения
- •Хирургическая техника
- •Пластика нервов
- •Лечение последствий повреждений нервов
- •Оперативное лечение
- •Перемещение островковых мышечных лоскутов на сосудисто-нервной ножке
- •Микрохирургическая трансплантация мышечных лоскутов с целью восстановления движений
- •Предоперационные факторы
- •Выбор донорской мышцы
- •Интраоперационные факторы
- •Послеоперационные факторы
- •Реабилитационное лечение
- •Глава 17. ВЫВИХИ В ТАЗОБЕДРЕННОМ СУСТАВЕ. ПЕРЕЛОМЫ КОСТЕЙ ТАЗА
- •Вывихи в тазобедренном суставе
- •Переломы вертлужной впадины. Центральные переломо-вывыхи бедра
- •Диагностика переломов вертлужной впадины
- •Лечение переломов вертлужной впадины и центральных переломо-вывихов в тазобедренном суставе
Глава 12. ПОВРЕЖДЕНИЕ ГОЛЕНОСТОПНОГО СУСТАВА И СТОПЫ
Повреждение голеностопного сустава
Переломо-вывихи голеностопного сустава являются наиболее частыми поврежш ями нижней конечности и составляют около 80% переломов голени. Количе подобных уличных травм, возникающих при пешеходном движении, имеет опр ленную сезонность с пиком в феврале и ноябре, что связано с гололедице] среднем, по данным международной статистики, число переломо-вывихов в г ностопном суставе составляет 100—120 на 100 000 населения, то есть около О По нашим данным, в России этот показатель выше в 1,5—2 раза.
Различают два механизма разрушения голеностопного сустава. При первом па подворачивается кнутри и приводится (супинация и аддукция). При втором: пострадавшего вращается вокруг фиксированной стопы, которая подворачивае ротируется наружу и отводится (пронация, эверсия и абдукция). На этом б основана клинически значимая классификация Лауг-Хансена (1942), подразде; шего переломы в зависимости от сил действующих на стопу:
I. Супинационно-аддукционные;
II. Эверсионно-абдукционные, этот тип может продуцироваться тремя Mexaf мами вращения:
A) супинационно-эверсионный, Б) пронационно-абдукционный, B) пронационно-эверсионный.
Недостатки данной классификации заключались в том, что она не объясн причину возникновения некоторых повреждений и не позволяла прогнозировать с соб и результат лечения.
В1982 году Вебер разработал новую оригинальную классификацию, рева/ ционность которой состояла в том, что основным ключевым элементом годен топного сустава был признан дистальный межберцовый синдесмоз. Все передо подразделялись на под-, чрез- и Надсиндесмозные. Классификация давала пол] представление о тяжести полученного повреждения, помогала выбрать тактику чения и прогнозировать возможный исход.
В1989 году Марвин Таил выделил четыре основных элемента голеностош сустава: медиальная лодыжка или дельтовидная связка, латеральная лодыжка к наружная коллатеральная связка, синдесмоз, задний край большеберцовой кос Он утверждал, что при повреждении одного из перечисленных выше компонен: сустав остается стабильным, а двух и более — нестабильным.
Всвоей повседневной практике мы рекомендуем пользоваться классификаци АО (Вебер), как наиболее полной и практически значимой. Согласно этой кл; сификации все переломы подразделяются на три типа:
А— подсиндесмозный (супинационный),
В— чрессиндесмозный (пронационный),
С — надсиндесмозный (пронационный).
В свою очередь, каждый из типов в зависимости от характера перелома малоберцовой кости (простой, оскольчатый, с укорочением и без наличия перелома заднего края большеберцовой кости) имеет на три группы.
На рисунке 12.1 показан механизм повреждения элементов голеностопного сустава при супинации и аддукции. При сдвиге стопы кнутри могут разорваться наружные коллатеральные связки (1), оторваться верхушка наружной лодыжки (2) или произойти ее отрывной перелом горизонтально на уровне сустава (3). Затем таранная кость, смещаясь кнутри, сдвигает внутреннюю лодыжку. Возникает ее вертикальный перелом (4), иногда вместе с заднемедиальным краем большеберцовой кости (5).
На рисунке 12.2 показан пронационно-эверсионный механизм повреждений. При отклонении и ротации стопы кнаружи вначале рвется дельтовидная связка (1), отрывается верхушка внутренней лодыжки (2) или происходит ее горизонтальный перелом по линии сустава (3). При дальнейшем смещении тарана происходит разрыв передней межберцовой связки (5) либо отрывной перелом передненаружного края большеберцовой кости — бугорок Тило-Шапута (6). В дальнейшем наступает косой, винтообразный или оскольчатый перелом малоберцовой кости на линии или выше синдесмоза (4,8). Межкостная мембрана рвется до уровня перелома малоберцовой кости. На последнем этапе разрывается наиболее мощная задняя межберцовая связка (7) или происходит отрывной перелом заднелатерального края большеберцовой кости — треугольник Фолькмана (11). При полном вывихе стопы кнаружи и кзади может произойти разрыв мягких тканей над внутренней лодыжкой — возникает вторично открытый пронационный переломо-вывих в голеностопном суставе (тип В и С).
Диагностика переломов лодыжек несложная. Обычно имеется явная деформация сустава с вальгусным или варусным отклонением и ротацией стопы. При значительных смещениях быстро развиваются отек и локальное расстройство кровообращения вплоть до эпидермальных пузырей и угрозы пролежня натянутой кожи над внутренней лодыжкой. Поэтому первой помощью в этой ситуации будет являться введение обезболивающих (наркотических анальгетиков внутривенно) и вправление вывиха путем тракции за пятку, варизации и внутренней ротации стопы. В дальнейшем выполняется транспортная иммобилизация лестничными шинами Крамера по боковым и задней поверхностям голени выше коленного сустава. При вторично открытом переломо-вывихе после введения обезболивающих и антибиотиков и устранении основных смещений края раны обрабатываются растворами антисептиков, и она закрывается стерильными повязками. Больной срочно эвакуируется на этап специализированной помощи (травматологическое отделение или ортопедо-травматологический центр). Любое серьезное повреждение голеностопного сустава всегда связано с выраженными нарушениями венозного оттока и грубыми расстройствами микроциркуляции. Поэтому мы считаем, что пострадавшие с этой травмой должны находиться на стационарном лечении в хирургическом отделении вплоть до полного спадения отека и окончательной фиксации перелома. Амбулаторно могут лечиться только стабильные переломы малоберцовой кости без разрыва межберцового синдесмоза (В 1.1 по классификации АО).
В обследование пациента с травмой голеностопного сустава обязательно включается выполнение рентгенограмм в двух проекциях. При повреждении типа С необходимо сделать рентгеновский снимок всей голени для диагностики перелома малоберцовой кости в верхней или средней ее трети. Наличие разрывов коллатеральных связок подтверждается стрессовыми рентгенограммами с отклонением стопы кнаружи или кнутри.
Консервативное лечение повреждений голеностопного сустава
До сих пор в России наиболее распространенным способом лечения переломо-вывихо: в голеностопном суставе является консервативный. Больному выполняется анест мест переломов 1% раствором новокаина, после чего производится репозиция и иммобилизация U-образной гипсовой лонгетой до средней трети бедра. По мере спадени отека лонгета подбинтовывается и на 10—12 день после рентгенконтроля накладыва ется циркулярная гипсовая повязка. Эффективность репозиции оценивается по равно мерности щели надтаранного сустава. Показанием к операции или повторной репозиции является неустраненный подвывих. Обычно при этой методике сохраняются ротационное смещение наружной и неполная репозиция внутренней лодыжек.
. На протяжении 15 лет мы применяли методику одномоментной репозиции с транс тикулярной фиксацией стопы двумя параллельно проведенными спицами Киршнер (А. В. Каплан, В. П. Абельцев). Этот прием являлся достаточно надежной профилактикой вторичных подвывихов, но не обеспечивал полной реконструкции сустава. К сожалению, у нас были осложнения — острый гнойный артрит при инфицировании мягких! тканей вокруг спиц. Трансартикулярное введение спиц и неустраненное смещение наружной лодыжки приводили к высокому проценту посттравматических артрозов.
Все вышеизложенное заставило нас отойти от традиционных методик лечения переломовывихов в голеностопном суставе. В течение 10 лет мы пропагандируем способ отсроченной репозиции переломов лодыжек. При госпитализации устраняются вывихи стопы кзади и кнаружи и на повережденную конечность до средней трети бедра надевается трубчатый сетчатый бинт. Он фиксируется турами мягкого бинта на уровне коленного и голеностопного суставов. Возможно применение клеола при условии индивидуальной переносимости. У кончиков пальцев сетчатый бинт завязывается узлом, и нога на пружине подвешивается к балканской раме. Бедро укладывается на шину Белера, стопа и голень остаются в подвешенном состоянии (рис. 12.3). При этом стопа под действием силы тяжести устанавливается в среднефизиологическом положении относительно большеберцовой кости. Происходит нейтрализация действия мышц антагонистов (передней большеберцовой и короткой малоберцовой; задней большеберцовой и длинной малоберцовой; длинных разгибателя и сгибателя пальцев; длинных разгибателя и сгибателя большого пальца). За счет натяжения связок, капсулы и сухожильно-мышечного аппарата стопа встает в положение неполной супинации, инверсии и аддукции. Отломки репонируются самопроизвольно. Подвывиху кзади препятствует натяжение трехглавой мышцы голени, смещающей голень и бедро назад при фиксированной стопе.
Пациенту назначаются анальгетики, препараты, улучшающие реологию крови. С первых суток разрешаются активные движения в коленном и голеностопном суставах. При этом включается мышечный насос голени, что способствует скорейшему спадению отека. Последний исчезает к 3—5 дню. После этого решается вопрос о способе окончательной фиксации отломков. Если повреждение стабильное (первичное смещение стопы не превышает 2 мм и наклон тарана менее 2 градусов), больной лечится консервативно. В плановом порядке накладывается циркулярная гипсовая повязка (сапожок). Производится окончательная репозиция отломков, которые легко пальпируются под кожей неотечного голеностопного сустава. Выполняется рентгенологический контроль, больной выписывается из стационара. Частичная нагрузка разрешается через 4 недели. Перед этим под свод стопы вгипсовывается каблук или стремя (рис. 11.12 и 11.13). Через 7 дней после начала нагрузки выполняется контрольная рентгенограмма для исключения вторичных смещений отломков. По прошествии 6 недель разрешается полная нагрузка на ногу. Гипс снимается через 7—8 недель, в зависимости от тяжести повреждения. По снятии гипсовой повязки назначаются ЛФК, физиопроцедуры, ме-
дикаментозное лечение, направленные на профилактику развития деформирующего артроза. Трудоспособность восстанавливается через 4—6 месяцев после травмы.
Большой опыт лечения больных с повреждением голеностопного сустава, особенно изучение отдаленных результатов, убедили нас в необходимости абсолютно полной репозиции переломов лодыжек. Даже незначительное смещение нарушает конгруэнтность сустава и проявляется через 2—3 года посттравматическим артрозом. Поэтому в последние годы при нестабильных повреждениях в голеностопном суставе мы все больше склоняемся к оперативному способу лечения. Мы считаем, что оптимальным способом остеосинтеза переломов лодыжек является методика, разработанная в AO/ASIF. Она базируется на общепринятых принципах лечения любых внутрисуставных переломов:
I. Полная анатомичная репозиция всех элементов сустава.
II. Стабильная фиксация, путем межфрагментарной компрессии, обеспечивающей условия для регенерации хряща.
III. Ранняя, безболезненная мобилизация сустава с целью восстановления функции и профилактики артроза.
В настоящее время принято, что остеосинтез перелома лодыжек должен быть выполнен по экстренным показаниям в первые 6—8 часов с момента получения травмы, до развития истинного отека. При невозможности его выполнения конечность подвешивается в сетчатом бинте к прикроватной раме и вмешательство производится в отсроченном порядке на 5—6 сутки.
Техника остеосинтеза переломо-вывихов в голеностопном суставе
После стандартной обработки операционного поля на стопу надевается стерильная перчатка. Наложение жгута является предметом выбора хирурга. Доступ к перелому малоберцовой кости или наружной лодыжки обязательно должен быть дугообразным и огибать ее спереди или сзади, не совпадая с проекцией расположения пластины. Особое внимание уделяется тому, чтобы не повредить поверхностный малоберцовый нерв (рис. 12.4, а).
Доступ к медиальной лодыжке выполняется в виде дугообразного разреза, окаймляющего ее спереди или сзади (рис. 12.4, Ь, с). Задний край может быть обнажен из прямого разреза в проекции межберцового синдесмоза (рис. 12.4, d).
Этапы выполнения остеосинтеза.
1.Устранение укорочения малоберцовой кости и ее ротационных смещений.
2.Восстановление синдесмоза.
3.Фиксация заднего края.
4.Репозиция и фиксация медиальной лодыжки или шов дельтовидной связки.
5.Зашивание капсулы сустава.
Исключения составляют переломы типа А (супинационные повреждения), где начинать следует с остеосинтеза внутренней лодыжки.
Методика выполнения остеосинтеза малоберцовой кости зависит от уровня и характера ее повреждения. Фиксация производится путем наложения стягивающего 3,5 мм винта при поперечном косом и винтообразном переломе с последующей нейтрализацией третьтрубчатой пластиной, моделированной по контуру наружной лодыжки (рис. 12.5, а, Ь, с). Третьтрубчатая пластина может быть наложена по задней поверхности малоберцовой кости в качестве противососкальзывающей (методика Вебера) (рис. 12.5, d), с целью предотвращения смещения дистального отломка наружной лодыжки кзади. После остеосинтеза малоберцовой кости однозубым крючком проверяется стабильность синдесмоза (рис. 12.6, а). При наличии патологической подвижности фиксация осуществляется позиционным 4,5 мм кортикальным винтом, введенным через малоберцовую кость
и наружный кортикальный слой большеберцовой кости (3 кортикала). Подголовчатые переломы малоберцовой кости не фиксируются плстинами ввиду опасности повреждения общего малобецрвого нерва, а растягиваются по длине и удерживаются 4,5 мм позиционным винтом (рис. 12.6, с). После полной репозиции и фиксации перелома малоберцовой кости заднелатеральный край, связанный с ее дистальным отломком посредством межберцового синдесмоза, вправляется самопроизвольно. Если его перелом более 25% от диаметра большеберцовой кости, остеосинтез производится малым 4,0 мм губчатым винтом, введенным спереди назад или сзади наперед. При этом особое внимание уделяется тому, чтобы вся резьбовая часть винта располагалась в отломке заднего края (рис. 12.5, h', h", h ' " ) . Крупные костные фрагменты, оторванные вместе с передней порцией синдесмоза от передненаружного края большеберцовой кости (перелом Тило-Шапуга) или переднего края малоберцовой кости (перелом Лефора) могут быть фиксированы короткими малыми губчатыми винтами или проволочными швами (рис. 12.6, Ь, с).
Остеосинтез внутренней лодыжки выполняется 4,0 мм малым губчатым винтом и деротационной спицей (рис. 12.7, d). Если фрагмент внутренней лодыжки мал и при оскольчатом ее переломе, осуществляется фиксация стягивающей проволочной петлей по Веберу (рис. 12.7, Ь). Дельтовидная связка сшивается сухожильным швом, или производится ее пластика м естными тканями с фиксацией шва на винте по В. Мюллеру.
Операция заканчивается устранением интерпозиции капсулы из полости сустава и ее швом. При Подсиндесмозном переломе тип А (супинационная травма) межфрагментарная компрессия отломков наружной лодыжки достигается стягивающей проволочной петлей по Веберу (рис. 12.7, Ь).
На рисунке 12.8 представлены клинические наблюдения возможных вариантов фиксации переломо-вывихов в голеностопном суставе.
Впослеоперационный период гипсовая иммобилизация не накладывается. С целью профилактики подошвенной флексии стопы на время сна до снятия швов может использоваться задняя лонгета. Параллельно с заживлением раны начинается активная разработка движений в голеностопном суставе. Важным моментом является восстановление тыльной флексии. Нагрузка на оперированную конечность разрешается через 4—5 недель после остеосинтеза. Трудоспособность восстанавливается к 8—10 неделе.
Взаключение необходимо отметить, что фиксация переломов лодыжек является сложной ортопедической операцией, требующей от врача знания основ остеосинтеза и навыков атравматичного обращения с мягкими тканями. Неадекватная реконструкция сустава в ходе вмешательства приводит к более выраженному посттравматическому артрозу, чем остаточные смещения отломков при консервативном лечении. Открытая репозиция сама по себе сопряжена с дополнительной травмой, поэтому непременным условием является наличие у хирурга достаточного опыта ее выполнения.
Рис. 12.1. Повреждения элементов голеностопного сустава при супинации и аддукции:
1 — разрыв наружных коллатеральных связок; 2 — отрыв верхушки наружной лодыжки; 3 — отрывной перелом наружной лодыжки; 4 — перелом от сдвига внутренней лодыжки; 5 — перелом от сдвига внутренней лодыжки и заднего края большеберцовой кости
Рис. 12.2. Повреждения сегментов голеностопного сустава при пронационно-эверсионном механизме травмы голеностопного сустава:
1 — разрыв дельтовидной связки; 2 — отрыв верхушки внутренней лодыжки; 3 — отрывной перелом внутренней лодыжки; 4 — перелом малоберцовой кости на уровне синдесмоза; 5 — разрыв передней межберцовой связки; б — перелом передне-наружного края большеберцовой кости; 7 — разрыв задней межберцовой связки; 8 — перелом малоберцовой кости выше синдесмоза; 9 — подголовчатый перелом малоберцовой кости; 10 — разрыв межкостной мембраны; 11 — отрывной перелом заднелатерального края большеберцовой кости
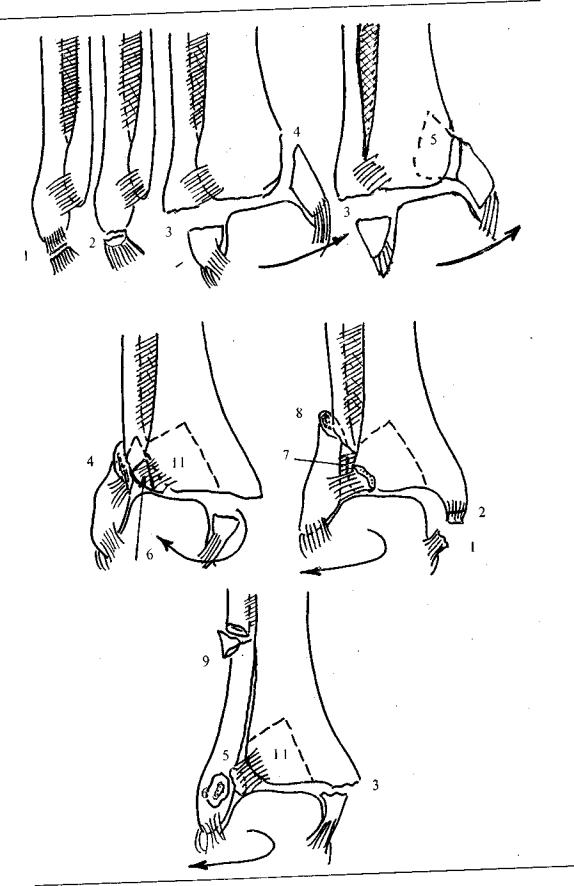
Рис. 12.1.
Рис. 12.2.
Рис. 12.2. (продолжение)
Рис. 12.4. Хирургические доступы при переломах лодыжек:
а— обнажение латеральной лодыжки и переднего синдесмоза. Разрез кожи идет более или менее параллельно N. fibularis superficialis, который не должен быть поврежден. Передний синдесмоз и передний край малоберцовой кости можно увидеть лишь после пересечения Retinaculum extensorum. Следует, по возможности, как можно меньше оголять дистальный фрагмент лодыжки;
b — стандартный разрез для обнажения медиальной лодыжки, предупреждающий пересечение V. saphena magna. После рассечения капсулы сустава можно оценить точность репозиции и качество восстановления суставной поверхности;
с — разрез для одновременного доступа к медиальной лодыжке и большому треугольнику Фолькмана;
d — разрез для наложения дорзальной "противоскользящей" пластины по Weber (см. также рис. 12.5, d)
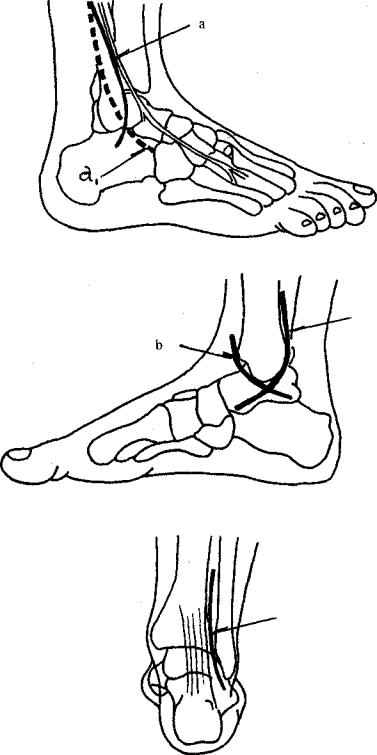
Рис. 12.4.
Рис. 12.5.Перелом типа В:
а — короткий косой перелом малоберцовой кости фиксирован 3,5 мм кортикальным стягивающим шурупом. Эта фиксация дополнена третьтрубчатой пластиной, выполняющей функцию нейтрализационной пластины;
Ь, с, d — различные методы внутренней фиксации латеральной лодыжки при разных видах переломов; d — наложение третьтрубчатой "противоскользящей" пластины сзади по Weber;
е, f — различные типы внутренней фиксации медиальной лодыжки;
g— если становится необходимым выделение Lig. deltoideum вследствие интерпозиции мягких тканей, то ее необходимо сшить (доступ, см. на рис. 12.4);
h — большой Дорзолатеральный фрагмент большеберцовой кости осторожно репонируют и затем фиксируют 4,0 мм спонгиозным шурупом, введенным в переднезаднем направлении;
h", h " ,
h " ' — фиксация стягивающим шурупом Дорзолатерального треугольника Фолькмана: вид сбоку, сзади и поперечное
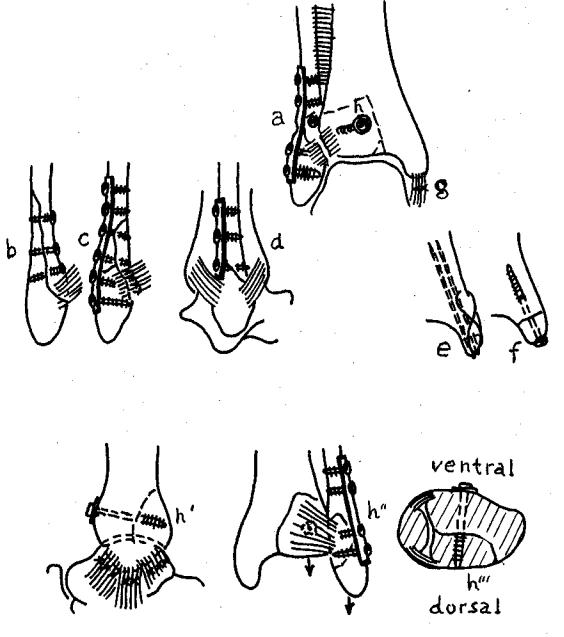
Рис. 12.5.
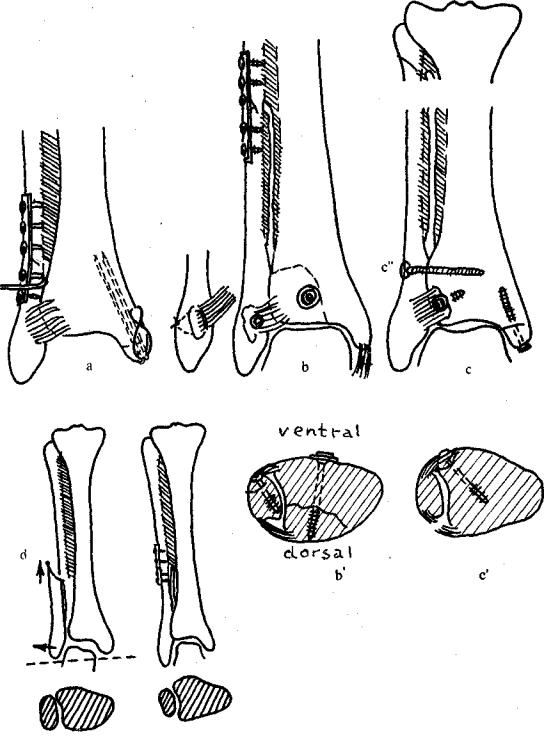
Рис. 12.6. Перелом типа С:
а— перелом диафиза малоберцовой кости репонирован и стабилизирован третьтрубчатой пластиной. При помощи крючка проверяют стабильность переднего синдесмоза. Небольшой отрывной перелом медиальной лодыжки фиксируют двумя спицами Киршнера и стягивающей проволочной петлей;
b, b' |
— |
перелом середины диафиза малоберцовой кости фиксируют пластиной. Передний синдесмоз оторван |
|
|
в области его прикрепления к латеральной лодыжке. Ее репонируют и фиксируют либо малым спон- |
|
|
гиозным шурупом, либо чрескостным проволочным швом. Разорванную дельтовидную связку можно |
|
|
(необязательно) сшить. Большой Дорзолатеральный 'фрагмент осторожно репонируют и затем фикси- |
|
|
руют большим спонгиозным шурупом. Этим восстанавливается стабильность вилки голеностопного |
|
|
сустава; |
c, с' |
— |
нередко субкапитальный перелом диафиза малоберцовой кости не приводит к укорочению и не тре- |
|
|
бует открытой репозиции. Наиболее важным моментом, тем не менее, является внимательная оцен- |
|
|
ка даже минимального укорочения на рентгенограммах голеностопного сустава в прямой проекции. |
|
|
Ищите любое несоответствие в положении субхондральных пластинок дистального отдела большебер- |
|
|
цовой кости (Pilon tibial) и латеральной лодыжки. Любое укорочение нуждается в коррекции. Не- |
|
|
большой отрывной перелом передней связки синдесмоза от большеберцовой кости репонируют и |
|
|
фиксируют малым спонгиозным шурупом; |
с" — поскольку при этом повреждении нарушается целостность межкостной мембраны почти по всей длине, то фиксация прикрепления передней связки синдесмоза не может обеспечить достаточной стабильности вилки голеностопного сустава, и возникает необходимость введения позиционного шурупа. Его вводят косо сзади кпереди под углом 25—30°, резьбу нарезают и в малоберцовой, и в большеберцовой костях. Отрывной перелом медиальной лодыжки фиксируют с созданием компрессии при помощи одного или двух 4,0 мм спонгиозных шурупов;
d — точная анатомическая репозиция мачоберцовой кости в Incisura fibularis tibiae гарантирует восстановление нормального строения вилки голеностопного сустава. Неточность в репозиции с укорочением малоберцовой кости приводит к расширению вилки голеностопного сустава и вальгусному отклонению таранной кости. К развитию посттравматического дегенеративного артроза в большинстве случаев приводят даже небольшая неточность сопоставления и наклон таранной кости кнаружи
I Рис. 12.6.
Рис. 12.7. Перелом лодыжки типа А:
а — разорванные Lig. fibulotalare и Lig. fibulocalcaneare могут быть сшиты одним слоем;
b — оторвавшийся фрагмент латеральной лодыжки сначала стабилизируют двумя спицами Киршнера и затем фиксируют, создавая компрессию, проволочным серкляжем;
с— если кость хорошего качества, то большой латеральный фрагмент лодыжки можно фиксировать хорошо смоделированной третьтрубчатой пластиной, выполняющей функцию стягивания;
d — большой сдвинутый фрагмент медиальной лодыжки фиксирован спицей Киршнера и 4,0 мм спонгиозным шурупом;
е— дорзомедиальные фрагменты при переломах типа А возникают редко. Они всегда расположены непосредственно за фрагментом медиальной лодыжки. Подобные фрагменты можно выделять, репонировать и фиксировать малыми 4,0 мм спонгиозными шурупами, введенными с медиальной и задней сторон
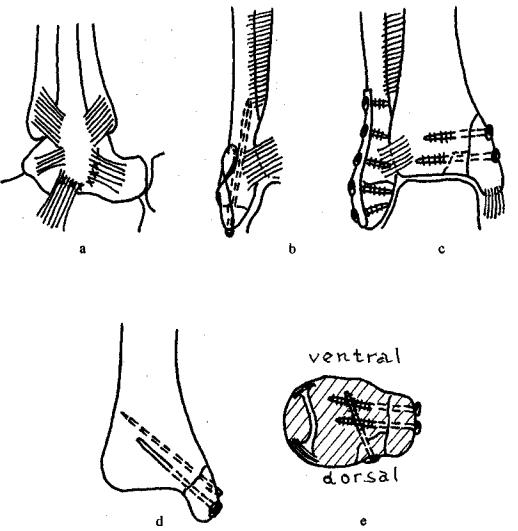
Рис. 12.7.
Рис. 12.8.1. Рентгенограммы больной Г., 46 лет. Диагноз — закрытая чрессиндесмозная травма в правом голеностопном суставе: перелом обеих лодыжек, подвывих стопы кнаружи (а — при госпитализации, б — после остеосинтеза)
Рис. 12.8.2. Рентгенограммы больной П., 27 лет. Диагноз — закрытая чрессиндесмозная травма в правом голеностопном суставе: перелом обеих лодыжек и заднего края большеберцовой кости больше 25% суставной поверхности (а
— при госпитализации, б — через 56 недель после остеосинтеза)
Рис. 12.8.3. Рентгенограммы больной Б., 45 лет. Диагноз — закрытая чрессиндесмозная травма левого голеностопного сустава: перелом обеих лодыжек, подвывих стопы кнаружи и кзади (а — при госпитализации, б — после операции, в — через 58 недель после остеосинтеза)
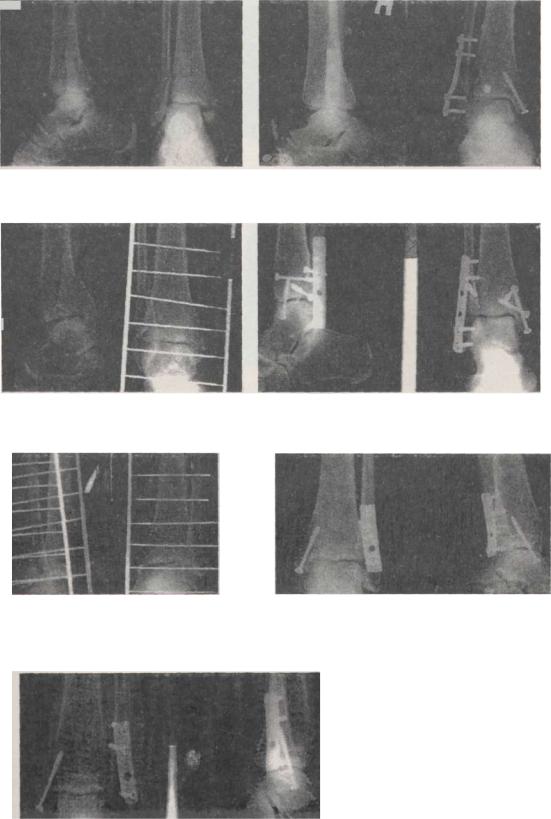
Рис. 12.8.1. ••
Рис.12.8.2. I
Рис. 12.8.3. I
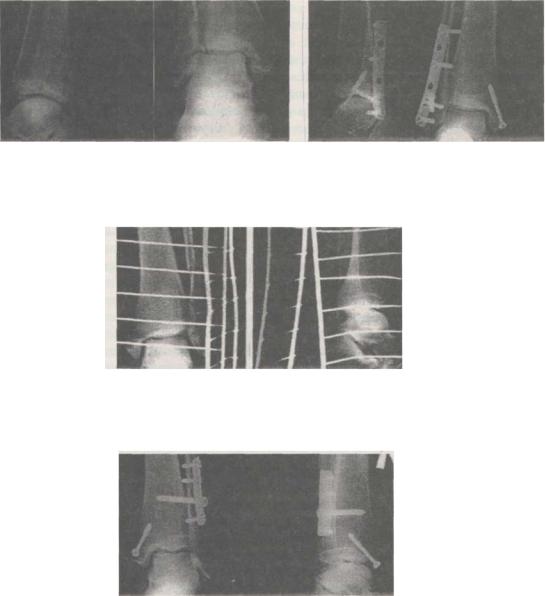
Рис. 12.8.4.
Рис. 12.8.5,
Рис. 12.8.5,
