
5 курс / Инфекционные болезни / Доп. материалы / частная вирусология
.pdf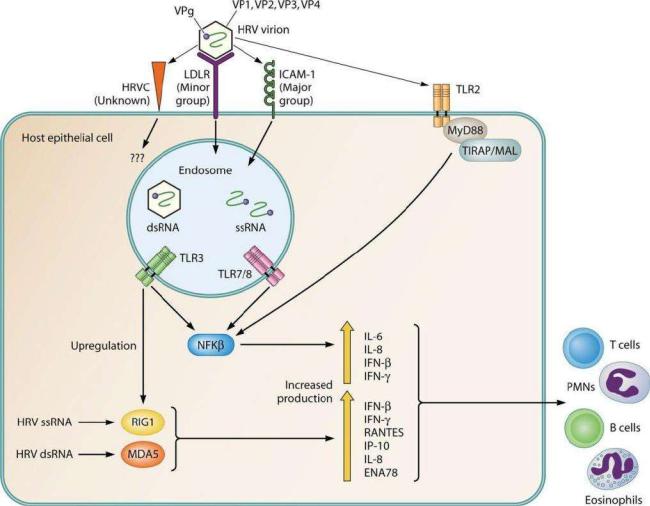
91
капсидные белки собираются в новые дочерние вирионы, которые покидают клетку в результате ее лизиса.
Реагирование организма на присутствие вируса. Первым на присутствие риновирусов реагируют Toll-like receptor врожденного иммунитета TLR2 на поверхности эпителиальных клеток. После того, как РНК вируса попадает в цитоплазму клетки, продукты ее репликации и трансляции распознаются внутриклеточными рецепторами TLR3, TLR7 и TLR8. Активация этих рецепторов запускает синтез интерферонов и интерлейкинов, которые стимулируют дифференциацию цитотоксических клеток и нейтрофилов, повышение проницаемости сосудов (отек слизистой) и гиперсекрецию слизи (рисунок 81).
Рисунок 81 – Реагирование организма на проникновение риновируса. Заимствовано из Интернет-ресурсов.
Изменчивость риновирусов. Для риновирусов характерна высокая изменчивость. В структуре капсидных VP-белков риновирусов существуют вариабельные постоянно изменяющиеся участки. В
92
результате их мутаций меняются поверхностные антигены вируса. В настоящее время известно более 150 серотипов риновируса.
Эпидемиология. Источником риновирусной инфекции является больной человек. Риновирусы могут передаваться двумя механизмами: ингаляционным и контактным. Пути передачи вируса – воздушнокапельный и контактно-бытовой (через инфицированные предметы обихода). Входными воротами риновирусов являются слизистые оболочки носа, полости рта, конъюнктивы. Чаще всего процесс начинается в верхних дыхательных путях: размножение вируса происходит в клетках слизистой оболочки носоглотки. Подъем заболеваемости наблюдается ранней осенью и поздней весной.
Клиника. Инкубационный период риновирусной инфекции составляет 1-5 суток. Клинически заболевание проявляется в виде острой респираторной вирусной инфекции (ОРВИ). Первыми клиническими симптомами являются першение в горле, саднение в носу, чихание. У детей риновирусная инфекция сопровождается лихорадкой, у взрослых повышение температуры наблюдается редко. Продолжительность заболевания составляет 5-9 суток. Основным симптомом заболевания является ринорея. Кроме этого отмечается мацерация кожи в области крыльев носа, гиперемия слизистой ротоглотки, инъекция сосудов склер.
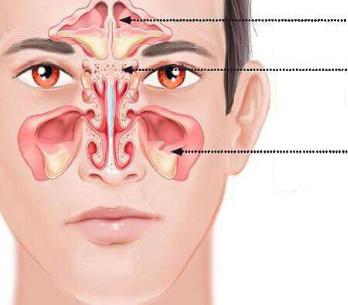
Типичная локализация риновирусной инфекции – слизистая полости носа и околоносовые пазухи (синусы). Чаще всего вовлекаются верхнечелюстные пазухи (гайморовы пазухи) и пазухи решетчатой кости (рисунок 82).
Лобная пазуха |
Пазухи |
решетчатого |
лабиринта |
Гайморова |
пазуха |
Рисунок 82 – Локализация поражений при риновирусной инфекции. Заимствовано из Интернет-ресурсов.
93
Повышенный синтез интерферонов и интерлейкинов, стимуляция клеток организма, участвующих в развитии воспаления, повышение проницаемости сосудов и гиперсекреция слизи являются основными патогенетическими механизмами развития заболевания. Лизис клеток в результате репликации вируса в этом процессе играет незначительную роль. Кроме того, отек слизистой оболочки пазух затрудняет их дренирование, а накапливающаяся в пазухах жидкость создает благоприятные условия для размножения условно-патогенных микроорганизмов.
Иммунитет. После риновирусной инфекции развивается невосприимчивость против гомологичного штамма сроком на 1-2 года.
Диагностика. Вирусологический метод предусматривает выделение вирусов в культуре клеток, зараженных отделяемым носовых ходов. Идентификацию вируса в клетках проводят в РИФ и реакции нейтрализации с помощью антисывороток.
Серологический метод направлен на выявление противовирусных антител в парных сыворотках крови пациента с помощью реакции нейтрализации.
Лечение риновирусной инфекции симптоматическое.
Средства специфической профилактики отсутствуют ввиду большого количества сероваров возбудителя.
1.5.3. Вирус гепатита А
Вирус гепатита А вызывает острую инфекционную болезнь, характеризующуюся лихорадкой, преимущественным поражением печени, интоксикацией, желтухой. Заболевание имеет склонность к эпидемическому распространению. Антропоноз. Заболевание известно с глубокой древности и описано еще Гиппократом в IV-V вв. до н. э. Вирус гепатита А открыт в 1973 г С. Фейнстоном с сотрудниками (рисунок 83).
94
Рисунок 83 – Стефен Фейнстон (Stephen Mark Feinstone), справа. Заимствовано из Интернет-ресурсов.
Таксономическое положение. Вирус гепатита А относится к порядку Picornavirales, семейству Picornaviridae, роду Hepatovirus, виду Hepatovirus А (Hepatitis A virus, HAV). Вирус гепатита А имеет один серотип.
Структура. Вирус гепатита А является РНК-содержащим вирусом, просто устроенным (без суперкапсида). Вирион сферической формы (рисунок 84) диаметром 25-30 нм. Имеет один вирусоспецифический антиген. Геном вируса представлен несегментированной одноцепочечной плюс-РНК.
Рисунок 84 – Вирус гепатита А, электронная микроскопия. Заимствовано из Интернет-ресурсов.
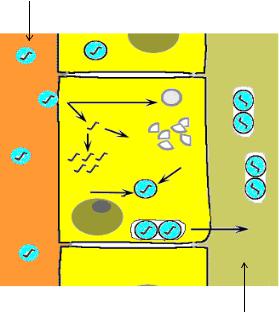
Репродукция вируса гепатита А происходит в гепатоцитах печени. Цикл репродукции вируса гепатита А включает следующие этапы (рисунок 85):
95
Печеночный синусоид
Декапсидация
Синтез белка
Репликация РНК
Сборка вирионов
Упаковка в пузырьки Выделение в желчь
Желчный каналец
Рисунок 85 – Репродукция вируса гепатита А. Заимствовано из Интернетресурсов.
-адсорбция и проникновение вируса в гепатоциты;
-декапсидация вируса и высвобождение вирусной РНК;
-синтез вирусных белков и РНК в цитоплазме гепатоцитов, сборка вирусных частиц;
-упаковка вирионов в пузырьки и выделение их из гепатоцитов в желчные канальцы;
-растворение мембраны пузырьков в желчи, высвобождение вирусных частиц, инфицирование соседних клеток или проникновение вирусных частиц с желчью в кишечник и выделение с фекалиями;
-повреждение гепатоцитов в результате реакции Т-клеток на инфекцию.
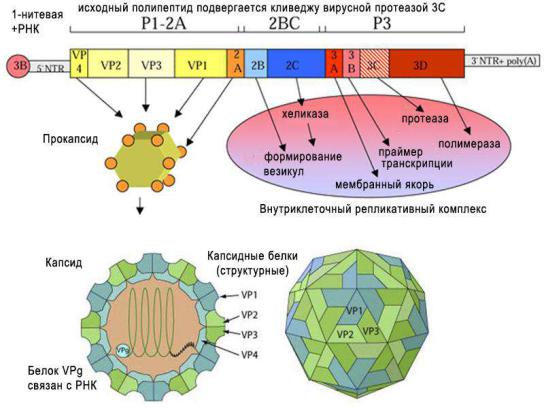
Схема образования вирусных белков и сборка вирионов при репродукции вируса гепатита А представлена на рисунке 86.
96
Рисунок 86 – Схема синтеза белков и сборки вируса гепатита А. Заимствовано с сайта ViralZone.
Культивирование. Вирус выращивают в культурах клеток. Цикл репродукции более длительный, чем у энтеровирусов, цитопатический эффект не выражен.
Резистентность. Вирус гепатита А отличается большей, чем у энтеровирусов, устойчивостью к нагреванию; он сохраняется при 60°С в течение 12 часов, инактивируется при кипячении в течение 5 минут. Относительно устойчив во внешней среде (воде, фекалиях больных).
Эпидемиология. Источником инфекции являются больные люди как с выраженными, так и с бессимптомными формами инфекции. Механизм заражения - фекально-оральный. Вирусы выделяются с фекалиями, начиная со второй половины инкубационного периода и в начале клинических проявлений: в это время больные наиболее опасны для окружающих. С появлением желтухи интенсивность выделения вирусов снижается. Основной путь передачи инфекции – водный. Факторами передачи являются вода, пищевые продукты, предметы обихода, грязные руки; в детских коллективах - игрушки, горшки. Вирусы способны вызывать водные и пищевые вспышки. Гепатит А распространен повсеместно, но особенно в местах с дефицитом питьевой воды, плохими системами канализации и водоснабжения.

97
Болеют преимущественно дети в возрасте от 4 до 15 лет. Подъем заболеваемости наблюдается в летние и осенние месяцы.
Патогенез. Вирус гепатита А обладает гепатотропизмом. После заражения репликация вирусов происходит в эпителии и лимфоидных образованиях кишечника, а оттуда через портальную вену они проникают в печень и реплицируются в цитоплазме гепатоцитов. Повреждение гепатоцитов возникает не за счет прямого цитотоксического действия, а в результате иммунопатологических механизмов. Схема патогенеза гепатита А представлена на рисунке 87.
•Проникновение вируса в организм
•Первичная репродукция вируса в эпителии
•Перенос вируса с кровью в печень и репродукция в гепатоцитах
•Разрушение гепатоцитов
•Выход в кровь билирубина, ферментов (трансаминаз), пигментов
Рисунок 87 – Патогенез гепатита А.
Клиника. Инкубационный период составляет от 15 до 50 дней,
чаще около месяца. Начало болезни острое, отмечается повышение температуры и симптомы со стороны ЖКТ (тошнота, рвота и др.). Возможно появление желтухи на 5-7-й день. Продромальный (преджелтушный) период продолжается 3-4 дня. Желтушный период в среднем составляет 3-4 дня, но возможна продолжительность этого периода до 14 дней. Клиническое течение заболевания, как правило, легкое, без особых осложнений; у детей до 5 лет - обычно бессимптомное. Однако инфицированный человек является источником инфекции. Тяжелые формы заболевания отмечаются редко. Продолжительность заболевания 2-3 недели. Реконвалесценция продолжается 1-3 месяца. Хронические формы не развиваются.
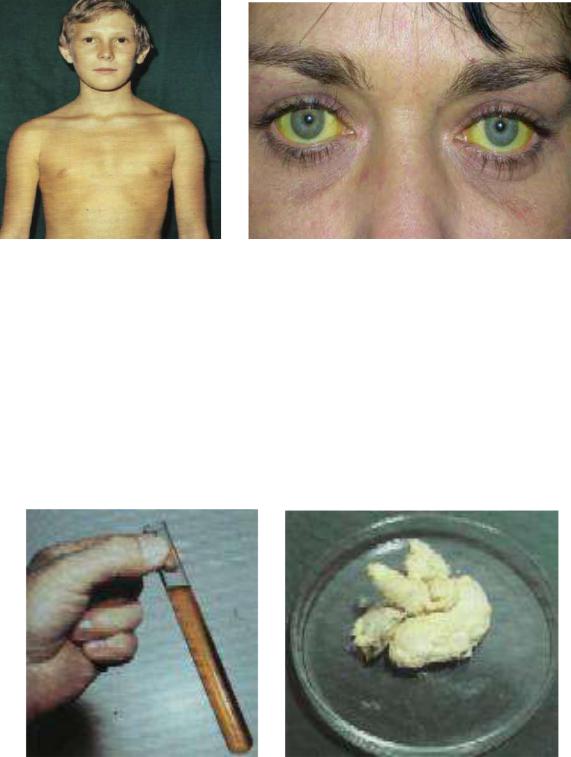
Основными клиническими симптомами гепатита А являются желтуха кожи и склер, которые развиваются в результате выхода в кровоток из поврежденных гепатоцитов желчных пигментов и билирубина (рисунок 88).
98
Рисунок 88 – Желтуха кожи и склер при гепатите А. Заимствовано из Интернет-ресурсов.
Циркуляция в крови желчных кислот нередко приводят к раздражению ими нервных окончаний в коже и развитию кожного зуда. Так как желчные пигменты и билирубин находятся в кровотоке и выводятся из организма через почки, моча приобретает темный цвет (цвет темного пива или крепко заваренного чая). При этом кал обесцвечивается - ахоличный или собачий кал (рисунок 89).
Рисунок 89 – Темная моча и обесцвеченный кал при гепатите А. Заимствовано из Интернет-ресурсов.
Иммунитет. После инфекции формируется стойкий пожизненный иммунитет, обусловленный выработкой IgG. В начале заболевания в крови появляются IgM, которые сохраняются в организме в течение 4-6 месяцев. У детей первого года жизни обнаруживаются антитела, полученные от матери через плаценту. Помимо общего гуморального
99
иммунитета, развивается местный иммунитет в слизистой оболочке кишечника.
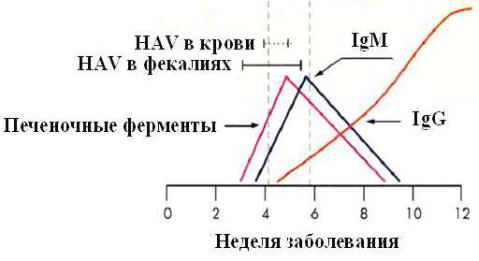
Лабораторная диагностика. Материалом для исследования служат кровь и испражнения. Диагностика основана на определении следующих маркеров (рисунок 90):
-выявление в сыворотке крови IgМ и суммарных иммуноглобулинов (IgG+IgM) с помощью ИФА;
-определение вирусной РНК в фекалиях или крови с помощью обратно-транскриптазной ПЦР (ОТ-ПЦР);
-определение в сыворотке крови печеночных ферментов (аланинаминотрансферазы – АЛТ, аспартатаминотрансферазы - АСТ).
Рисунок 90 – Маркеры гепатита А. Заимствовано из Интернет-ресурсов.
Вирусологическое исследование при гепатите А не проводят из-за отсутствия методов, доступных для практических лабораторий.
Лечение. Средства специфической терапии гепатита А отсутствуют, проводится симптоматическое лечение.
Профилактика. Профилактические и противоэпидемические мероприятия при гепатите А регламентируются Санитарноэпидемиологическими правилами СП 3.1.2825-10 “Профилактика вирусного гепатита А” и Методическими указания МУ 3.1.2837-11 “Эпидемиологический надзор и профилактика вирусного гепатита А”.
Неспецифическая профилактика должна быть направлена на повышение санитарной культуры населения, улучшение водоснабжения и условий приготовления пищи.
Для специфической пассивной профилактики используют иммуноглобулин по эпидпоказаниям. Иммунитет сохраняется около 3 месяцев.
100
Для специфической активной профилактики используются ращрешенные в Российской Федерации инактивированные культуральные вакцины: Аваксим 80 (Франция), Хаврикс-720 и Хаврикс1440 (Бельгия), Вакта (США). ГЕП-А-ин-ВАК (Россия). Образцы некоторых вакцин представлены на рисунке 91.
Рисунок 91 – Инактивированные вакцины против гепатита А. Заимствовано из Интернет-ресурсов.
Вакцинируются против гепатита А лица, подверженные по роду работы риску заражения возбудителем (работники коммунальных служб), медицинские работники (особенно работающие в инфекционных отделениях), лица, проживающие на территориях с высоким уровнем заболеваемости гепатитом А. Вакцинация против гепатита А осуществляется по эпидемическим показаниям.
Вопросы для контроля усвоения материала
1.Таксономическое положение пикорнавирусов.
2.Структура и репродукция пикорнавирусов.
3.Эпидемиология и патогенез полиомиелита.
4.Клиника и диагностика полиомиелита.
5.Принципы профилактики и лечения полиомиелита.
6.Характеристика риновирусов.
7.Эпидемиология и патогенез гепатита А.
8.Клиника и диагностика гепатита А.
9.Профилактика и терапия гепатита А.
Тренировочные тесты
1. Геном пикорнавирусов представлен:
1.1.двунитевой фрагментированной ДНК
1.2.однонитевой плюс-РНК
