
4 курс / Лучевая диагностика / Rentgenodiagnostika_zabolevaniy_organov_dykhania_Rozenshtraukh
.pdf
долей легкого при целенаправленном исследовании может быть обнаружена тень в междолевой щели — главной или дополнительной. Иногда в это пространство вместе с медиастинальной плеврой, вытягивающейся наподобие грыжевого мешка, смещаются опухоли и кисты средостения.
Диагностический пневмоперитонеум
При предположении о том, что патологическая тень, выступающая в грудную полость, не относится к легкому, а связана с диафрагмой или органами брюшной полости, накладывают диагностический пневмоперитонеум. Для распознавания кист и опухолей, довольно редко исходящих из самой диафрагмы, целесообразно диагностический пневмоторакс дополнить пневмоперитонеумом и обследовать больных с помощью трохоскопа с поднятым ножным концом. Хорошие результаты дает пневмоперитонеум при ограничен-
рел; |
(«И |
|
|
|
|
веская 1•ень |
рое- |
цируется |
на леГОЧ1Н>N1 ПОЛie. Если >ке i |
расп ола- |
|
гается в |
передьюмеди;ЗЛЫИ>м отделе Д И ! 1фрагмьI, в области с ерде чпо- |
||
диафрап*лальны х СН1lycoB, то целесооор |
кладыват |
вмо- |
|
перитоне |
|
1стве |
CV1V чаев |
68. Поражения диафрагм |
смежных обла |
перитонеуме[Линден&ра |
Л. Д., 1963). |
бальное обраТован^Г^ТиафрТтГь^ыГ^е'вр^т"

здесь встречаются медиастинальные образования; целомические кисты перикарда и абдоминомедиастинальные липомы.
Противопоказания ограничиваются общим тяжелым состоянием больных, острыми разлитыми поражениями органов брюшной полости и декомпенсацией сердечно-сосудистой системы и почек. Диагностический пневмоперитонеум, как и пневмоторакс, накладывают в станционарных условиях с помощью пневмотораксного аппарата.
Пневмоперитонеум накладывают натощак. Прокол брюшной стенки, как и наложение пневмоторакса, можно производить без анестезии или под местным обезболиванием. Обычно вводят 1000—2000 мл кислорода.
Из серьезных осложнений, как и при других методах введения воздуха в полости, следует отметить газовую эмболию, которая при соблюдении соответствующих правил встречается чрезвычайно редко. При развитии эмболии немедленно прекращают инсуффляцию газа, вынимают иглу и переводят больного в положение Тренделенбурга, осуществляют искусственную вентиляцию легких, вводят средства, улучшающие работу сердца и кровообращение (камфора, кофеин, адреналин и т. д.).
На рис. 68 представлены некоторые изменения диафрагмы, которые могут имитировать заболевания легких, и их расшифровка с
Пневмомедиастинография
Методика |
рентгенологического |
исследования |
грудной клетки |
||
после введения воздуха в |
средостении |
весьма |
информативна и |
||
в легких или |
в средостении |
(оис |
69) В то |
же воемя пневмомедиэс— |
|
ных поражений средостения, когда точное отнесение патологического образования к соответствующему отделу часто равносильно установлению диагноза. Пневмомедиастинум, дополненный томограммой, позволяет лучше определить контуры, величину, структуру, обызвествление, расслоение газом и другие признаки, позволяющие поставить правильный диагноз. Не последнее место занимает и признак изменения формы и величины патологической тени после введения воздуха в средостение, свидетельствующий о наличии тонкостенной заполненной кисты. Из более простых методов, позволяющих определить топику образования, следует назвать, как мы уже указывали, рентгеноскопию и получение обзорных рентгенограмм. В то же время принадлежность к легкому или средостению большинства образований, примыкающих к срединной тени, уверенно расшифровывается лишь с помощью пневмомедиастинума. Пневмомедиастинум в этом случае тем более показан, поскольку часто с его помощью можно уверенно высказаться не только о топике патологической тени, но и, если она расположена в средостении, о ее нозологии, что особенно важно.
69. |
Способы |
надожения |
•омедиастинума |
(схема |
|
изображение |
мест |
npOKOJ ю |
груд)юй стенки и на/ гравлеь |
||
при |
введении |
газа) |
|
|
|
а, б |
— парастернальны |
Розенил рауха —Эндера; в |
— ретром:анубриаль. |
||
|
|
|
КаинСКОРО; Г — субксифоидальны |
||
|
|
|
|
|
1СТОД Hiюлуччи - |

фия при dueepi перикарда.
При правильно наложенном пневмомедиастинуме газ со всех сторон окутывает образование, если оно находится в средостении. Если патологическая тень расположена в легком, то хорошо видны листки медиастинальной плевры, ограничивающие с боков полость средостения и лежащую вне этой полости патологическую тень (рис. 70).
Что касается возможностей использования для целей топической диагностики дифференциально-диагностических тестов Фанарджяна, Подольской, Зинихиной, Ленка и др., то они, к сожалению, не всегда показательны, хотя их нужно учитывать. Как известно, правило Ленка гласит, что при образованиях, расположенных в средостении, их центр, если мысленно продолжить видимые контуры до формы круга, находится на фоне срединной тени; при внутрилегочной локализации центр проецируется на фоне легочного поля. По В. А. Фанарджяну (1947, 1958), при внутримедиастинальном расположении опухоли длинная ось ее тени проходит в пределах средостения, а при внутрилегочной локализации — на фоне легких. Е. А. Зинихина (1963) считает характерным признаком медиастинальных образований тупые иглы между патологической тенью и медиастинальной плеврой, что связано с экспансивным ростом образования и отодвиганием париетальной плевры, выстилающей средостение. Согласно наблюдениям Е. Я. Подольской (1955), если патологическая тень в боковой проекции проецируется на фоне двух или трех долей легкого, а междолевые щели не смещены, то это с боль-
107

шой долей вероятности свидетельствует о наличии внутримедиастинального образования. •<•'.
Противопоказаниями к наложению пневмомедиастинума являются: синдром сдавления верхней полой вены; острые воспалительные
процессы в |
средостении -п\ в легких. |
Остальные противопоказания |
те же, что |
и при , диагностическом |
пневмотораксе. Имеются еще |
и частные противопоказания к использованию каждого доступа (например, ретроманубриальный способ нельзя применять при подозрении на аневризму 'аорты и т. д.).
Из предложенных многочисленных доступов введения газа в средостение, как показала практика, наиболее часто используют следующие: для контрастирования переднего средостения — парастернальный (межреберно-загрудинный), ретроманубриальный и субксифоидальный; для контрастирования заднего средостения — паравертебральный; задневерхние отделы средостения, как показали исследования Э. В. Кривенко (1967), лучше контрастируются при трансбронхиальном доступе. Медленно, под контролем манометра, вводят 300—700 мл газа. Количество газа зависит от самочувствия больного, целей исследования, доступа. Из осложнений следует указать на возможность ранения плевры, перикарда, сосудов. Однако
астинум дополняют томографией.
сию и игловую пункцию легкого. Цель применения всех этих методов — получение материала из патологически измененного участка бронхиальной стенки либо паренхимы легкого для гистологического или цитологического исследования с целью установления диагноза.
Каждый из трех методов имеет свои показания. Бронхоскопию с биопсией следует применять при подозрении на наличие патологических изменений в трахее, главных, промежуточных, долевых бронхах и устьях сегментарных бронхов; катетеризационную биоп- £^IQ пои наличии изменений в сегментаоных и субсегментаоных
бронхах. Во всех остальных случаях целесообразнее использовать трансторакальную пункцию, особенно при расположении патологического фокуса в плащевидном слое легкого. Эти методы, как правило, применяют после рентгенологического исследования, включающего получение обзорных снимков, рентгеноскопию, тамографию. Это позволяет выбрать оптимальный для каждого больного биопти-
Бронхоскопия, бронхологическое исследование
Ощутимый прогресс этого метода исследования крупных бронхов в последние годы связан главным образом с улучшением конструкции бронхоскопов. В монографиях Г. И. Лукомского и соавт. «Бронхология» (1973) и «Бронхопульмонология» (1982) детально описаны
108

и подытожены достижения бронхоскопии. Учитывая это обстоятельство, укажем лишь, что особое значение бронхоскопия приобретает при сочетании с биопсией. Невозможность получить материал для биопсии при бронхоскопии обусловливает необходимость в ряде случаев сразу же перейти к катетеризационной биопсии. Для этого целесообразно оснастить бронхологические кабинеты рентгеновскими
Принципиально новым этапом в развитии бронхоскопии явилось применение гибких бронхофиброскопов, которые, как и катетеры, используемые для бронхографии, вводят под местной анестезией через нос. В то же время для получения материала для цито- и гистологического исследования из патологических образований, расположенных дистальнее сегментарных бронхов, нужен рентгенотелевизионный контроль. Все это делает возможным и необходимым, чтобы этим методом овладели рентгенологи пульмонологических центров, что, несомненно, приведет к более высоким диагностическим показателям. При такой постановке дела бронхофиброскопия станет в ряде случаев логическим завершением целого ряда диагностических процедур, выполняемых рентгенологом: рентгеноскопии, рентгенографии, томографии. При необходимости она может быть дополнена бронхографией. Все это не только улучшит диагностику, но и сократит сроки обследования.
фиброскопию в амбулаторных условиях, что особенно важно в работе пульмонологических центров. Г. И. Лукомский и соавт. (1981) сравнили результаты 4595 бронхоскопий, выполненных у 2143 больных с заболеваниями легких. Гибким фибробронхоскопом было сделано 1146 процедур под местной анестезией, трансназально, ригидным бронхоскопбм — 3449 исследований под наркозом. Больные обеих групп примерно соответствовали по возрасту и характеру заболевания. Серьезные осложнения при исследовании ригидным бронхоскопом наблюдались у 1,4% обследованных, при фибробронхоскопии — у 0,3%, смертельные исходы отмечены лишь при ригидной бронхоскопии.
Катетеризационная (трансбронхиальная) биопсия
бронхоскопа, под местным обезболиванием [Hattori S. et. al., 1965; Tsuboi E. et. al., 19671.
Метод разработан Н. Friedel (1958) для получения материала из периферически расположенных образований легких. Усовершенствованию и распространению метода способствовало опубликование работ А. М. Ципельзона и соавт. (1969), В. А. Климанского и соавт.
(1967), |
Ф. А. Астраханцева |
и Т. И. Нечаевой |
(1964, 1967, 1968), |
|
В. Я. Вубермана (1968), Л. А. Гуревич и |
Р. Л. |
Магазаник |
||
(1971) |
и др. |
|
|
|
Этот |
метод целесообразно |
применять при различных |
процессах |
|
109

в бронхах и паренхиме легкого, когда получить материал для гистологического или цитологического исследования через бронхоскоп невозможно из-за расположения патологических очагов дистальнее устья сегментарных бронхов.
В большинстве клиник катетеризационную биопсию производят по методике, описанной Н. Friedel (1961). Под наркозом через дыхательный бронхоскоп вводят полый проводник (катетер), а через него к патологическому очагу подводят зонд, посредством которого получают материал для цитологического исследования.
Исследование производят в рентгеновском кабинете на трохо-
скопе. Набор для зондирования периферических |
бронхов состоит |
из нескольких жестких управляемых катетеров и |
сердечных зон- |
дов. Катетеры представляют собой металлические трубки с внутренним отверстием диаметром 0,2—0,4 см, к концу которых прикреплена проволочная спираль. Длина трубки 55 см, спирали 8— 12 см. Спираль покрыта тонкой полиэтиленовой пленкой, позволяющей обеспечить герметизацию, необходимую для аспирации. Управление катетером осуществляют путем тракции за нить из монолитного капрона, которая прикреплена к концу спирали. Направление изгиба спирали соответствует направлению ручки, находящейся на противоположном конце катетера.
Катетеры с внутренним диаметром 0,2 см используют для катетеризации бронхов третьего—пятого порядка. Катетеры большего диаметра (0,4 см) применяют как направители для сердечного зонда при зондировании бронхов шестого порядка и их дистальных ветвей. С помощью этих же катетеров можно производить селек-
тивную |
бронхографию. |
|
|
|
|
|
П о д г о т о в к а |
б о л ь н о г о |
и |
о б е з б о л и в а н и е практи- |
|||
чески ничем не |
отличаются |
от |
применяемых при |
бронхоскопии, |
||
так как |
катетеризационная |
биопсия |
по методике, |
описываемой |
||
Н. Friedel (1961, 1968), производится через бронхоскоп и является продолжением бронхоскопии.
усилителя, соединенного с телевизором. Как показал В. Я. Вуберман (1968), при соблюдении необходимых мер защиты и достаточном опыте проведения катетеризационной биопсии дозы, которые получают больной и персонал во время исследования, не превышают допустимые. Весь персонал (врачи — рентгенолог, бронхолог, анасте- зиолог, медицинская сестра) надевает защитные фартуки, больной обложен просвинцованной резиной так, что остается открытой лишь грудная клетка.
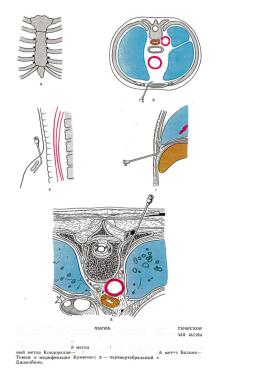
Т е х н и к а з о н д и р о в а н и я б р о н х о в . Положение зондов в различных бронхах показано на серии рентгенограмм (рис. 71, 72).
Подведя катетер к патологическому образованию, взяв материал для цитологического и, если удастся, для гистологического исследования, врач может в случае необходимости произвести еще и транс-
бронхиальную пункционную биопсию |
патологического образования |
и внутригрудных лимфатических узлов, |
селективную бронхографию, |
110
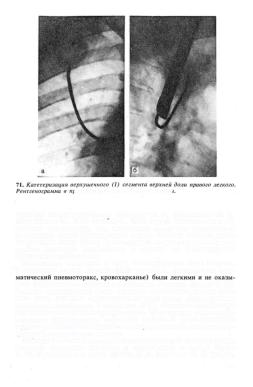
уямой (а) и боковой (б) проекцш
наложить пневмомедиастинум [Лагунова И. Г., Астраханцев Ф. А., 1963; Maasen W., 1969; Simecek С, 1969, и др.]. Закончив все необходимые манипуляции, под визуальным контролем производится тщательный туалет бронхиального дерева. Отсосав мокроту, кровь, контрастную массу (после бронхографии), полезно промыть бронхи слабым раствором антибиотиков и оросить их анестезирующебронхолитической смесью.
Осложнения отмечались у 4,9% наблюдавшихся нами больных. Большинство из них (сегментарный гипоэктаз, ограниченный трав-
вали существенного влияния на состояние больных. Однако у 2% больных мы наблюдали более серьезные осложнения: распад ракового узла, развитие параканкрозной пневмонии, абсцедирование воспалительного фокуса. У остальных 95,1% больных катетеризация периферических бронхов прошла гладко. Последующее очень незначительное кровохарканье, небольшой кашель и кратковременный подъем температуры проходили в течение нескольких дней самостоятельно без специального лечения.
Приводим описание методики катетеризационной биопсии, разра-
ботанной японскими авторами и примененной в |
нашей |
стране |
А. М. Ципельзоном и соавт. (1969), Л. А. Гуревич и |
Р. Л. |
Магаза- |
111
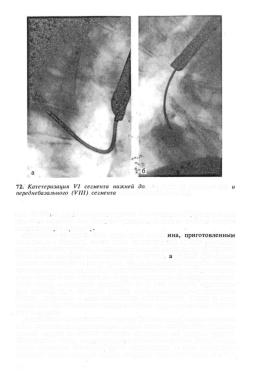
ли в боковой проекции (а) правой нижней доли (б).
ник (1971) и др. В настоящее время эта методика благодаря своей простоте получает все большее распространение и широко входит в клиническую практику
Анестезию проводят 10% раствором новока на растворе Рингера, после чего трансназал!>но вводят короткий
резиновый проводник с достаточно широким iшутренним просветом, один конец которого устанавливают в трахее, другой фиксируют липким пластырем к коже носа. Предварительное введение такого проводника обеспечивает свободную манипуляцию зондом и возможность быстрой его замены по ходу исследования. Рентгеноконтрастному зонду с внешним диаметром 2—3 мм, который применяют при ангиографии, придают форму, соответствующую направлению бронха, ведущего к патологическому образованию. Затем в зонд вставляют металлическую струну и вводят через резиновый проводник в трахею.
Дальнейшее продвижение зонда по бронхиальному пути осуществляют изменением кривизны его конца путем оттягивания металлической струны и восстановлением приданной ей заранее формы. Направление зонда контролируют рентгеноскопически. Когда конец зонда достигает патологического образования, в него осторожно внедряют металлическую струну, которую затем извлекают, а с по-
112

мощью электроотсоса или шприца через зонд производят аспирацию. В дальнейшем в случае необходимости через зонд может быть произведена бронхография.
Универсальный управляемый катетер американского производства с успехом применили для взятия материала из периферических образований легких И. X. Рабкин и Н. Ф. Кудрявцева (1977, 1980). Устройство катетера позволяет вводить его в нужный бронх, сам он представляет собой рентгеноконтрастную полиэтиленовую трубку небольшого диаметра.
В последние годы участились сообщения о катетеризации бронхов через бронхофиброскоп [Филиппов В. П., Виснер Б., 1979; Овчинников А. А., 1979; Gujnik F., 1978; Petit R. et al., 1978; Nakhosteen J., 1978]. Исследование оказалось эффективным не только при периферически расположенных так называемых шаровидных образованиях легких [Герасин В. А. и др., 1983; Bonnabeau R., 1980; Ono R. et al., 1981], но и при диффузных, узелково-ретикулярных изменениях легких [Guerin J., 1980; Clary С. et al., 1981; Pikora T. et al., 1982], не говоря уже об образованиях, расположенных в крупных
бронхах. |
|
|
По данным Е. |
King и соавт. (1982), |
ф л ю о р е с ц е н т н а я |
б р о н х о с к о п и я |
позволяет обнаружить |
опухоли очень неболь- |
ших размеров, невидимые ни при рентгенологическом, ни при обычном бронхологическом исследовании. Авторы использовали производное гематопорфирина в качестве опухолевого маркера, так как оно накапливается в опухолевых клетках и вызывает флюоресцен-
Трансторакальная биопсия легкого
Метод получения материала для цитологического и гистологического исследования с помощью пункции легкого иглой через грудную стенку под контролем рентгеновского экрана предложен русским врачом П. А. Яппа (1882) для диагностики рака легкого, но долгое время не находил применения из-за боязни развития имплантационных метастазов. Работы S. Dahlgren и В. Nordenstrom (1966) способствовали возрождению этого ценного метода исследования. Распространению метода содействовала не только доказанная на многих тысячах наблюдений ничтожная опасность развития имплантационных метастазов и диссеминации опухоли, но и большие, подчас непреодолимые трудности, возникающие при получении материала для цитоили гистологического исследования при катетеризационной биопсии из патологических фокусов легких, расположенных в плащевидном слое [Виннер М. Г. и др., 1969; Dahlgren S., Lind В., 1969]. В настоящее время большой коллективрубежом [Коробов В. И., 1969; Карташов В. М., 1971; Жарохович И. А., 1970; Богуш Л. К. и др., 1977; Koppenstein E., Farkas К., 1956; Maruff L., 1967; Hauber R., 1969; Atay Z., 1970] позволил прийти к следующим выводам: метод игловой биопсии не более опа-
8 Заказ 668 |
113 |
