
В этом документе кратко о:
Варикозное расширение вен
Сердечная недостаточность это комплекс симптомов и клинических признаков
Гипертония
Гиперактивность
Аутизм
Хроническая почечная недостаточность
Болезни печени
ГРУППЫ ЗДОРОВЬЯ.
Примерные сроки возобновления занятий после перенесенных заболеваний
Внутричерепна́я гиперте́нзия
Головные боли Вегето-сосудистая дистония (всд)
Поперечное плоскостопие
Продольное плоскостопие Остеохондроз
Варикозное расширение вен – это заболевание, которое характеризуется выступанием вен через кожу, а также истончению вен и образованию подкожных узлов. Это хроническое заболевание, основным признаком которого является увеличение диаметра вен, застой крови в них и последующее расширение. Это заболевание чаще всего наблюдается на ногах. Основной причиной, по которой развивается расширение вен, является слабость сосудов и венозного клапана. Слабость венозного клапана не позволяет полностью сдерживать обратный ток крови, в результате чего повышается давление на стенки сосудов, что и вызывает расширение вен. На самых ранних стадиях болезни часто не ощущается никаких неприятных симптомов кроме усталости и тяжести ног в области икр, которая проходит, если подержать ноги выше корпуса 10-15 минут. Ноги так же может сводить судорогой или как бы выкручивать. Первое, что замечает человек, при проявлении варикозного расширения вен – это мелкий косметический дефект в виде сосудистых звездочек. в дальнейшем могут появиться отеки, неприятные и болезненные ощущения, и даже изменения цвета кожи и возникнуть трофические язвы. Кроме того, существует и вторичное изменения в венах. Поврежденные вены хорошо видны. Запрещены такие упражнения как бег, силовые нагрузки, выпады, становая тяга, групповые виды спорта, восточные единоборства, а также посещение уроков африканских и ирландских танцев, для которых характерны подпрыгивания. Во время занятий йогой необходимо воздерживаться от позиций лотоса, алмаза и дерева. Смогут помочь специалисты по лечению вен – врачи-флебологи.
Если
хотите знать механизм, то читайте:
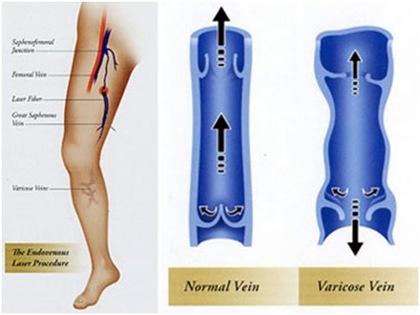
Для начала надо понять, для чего нужны вены и как они работают. Задача вен – уносить из органов кровь после того, как та отдала клеткам все необходимое и забрала от них все ненужное. По венам кровь течет к сердцу, а потом – к легким, где происходит газообмен, венозная кровь насыщается кислородом и превращается в артериальную. Стенки вен тонкие и не могут сами сокращаться. Что же в таком случае обеспечивает течение крови по венам? Роль «венозного мотора» выполняют в нашем организме несколько специальных систем. 1. Мышечная помпа. У венозных сосудов нет собственной хорошо развитой мышечной оболочки. Но им на помощь приходят скелетные мышцы, в толще которых проходят вены. Своим сокращением мышца легко сдавливает вену, проталкивая по ней кровь. Значение мышечной помпы для всей системы кровообращения огромно, не даром ведь ее иногда называют «вторым сердцем» 2. Венозные клапаны. Внутренняя оболочка вен в некоторых местах образует выросты – клапаны. Их задача – регулировать «одностороннее движение» кровотока по венам. Благодаря работе клапанов венозная кровь может течь только в одну сторону – от периферии к центру, то есть, к сердцу. В норме обратный ток венозной крови невозможен, так как клапаны при этом сразу закрываются. В связи с тем, что человек – существо прямоходящее, венозной крови в ногах приходится подниматься вертикально вверх примерно на метр, сопротивляясь силе гравитации. Чтобы облегчить отток крови из нижних конечностей, природа «построила» там тройную венозную систему. Здесь есть поверхностные вены, лежащие прямо под кожей. Есть и глубокие вены, которые расположены, как ясно из названия, в глубине мышц. Третья венозная система соединяет глубокие вены с поверхностными. Поэтому-то и называются эти вены коммуникантными. Они призваны перераспределять нагрузку с одной венозной системы на другую. Основной отток осуществляется глубокими венами. Если они «испытывают трудности», то ведущая роль переходит к подкожным венам. Впрочем, они не могут долго играть роль лидера и в результате происходит варикозное расширение вен. Чтобы полностью обеспечить отток крови из ног, венозным «помощникам» приходится немало потрудиться. Поэтому значение нормальной работы клапанов и мышечной помпы для вен нижних конечностей особенно велико. Именно поэтому малейшее их нарушение может стать причиной варикозного расширения вен венозной недостаточности.
Сердечная недостаточность это комплекс симптомов и клинических признаков, появляющихся на фоне нарушения насосной функции сердца. Сердце является центральным органом сердечно-сосудистой системы человека. При нарушении насосной функции сердца (способность сердца перекачивать кровь) возникает синдром сердечной недостаточности, то есть у больного развиваются ряд признаков и симптомов, говорящих о нарушении работы сердца. Причины сердечной недостаточности могут быть самыми различными. Симптомы хронической сердечной недостаточности это: отеки, одышка, хронический сухой кашель, слабость, сердцебиения.
Одышка – это один из наиболее ранних и постоянных симптомов сердечной недостаточности. Вначале одышка появляется только при выраженной физической нагрузке, но со временем устанавливается одышка покоя и ортопноэ (появление одышки при нахождении больного в лежачем положении). У больных хронической сердечной недостаточностью одышка является своеобразным показателем их функционального потенциала. Эта взаимосвязь одышки и физической активности больного легла в основу классификации сердечной недостаточности на функциональные классы (ФК) : Появление одышки при сердечной недостаточности связано с нарушением циркуляции крови по сосудам легких (венозный застой в легочных сосудах) по причине неспособности сердца перекачивать поступающую к нему кровь. Застой крови в легких (малом кругу кровообращения) кроме одышки вызывает и такие симптомы как:
Сухой кашель – весьма характерен для хронической сердечной недостаточности (сердечный кашель). Возникновение сухого кашля связано с отеком легочной ткани. Обычно кашель, как и одышка, возникает при физической нагрузке или в положении больного лежа, когда сердцу особенно тяжело справляться с возложенной на него задачей. В некоторых случаях сильные приступы сердечного кашля и одышки переходят в один приступ удушья (сердечная астма), что является признаком развития острой сердечной недостаточности.
Ввиду того, что большинство больных с хронической сердечной недостаточностью принимают антигипертоническое лечение, в котором часто используются препараты ингибиторы АПФ (например, Каптоприл), способные вызвать сухой кашель (побочное действие), больным рекомендуется понаблюдать за кашлем и сообщить о его характеристиках врачу. Если кашель не связан с физической нагрузкой, положением тела или одышкой, и Вы принимаете препараты из группы ингибиторов АПФ, то, возможно, изменение лечения поможет избавиться от кашля.
Отеки при хронической сердечной недостаточности чаще всего располагаются на ногах. В начале болезни отеки появляются в области лодыжек. Они нарастают к вечеру и полностью проходят к утру. При дальнейшем развитии болезни отеки захватывают область голени и бедра, а также другие части тела, и усиливаются к вечеру. Нередко кроме отеков у больных хронической сердечной недостаточностью можно отметить и трофические изменения кожи и ее придатков (пигментация кожи, изъязвления, выпадение волос, деформация ногтей и пр.). Мышечная слабость – это еще один из признаков хронической сердечной недостаточности. Появление этого симптома связано с уменьшением кровоснабжения мышц. Обычно больные жалуются на повышенную утомляемость и сильную мышечную слабость во время физических усилий. Боли в правом подреберье – это менее постоянный симптом хронической сердечной недостаточности. Наличие таких болей (тупые, ноющие боли) указывает на застой крови в большом кругу кровообращения (в частности в печени). Обычно в таком случае у больного присутствуют и другие симптомы застойной хронической сердечной недостаточности: отеки на ногах, асцит, гидроторакс, набухание яремных вен и пр. Эти и другие, менее распространенные симптомы хронической сердечной недостаточности, могут присутствовать одновременно с симптомами основного заболевания сердца (например, боли во время приступов стенокардии). При возникновении любого из описанных выше симптомов следует незамедлительно обратиться к лечащему врачу.
Гипертония. Термин «артериальная гипертония» по смыслу аналогичен термину «артериальная гипертензия», однако его применение считается менее правильным, так как буквально слово гипертензия переводится как повышение давления, а гипертония — как повышение тонуса (что не всегда строго соответствует ситуации — артериальное давление может повышаться при неизменном и даже сниженном тонусе сосудов). Вообще речь идет о заболеваниях или состояниях, при которых артериальное давление становится выше нормального.
Цвет кожи:
Окраска кожи зависит от степени кровенаполнения кожных сосудов, содержания пигмента, толщины и прозрачности кожи. У здоровых людей кожа телесного, бледно-розового, цвета. При патологии она может быть бледной, красной, синюшной, желтушной, бронзовой и др.
Бледная окраска кожи связана с недостаточным наполнением кожных сосудов кровью (спазм сосудов кожи или запустение их при остром кровотечении, скопление крови в расширенных сосудах брюшной полости, коллапс — острая сосудистая недостаточность). Она наблюдается и при анемии (малокровие), болезнях почек, некоторых пороках сердца (аортальные). При В12-фолиеводефицитной анемии бледная кожа приобретает желтушный оттенок, при хлорозе (дефицит железа) — зеленоватый, у онкологических больных — землистый, при малярии — пепельный или коричневый, при септическом эндокардите — цвет кофе с молоком.
При анемиях бледность кожных покровов сочетается с бледной окраской слизистых оболочек (конъюнктивы глаз, мягкого и твердого нёба, десен, языка).
Очень сильная бледность кожи встречается при развитии подкожных отеков, сдавливающих капиллярную сеть и оттесняющих ее от поверхности кожи. Особенно бледность выражена при отеках почечного происхождения.
Бледность кожных покровов может наблюдаться также при хронических отравлениях ртутью, свинцом, а иногда и у здоровых людей с глубоко располагающимися сосудами.
Красная окраска (гиперемия) кожи преходящего характера может возникать под влиянием психического возбуждения (гнев, стыд, волнение), чрезмерно высокой температуры воздуха, лихорадочных состояний, приема алкоголя, отравления окисью углерода.
Гиперемированное лицо бывает у больных гипертонической болезнью. Иногда краснота более выражена не на лице, а на задней части шеи.
При хроническом алкоголизме постоянно отмечается багрово-красная окраска кожи лица вследствие стойкого расширения капиллярной сети, особенно на спинке и кончике носа, на щеках.
При эритремии (заболевание, характеризующееся повышенным содержанием эритроцитов и гемоглобина) лицо красное, с вишневым оттенком, сосуды конъюнктивы глаз расширены.
При хронических заболеваниях печени наблюдается характерная красная окраска кожи ладоней («печеночные ладони»).
Синюшная окраска (цианоз) кожных покровов обусловливается содержанием в крови большого количества восстановленного гемоглобина, что связано с плохим насыщением крови кислородом или замедлением кровотока. Цианоз бывает диффузный и местный.
Диффузный цианоз встречается при заболеваниях легких, сердечной недостаточности. Резкий диффузный цианоз может наблюдаться также при врожденных пороках сердца, склерозе легочной артерии, эмфиземе легких (повышенная воздушность). Кожа при этом бывает голубовато-синеватого, темно-фиолетового и даже фиолетово-черного (чугунного) цвета.
Местный цианоз является следствием местного застоя крови в венах и затрудненного оттока ее.
Если цианоз располагается на губах, кончике носа, ушных раковинах, щеках, концевых фалангах пальцев рук и ног, он носит название акроцианоз.
Степень выраженности желтушной окраски кожи и слизистыхбывает различной: от слегка заметной (субиктеричность) до охряно-желтой, темно-желтой с зеленоватым оттенком. Для выявления субиктеричности осмотр проводится только при дневном освещении. Она в первую очередь выявляется на склерах глаз и слизистой ротовой полости. Желтушная окраска кожных покровов более выражена в местах, прикрытых одеждой.
Причиной желтухи служит накопление желчных пигментов (билирубин) в коже и слизистых оболочках вследствие нарушения оттока желчи из печени в результате закупорки общего желчного протока (камнем при желчно-каменной болезни, опухолью при раке головки поджелудочной железы), поражения печени (гепатит, цирроз) или гемолиза эритроцитов (усиленный распад). Желтушное окрашивание кожи может быть и результатом приема в больших дозах некоторых лекарственных средств (акрихин, хинин и др.), а также пищевых продуктов (морковь, цитрусовые). Однако склеры глаз при этом не окрашиваются.
Бронзовая (коричневая) окраска кожи, напоминающая цвет старой потемневшей бронзы, может иметь темно- или коричнево-бурый оттенок.
Темно-бурая окраска кожи наблюдается в случае надпочечниковой недостаточности (Аддисонова болезнь). При этом у больных более выраженное потемнение отмечается на открытых частях тела, в местах трения одежды, на складках ладоней, слизистой щек.
Коричнево-бурая пигментация кожи, сочетающаяся с отечностью глаз (симптом очков), характерна для больных дерматомиозитом (болезнь, связанная с генерализованным поражением соединительной ткани).
При длительном применении препаратов серебра (или при работе с серебром) кожа на открытых участках может быть серая (аргироз).
Во время беременности наблюдаются интенсивная пигментация сосков, околососковых областей, белой линии живота, пигментные пятна на лице (хлоазма).
Иногда на коже появляются депигментированные участки.
Гиперактивность. Гиперакти́вность — состояние, при котором активность и возбудимость человека превышает норму.
Гиперактивность часто сочетается с дефицитом внимания. Гиперактивность — это один из признаков синдрома нарушения внимания, которое ранее вызвано минимальной дисфункцией головного мозга. Это одно из самых распространенных детских поведенческих расстройств, часто сохраняющееся и в зрелом возрасте. Гиперактивный ребенок имеет нарушенную тонкую моторику. Его движения неточны, угловаты и размашисты.
Причины и симптомы гиперактивности
Каковы же причины гиперактивности? Их множество. Это могут быть инфекции, родовые травмы, преждевременные или трудные роды. Другие возможные причины – свинцовое отравление, плохое или неправильное питание.
Статистически гиперактивность в 4 раза чаще встречается у мальчиков. Это связано с тем, что мальчики рождаются крупнее, у них позже созревает мозг. Соответственно, больше возможностей получения внутриутробных и родовых травм. В настоящее время у школьников начальных классов распространенность синдрома составляет – 3-10%.
Для диагностики необходимо наличие шести из девяти признаков из нижеупомянутых категорий.
Дефицит внимания:
Снижено избирательное внимание, неспособность надолго сосредоточиться на предмете, деталях предмета, небрежные ошибки;
Невозможность сохранять внимание: ребенок не может выполнить задание до конца, несобран при его выполнении;
Впечатление, что ребёнок не слушает, когда к нему обращаются;
Имеет трудности с организацией своей деятельности, часто переключаются с одного занятия на другое;
Ребёнок избегает или не любит задачи, требующих длительного умственного напряжения;
Частые потери нужных вещей;
Лёгкая отвлекаемость посторонним шумом;
Повышенная забывчивость в повседневной деятельности.
Гиперактивность и импульсивность:
При волнении интенсивные движения руками и ногами, ёрзания на стуле;
Частые подъёмы с места;
Резкий подъём с места и быстрый бег;
Невозможность участия в спокойном досуге;
Ребёнок действует, как будто «заведенный»;
Выкрики с места и другие шумные выходки во время занятий;
Попытки отвечать прежде, чем был закончен вопрос;
Неспособность ждать своей очереди в играх, во время занятий и т.д.;
Вмешательство в разговор или деятельность других.
Смешанный: Встречаются признаки нарушения внимания и гиперактивности.
Аутизм – это распространенное психическое заболевание, связанное с ослаблением или полной потерей контактов с окружающей действительностью, глубоким погружением в мир исключительно личных переживаний и потерей стремления к общению с внешним миром. Стремление личности к эмоциональным проявлениям индивидуальности при таком заболевании практически отсутствует.
При диагностике заболевания сегодня необходимо учитывать целый комплекс определенных факторов: клинические, наследственные, условия окружающей среды и другие. Аути́зм; де́тский аути́зм — расстройство, возникающее вследствие нарушения развитияголовного мозга и характеризующееся выраженным и всесторонним дефицитом социального взаимодействия и общения, а также ограниченными интересами и повторяющимися действиями. Все указанные признаки проявляются в возрасте до трёх лет.[2] Схожие состояния, при которых отмечаются более мягкие признаки и симптомы, относят к расстройствам аутистического спектра.[3]
Причины аутизма тесно связаны с генами, влияющими на созревание синаптических связей в головном мозге, однако генетика заболевания сложна, и в настоящий момент неясно, что больше влияет на возникновение расстройств аутистического спектра: взаимодействие множества генов, либо редко возникающие мутации.[4] В редких случаях обнаруживается устойчивая ассоциация болезни с воздействием веществ, вызывающих врождённые дефекты. аутизм — скорее «особое», альтернативное состояние, чем болезнь Младенцы с аутизмом уделяют меньше внимания социальным стимулам, реже улыбаются и смотрят на других людей, реже откликаются на собственное имя. В период обучения ходьбе ребенок еще заметнее отклоняется от социальных норм: он редко смотрит в глаза, не предвосхищает изменением позы попытку взять его на руки, а свои желания чаще выражает, манипулируя рукой другого человека.[17] В возрасте от трёх до пяти лет такие дети реже демонстрируют способность к пониманию социальной обстановки, не склонны спонтанно приближаться к другим людям, реагировать на проявление ими эмоций или имитировать чужое поведение, участвовать в невербальном общении, действовать по очереди с другими людьми. В то же время они привязываются к тем, кто непосредственно о них заботится.[18] Уверенность в привязанности у них умеренно снижена, хотя при более высоком интеллектуальном развитии или менее выраженном аутистическом расстройстве этот показатель нормализуется.[19] Более взрослые дети с расстройствами аутистического спектра хуже справляются с задачами на распознавание лиц и эмоций.[20]
Вопреки распространённому убеждению, дети-аутисты отнюдь не предпочитают одиночество — им сложно завязывать и поддерживать дружеские отношения. Согласно исследованиям чувство одиночества у них связано скорее с низким качеством имеющихся отношений, нежели с небольшим числом друзей
Хроническая почечная недостаточность (ХПН) является патологическим симптомокомплексом, обусловленным резким уменьшением числа и функции нефронов, клубочковой фильтрации. ХПН развивается как следствие таких заболеваний и воздействующих факторов, как:
хронический пиелонефрит гломерулонефрит
болезни обмена (сахарный диабет, подагра)
аномалии почек и мочеточников (гипоплазия почек, поликистоз почек, нейромышечная дисплазия мочеточников)
интоксикации свинцом, ртутью, анальгетиками, антибиотиками и др.
При появлении каких-либо симптомов этого патологического состояния необходимо обратиться курологу, пройти необходимые диагностические исследования и соответствующий курс лечения.
Пациенты, страдающие дисфункцией почек, жалуются на повышенную утомляемость и общую слабость, на отечность тела и боль в суставах, у них наблюдаются желтизна кожи и склеры глаз, кожные поражения, характерен неприятный запах изо рта. И это лишь внешняя часть проявлений - при хронической почечной недостаточности происходит глобальная интоксикация органов и систем, нарушаются обменные процессы, нарастают дистрофические изменения в организме.
Болезни печени
Основные функции печени: 1. Участие в процессе пищеварения 2. Обезвреживание ядов и токсинов 3. Синтез компонентов крови 4. Синтез холестерина, коллагена, липидов, гормонов, ферментов, желчи. 5. Хранение витаминов, микроэлементов, крови. Основные функции желчного пузыря: 1. Регуляция выделения желчи. 2. Сгущение желчи. 3. Нейрогуморальная регуляция Обращаю ваше внимание на тот факт, что печень сама по себе не болит даже когда находится в очень плачевном состоянии. В основном болит только желчный пузырь.
Симптомы болезни желчного пузыря: • Желтый налет на языке • Горечь во рту • Головная боль (особенно височная локализация) • Тошнота • Боль в коленном суставе, особенно в правом. • Раздражительность, гневливость. • Укачивание в транспорте • Выпадение волос • Боль ниже правой лопатки • Боль в правом подреберье • Проблемы со зрением (близорукость, астигматизм, кератоконус) Симптомы болезни печени: • Боли в челюсти • Храп во сне • Ярко-бардовый язык • Болезненные месячные • Желтизна глаз и кожи • Боль в правом плечевом суставе Кроме того, болезни печени и желчного пузыря приводят к панкреатиту. Кстати панкреатит нет смысла лечить сам по себе. С ним нужно работать только после приведения в порядок желчного пузыря. При болезни печени также может возникать варикозное расширение вен. Хотя бывают и другие причины варикоза. Почти всегда при нарушении функции печени и желчного пузыря возникают воспалительные процессы в кишечнике, нарушение его микрофлоры, проникновение в кишечник паразитов. Это приведет к метеоризму, вздутию живота. Основные причины болезней печени и желчного пузыря: • Избыточная эмоция - гнев • Отравление (алкоголизм в том числе) • Поражение гельминтами • Неправильное питание (особенно при избытке мяса в пище) • Последствия операций на других органах
Названия болезней желчного пузыря по Международному Классификатору Болезней (МКБ): • Холецистит • Дискинезия желчевыводящих путей Названия болезней печени по МКБ: • Гепатит • Гепатоз • Цирроз печени
Факторы, вызывающие болезни печени
Болезни печени могут быть вызваны следующими факторами:
врождённые дефекты или повреждения, полученные при родах
нарушения обмена веществ или другие нарушения жизнедеятельности организма
вирусные и бактериальные инфекции
алкоголь
наркотики
токсичные вещества
гепатиты и циррозы
определенные лекарства, которые токсичны для печени (лекарственная интоксикация)
пищевое отравление
травмы или увечья
Обращаться к лечащему врачу.
ГРУППЫ ЗДОРОВЬЯ.
Характер патологических отклонений зависит от возраста детей. У детей 2—4 лет в основном выявляются обратимые сдвиги функционального характера.
Хронические заболевания формируются в более старшем возрасте (главным образом в школьные годы), но нередко они возникают в возрасте 4—7 лет (заболевания носоглотки, нарушения осанки, болезни кожи, желудочно-кишечного тракта и др.). Первое место занимают заболевания носоглотки, затем идут близорукость, нарушение осанки, плоскостопие, заболевания органов пищеварения, дыхания, нервно-психические расстройства.
Выделяют следующие группы здоровья: группа I — здоровые, не имеющие хронических заболеваний, с соответствующим возрасту физическим развитием. Редко болеют; группа II — здоровые, с морфофункциональными отклонениями, без хронических заболеваний, но имеющие отклонения в физическом развитии; группа III — больные хроническими заболеваниями в стадии компенсации; редко болеют острыми заболеваниями, хорошо себя чувствуют, имеют высокую работоспособность; группа IV — больные хроническими заболеваниями в стадии субкомпенсации, часто болеющие, со сниженной трудоспособностью; группа V — больные хроническими заболеваниями в стадии декомпенсации. Обычно с такой патологией дети не посещают школу, они находятся в специальных лечебных учреждениях.
Kомплексную оценку состояния здоровья дает врач-педиатр дошкольного учреждения, школы. Дети и подростки, отнесенные к разным группам, требуют дифференцированного подхода при занятиях физкультурой или лечебной физкультурой.
Для первой группы здоровья учебная, трудовая и спортивная деятельность организуется без каких-либо ограничений в соответствии с программами.
Дети второй группы здоровья нуждаются в повышенном внимании со стороны врачей как группа риска. С ними необходимо проводить закаливание, занятия физкультурой, диетотерапию, соблюдать рациональный режим дня.
Дети третьей, четвертой и пятой групп здоровья должны находиться под постоянным наблюдением врачей. Их двигательный режим ограничен, удлиняется продолжительность отдыха и ночного сна.
Примерные сроки возобновления занятий после перенесенных заболеваний
|
Заболевание |
Прошло с начала посещения школы после болезни |
Примечание |
|
Ангина |
2—4 недели |
В после дующий период избегать охлаждений (плавание, лыжи и др.) |
|
Бронхит, ОРВИ |
1—3 —»— |
|
|
Отит острый |
2—4 —»— |
|
|
Пневмония |
1—2 месяца |
|
|
Плеврит |
1—2 —»— |
|
|
Грипп |
2—4 недели |
|
|
Острые инфекционные заболевания |
1—2 месяца |
При удовлетворительных результатах функциональной пробы сердца |
|
Острый пиелонефрит |
2 —»— |
Избегать переохлаждения (плавание и др.) |
|
Гепатит вирусный |
8—12 —»— |
|
|
Аппендицит (после операции) |
1—2 —»— |
|
|
Перелом костей |
1—3 —»— |
|
|
Сотрясение мозга |
2 месяца и более |
|
Внутричерепна́я гиперте́нзия повышение давления в полости черепа. Может быть обусловлено патологиейголовного мозга (черепно-мозговая травма, опухоли, внутричерепным кровоизлиянием,энцефаломенингитом и др.). Возникает в результате увеличения объёма внутричерепного содержимого: спинномозговой жидкости (ликвора), тканевой жидкости (отёк мозга), крови (венозный застой) или появления инородной ткани (например, при опухоли мозга). внутричерепная гипертензия не болезнь, не самостоятельное заболевание, а лишь симптом других вполне конкретных и определенных болезней. При значительном повышении внутричерепного давления возможны расстройство сознания, судорожные припадки, висцерально-вегетативные изменения, дрожание конечностей и т.п.. Для старших детей характерна рвота, упорные головные боли, быстрая утомляемость, частые смены настроения, задержка умственного развития, изменение двигательных навыков, склонность к судорогам, косоглазие При дислокации и вклинении стволовых структур мозга возникают брадикардия,( изменение сердечного ритма, при котором происходит уменьшение частоты сердечных сокращений до 50-30 ударов в минуту) нарушение дыхания, снижается или пропадает реакция зрачков на свет, повышается системное артериальное давление. Ограничения: нельзя выполнять прыжки, наклоны, резкую смену положения корпуса.
ГОЛОВНЫЕ БОЛИ
Боли в голове подразделяются на: - Частые боли в голове. Основными причинами их являются болезни сосудов (гипертония, височный артериит, атеросклероз сосудов головного мозга), остеохондроз позвоночника, болезни глаз (глаукома), зубов, мигрень. - Боли в голове приступами. Характерны для гипертонии (гипертонических кризов), феохромоцитомы, мигрени. - Боли в голове, сопровождающиеся тошнотой и рвотой. Характерны для феохромоцитомы, гипертонии, из заболеваний нервной системы – для мигрени и повышенного внутричерепного давления. Повышенное внутричерепное давление может быть при гипертонии, кровоизлияниях в мозг, опухолях головного мозга. - Боли в голове ночные или ранним утром. Характерны для повышения внутричерепного давления. - Боли в одной половине головы. Характерны для мигрени. - Боли в голове, сопровождающиеся нарушениями зрения (мелькание мушек перед глазами, ухудшение зрения) и/или светобоязнью. Характерны для гипертонии, мигрени. Повторяющиеся боли в голове с одной стороны лица, очень сильные, приступами. Характерны для неврита тройничного нерва – воспаления ветвей одного из черепно-мозговых нервов, благодаря которым имеется чувствительность на лице, осуществляется движение мышц лица. Другие виды боли в голове: - Ноющая боль в голове. Монотонная, сдавливающая, распространяется по всей голове, часто захватывая и виски. Встречается чаще всего – ею страдают до 60% людей. Причины: стресс, усталость, эмоциональные встряски, перенапряжение зрения. Рекомендуется: мануальная терапия, массаж шеи, плеч, головы. Могут помочь успокаивающие препараты (настойка валерьяны, мяты, пустырника). Стоит попробовать примочки с валерианой (2 столовые ложки залить стаканом кипятка и настаивать 15-20 минут, смочить марлю и наложить на лоб и глаза на 20 минут). Для поддержания нервной системы полезны витамины группы B и магний (Mg). По возможности – снизьте нагрузки. - «Шейная» боль голове средней интенсивности, распространяется от основания шеи к затылку, затрагивает виски и глаза. Боль может сопровождаться головокружением, мышечной болью в шейном отделе позвоночника. Причины: простудные заболевания, остеохондроз, перенапряжение шейных мышц, травмы шеи и позвоночника, воспаление суставов. Рекомендуется: смените подушку (лучше на ортопедическую из латекса или с травяным наполнителем). Ослабят боль крепкий чай с медом и молоком, горчичник или примочка с валерианой, наложенные на заднюю часть шеи и затылок. Полезна гимнастика, особенно – растяжки, медленные повороты и наклоны головы. - Всеохватывающая боль в голове характеризуется ощущением тяжести и распирания изнутри, распространяется на всю голову. Усиливается при перепадах атмосферного давления, приеме алкоголя. Причины: повышенное внутричерепное давление. Рекомендуется: йога, снижение потребления соли и алкоголя, отказ от курения, курс поливитаминных препаратов. - Боль напряжение характеризуется появлением ближе к вечеру тупой монотонной боли по всей голове. Такое состояние может продолжаться несколько часов. Причины: самая распространенная причина – напряжение. Вы целыми днями сидите за компьютером, рабочим столом, в машине или, например, стоите у прилавка в одной позе, постоянно нервничаете, а дома спите на неудобной кровати и подушке. В результате – спазм сосудов головного мозга и шеи. При каких заболеваниях возникает боль в голове:
|
|
|
|
|
|
Основные причины боли в голове: 1. Боли в голове при органических заболеваниях головного мозга или ликвородинамических нарушениях. - боли в голове, связанные с травмой головы (острой или хронической), которые могут быть локализованными или общими, плохо поддаются лечению; - боли в голове при объемных образования головного мозга, при этом голова обычно болит по утрам, боль в голове может сочетаться с тошнотой, рвотой; - боли в голове при воспалительных заболеваниях (менингит, менингоэнцефалит и др.). 2. Сосудистые боли в голове. - мигрень - это состояние, при котором появляются приступы сильной пульсирующей головной боли в одной из половин головы. Возможно также появление тошноты, рвоты, свето- и звукобоязни. Чаще всего мигренью страдают молодые женщины. Также известно о наследственной предрасположенности к мигрени. - боли в голове при артериальной гипертонии - встречаются не так часто, как это принято считать. Тем не менее, частый симптом при подъеме артериального давления - тяжелая, давящая, пульсирующая боль, которая обычно беспокоит в области шеи и затылка. 3. Психогенные боли в голове. - боль в голове напряжения - самая распространенная форма головной боли - возникает в ответ на психическое перенапряжение, которое является результатом острого или хронического стресса. Чаще возникает у людей с высоким уровнем тревожности, явной или маскированной депрессией. Это сжимающие, стягивающие, сдавливающие, постоянные боли, как правило, без четкой локализации, слабой или умеренной интенсивности, не усиливающиеся от физической нагрузки, протекающие по типу сдавления ("каски" или "обруча" вокруг головы). 4. Боли в голове, вызванные внемозговыми причинами - боли в голове при внемозговых инфекционных заболеваниях. Инфекции любого происхождения и местонахождения могут быть причиной до 40% острых приступов головной боли. Любые вирусные или бактериальные инфекции могут начинаться приступом головной боли, а уже позднее могут присоединиться остальные симптомы болезни, такие как повышение температуры тела, сонливость, отсутствие аппетита и другие проявления болезни. - действие лекарств/химических веществ. Из лекарств чаще всего головную боль (как при приеме препаратов, так и при их отмене) вызывают оральные контрацептивы, нитраты (например, нитроглицерин), кофеин. Из химических веществ следует отметить алкоголь, бензол, окись углерода, инсектициды, свинец. - боли в голове, связанные с метаболическими нарушениями (боли в голове при гипоксии, гиперкапнии, диализе и др.) - инфекционные заболевания (самые разные, в том числе грипп, ангина и многие другие); - боли в голове при патологии черепа, шеи, глаз, ушей, носа, придаточных пазух, зубов, рта, других структур лица и черепа (боли в голове при глаукоме, синусите и др.). - боли в голове при остеохондрозе шейного отдела позвоночника - боли, как правило, имеют одностороннюю локализацию в шейно-затылочной области и распространяются на височно-глазничную область. Боль в голове может проявляться эпизодически или носить затяжной, хронический характер. Часто пациенты с данной патологией жалуются на ограничение движений в шейном отделе позвоночника, скованность в мышцах шеи и спины, значительное снижение объема произвольных движений в них. Боли могут возникать без видимой причины, однако, значительно чаще провоцируются механическими факторами. Как правило, возникновению таких головных болей предшествуют эпизоды кожного перенапряжения - сон в неудобной позе, длительная физическая нагрузка, связанная с наклоном или пере разгибанием головы, непривычные физические нагрузки. Однако, не всегда изменения, обнаруженные при рентгенологическом исследовании шейного отдела позвоночника, проявляются головной болью или другими неврологическими симптомами. Наличие признаков остеохондроза позвоночника на рентгенограммах после 25-30-летнего возраста является почти обязательным, но это не означает, что имеющиеся боли во всех случаях связаны с этими изменениями. |
|
|
|
|
|
