
Мрт анатомия вилочковой железы
Благодаря возможности получения высокого качества изображений органов переднего средостения в различных плоскостях, МРТ является перспективным методом для оценки состояния вилочковой железы.
Сосудистые структуры средостения хорошо визуализируются при МРТ ввиду того, что сигнал от просвета сосудов практически отсутствует. Поэтому кпереди от дуги аорты у детей и подростков вилочковая железа определяется отчетливо и интенсивность сигнала от нее равна интенсивности сигнала от мышц и лимфатических узлов. С возрастом, вследствие жировой инволюции, интенсивность сигнала от железы постепенно повышается на Т1- и Т2-ВИ.
Получение тонких срезов (3 мм) в сагиттальной плоскости позволяет точно определить размер каждой доли железы, целостность капсулы, уточнить топографо-анатомические взаимоотношения железы с окружающими сосудами и органами верхнего средостения (рис. 9.19-9.21).
191
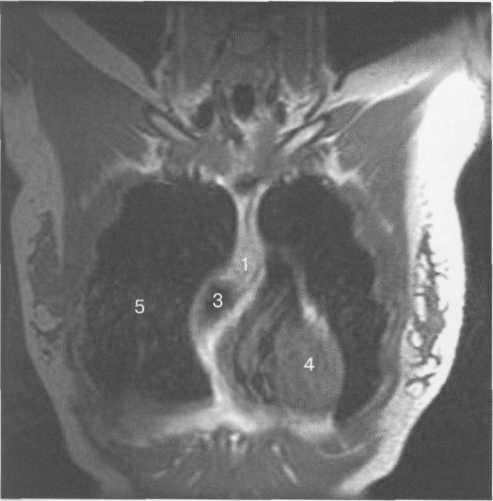
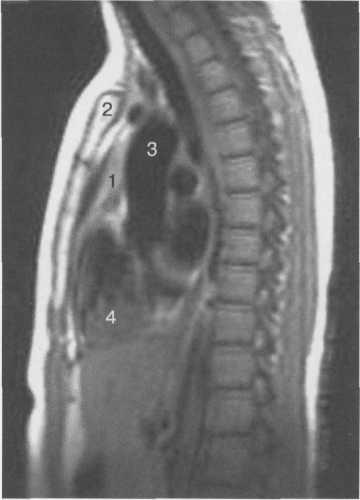
Рис. 9.19. МРТ вилочковой железы, корона......аи плоскость, Т1-ВИ.
Здесь и на рис. 9.20, 9.21:
1 — вилочковая железа; 2 — грудина; 3 — аорта; 4 —
сердце; 5 — легкие.
Рис. 9.20. МРТ вилочковой железы, сагиттальная плоскость, Т1-ВИ.
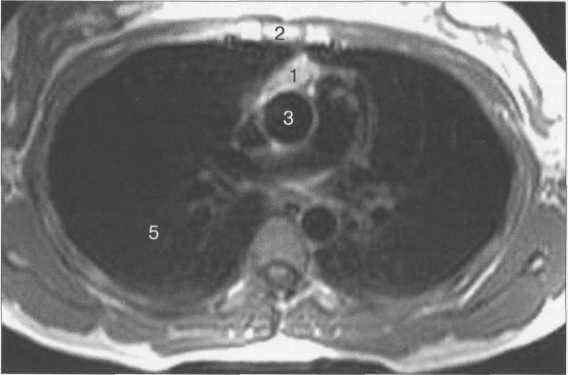
Рис. 9.21. МРТ вилочковой железы, аксиальная плоскость, Т1-ВИ.
192
РЕНТГЕНОАНАТОМИЯ СЕРДЦА
На рентгенограмме грудной клетки в передней проекции оцениваются положение и размеры сердца. Положение сердца зависит от величины угла наклона, образованного длинником сердца и поперечником грудной клетки. Сердце может занимать косое (угол наклона равен 45°), вертикальное (более 45°) и горизонтальное (менее 45°) положение в зависимости от типа строения
грудной клетки и положения диафрагмы. В первые годы жизни сердце у большинства детей занимает горизонтальное положение, к 3 годам оно принимает косое положение, которое сохраняется у большинства взрослых людей. Однако для большого числа подростков и для людей астенического сложения характерно вертикальное положение сердца. У людей гиперстенической конституции положение сердца чаще бывает горизонтальным.
Количественная оценка поперечника сердца проводится с помощью определения сердечно-легочного коэффициента (СЛК) — процентного отношения поперечника сердца к поперечнику грудной клетки, измеренному на уровне правой половины купола диафрагмы.
У новорожденных сердце имеет относительно большую величину, СЛК у них может достигать 58% (рис. 9.22). У более старших детей и у взрослых СЛК составляет 44—48%, для большого числа подростков характерны небольшие размеры сердца (СЛКменее 40%) (рис. 9.23),улюдей пожилого возраста поперечные размеры сердца увеличиваются, СЛК у них, как правило, более 50%.
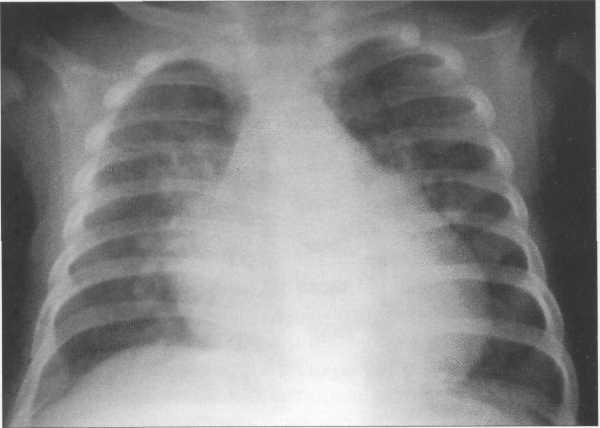
Рис. 9.22. Рентгенограмма грудной клетки ребенка 3 месяцев. Задняя проекция.
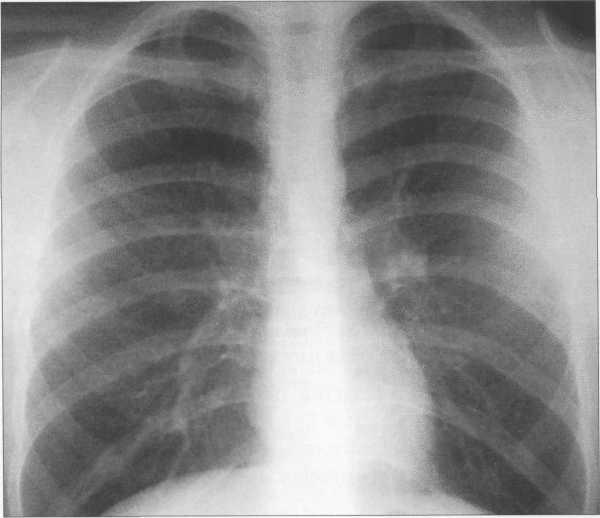
Рис. 9.23. Рентгенограмма грудной клетки подростка. Передняя проекция.
193
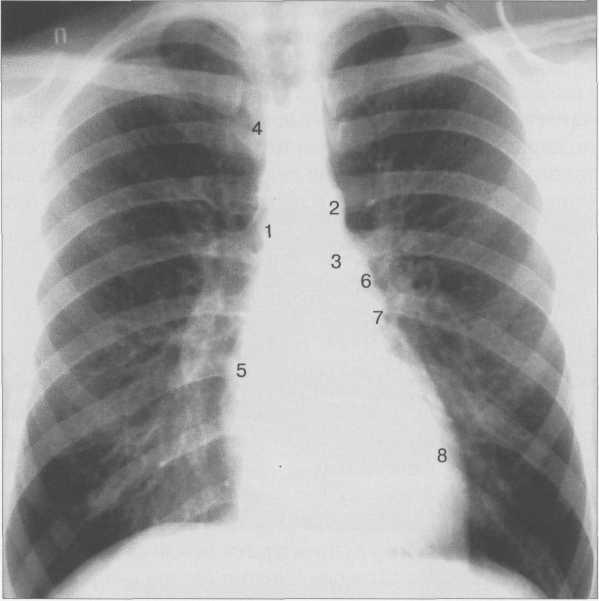
Рис. 9.24. Рентгенограмма грудной клетки. Передняя проекция.
1 — восходящая часть аорты; 2 — дуга аорты; 3 — нисходящая часть аорты; 4— верхняя полая вена; 5 — правое предсердие; 6 — легочный ствол; 7 — ушко левого предсердия; 8 — левый желудочек.
Состояние отдельных полостей сердца и крупных сосудов оценивается с помощью анализа краеобра-зующих дуг сердца (рис. 9.24).
Если сердце занимает косое положение, то '/3 его расположена справа, 2/, — слева; расстояние от правого края позвоночника до наиболее удаленной точки правого контура сердца составляет 15—20 мм.
Правый контур образован двумя дугами: восходящая часть аорты и правое предсердие. Точка их пересечения носит название правого атриовазального угла. Протяженность первой и второй дуг должна быть одинаковой. У новорожденных правый желудочек имеет относительно большие размеры, поэтому протяженность второй дуги больше (см. рис. 9.22).
Левый контур образуют 4 дуги: дуга аорты, легочный ствол, ушко левого предсердия, левый желудочек. В детском возрасте (приблизительно до 7 лет) протяженность дуги легочного ствола преобладает над протяженностью дуги аорты, в дальнейшем протяженность дуг становится одинаковой. У подростков и людей астенического сложения дуга легочного ствола выпрямленная или выпуклая (см. рис. 9.23), у взрослых
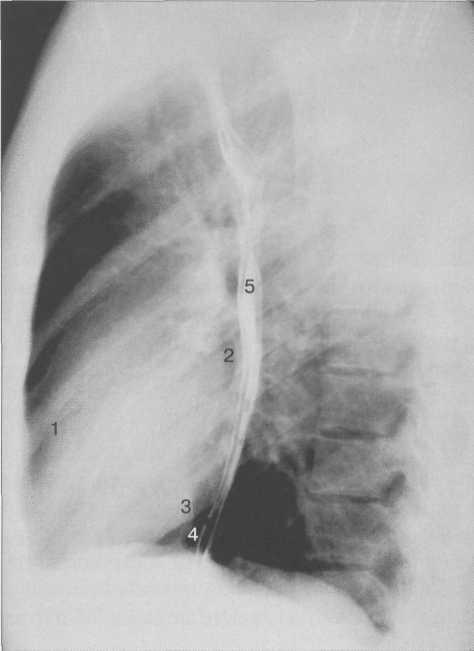
Рис. 9.25. Рентгенограмма грудной клетки. Левая боковая проекция.
1 — правый желудочек; 2 — левое предсердие; 3 — левый желудочек; 4 — нижняя полая вена; 5 — пищевод.
1В4
она, как правило, вогнутая. Левая граница сердца на уровне левого желудочка находится на уровне среднеключичной линии или на 1 см кнутри от нее.
В левой боковой проекции (рис. 9.25) передний контур сердца образован правым желудочком. Задний контур сердца в верхнем отделе образован левым предсердием, которое вплотную прилежит к пищеводу, в нижнем отделе — левым желудочком, кзади от которого виден контур нижней полой вены. Правый желудочек образует с передней грудной стенкой угол, вершина которого находится на уровне наибольшего глубинного диаметра сердца. Протяженность прилегания правого желудочка к передней грудной стенке и левого желудочка к диафрагме должны быть одинаковыми.
УЛЬТРАЗВУКОВАЯ АНАТОМИЯ СЕРДЦА
УЗИ сердца выполняется из следующих стандартных позиций (доступов) датчика:
1) парастернальный доступ — область третьего-четвертого межреберья слева от грудины;
2) верхушечный (апикальный) доступ — зона верхушечного толчка;
3) эпигастральный доступ — область под мечевидным отростком;
4) супрастернальный доступ — югулярная ямка.
Преимущественно используются левый парастернальный и апикальный доступы. Выделяют три основных сечения сердца — продольное, поперечное и четырехкамерное. Из парастернального доступа получают следующие сечения:
— парастернальное продольное;
— парастернальное поперечное на уровне аортального клапана;
— парастернальное поперечное на уровне митрального клапана;
— парастернальное поперечное на уровне папиллярных мышц.
В парастернальном продольном сечении определяются следующие внутрисердечные структуры (рис. 9.26): передняя стенка правого желудочка; полость правого желудочка; межжелудочковая перегородка; полость левого желудочка; задняя стенка левого желудочка; аорта и аортальный клапан; левое предсердие; митральный клапан.
Для получения парастернального поперечного сечения сердце сканируют в плоскости, перпендикулярной первой. В парастернальном поперечном сечении на уровне аортального клапана в центре изображения (рис. 9.27) выявляются корень аорты округлой формы и три створки аортального клапана: справа — левая коронарная, слева вверху — правая коронарная, слева внизу — некоронарная. Над корнем аорты располагается выходной отдел правого желудочка, справа и книзу от него — клапан легочного ствола и легочный ствол. Слева от корня аорты расположены правое предсердие и трехстворчатый клапан, под корнем аорты — левое предсердие и меж-предсердная перегородка.
Для получения парастернального поперечного сечения на уровне митрального клапана сердце сканируют так же, как в предыдущем случае, но центральный ультразвуковой луч отклоняют влево. В этом сечении большую часть изображения (рис. 9.28) занимает левый желудочек, в центре которого визуализируются передняя и задняя створки митрального клапана. В верхней части изображения оказывается часть правого желудочка, между правым и левым желудочками — межжелудочковая перегородка.
Для получения парастернального поперечного сечения на уровне папиллярных мышц сохраняется прежнее положение датчика, но центральный ультразвуковой луч ориентируют несколько
185
книзу. В этом сечении в центре изображения (рис. 9.29) также оказывается левый желудочек, в его полости видны переднелатеральная и заднемедиальная папиллярные мышцы.
Исследование сердца из верхушечного доступа позволяет получить следующие сечения:
— верхушечное четырехкамерное;
— верхушечное пятикамерное;
— верхушечное двухкамерное;
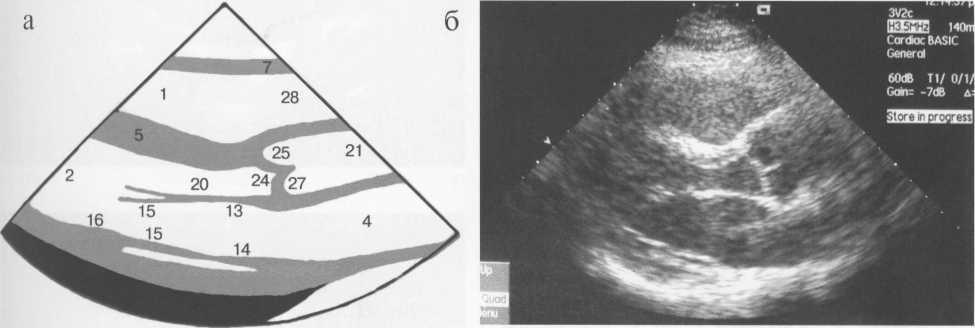
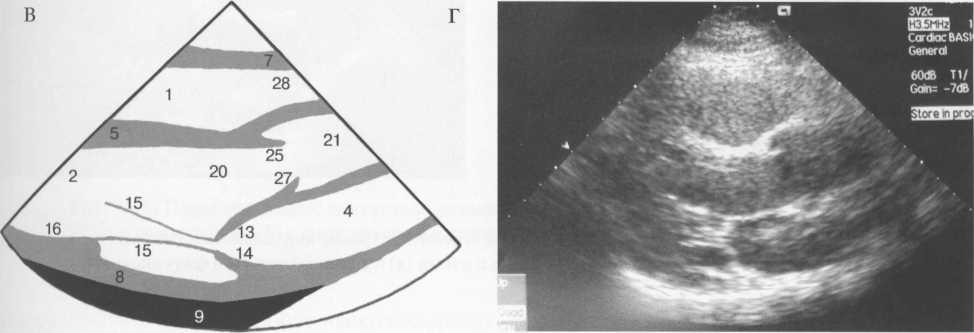
Рис. 9.26. Парастерналыше продольное сечение. Схема (а) и сканограмма (б) в фазу диастолы; схема (в)
и сканограмма (г) в фазу систолы.
Здесь и на рис. 9.27-9.33:
1 — правый желудочек; 2 — левый желудочек; 3 — правое предсердие; 4 — левое предсердие; 5 — межжелудочковая перегородка; 6 — межпредсердная перегородка; 7 — передняя стенка правого желудочка; 8 — задняя стенка левого желудочка; 9 — перикард; 10 — нижняя стенка левого желудочка; 11 — боковая стенка левого желудочка; 12 — митральный клапан; 13 — передняя створка митрального клапана; 14 — задняя створка митрального клапана; 15 — хорды; 16 — папиллярные мышцы; 17 — трехстворчатый клапан; 18 — септальная створка трехстворчатого клапана; 19 — задняя створка трехстворчатого клапана; 20 — выходной отдел левого желудочка; 21 — восходящая часть аорты; 22 — дуга аорты; 23 — нисходящая часть аорты; 24 — клапан аорты; 25 — правая коронарная створка клапана аорты; 26 — левая коронарная створка клапана аорты; 27 — некоронарная створка клапана аорты; 28 — выходной отдел правого желудочка; 29 — легочный ствол; 30 — правая легочная артерия; 31 — клапан легочного ствола; 32 — левая сонная артерия; 33 — левая подключичная артерия.
IBB
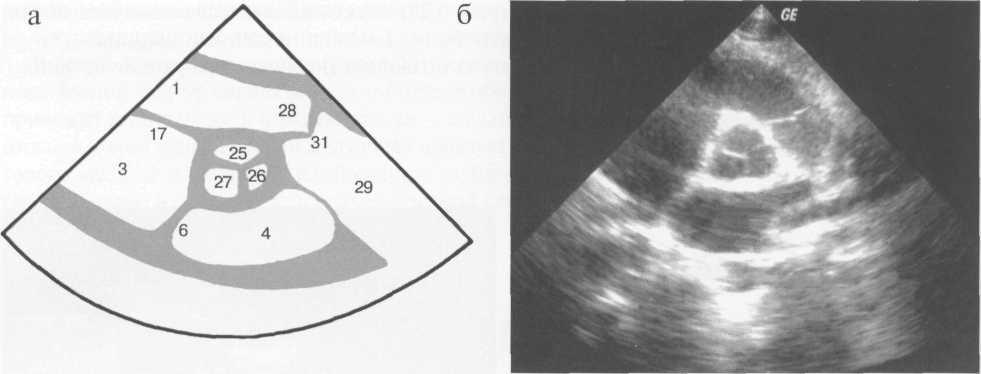
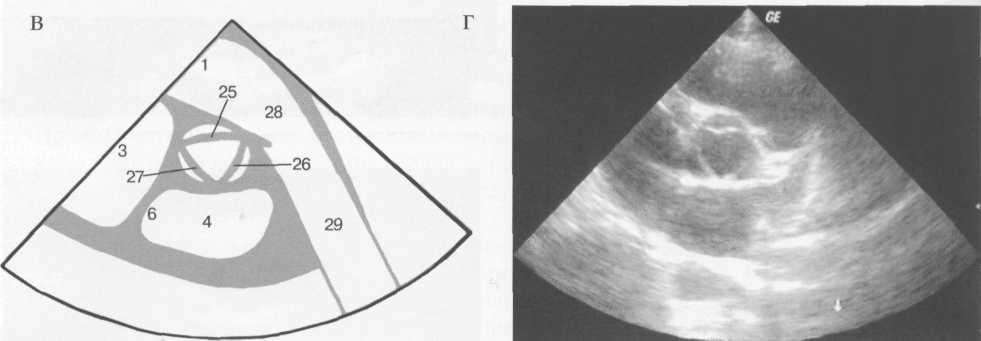
Рис. 9.27. Парастернальное поперечное сечение на уровне аортального клапана. Схема (а) и сканограмма (б) в фазу диастолы; схема (в) и сканограмма (г) в фазу систолы.
— по длинной оси левого желудочка.
Основными являются четырехкамерное и пятикамерное сечения.
Для получения верхушечного четырехкамерного сечения датчик устанавливают точно над областью верхушки сердца, ориентируя центральный ультразвуковой луч вдоль длинника сердца, т. е. вверх и несколько вправо, в сторону основания сердца. При этом плоскость сканирования «рассекает» сердце вдоль его длинной оси и позволяет одновременно увидеть левый желудочек, правый желудочек, межжелудочковую перегородку, левое предсердие, правое предсердие, межпредсердную перегородку, митральный клапан, трехстворчатый клапан (рис. 9.30). Если сечение выполнено правильно, то межжелудочковая перегородка проходит посередине изображения вертикально, межпредсердная перегородка — чуть левее, желудочки сердца располагаются выше на экране, предсердия — под ними, левые камеры — справа, правые — слева, митральный клапан лоцируется на экране на 0,5 см ниже, чем трехстворчатый.
Для получения верхушечного пятикамерного сечения датчик устанавливают над областью верхушки сердца так же, как для верхушечного четырехкамерного сечения, но центральный
107

Рис. 9.28. Парастернальное поперечное сечение на уровне митрального клапана. Схема (а) и сканограмма (б) в фазу диастолы; схема (в) и сканограмма (г) в фазу систолы.
ультразвуковой луч отклоняют несколько вверх. Это сечение позволяет визуализировать выходной отдел левого желудочка, аортальный клапан, начальные отделы восходящей части аорты в центре изображения, на уровне соединения межжелудочковой и межпредсердной перегородок, между передней митральной створкой и септальной створкой трехстворчатого клапана (рис. 9.31). Расположение остальных структур сердца аналогично таковому при верхушечном четырехккамерном сечении.
Эпигастральный доступ применяют у детей и пациентов с эмфиземой легких. Датчик располагают под мечевидным отростком, центральный ультразвуковой луч направляют вверх и влево, плоскость сканирования ориентируют по длинной оси сердца. Сечение, получаемое из этого доступа, называется субкостальным, оно напоминает верхушечное четырехкамерное с несколько иным расположением структур: вверху находятся правые отделы сердца, внизу — левые отделы (рис. 9.32). На изображении визуализируются: правый желудочек, правое предсердие, левый желудочек, левое предсердие, межжелудочковая перегородка, межпредсердная перегородка.
Супрастернальный доступ дает возможность изучать дугу аорты и сосуды, отходящие от нее. Датчик устанавливают в яремную вырезку, центральный ультразвуковой луч направля-
1В8

Рис. 9.29. Парастернальное поперечное сечение на уровне папиллярных мышц.
а — схема; б — сканограмма.
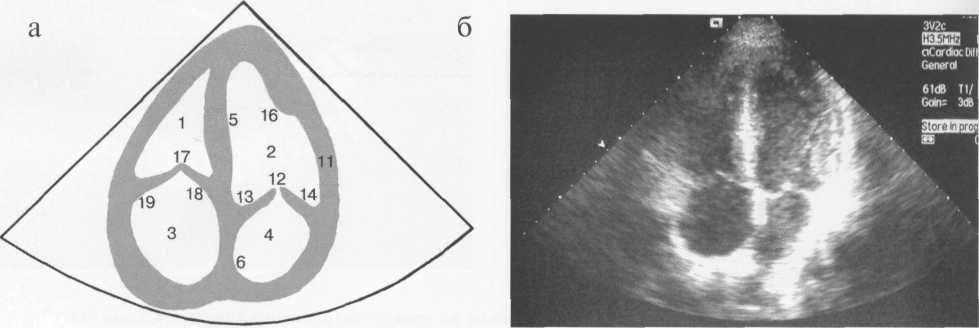
Рис. 9.30. Верхушечное четырехкамерное сечение.
а — схема; б — сканограмма.
ют вниз. На изображении визуализируются восходящая часть аорты, дуга аорты, нисходящая часть аорты, правая легочная артерия, левая сонная артерия, левая подключичная артерия (рис. 9.33).
При эхо кардиографии у детей и подростков часто выявляются дополнительные хорды в левом желудочке, модераторные тяжи в выходном тракте правого желудочка. Клапанный аппарат у детей обладает повышенной эластичностью, часто обнаруживаются пролапсы митрального клапана. У взрослых пациентов намечается тенденция к обеднению хордально-трабеку-лярной системы, снижается эластичность клапанного аппарата сердца. У людей пожилого возраста отмечается преобладание размеров левого желудочка над правым, увеличивается толщина задней стенки левого желудочка, межжелудочковой перегородки. Стенки аорты, полулу-ния аортального клапана выглядят плотными. В старческом возрасте развивается кальциноз кольца аортального и митрального клапанов.
199
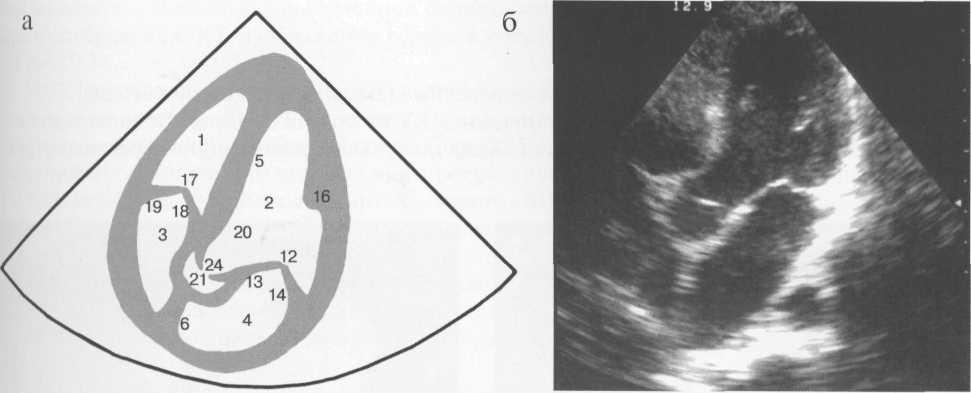
Рис. 9.31. Верхушечное пятикамерное сечение. Схема (а) и сканограмма (б).

Рис. 9.32. Субкостальное сечение. Схема (а) и сканограмма (б).
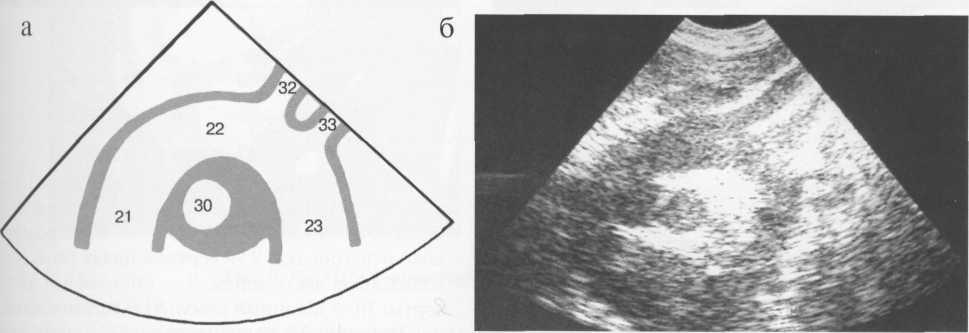
Рис. 9.33. Супрастернальное сечение. Схема (а) и сканограмма (б).
200
КТ АНАТОМИЯ СЕРДЦА
КТ-исследование позволяет получать поперечные (аксиальные) сечения сердца. Стандартная пошаговая КТ и даже спиральная КТ не получили распространения для исследования морфологии и функции сердца. Более тщательный анализ внутрисердечных струк-
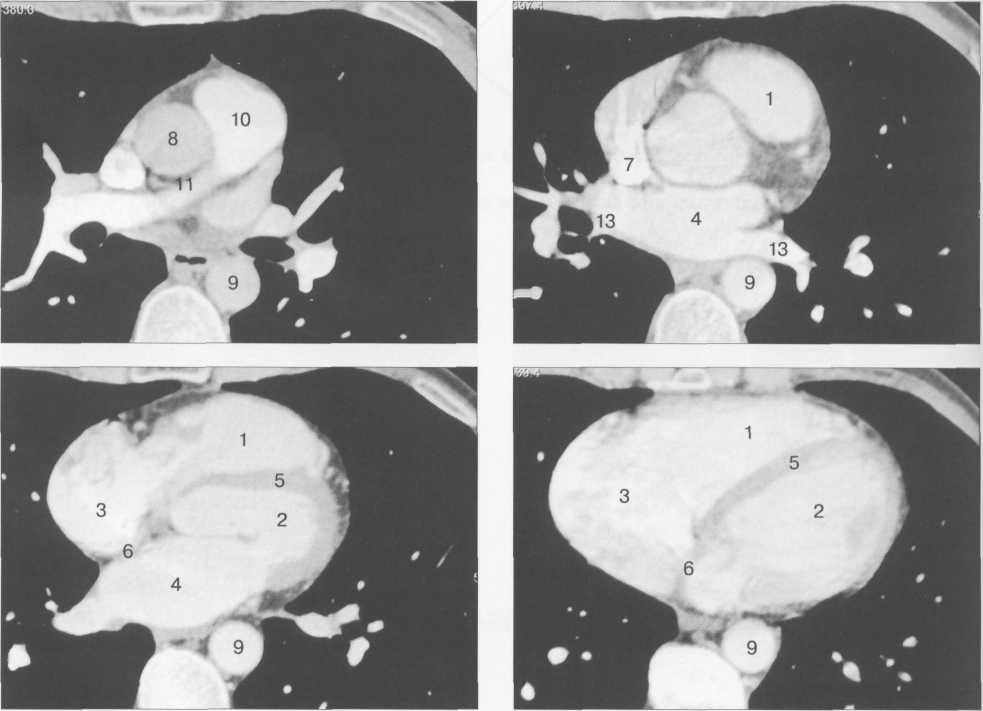
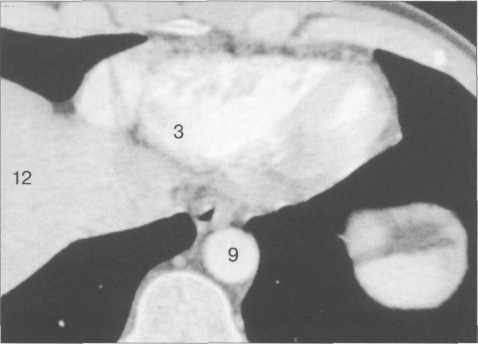
Рис. 9.34. КТ сердца и сосудов.
1 — правый желудочек; 2 — левый желудочек; 3 — правое предсердие; 4 — левое предсердие; 5 — межжелудочковая перегородка; 6 — межпредсер-дная перегородка; 7 — верхняя полая вена; 8 — восходящая часть аорты; 9 — нисходящая часть аорты; 10 — легочный ствол; 11 — правая легочная артерия; 12 — диафрагма; 13 — легочные вены.
201
тур возможен с помощью многослойной спиральной КТ (МСКТ) в условиях внутривенного контрастирования. КТ-изображения сердца и сосудов на различных уровнях представлены на рис. 9.34.
МСКТ в условиях внутривенного болюсного контрастирования позволяет визуализировать коронарные артерии (МСКТ-коронарография). Анализ состояния коронарных артерий выполняется сначала на аксиальных срезах (рис. 9.35). В постпроцессинговой обработке изображений используются различные виды реконструкций: многоплоскостные реформации (MPR), проекция максимальной интенсивности (MIP), трехмерные (VRT) (рис. 9.36).
Наиболее распространенным методом оценки состояния сосудов сердца является селективная катетерная коронарография. Метод заключается в пункции под местной анестезией крупной артерии (чаще всего, бедренной или лучевой), подведении специально сформированного катетера к устью коронарной артерии и селективного болюсного введения контрастирующего вещества последовательно в левую, а затем в правую коронарную артерии.
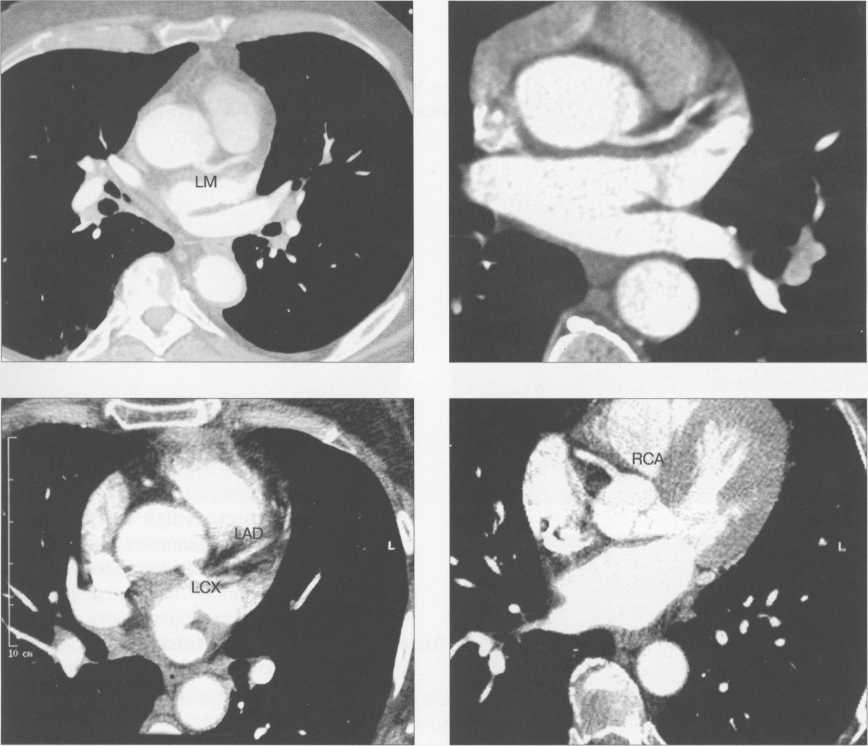
Рис. 9.35. МСКТ-коронарограммы. Поперечные срезы.
Здесь и на рис. 9.36:
LM — ствол левой коронарной артерии, LAD — левая передняя нисходящая артерия, LCX — левая огибающая артерия, RCA — правая коронарная артерия.
202
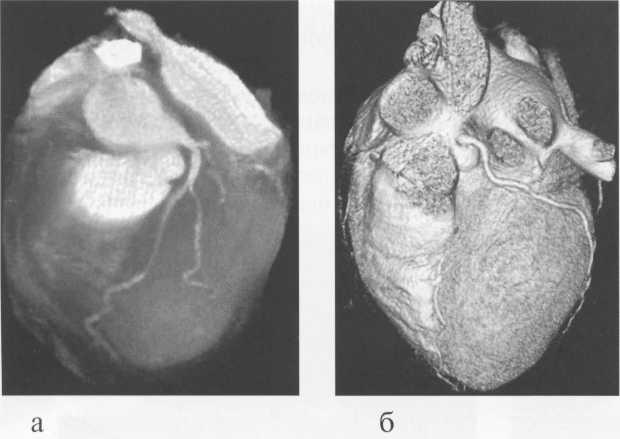
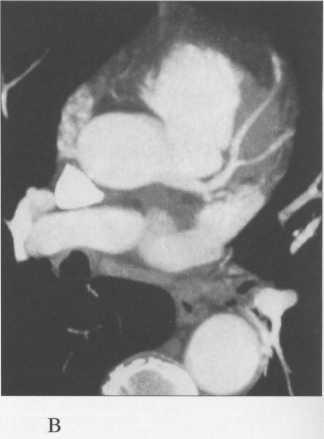
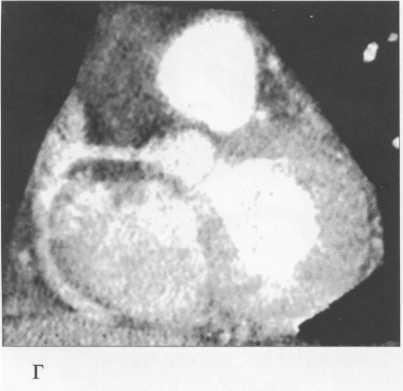
Рис. 9.36. МСКТ-коронарограммы.
а, б — VRT-реконструкции; в — проекция максимальной интенсивности; г — многоплоскостная реформация.
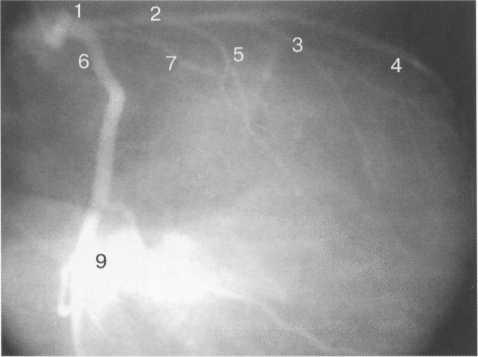
Рис. 9.37. Левая коронарная артерия. Правая косая проекция.
Здесь и на рис. 9.38—9.46:
1 — левая коронарная артерия; 2 — проксимальная треть передней нисходящей артерии; 3 — первая диагональная ветвь передней нисходящей артерии; 4 — дистальная часть передней нисходящей артерии; 5 — септальная ветвь передней нисходящей артерии; 6 — проксимальная часть огибающей артерии; 7 — первая маргинальная ветвь огибающей артерии; 8 — промежуточная артерия; 9 — дистальная часть огибающей артерии; 10 — проксимальная часть правой коронарной артерии; 11 — ветвь синусного узла правой коронарной артерии; 12 — ветвь острого края правой коронарной артерии;
13 — бифуркация правой коронарной артерии;
14 — правая левожелудочковая ветвь правой коронарной артерии; 15 — задняя нисходящая ветвь правой коронарной артерии.
203

Рис. 9.38. Левая коронарная артерия. Переднезад-няя (АР) проекция с краниальным склонением 30°.
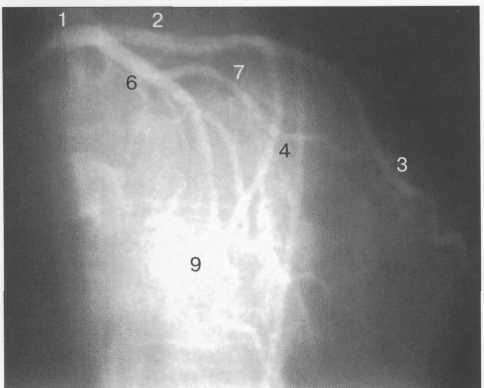
Рис. 9.39. Левая коронарная артерия. Правая косая проекция с краниальным склонением.

Рис. 9.40. Левая коронарная артерия в проекции «паук» — левое каудальное склонение.
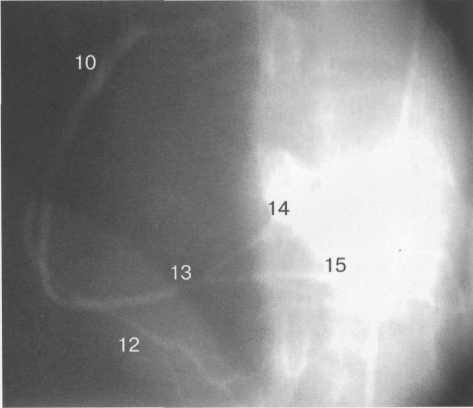
Рис. 9.41. Правая коронарная артерия в левой косой проекции.
Фиксация изображения коронарных артерий производится последовательно в нескольких плоскостях.
На рис. 9.37—9.41 изображены левая и правая коронарные артерии и их ветви при равномерном типе коронарного кровообращения в обычной последовательности проекций.
На следующих рисунках представлены два типа коронарного кровообращения — правый и левый и характеризующиеся неравномерным развитием правой коронарной и огибающей (ветвь левой коронарной артерии) артерий. При левом типе отмечается выраженная периферия огибающей артерии при значительной гипоплазии правой коронарной артерии. При правом типе чаще всего хорошо развита маргинальная ветвь и гипоплазирована основная ветвь огибающей
204
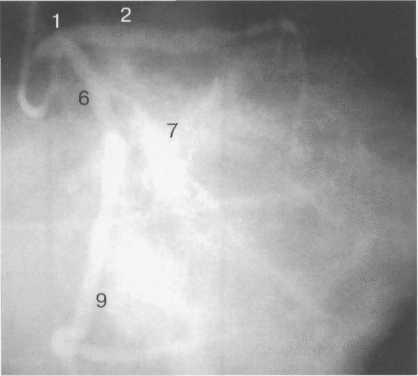
Рис. 9.42. Левая коронарная артерия. Правая косая проекция.
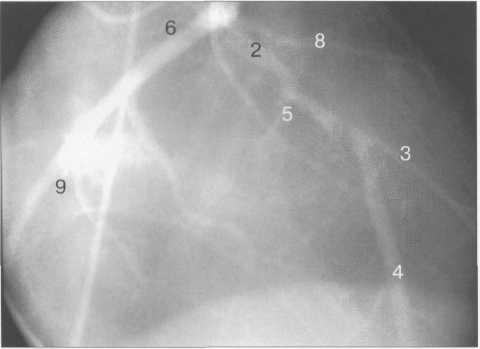
Рис. 9.43. Левая коронарная артерия. Проекция «паук».
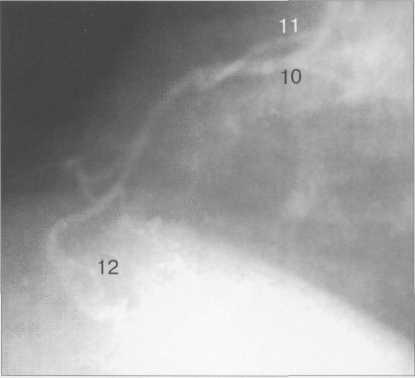
Рис. 9.44. Правая коронарная артерия. Левая косая проекция.
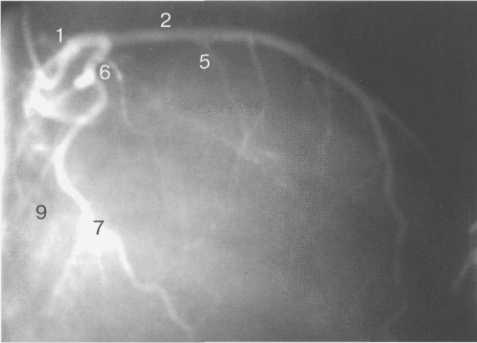
Рис. 9.45. Левая коронарная артерия в правой косой проекции.
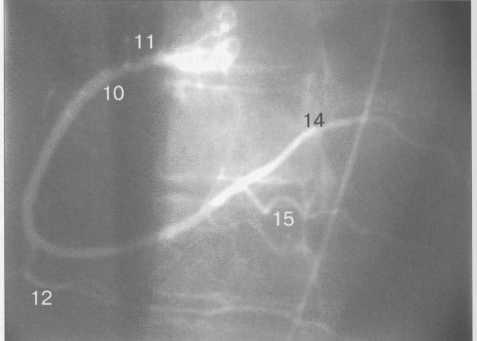
Рис. 9.46. Правая коронарная артерия в переднезадней проекции.
205
артерии. Периферия правой коронарной и, в особенности, правая левожелудочковая ветвь значительно выражены и превосходят огибающую по размерам зоны кровоснабжения.
Рис. 9.42-9.44 — левый тип коронарного кровообращения.
Рис. 9.45 и 9.46 — правый тип коронарного кровообращения.
МРТ АНАТОМИЯ СЕРДЦА
МРТ позволяет получать изображения сердца в поперечной (аксиальной), фронтальной (корональной) и сагиттальной плоскостях (ортогональные сечения). Поскольку анатомические оси сердца и магистральных сосудов (за исключением аорты в нисходящем отделе и по-
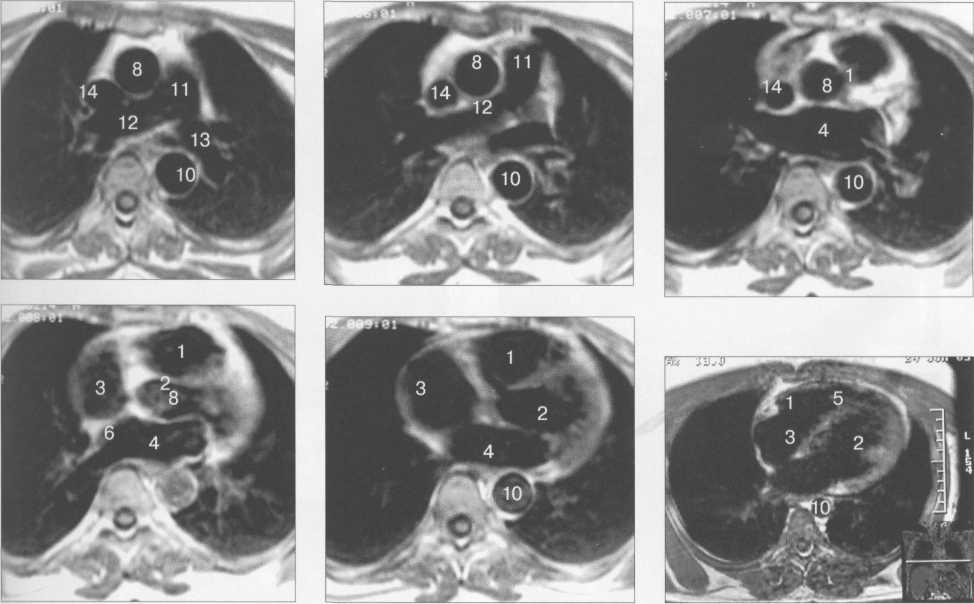
Рис. 9.47. МРТ сердца. Аксиальная плоскость.
Здесь и на рис. 9.48—9.52:
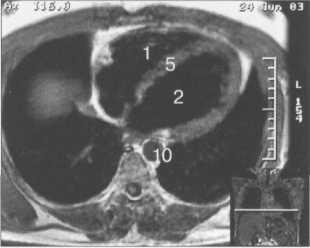
I — правый желудочек, 2 — левый желудочек, 3 — правое предсердие, 4 — левое предсердие, 5 — межжелудочковая перегородка, 6 — межпредсердная перегородка, 7 — задняя стенка левого желудочка, 8 — восходящая часть аорты, 9 — дуга аорты, 10 — нисходящая часть аорты, 11 — легочный ствол, 12 — правая легочная артерия. 13 — левая легочная артерия, 14 — верхняя полая вена, 15 — нижняя полая вена, 16 — трахея.
206
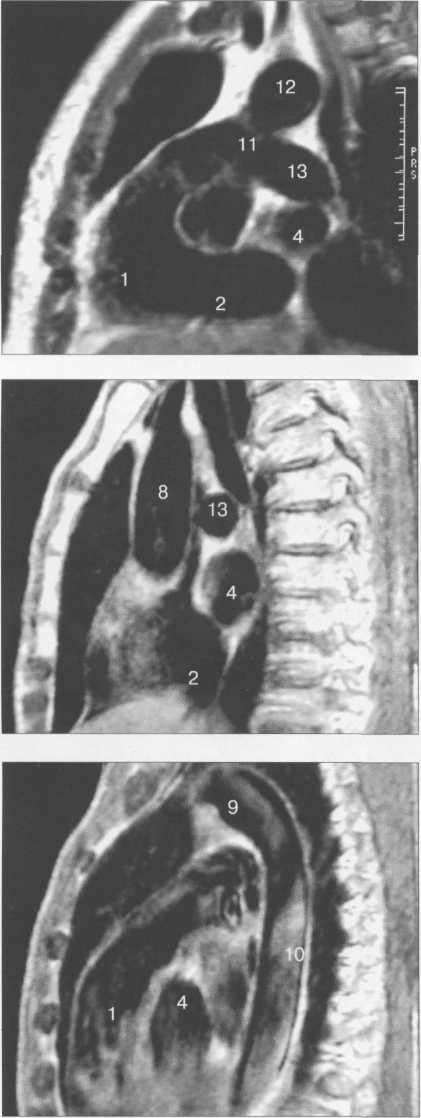
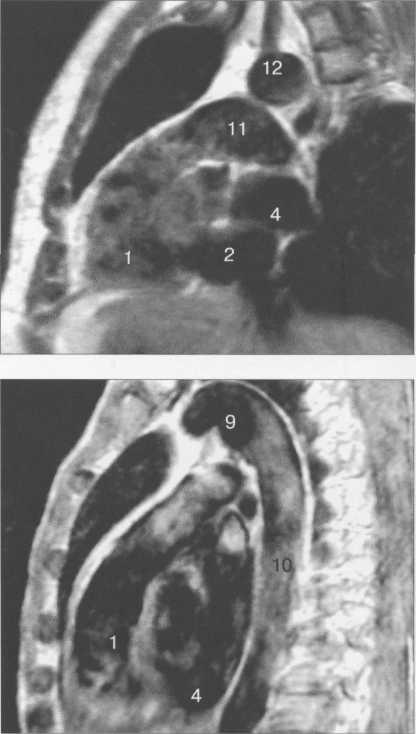
Рис. 9.48. MPT сердца. Сагиттальная плоскость.
лых вен) не совпадают со стандартными ортогональными плоскостями исследования, общепринятыми при исследованиях других органов и систем организма, для МРТ-исследования сердечно-сосудистой системы разработаны дополнительные наклонные срезы (двухкамерное сечение, четырехкамерное сечение, сечение по короткой оси левого желудочка).
207
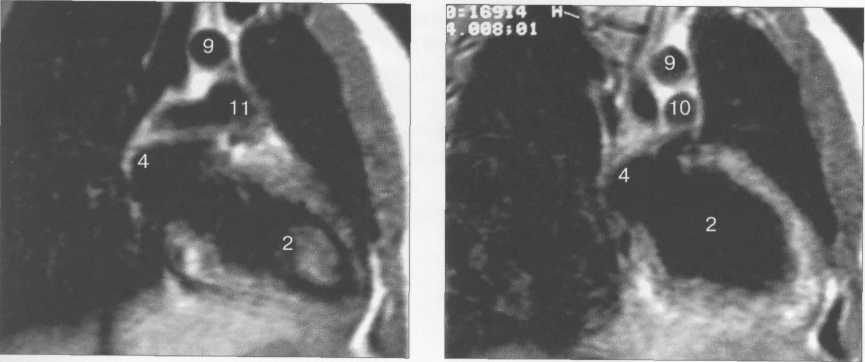
Рис. 9.49. МРТ сердца. Двухкамерные сечения.
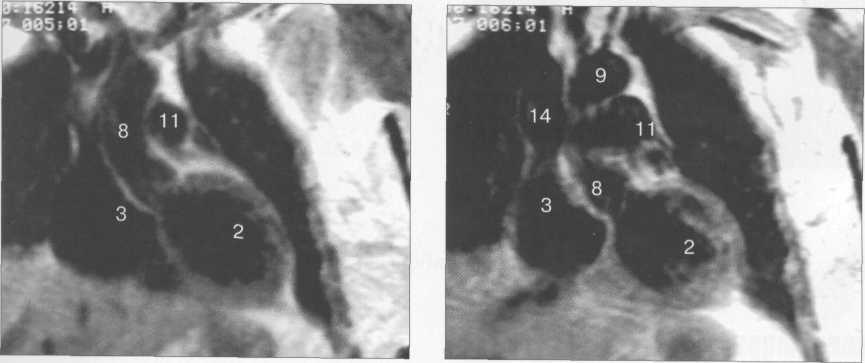
Рис. 9.50. МРТ сердца. Фронтальные сечения.

Рис. 9.51. МРТ сердца. Сечения по короткой оси левого желудочка.
208
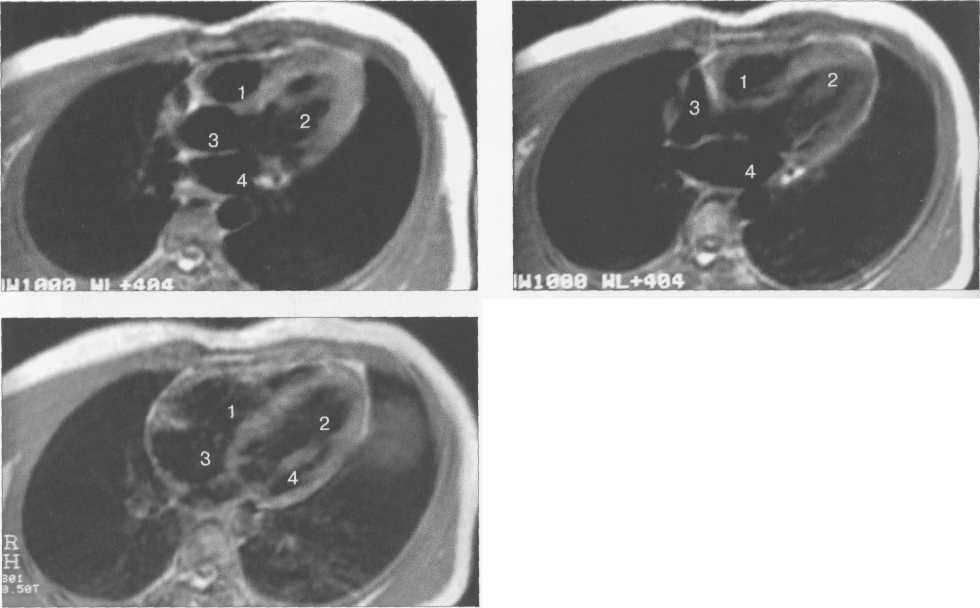
Рис. 9.52. МРТ сердца. Четырехкамерные сечения.
На рис. 9.47—9.52 представлены Т1-ВИ наиболее часто используемых МР-сечений сердца.
