
51-120
.pdf
3. КРОВОТЕЧЕНИЕ. ПЕРЕЛИВАНИЕ КРОВИ.
51.Методы определения количества потерянной крови (визуальный, весовой, по индексу Альговера).
Индекс Альговера-Брубера - отношение частоты сердечных сокращений к систолическому артериальному давлению. В норме он равен 0,5. Увеличение индекса на каждую 0,1 соответствует потери крови 0,2 л. Погрешность метода составляет 15%.
Определение объема кровопотери основано на отношении частоты пульса к уровню систолического АД. Нормальное отношение (индекс Альговера) равно примерно 0,5 PS/АД = 60/120.
-при индексе, равном 1 (PS/АД = 100/100), объем кровопотери составляет 20 % ОЦК, что соответствует 1 – 1,2 л у взрослого человека;
-при индексе, равном 1,5 (PS/АД = 120/80), объем кровопотери составляет 30 – 40 % ОЦК, что соответствует 1,5 – 2 л у взрослого человека;
-при индексе, равном 2 (PS/АД = 120/60), объем кровопотери составляет 50 % ОЦК, то есть более 2,5 л крови. Метод определения кровопотери по удельному весу крови (по Ван Слайку). Удельный вес крови определяют с помощью набора пробирок, в которых находится раствор медного купороса в различных разведениях.
Исследуемую кровь последовательно капают в растворы. Удельный вес того разведения, в котором капля не тонет и задерживается на некоторое время, и считается равным удельному весу крови. Объем кровопотери определяется по формуле: Vкр = 37 x (1,065 – x), где Vкр – объем кровопотери, х – определенный удельный вес крови, а также по формуле Боровского с учетом величины гематокрита и вязкости крови. Эта формула несколько отличается для мужчин и женщин. ДЦКм = 1000 x V + 60 x Ht – 6700; ДЦКж = 1000 x V + 60 x Ht – 6060, где ДЦКм – дефицит циркулирующей крови для мужчин, ДЦКж – дефицит циркулирующей крови для женщин, V – вязкость крови, Ht – гематокрит. Единственным недостатком этой формулы можно считать некоторую неточность определяемых с ее помощью величин в ранний период после кровопотери, когда еще не произошло компенсаторного разведения крови (гемодилюции). В результате этого происходит занижение объемов кровопотери.
К визуальным методам определения объема кровопотери у пострадавших с открытыми и закрытыми переломами костей и раненых с огнестрельными повреждениями относятся методы, предложенные Сlаrк(1951)и Grant (1951).
Определение кровопотери при закрытых и открытых переломах. (С, 1951)
Голень - 0,5-1 литр; Бедро - 0,5 - 2,5 литра;
Таз, заднее полукольцо - до 2-3 литров; Таз, переднее полукольцо - до 0,8 литра.
У раненых с огнестрельными повреждениями для определения объема кровопотери предложено учитывать размер раны, измеряя ее открытой кистью. Считается, что площадь раны размером с кисть соответствует потере 500 мл крови. Стопа, коленный сустав и предплечье примерно равны по объему и представляют 2-3 кратный объем кисти каждый, а бедро - в 10-12 раз больше кисти. Данный метод абсолютно не годится при повреждениях и ранениях груди и живота.
Определение кровопотери по размеру раны. (Grant, 1951)
Одна кисть - 10% ОЦК; две кисти - 20% ОЦК; три кисти - 30% ОЦК; четыре кисти - 40% ОЦК.
52. Диагностика кровотечения в плевральную полость (анамнез, жалобы, объективный, лабораторные данные, специальные методы исследования).
Гемоторакс — скопление крови в плевральной полости.
Кровотечения в плевральную полость (гемоторакс) обычно являются результатом закрытой травмы с повреждением паренхиматозных органов: легких. Следует иметь в виду, что пострадавшие по разным причинам иногда отрицают травму или не помнят о ней. Причинами также может быть повреждение межреберных
артерий, внутренней грудной артерии или аорты при переломах ребер и травмах грудной клетки. Ятрогенный: послеоперационные кровотечения, пункции. Геморрагические выпоты: мезотелиома ппевры, эмболия легких, инфаркт.
Проявления малого гемоторакса минимальны: боль в зоне травмы, незначительное ограничение объема дыхания. При среднем гемотораксе появляются кашель и одышка, более выраженная боль в грудной клетке, бледность кожных покровов. Большой и нарастающий гемоторакс сопровождается признаками внутреннего кровотечения: слабостью, мельканием мушек перед глазами, холодным липким потом, одышкой, тахикардией, гипотонией. Иногда развивается геморрагический шок.
Пострадавшие жалуются на резкую слабость, стеснение и боли в груди. Общее состояние больного тяжелое. Отмечается резкая бледность кожи и видимых слизистых оболочек. Пульс частый, слабого наполнения, выраженная гипотензия. Определяются притупление перкуторного звука, соответствующее уровню крови в плевральной полости, ослабление и отсутствие дыхательных шумов на стороне повреждения, ослабление или отсутствие голосового дрожания.
Диагноз гемоторакса подтверждается данными рентгенологического исследования и плевральной пункцией. Лечение малого и среднего гемоторакса осуществляется плевральными пункциями, при развитии большого гемоторакса показана экстренная торакотомия с перевязкой сосуда или ушиванием раны легкого.

Общий анализ крови: падение количества эритроцитов, гемоглобина, гематокрита.
Пункция плевральной полости в УП-УШ межреберьяхпри гемотораксе.
При рентгенологическом исследовании грудной клетки определяется затемнение с горизонтальным уровнем жидкости в соответствующем гемитораксе. В случае скопления крови в заднем ребернодиафрагмальном синусе она выявляется при полипозиционном исследовании. Кровь может равномерно распределяться над диафрагмой, создавая впечатление высокого расположения купола. Область затемнения изменяется на свою ширину на латетороскопе, а также в зависимости от акта дыхания (симптом Прозорова): при вдохе объем ее увеличивается из-за расширения грудной клетки.
В диагностике гемоторакса информативны УЗИ плевральной полости, торакоскопия.
Различают неотложные и отсроченные торакоскопии при травме грудной клетки. Неотложная торакоскопия выполняется в сроки до 24 ч с момента повреждения. Показаниями к проведению тораскопии являются:
1)проникающие ранения грудной клетки ниже VII ребра (для исключения возможности торакоабдоминальных ранений);
2)проникающие ранения проекции сердца и крупных сосудов;
3)закрытая травма грудкой клетки с кровопотерей более 1 литра в сутки, обнаруженной при торакоцентезе или дренировании плевральной полости;
4)свернувшийся гемоторакс;
5)пневмоторакс.
Торакоскопия противопоказана при: 1) геморрагическом шоке; 2) тампонаде сердца; 3) облитерации плевральной полости.
Следует цметь в виду, что для проведения дифференциального диагноза между гемотораксом и продолжающимся кровотечением в плевральную полость может быть использована проба Рувилуа — Грегуара. Сущность пробы состоит в том, что кровь, полученная при пункции из плевральной полости у больных с продолжающимся кровотечением, сворачивается в течение 1 — 3 мин, а при остановившемся кровотечении теряет эту способность (гемолизирована).
53. Диагностика кровотечения в брюшную полость (анамнез, жалобы, объективно, лабораторные данные, специальные методы исследования).
Кровотечения в брюшную полость (гемоперитонеум)
Травматический гемоперитонеум возникает при тупых травмах живота (ударах, падениях, ДТП, сдавлении), проникающих (огнестрельных, ножевых) ранениях живота, интраоперационной травме. При этом чаще всего повреждаются паренхиматозные органы – печень, селезенка, поджелудочная железа, а также сосуды, проходящие в связках, складках брюшины, брыжейках кишок, сальнике. Повреждение внутренних органов костными отломками может наблюдаться при переломе нижних ребер.
Нетравматический гемоперитонеум встречается при внематочной беременности,апоплексии яичника, разрыве аневризмы аорты, гемангиоме печени, заболеваниях, приводящих к снижению свертываемости крови (механической желтухе, малярии, болезнях крови, геморрагических диатезах), длительной терапии фибринолитиками и антикоагулянтами. В хирургической практике гемоперитонеум может развиваться в результате повреждения органов при проведении инвазивной диагностики (ангиографии, пункционной биопсии), прорезывания или соскальзывания операционных лигатур после операций резекции желудка, аппендэктомии, грыжесечения, гемиколэктомии, холецистэктомии, надвлагалищной ампутации матки,нефрэктомии, спленэктомии, резекции печени и др.
Симптомы характерны для внутреннего кровотечения (слабость, головокружение, холодный пот, тахикардия, артериальная гипотензия, коллапс). При профузном кровотечении может быть боль в животе.
При кровотечении в брюшную полость (haemoperitoneum) - вздутие живота, ослабление перистальтики, притупление перкуторного звука в отлогих местах передней брюшной стенки, а иногда и симптомы раздражения брюшины.
Клинические проявления гемоперитонеума определяются характером повреждения, интенсивностью внутрибрюшного кровотечения и величиной кровопотери.
Внезапно возникающий гемоперитонеум сопровождается признаками геморрагического шока и локальными симптомами. Острая кровопотеря проявляетсяголовокружением, потемнением в глазах, бледностью кожных покровов и видимых слизистых, холодным потом, жаждой, адинамией, обморочным состоянием, иногда – двигательным возбуждением. Объективно определяется тахикардия (120-140 уд. в мин.) с пульсом слабого наполнения, артериальная гипотония.
Острая резкая боль в брюшной полости может носить локальный или диффузный, разлитой характер; при раздражении кровью диафрагмальной брюшины иррадиирует в надплечье и лопатку. Нарастающий или массивный гемоперитонеум может сопровождаться увеличением объема живота; иногда (обычно у детей) – синюшностью пупка, сквозь который просвечивает кровь. При гемоперитонеуме наблюдается, так называемый, симптом «ваньки-встаньки», когда пациент стремится занять сидячее положение, уменьшающее боль в животе.
При осмотре пациента обращают внимание на признаки травмы – ссадины, гематомы в области передней брюшной стенки. При гемоперитонеуме в ходе поверхностной пальпации определяется мягкий, умеренно болезненный живот, ограниченно участвующий в акте дыхания, положительный перитонеальный симптом Щеткина-Блюмберга, растяжение передней брюшной стенки и ригидность ее мышц.
Глубокая пальпация позволяет выявить резкую болезненность в области травмы или поврежденного органа. При перкуссии живота отмечается притупление перкуторного звука, болезненность, при аускультации – ослабление или отсутствие кишечных шумов.
Пальцевое ректальное исследование при гемоперитонеуме позволяет определить нависание передней стенки прямой кишки. Данные гинекологического исследования характеризуются выявлением уплощения сводов влагалища, их болезненности, нависания заднего свода. При внематочной беременности важное диагностическое значение приобретает проведение пункции заднего свода влагалища (кульдоцентеза).
В лабораторных анализах крови при гемоперитонеуме выявляются признаки кровотечения – снижение уровня гематокрита, нарастающее уменьшение количества эритроцитов и гемоглобина.
С помощью УЗИ органов малого таза, УЗИ брюшной полости и ретроперитонеального пространства диагностируется наличие анэхогенной жидкости или организованных гематом в брюшной полости.
Обзорная рентгенография брюшной полости также позволяет выявить наличие свободной жидкости, провести дифференциальную диагностику гемоперитонеума с гематомой передней брюшной стенки, забрюшинной гематомой и перфоративной язвой желудка.
Окончательная диагностика гемоперитонеума производится с помощью пункции брюшной полости и введения «шарящего» катетера либо лапароскопии.
54. Какие показатели в динамике используются в диагностике продолжающегося внутреннего
кровотечения.
Признаками продолжающегося кровотечения являются нарастающая слабость, появление сонливости, жажда, головокружение, ухудшение зрения в виде мелькания «мушек», пелены перед глазами. Пострадавший жалуется на холод даже при теплой погоде. Часто наблюдается тошнота. Кожные покровы бледнеют, слизистые губ становятся синюшными и сухими, язык сухой. Могут отмечаться обмороки, а при массивной и быстрой кровопотере — помрачение сознания. Пульс учащается и становится слабого наполнения и напряжения. Артериальное давление прогрессивно снижается. Появляется одышка.
Эти симптомы говорят о развитии у пострадавшего геморрагического шока на фоне кровопотери.
55.Диагностика гемартроза (анамнез, жалобы, объективно, лабораторные данные, специальные методы исследования).
В анамнезе: внезапное появление болив суставе после небольшой травмы или в отсутствие травмы; сильная боль в покое и при нагрузке, анталгическая походка или невозможность ходить; в анамнезе геморрагические диатезы или прием антикоагулянтов.
Больной предъявляет жалобы на отек и боли в области левого коленного сустава, синяки на коже.
При осмотре сустава контуры его сглажены, выбухание жидкости наблюдается по боковым поверхностям связки надколенника. Даже при небольшом выпоте видны две выпуклости, располагающиеся по обе стороны надколенника и связки надколенника. Это особенно заметно при сгибании голени, когда жидкость выжимается мыщелками бедра и большеберцовой кости в передний отдел сустава (симптом Хаджистамова).
Кровотечение в полость сустава (haemartrosis) проявляется увеличением сустава в объёме, резкой болезненностью, нарушением функций.
Диагностируется гемартроз при помощи рентгенографии в двух проекциях, анализа жидкости, полученной при пункции, а также магнитно-резонансной томографии, которая выявит наличие повреждения отдельных частей сустава и покажет соотношение в суставе мягких тканей.
При гемартрозе обязательно проводят пункцию сустава.
56.Основные компенсаторные механизмы при острой кровопотере.
Вследствие истечения крови из сосудистого русла в организме больного возникает гиповолемия - снижение объёма циркулирующей жидкости. В ответ на это включаются определённые компенсаторноприспособительные механизмы:
•веноспазм;
•приток тканевой жидкости;
•тахикардия;
•олигурия;
•гипервентиляция;
•периферический артериолоспазм.
Механизм сосудистых изменений связан с рефлекторной реакцией, начинающейся с волюмо-, баро- и хеморецепторов сосудов. Большую роль при этом играет стимуляция симпато-адреналовой системы. Раздражение волюморецепторов сердца и крупных сосудов приводит к активации структур гипоталамуса, а затем гипофиза и надпочечников. Схема активации симпато-адреналовой системы представлена на рис. 5-1.
Веноспазм
Вены - основная ёмкостная часть сосудистого русла, в них находится 70-75% ОЦК. Развивающийся при кровопотере веномоторный эффект (повышение тонуса вен) компенсирует потерю до 10-15% ОЦК. При этом венозный возврат к сердцу практически не страдает.
Приток тканевой жидкости
Вследствие гиповолемии, а также из-за развивающегося впоследствии симптома малого сердечного выброса и спазма артериол снижается гидростатическое давление в капиллярах, что приводит к переходу в них межклеточной жидкости. Такой механизм в первые 5 мин при кровопотере может обеспечить приток в сосуды до 10-15% ОЦК. Таким образом развивается гемодилюция, следующая за непродолжительной гемоконцентрацией. Основными показателями степени гемодилюции являются удельный вес крови, гематокрит, уровень гемоглобина и количество эритроцитов. Именно эти показатели используют в клинике при оценке объёма и тяжести кровопотери.
Развивающаяся при острой кровопотере аутогемодилюция оказывает следующие эффекты:
•компенсирует гиповолемию;
•улучшает реологические свойства крови;
•способствует вымыванию из депо эритроцитов и восстанавливает кислородную ёмкость крови.
К физиологическим депо организма относят нефункционирующие капилляры (90% всех капилляров), в основном это капиллярная сеть скелетной мускулатуры, а также печень (депонируется до 20% ОЦК) и селезёнка (до 16% ОЦК).
При острой кровопотере транскапиллярное перемещение жидкости может достичь половины или трети объёма внеклеточной жидкости, т.е. 4-7 л. По составу межклеточная жидкость отличается от крови отсутствием форменных элементов и низким содержанием белков. Поэтому, несмотря на быстрое восполнение ОЦК, качественный её состав восстанавливается постепенно, что представлено в табл. 5-1.
Тахикардия
Развитие гиповолемии приводит к снижению венозного притока к сердцу и, соответственно, сердечного выброса. Развивающаяся тахикардия, связанная с воздействием симпато-адреналовой системы, определённое время позволяет поддерживать минутный сердечный объём на нормальном уровне.
Олигурия
При гиповолемии происходит стимуляция секреции антидиуретического гормона гипофиза и альдостерона. Это приводит к увеличению реабсорбции воды, задержке ионов натрия и хлора, развитию олигурии.
Гипервентиляция
Сначала приспособительная гипервентиляция направлена на увеличение присасывающего действия грудной клетки и компенсаторное увеличение притока крови к сердцу. Затем её развитие во многом связано с метаболическими изменениями в органах и тканях и нарушением кислотно-щелочного равновесия.
Периферический артериолоспазм
Спазм периферических артерий - переходный этап между компенсаторными и патологическими реакциями при кровопотере, важнейший механизм поддержания системного АД и кровоснабжения головного мозга, сердца и лёгких. В тех случаях, когда указанные компенсаторные механизмы достаточны для поддержания
нормального ОЦК и кровотечение останавливается, постепенно нормализуется состояние всех органов и систем. Если объём кровопотери превосходит компенсаторные возможности организма, возникает комплекс патологических расстройств.
57.Препараты для восстановления ОЦК и кислородной емкости крови, их характеристика.
Известен способ восстановления ОЦК путем парентерального введения крови и плазмозамещающих растворов (Н.И.Кочетыгов. Кровезаменители при кровопотере и шоке. Л. 1984). Недостатком способа, выбранного в качестве прототипа, является то, что применение кровезаменителей не приводит к восстановлению ОЦК при шоке из-за выхода кровезаменителей в межклеточное пространство. Поэтому для поддержания ОЦК на субнормальном уровне при тяжелых травмах приходится вводить плазмозаменители в большом объеме (от 11 до 33 л в первые сутки после травмы), что чревато осложнениями, в частности отеком легких (Schmit-Neuerburg K. P. Holter H.W. Therapeunische Prioritaten beim Politrauma mit Beckenwerletzung Langenbeck Arch. Chir. 1983, 361, S.189-195). Надежное восстановление ОЦК с помощью инфузионной терапии происходит на 1-3 сутки после травмы, поскольку именно в это время начинают активно функционировать механизмы восстановления ОЦК за счет собственных резервов организма (внесосудистой жидкости и форменных элементов крови) и создаются условия для удержания жидкости в сосудистом русле.
В способе восстановления ОЦК путем введения лекарственного препарата не позднее чем за 1 ч до кровопотери вводят внутримышечно лактин в дозе от 3 до 7 Ед/кг массы тела, или не позднее 1,5 ч после кровопотери вводят внутривенно лактин в дозе от 30 до 50 Кд/кг массы тела.
Эффект стимуляции лактином, введенным до кровопотери, восстановления ОЦК установлен на наркотизированных нембуталом (40 мг/кг) 8-ми котах, которым вводили в/м лактин в дозе от 3 до 7 Ед/кг в 5 мл физиологического раствора (для растворения лактина) за 1 ч кровопотери. Через 1 ч после инъекции лактина выпускали кровь из сонной артерии в объеме 2% массы тела в течение 8-10 мин, ОЦК определяли с помощью разведения в крови красителя Т-1824 перед введением лактина, спустя 1 ч после его введения и далее через каждый час в течение 5 ч после кровопотери. Кровь для исследований по 0,8 мл забирали до инъекции красителя и через 10, 13,16 мин после инъекции. Концентрацию красителя в плазме крови определяли на спектрофотометре,
рассчитывая среднюю концентрацию для 3-х проб. Котам контрольной группы (n=7) в/м вводили 5 мл физиологического раствора.
В клинических условиях применение лактина позволяет восстановить ОЦК до физиологического уровня в течение 4-5 ч и уменьшить объем инфузионной терапии. Приводим данные об эффективности восстановления ОЦК у пострадавших с кровопотерей и шоком, получавшим инфузионную терапию с лактином в различной дозировке.
58. Перечислите методы временной остановки кровотечения.
Способы временной остановки кровотечения по своей природе являются механическими. Применяют максимальное сгибание или возвышенное положение конечности, давящую повязку, пальцевое прижатие артерий, наложение жгута, тампонаду раны, наложение зажима на кровоточащий сосуд, временное шунтирование.
Максимальное сгибание конечности
Метод эффективен при кровотечении из сосудов бедра (максимальное сгибание в тазобедренном суставе), голени и стопы (максимальное сгибание в коленном суставе), кисти и предплечья (максимальное сгибание в локтевом суставе) (рис. 5-6).
Показания
Максимальное сгибание конечности применяют при артериальном кровотечении, а также при любом массивном кровотечении из ран конечностей. Метод менее надёжен, чем использование кровоостанавливающего жгута (см. ниже), но в то же время и менее травматичен. Максимальное сгибание в локтевом суставе часто применяют для остановки кровотечения после пункции локтевой вены (внутривенные инфузии, забор крови для исследований).
Рис. 5-6. Максимальное сгибание конечности
Возвышенное положение конечности
Метод крайне прост - необходимо поднять повреждённую конечность. Используют при венозном или капиллярном кровотечении, особенно из ран нижних конечностей.
Давящая повязка Показания
Давящую повязку применяют при умеренном кровотечении из мелких сосудов, венозном или капиллярном кровотечении. Указанный способ - метод выбора при кровотечении из варикозно расширенных вен нижних конечностей. Давящая повязка может быть наложена на рану с целью профилактики кровотечения в раннем послеоперационном периоде (после флебэктомии, секторальной резекции молочной железы, мастэктомиии и др.). Для применения этого простого способа необходим только перевязочный материал.
Техника
На рану накладывают несколько стерильных салфеток (сверху иногда формируют валик) и туго бинтуют. Перед наложением повязки на конечность необходимо придать ей возвышенное положение. Повязку следует накладывать от периферии к центру.
Пальцевое прижатие артерий
Это достаточно простой метод, не требующий каких-либо вспомогательных предметов. Основное его достоинство - максимально быстрое выполнение, недостаток - эффективность только в течение 10-15 мин, т.е. кратковременность.
Показания
Показание к пальцевому прижатию артерий - артериальное или массивное кровотечение из соответствующего артериального бассейна. Метод важен в экстренных ситуациях, для подготовки к применению другого способа гемостаза, например, наложения жгута.
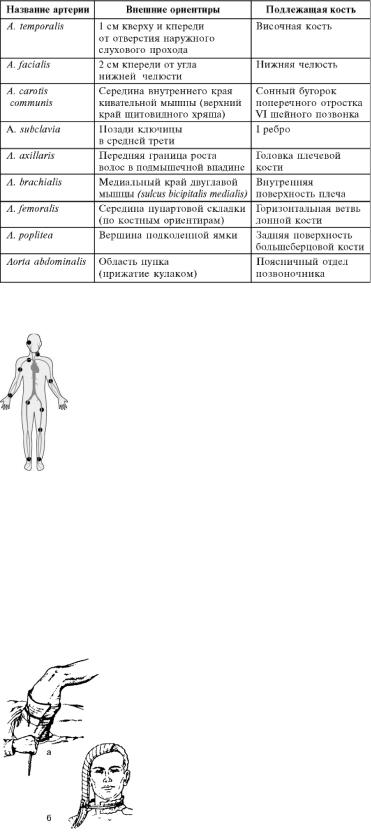
Точки прижатия магистральных сосудов
В табл. 5-7 представлены названия основных артерий, внешние ориентиры точки их прижатия и костные образования, к которым прижимают артерии.
На рис. 5-7 представлены основные точки прижатия магистральных артерий, которые лежат наиболее поверхностно, а под ними - кость, что позволяет при точном надавливании пальцем достаточно легко перекрыть просвет артерии.
Прижатие кровоточащего сосуда в ране
Несколько особняком стоит прижатие сосуда в ране. Этот приём хирурги часто применяют при возникновении кровотечения во время операции. Место повреждения сосуда или сосуд проксимальнее пережимают одним или несколькими пальцами, кровотечение прекращается, рану осушивают и выбирают наиболее адекватный окончательный способ остановки кровотечения.
Таблица 5-7. Основные точки пальцевого прижатия артерий
Наложение жгута
Наложение жгута - очень надёжный способ временной остановки кровотечения. Стандартный жгут представляет собой резиновую ленту 1,5 м длиной с цепочкой и крючком на концах.
Рис.5-7. Основные точки прижатия магистральных артерий
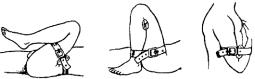
Показания
Обычно метод применяют при кровотечении из ран конечностей (рис. 5-8 а), хотя возможно наложение жгута в паховой и подмышечной областях, а также на шее (при этом сосудисто-нервный пучок на неповреждённой стороне защищают шиной Крамера, рис. 5-8 б).
Основные показания к наложению жгута:
•артериальное кровотечение из ран конечностей;
•любое массивное кровотечение из ран конечностей.
Особенность этого способа - полное прекращение кровотока дистальнее жгута. Это обеспечивает надёжность остановки кровотечения, но в то же время вызывает значительную ишемию тканей. Кроме того, жгут может сдавливать нервы и другие образования.
Рис. 5-8. Наложение жгута: а - на бедро, б - на шею
Общие правила наложения жгута
Правила наложения жгута.
1.Перед наложением жгута следует приподнять конечность.
2.Жгут накладывают проксимальнее раны и как можно ближе к ней.
3.Под жгут необходимо подложить ткань (одежду).
4.При наложении жгута делают 2-3 тура, равномерно растягивая его, причём туры не надо накладывать один на другой.
5.После наложения жгута обязательно нужно указать точное время его наложения (обычно под жгут кладут листок бумаги с соответствующей записью).
6.Часть тела, где наложен жгут, должна быть доступна для осмотра.
7.Пострадавших со жгутом транспортируют и обслуживают в первую очередь.
Критерии правильно наложенного жгута:
• остановка кровотечения;
•прекращение периферической пульсации;
•бледная и холодная конечность.
Крайне важно то, что жгут нельзя держать более 2 ч на нижних конечностях и 1,5 ч на верхних. В противном случае возможно развитие некроза конечности вследствие её длительной ишемии. При необходимости длительной транспортировки пострадавшего жгут каждый час распускают примерно на 10-15 мин, заменяя этот метод другим временным способом остановки кровотечения (пальцевое прижатие). Снимать жгут нужно постепенно ослабляя его, с предварительным введением обезболивающих средств.
Тампонада раны
Метод показан при умеренном кровотечении из мелких сосудов, капиллярном и венозном кровотечениях при наличии полости раны. Этот способ часто используют во время операции: полость раны туго заполняют тампоном и оставляют на некоторое время. При этом кровотечение прекращается, затем применяют более адекватный метод.
Наложение зажима на кровоточащий сосуд
Метод показан при остановке кровотечения во время операции. Хирург накладывает на кровоточащий сосуд специальный кровоостанавливающий зажим (зажим Бильрота), кровотечение останавливается. Затем применяют окончательный метод, чаще всего - перевязку сосуда. Метод очень прост, эффективен и надёжен, поэтому и получил очень широкое распространение. При наложении зажима необходимо помнить, что делать это нужно крайне аккуратно, иначе в зажим, кроме повреждённого, может попасть и магистральный сосуд или нерв.
Временное шунтирование
Применение метода необходимо при повреждении крупных магистральных сосудов, в основном артерий, прекращение кровотока по которым может привести к нежелательным последствиям и даже угрожать жизни больного.
Поясним сказанное на примере. К молодому хирургу в результате автокатастрофы поступает пациент с ранением бедренной артерии. На месте происшествия был наложен жгут, прошло 1,5 ч. Хирург выполняет ПХО раны и при ревизии обнаруживает полное пересечение бедренной артерии с размозжением её концов. Если артерию перевязать - возникнет угроза развития гангрены конечности. Для выполнения сложного сосудистого вмешательства по восстановлению сосуда нужны специальные инструменты и соответствующий опыт. Накладывать жгут и транспортировать больного в сосудистый центр опасно из-за уже достаточно длительного срока ишемии. Что же делать? Хирург может вставить в повреждённые концы сосуда трубку (полиэтиленовую, стеклянную) и фиксировать её двумя лигатурами. Кровообращение в конечности сохранено, кровотечения нет. Подобные временные шунты функционируют в течение нескольких часов и даже нескольких суток, что позволяет затем выполнить наложение сосудистого шва или протезирование сосуда.
59. Правила наложения жгута.
1.Перед наложением жгута следует приподнять конечность.
2.Жгут накладывают проксимальнее раны и как можно ближе к ней.
3.Под жгут необходимо подложить ткань (одежду).
4.При наложении жгута делают 2-3 тура, равномерно растягивая его, причём туры не надо накладывать один на другой.
5.После наложения жгута обязательно нужно указать точное время его наложения (обычно под жгут кладут листок бумаги с соответствующей записью).
6.Часть тела, где наложен жгут, должна быть доступна для осмотра.
7.Пострадавших со жгутом транспортируют и обслуживают в первую очередь.
Критерии правильно наложенного жгута:
•остановка кровотечения;
•прекращение периферической пульсации;
•бледная и холодная конечность.
Крайне важно то, что жгут нельзя держать более 2 ч на нижних конечностях и 1,5 ч на верхних. В противном случае возможно развитие некроза конечности вследствие её длительной ишемии. При необходимости длительной транспортировки пострадавшего жгут каждый час распускают примерно на 10-15 мин, заменяя этот метод другим временным способом остановки кровотечения (пальцевое прижатие). Снимать жгут нужно постепенно ослабляя его, с предварительным введением обезболивающих средств.
60. Способы окончательной остановки кровотечения в ране.
Способы окончательной остановки кровотечения в зависимости от природы применяемых методов делят на механические, физические (термические), химические и биологические.
Механические методы
Механические способы остановки кровотечения - самые надёжные, которые применяют при повреждении крупных сосудов, сосудов среднего калибра, артерий.
Перевязка сосуда
Перевязка (лигирование) сосуда - очень старый способ, впервые предложенный Корнелием Цельсом на заре нашей эры (I век). В XVI веке способ был возрождён Амбруазом Паре, с тех пор основным ме-
тодом остановки кровотечения. Сосуды перевязывают при ПХО раны, во время любых хирургических операций. Различают два вида перевязки сосудов:

•перевязка сосуда в ране;
•перевязка сосуда на протяжении.
Перевязка сосуда в ране
Перевязывать сосуд в ране, непосредственно у места повреждения, безусловно, предпочтительнее. Такой способ остановки кровотечения нарушает кровоснабжение минимального объёма тканей. Чаще всего во время операции хирург накладывает на сосуд кровоостанавливающий зажим, а затем лигатуру (временный способ заменяется окончательным - рис. 5-9 а). В ряде случаев, когда сосуд виден до повреждения, его пересекают между двумя предварительно наложенными лигатурами (рис. 5-9 б). Альтернативой лигирования может быть клипирование сосудов - наложение на сосуд с помощью специального клипатора металлических скрепок (клипс). Этот метод широко используют в эндоскопической хирургии.
Перевязка сосуда на протяжении
Перевязка сосуда на протяжении принципиально отличается от перевязки в ране. Речь идёт о лигировании крупного, часто магистрального ствола проксимальнее места повреждения. При этом лигатура очень надёжно перекрывает кровоток по магистральному сосуду, но кровотечение, хотя и менее серьёзное, может продолжаться за счёт коллатералей и обратного тока крови.
Рис. 5-9. Методика перевязки сосуда: а - лигирование сосуда после наложения кровоостанавливающего зажима; б - пересечение сосуда после предварительного лигирования Самый главный недостаток перевязки сосуда на протяжении - лишение кровоснабжения большего объёма
тканей, чем при перевязке в ране. Такой способ принципиально хуже, его применяют как вынужденную меру. Существует два показания к перевязке сосуда на протяжении.
1.Повреждённый сосуд невозможно обнаружить, что бывает при кровотечении из большого мышечного массива (массивное кровотечение из языка - перевязывают язычную артерию на шее в треугольнике Пирогова, кровотечение из мышц ягодицы - перевязывают внутреннюю подвздошную артерию и др.).
2.Вторичное аррозивное кровотечение из гнойной или гнилостной раны (перевязка в ране ненадёжна, так как возможны аррозия культи сосуда и рецидив кровотечения, кроме того, манипуляции в гнойной ране будут способствовать прогрессированию воспалительного процесса).
В указанных случаях в соответствии с топографо-анатомическими данными обнажают и перевязывают сосуд на протяжении, проксимальнее зоны повреждения.
Прошивание сосуда
В тех случаях, когда кровоточащий сосуд не выступает над поверхностью раны и захватить его зажимом невозможно, применяют наложение вокруг сосуда кисетного или Z-образного шва через окружающие ткани с последующим затягиванием нити - так называемое прошивание сосуда (рис. 5-10).
Рис. 5-10. Прошивание кровоточащего сосуда
Закручивание, раздавливание сосудов
Метод применяют редко при кровотечении из мелких вен. На вену накладывают зажим, который через некоторое время снимают. Дополнительно можно несколько раз повернуть зажим вокруг его оси, при этом происходит максимальное травмирование стенки сосуда и надёжное тромбирование.
Тампонада раны, давящая повязка
Тампонада раны и наложение давящей повязки - методы временной остановки кровотечения, но они могут стать и окончательными. После снятия давящей повязки (обычно на 2-3-и сутки) или
удаления тампонов (обычно на 4-5-е сутки) кровотечение может остановиться вследствие тромбирования повреждённых сосудов.
Отдельно следует отметить тампонаду в абдоминальной хирургии и при носовом кровотечении.
Тампонада в абдоминальной хирургии

При операциях на органах брюшной полости в тех случаях, когда невозможно надёжно остановить кровотечение и «уйти из живота» с сухой раной, к месту подтекания крови подводят тампон, который выводят наружу, зашивая основную рану. Бывает это крайне редко при кровотечении из ткани печени, венозном или капиллярном кровотечении из зоны воспаления и др. Тампоны держат 4-5 сут, и после их удаления кровотечение обычно не возобновляется.
Тампонада при носовом кровотечении
При носовом кровотечении тампонада является методом выбора. Остановить кровотечение иным механическим способом практически невозможно. Существуют передняя и задняя тампонады: переднюю осуществляют через наружные носовые ходы, методика выполнения задней представлена на рис. 5-11. Тампон удаляют на 4-5- е сутки. Практически всегда возникает устойчивый гемостаз.
Рис. 5-11. Методика задней тампонады полости носа: а - проведение катетера через нос и выведение его через ротовую полость наружу; б - прикрепление к катетеру шёлковой нити с тампоном; в - обратное выведение катетера с втяжением тампона
Эмболизация сосудов
Метод относят к эндоваскулярной хирургии. Применяют при кровотечении из ветвей лёгочных артерий, конечных ветвей брюшной аорты и др. При этом по методике Сельдингера катетеризируют бедренную артерию, катетер подводят к зоне кровотечения, вводят контрастное вещество и, выполняя рентгеновские снимки, выявляют место повреждения (диагностический этап). Затем по катетеру к месту повреждения подводят искусственный эмбол (спираль, химическое вещество: спирт, полистирол), закрывающий просвет сосуда и вызывающий быстрый его тромбоз. Способ малотравматичен, позволяет избежать большого хирургического вмешательства, но показания к нему ограничены, кроме того, нужны специальное оборудование и квалифицированные специалисты.
Эмболизацию используют как для остановки кровотечения, так и в предоперационном периоде с целью профилактики осложнений (например, эмболизация почечной артерии при опухоли почки для последующей нефрэктомии на «сухой почке»).
Специальные методы борьбы с кровотечениями
К механическим методам остановки кровотечения относят отдельные виды операций: спленэктомия при паренхиматозном кровотечении из селезёнки, резекция желудка при кровотечении из язвы или опухоли, лобэктомия при лёгочном кровотечении и т.д.
Одним из специальных механических способов является применение зонда-обтуратора при кровотечении из варикозно расширенных вен пищевода - довольно частого осложнения заболеваний печени, сопровождающихся синдромом портальной гипертензии. Используют зонд Блэкмора, снабжённый двумя манжетами, нижнюю фиксируют в кардиальном отделе желудка, а верхняя при раздувании сдавливает кровоточащие вены пищевода.
Сосудистый шов и реконструкция сосудов
Сосудистый шов - достаточно сложный метод, требующий специальной подготовки хирурга и определённого инструментария. Его применяют при повреждёнии крупных магистральных сосудов, прекращение кровотока по которым привело бы к неблагоприятным для жизни больного последствиям. Различают ручной и механический швы. В последнее время чаще применяют ручной шов.
Рис. 5-12. Техника сосудистого шва по Каррелю Методика наложения сосудистого шва по Каррелю представлена на рис. 5-12. Обычно используют
атравматический нерассасывающийся шовный материал (нити ?? 4/0-7/0 в зависимости от калибра сосуда). При разном характере повреждения сосудистой стенки используют различные варианты реконструктивного вмешательства на сосудах: боковой шов, боковая заплата, резекция с анастомозом «конец в конец», протезирование (замещение сосуда), шунтирование (создание обходного пути для крови).
При реконструкции сосудов в качестве протезов и шунтов применяют обычно аутовену, аутоартерию или синтетический материал. При такой сосудистой операции должны быть выполнены следующие требования:
•высокая степень герметичности;
•отсутствие нарушений тока крови (сужений и завихрений);
•как можно меньше шовного материала в просвете сосуда;
•прецизионное сопоставление слоев сосудистой стенки.
Следует отметить, что среди всех способов остановки кровотечения наилучший - наложение сосудистого шва (или производство реконструкции сосуда). Только при этом способе в полном объёме сохраняется кровоснабжение тканей.
Физические методы
Приступая к изложению других, не механических методов остановки кровотечения, следует отметить, что их применяют только при кровотечениях из мелких сосудов, паренхиматозном и капиллярном, так как кровотечение из вены среднего или большого калибра и тем более артерии может быть остановлено только механически.
Физические методы иначе называют термическими, так как они основаны на применении низкой или высокой температуры.
Воздействие низкой температуры
Механизм гемостатического эффекта гипотермии - спазм кровеносных сосудов, замедление кровотока и тромбоз сосудов.
Местная гипотермия
Для профилактики кровотечения и образования гематом в раннем послеоперационном периоде на рану кладут пузырь со льдом на 1 - 2 ч. Метод может быть применён при носовом кровотечении (пузырь со льдом на область переносицы), желудочном кровотечении (пузырь со льдом на эпигастральную область). При желудочном кровотечении возможно также введение холодных (+4 ?С) растворов в желудок через зонд (обычно при этом используют химические и биологические гемостатические средства).
Криохиругия
Криохирургия - специальная область хирургии, основанная на использовании очень низких температур. Локальное замораживание применяют при операциях на головном мозге, печени, при лечении сосудистых опухолей.
Воздействие высокой температуры
Механизм гемостатического эффекта высокой температуры - коагуляция белка сосудистой стенки, ускорение свёртывания крови.
Использование горячих растворов
Способ может быть применён во время операции. Например, при диффузном кровотечении из раны, паренхиматозном кровотечении из печени, ложа жёлчного пузыря и т.д. в рану вводят салфетку, смоченную горячим физиологическим раствором. Через 5-7 мин удаляют салфетки и контролируют надёжность гемостаза.
Диатермокоагуляция
Диатермокоагуляция - наиболее часто используемый физический способ остановки кровотечения. Метод основан на применении токов высокой частоты, приводящих к коагуляции и некрозу сосудистой стенки в месте контакта с наконечником
прибора и образованию тромба. Без диатермокоагуляции сейчас немыслима ни одна серьёзная операция. Способ позволяет быстро остановить кровотечение из мелких сосудов и оперировать на «сухой ране», при этом в организме не оставляют лигатуры (инородное тело). Недостатки метода электрокоагуляции: неприменим на крупных сосудах, при неправильной чрезмерной коагуляции возникают обширные некрозы, что затрудняет последующее заживление раны. Метод можно применять при кровотечении из внутренних органов (коагуляция кровоточащего сосуда в слизистой оболочке желудка через фиброгастроскоп) и т.д. Также используют для разъединения тканей с одновременной коагуляцией мелких сосудов (инструмент - «электронож»), что значительно облегчает проведение ряда операций, так как выполнение разреза по существу не сопровождает кровотечение.
Исходя из соображений антибластики, электронож широко применяют в онкологической практике.
Лазерная фотокоагуляция, плазменный скальпель
Способы относят к новым технологиям в хирургии, основаны на том же принципе, что и диатермокоагуляция (создание локального коагуляционного некроза), но позволяют более дозированно и мягко останавливать кровотечение. Это особенно важно при паренхиматозных кровотечениях. Данный метод используют и для разъединения тканей (плазменный скальпель). Лазерная фотокоагуляция и плазменный скальпель высокоэффективны и повышают возможности традиционной и эндоскопической хирургии.
Химические методы
По способу применения все химические методы делят на местные и общие (или резорбтивного действия).
Местные гемостатические средства
Местные гемостатические средства применяют для остановки кровотечения в ране, из слизистых оболочек желудка и других внутренних органов. Основные препараты следующие:
1.Пероксид водорода применяют при кровотечениях из раны. Препарат вызывает ускорение тромбообразования.
2.Сосудосуживающие средства (эпинефрин) используют для профилактики кровотечения при экстракции зуба, вводят в подслизистый слой при желудочном кровотечении и др.
3.Ингибиторы фибринолиза (аминокапроновая кислота) вводят в желудок при желудочном кровотечении.
4.Препараты желатина (геласпон) представляют собой губки из вспененного желатина. Ускоряют гемостаз, так как при контакте с желатином повреждаются тромбоциты и освобождаются факторы, ускоряющие
