
Intern (1) / 85
.docБилет 85 .
В-1. . Экспертиза временной нетрудоспособности – вид медицинской экспертизы, основной целью которой является оценка
состояния здоровья пациента, качества и эффективности проводимого
обследования и лечения, возможности осуществлять
профессиональную деятельность, а также определение степени и
сроков временной утратыт рудоспособности. Экспертиза временной нетрудоспособности осуществляется лечащими врачами в лпу .
Уровни экспертизы временной нетрудоспособности:
Первый – Лечащий врач
Второй – Врачебная комиссия лечебно-профилактического
учреждения;
Третий – Врачебная комиссия органа управления
здравоохранением территории, входящей в состав
субъекта федерации
Четвертый – Врачебная комиссия органа управления
здравоохранением субъекта федерации
Пятый – Главный специалист по экспертизе временной
нетрудоспособности Министерства здравоохранения
и социального развития Российской Федерации.
Лечащий врач, осуществляющий экспертизу временной
нетрудоспособности:
- определяет признаки временной утраты трудоспособности на
основе оценки состояния здоровья, характера и условий труда,
социальных факторов;
- в первичных медицинских документах фиксирует жалобы
пациента, анамнестические и объективные данные, назначает
необходимые обследования и консультации, формулирует диагноз5
заболевания и степень функциональных нарушений органов и систем,
наличие осложнений и степень их тяжести, обуславливающих
нетрудоспособность;
- рекомендует лечебно-оздоровительные мероприятия, вид
лечебно-охранительного режима, назначает дополнительные
обследования, консультации;
- определяет сроки нетрудоспособности с учетом
индивидуальных особенностей течения основного и сопутствующих
заболеваний, наличие осложнений и ориентировочных сроков
нетрудоспособности при различных заболеваниях и травмах;
- выдает листок нетрудоспособности (справку) в соответствии
с Инструкцией о порядке выдачи документов, удостоверяющих
временную нетрудоспособность граждан (в том числе, при посещении
на дому), назначает дату очередного посещения врача, о чем делает
соответствующую запись в первичной медицинской документации;
- при последующих осмотрах отражает динамику заболевания,
эффективность проводимого лечения, обосновывает продление сроков
освобождения пациента от работы;
- своевременно направляет пациента для консультации на
врачебную комиссию для продления листка нетрудоспособности
свыше сроков, установленных Инструкцией о порядке выдачи
документов, удостоверяющих временную нетрудоспособность
граждан, решения вопросов о дальнейшем лечении и других
экспертных вопросов *;
- при нарушении назначенного лечебно-охранительного
режима (в том числе, при алкогольном опьянении **) делает
соответствующую запись в листке нетрудоспособности и, в
установленном порядке, в истории болезни (амбулаторной карте) с
указанием датыи вида нарушения;
выявляет признаки стойкого ограничения жизнедеятельности
и стойкой утраты трудоспособности, своевременно организует
направление на врачебную комиссию и медико-социальную
экспертизу;
- осуществляет диспансеризацию длительно и часто болеющих
пациентов (граждан, имеющих в год 4 и более случаев и 40 дней
временной нетрудоспособности по одному заболеванию или 6 случаев
и 60 дней с учетом всех заболеваний);
- при восстановлении трудоспособности и выписке на работу
отражает в первичных медицинских документах объективный статус и
аргументированное обоснование для закрытия листка
нетрудоспособности;
- анализирует причины заболеваемости с временной утратой
трудоспособности и первичного выхода на инвалидность, принимает
В-2. Пароксизмальная тахикардия – это приступ резко учащенного сердцебиения с частотой сердечных сокращений от 130 до 200 и более в минуту. Обычно приступ начинается внезапно и также внезапно заканчивается. Длительность приступа от нескольких секунд до нескольких часов и суток.
Пароксизмальная тахикардия бывает:
Предсердная-характеризуется обычно правильным сердечным ритмом. Причина ее преходящее кислородное голодание сердечной мышцы, эндокринные нарушения, нарушения количества электролитов (кальция, хлора, калия) в крови.
Желудочковые -пароксизмальной тахикардии возникают, когда очаг возбуждения генерирующий частые электрические импульсы находится в желудочках или межжелудочковой перегородке.
Лечение пароксизмальной тахикардии.
Для борьбы с приступом пароксизмальной тахикардии сначала используют простые методы:
Проба Вальсальвы. Пациент натуживается (напрягает мышцы живота, конечностей) в течение 15 секунд с интервалом 1-2 минуты.
Проба Чермика-Геринга – массаж области разветвления общей сонной артерии на шее в течение 15 секунд. Сначала слева, затем справа, с интервалом 1-2 минуты.
Лекарственные средства, верапамил (изоптин, финоптин), вводимый внутривенно струйно в количестве 4 мл 0,25% раствора (10
мг). Достаточно высокой эффективностью также обладает аденозинтрифосфат(АТФ), который вводят внутривенно струйно (медленно) в количестве 10 мл10% раствора с10мл5% раствора глюкозы или изотонического раствора хлорида натрия. Этот препарат может снижать артериальное давление, поэтому
при приступах тахикардии, сопровождающихся артериальной гипотонией, лучше применять новокаинамид в указанной дозе в сочетании с 0,3 мл 1% раствора мезатона.Таже можно использовать амиодарона (кордарона) - 6
мл 5% раствора (300 мг), аймалина (гилуритмала) - 4 мл 2,5% раствора
(100 мг), пропранолола (индерала, обзидана) - 5 мл 0,1% раствора (5 мг),
дизопирамида (ритмилена, ритмодана) - 10 мл 1% раствора (100 мг), дигок-
сина - 2 мл 0,025% раствора (0,5 мг). Если ритм восстановить не удалось, используется электроимпульсная терапия.
В-3. Са́харный диабе́т— группа эндокринных заболеваний, развивающихся вследствие абсолютной или относительной недостаточности гормона инсулина, в результате чего развивается гипергликемия — стойкое увеличение содержания глюкозы в крови. Заболевание характеризуется хроническим течением и нарушением всех видов обмена веществ: углеводного, жирового, белкового, минерального и водно-солевого.
В клинической картине диабета принято различать две группы симптомов: основные и второстепенные
К основным симптомам относятся:
Полиурия — усиленное выделение мочи, вызванное повышением осмотического давления мочи за счёт растворённой в ней глюкозы (в норме глюкоза в моче отсутствует). Проявляется учащённым обильным мочеиспусканием, в том числе и в ночное время.
Полидипсия (постоянная неутолимая жажда) — обусловлена значительными потерями воды с мочой и повышением осмотического давления крови.
Полифагия — постоянный неутолимый голод. Этот симптом вызван нарушением обмена веществ при диабете, а именно неспособностью клеток поглощать и перерабатывать глюкозу в отсутствие инсулина (голод среди изобилия).
Похудание (особенно характерно для диабета первого типа) — частый симптом диабета, который развивается несмотря на повышенный аппетит больных. Похудание (и даже истощение) обусловлено повышенным катаболизмом белков и жиров из-за выключения глюкозы из энергетического обмена клеток.
Основные симптомы наиболее характерны для диабета 1-го типа. Они развиваются остро. Пациенты, как правило, могут точно назвать дату или период их появления.
К вторичным симптомам относятся малоспецифичные клинические знаки, развивающиеся медленно на протяжении долгого времени. Эти симптомы характерны для диабета как 1-го, так и 2-го типа:
зуд кожи и слизистых оболочек (вагинальный зуд),
сухость во рту,
общая мышечная слабость,
головная боль,
воспалительные поражения кожи, трудно поддающиеся лечению,
нарушение зрения,
наличие ацетона в моче при диабете 1-го типа. Ацетон является результатом сжигания жировых запасов.[23]
Диагностика диабета 1-го и 2-го типа облегчается присутствием основных симптомов: полиурии, полифагии, похудания. Однако основным методом диагностики является определение концентрации глюкозы в крови. Для определения выраженности декомпенсации углеводного обмена используется глюкозотолерантный тест.
Диагноз «диабет» устанавливается в случае совпадения данных признаков
концентрация сахара (глюкозы) в капиллярной крови натощак превышает 6,1 ммоль/л (миллимоль на литр), а через 2 часа после приёма пищи (постпрандиальная гликемия) превышает 11,1 ммоль/л;
в результате проведения глюкозотолерантного теста (в сомнительных случаях) уровень сахара крови превышает 11,1 ммоль/л (в стандартном повторе);
уровень гликозилированного гемоглобина превышает 5,9 %(5,9-6,5%- сомнительно,более 6,5% большая вероятность диабета);
в моче присутствует сахар;
в моче содержится ацетон (Ацетонурия, (ацетон может присутствовать и без сахарного диабета).
В-4
Вопрос 4 Бета-адреноблокаторы. Классификация. Фармакокинетика и фармакодинамика. Побочные и токсические эффекты. Рациональное назначение бета-адреноблокаторов в терапевтической практике, абсолютные и относительные противопоказания.
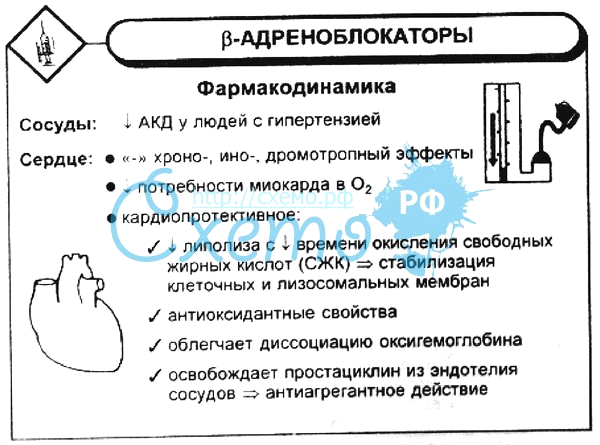
Бета-адреноблокаторы — представляют собой группу фармакологических препаратов при введении которых в организм человека происходит блокирование бета-адренорецепторов. Их условно разделяют на две группы, к первой относятся блокаторы β1-адренорецепторов, ко второй, блокаторы β1-адренорецепторов и β2-адренорецепторов.
При блокаде β1-адренорецепторов наблюдаются преимущественно кардиальные эффекты, уменьшается сила сердечных сокращений (отрицательное инотропное действие), снижается ЧСС (отрицательное хронотропное действие), угнетается сердечная проводимость (отрицательное дромотропное действие).
При блокаде β2-адренорецепторов происходит повышение тонуса бронхов, тонуса беременной матки, тонуса артериол, и росту ОПСС.
Препараты данной группы применяются преимущественно для снижения потребления миокардом кислорода, и противопоказаны лицам с бронхиальной астмой.
|
Название |
Растворимость в жирах |
Частота приема в сутки |
Средняя суточная доза (мг/сут) |
|
Кардиоселективные |
|||
|
Атенолол |
Гидрофильный |
1-2 |
25-100 |
|
Бетаксолол |
Амфифильный |
1 |
5-20 |
|
Бисопролол |
Амфифильный |
1 |
2,5-10 |
|
Метопролол |
Липофильный |
2 |
50-200 |
|
Небиволол |
Амфифильный |
1 |
2,5-10 |
|
Некардиоселективные |
|||
|
Пропранолол |
Липофильный |
2-3 |
20-240 |
|
Некардиоселективные β и α-адреноблокаторы |
|||
|
Карведилол |
Амфифильный |
1-2 |
12,5-50 |
|
Лабеталол |
Гидрофильный |
2 |
200-1200 |

Сердечно-сосудистые
-
Гипотензия
-
Брадикардия
-
Головокружение
-
Застойная сердечная недостаточность
Респираторные
-
Астма (у β1-селективных препаратов риск меньше)
-
Метаболические
-
Усиление гипогликемии у больных диабетом
Желудочно-кишечные
-
Тошнота
-
Диарея
-
Боли в животе
Сексуальные
-
Импотенция
Нейропсихиатрические
-
Апатия
-
Астения
-
Дисфория
-
Бессонница
-
Ночные кошмары
-
Депрессия
-
Психозы (редко)
Другие (редко)
-
Болезнь Рейно
-
Болезнь Пейрони
-
Синдром отмены
-
Усиление стенокардии при отмене β-блокаторов
β-Блокаторы должны использоваться у тех пациентов, у которых они потенциально наиболее эффективны, и в той дозе, которая обеспечивает достижение требуемого результата лечения при наименьшей стоимости этого лечения для пациента.
Таким образом, рациональное применение β-блокаторов позволяет максимально использовать их положительные качества, что особенно важно в случае прогрессирующего увеличения распространенности АГ и ее осложнения – ишемической болезни сердца (ИБС), заболеваний, являющихся основными показаниями к назначению β-блокаторов.
Абсолютные противопоказания к назначению бета-адреноблокаторов следующие:
-
застойная сердечная недостаточность, не компенсируемая сердечными гликозидами и диуретиками;
-
бронхиальная астма и тяжелая обструктивная дыхательная недостаточность (для некардиоселективных бета-адреноблокаторов);
-
брадикардия при частоте сердечных сокращений ниже 50 в минуту;
-
артериальная гипотензия (систолическое АД 100 мм рт. ст. и ниже);
-
синдром слабости синусового узла;
-
атриовентрикулярная блокада II и III степени.
Относительными противопоказаниями являются:
-
перемежающаяся хромота и синдром Рейно;
-
инсулинзависимый сахарный диабет;
-
язвенная болезнь желудка и двенадцатиперстной кишки в фазе обострения.
Пропранолол (анаприлин) —
выпускается в таблетках по 0,01 и 0,04 г и в ампулах по 1 мл 0,25% раствора, внутрь назначается по 0,01-0,04 г 3 раза в день (суточная доза — 0,03-0,12 г).
Окспренолол (тразикор) —
выпускается в таблетках по 0,02 г, назначается по 1-2 таблетки 3 раза в день.
Пиндолол (вискен) —
выпускается в таблетках по 0,005; 0,01; 0,015 и 0,02 г, в виде 0,5% раствора для приема внутрь и в ампулах по 2 мл 0,2% раствора для инъекций. Назначается внутрь по 0,01-0,015 г в сутки в 2-3 приема, суточная доза может быть доведена до 0,045 г. Вводится внутривенно медленно по 2 мл 0,2% раствора.
Метопролол (беталок, метокард) —
выпускается в таблетках по 0,05 и 0,1 г. Назначается внутрь по 0,05-0,1 г 2 раза в день, максимальная суточная доза — 0,4 г (400 мг).
Метокард-ретард —
препарат метопролола длительного действия, выпускается в таблетках по 0,2 г. Назначается по 1 таблетке 1 раз в сутки (утром).
Атенолол (тенормин) —
выпускается в таблетках по 0,05 и 0,1 г, назначается внутрь утром (до еды) 1 раз в день по 0,05-0,1
Ацебутолол (сектраль) —
выпускается в таблетках по 0,2 г, назначается внутрь 0,4 г (2 таблетки) однократно утром или в два приема (по 1 таблетке утром и вечером).
Талинолол (корданум) —
выпускается в драже по 0,05 г. Назначается по 1-2 драже 1-2 раза в день за 1 час до еды.
