
015240 / Усенко - Основи інтенсивної терапії
.pdfМІНІСТЕРСТВО ОХОРОНИ ЗДОРОВ’Я УКРАЇНИ ДНІПРОПЕТРОВСЬКАДЕРЖАВНАМЕДИЧНААКАДЕМІЯ
Присвячується85-річчю Дніпропетровськоїдержавної медичноїакадемії
ОСНОВИ ІНТЕНСИВНОЇ ТЕРАПІЇ
За редакцією члена-кореспондента НАН і
АМН України, професора Л.В. УСЕНКО
Рекомендовано Центральним методичним кабінетом з вищої освіти МОЗ України як навчальний посібник для студентів медичних
навчальних закладів ІІІ-IV рівнів акредитації
Тернопіль “Укрмедкнига”
2002
1
УДК 616-08-039.72 (075) ББК 53.5я73
Автори: Л.В. Усенко, А.А. Кріштафор, Н.С. Сизоненко, В.І. Слива, Ю.Ю. Кобеляцький, А.М. Кравченко, Г.В. Панченко, Є.В. Петрошенок, В.І. Снісарь, Д.М. Станін, А.Г. Тютюнник, О.Л. Срібнюк, В.В. Халімончик, А.О. Естрін
Рецензенти: Л.П. Чепкий, професоркафедрианестезіології, реаніматології та медицини катастроф Національного медичногоуніверситетуім. О.О. Богомольця; Є.П. Курапов, професор, зав. кафедроюанестезіології Донецькогомедичногоуніверситету;
О.М. Дикий, доценткафедрипропедевтикивнутрішніххворобздоглядомзахворимитаанестезіологієюі реаніматологієюУкраїнськоїмедичноїстоматологічної академії
О-75 |
Основи інтенсивної терапії: Навчальний посібник / За ред. |
Л.В. Усенко. – Тернопіль: Укрмедкнига, 2002.– 332 с. |
ISBN 966-573-238-2
Питання інтенсивної терапії останнім часом набули особливої ваги в медицині. Їхвивченнястудентамимедичнихвузівстаєнагальнимзавданням незалежно від фаху. В даному навчальному посібнику викладено основні положення серцево-легеневої та церебральної реанімації на всіх етапах медичноїдопомоги, розглянутопатогенез, клініку, діагностикутаінтенсивну терапіюсиндромів, щосупроводжуютьтермінальністани, атакожзагальні принципидіагностикиікорекціїметаболічнихпорушень. Наданодетальну інформаціющодоклінікитаінтенсивноїтерапіїокремихнозологічнихформ невідкладних станів у дорослих і дітей, розкрито закономірності побудови алгоритмівінтенсивноїтерапії.
|
УДК616-08-039.72 (075) |
|
ББК53.5я73 |
|
© Л.В. Усенко, А.А. Кріштафор, |
ISBN 966-573-238-2 |
Н.С. Сизоненко та ін., 2002 |
ЗМІСТ |
|
Передмова......................................................................................................... |
4 |
Серцево-легенева та мозкова реанімація на догоспітальному етапі. |
|
Ускладненняреанімації.................................................................................... |
5 |
Серцево-легенева і мозкова реанімація – ІІ та ІІІ стадії. |
|
Постреанімаційнахвороба ............................................................................ |
33 |
Клініка, діагностикатаінтенсивнатерапіягостроїдихальної |
|
недостатності. Корекція порушень кислотно-лужного стану.................... |
54 |
Клініка, діагностика, інтенсивнатерапіяокремихформ |
|
гострихрозладівдихання .............................................................................. |
70 |
Клініка, діагностика, інтенсивнатерапіяприокремихформахгострої |
|
серцево-судинної недостатності. Кардіогенний шок................................. |
89 |
Діагностика і корекція порушень водно-електролітного обміну. |
|
Основиінфузійно-трансфузійноїтерапії. Метаболічніпорушення. |
|
Штучнехарчування ...................................................................................... |
116 |
Клініка, діагностика, інтенсивнатерапіятяжкихтравматичних |
|
ушкоджень. Загальні відомості про шоки різного походження. |
|
Гіповолемічний шок .................................................................................... |
153 |
Інтенсивна терапія коматозних станів різного походження, |
|
набряку мозку, судомного і гіпертермічного синдромів......................... |
197 |
Інтенсивнатерапіяпридеякихінфекційнихзахворюваннях. |
|
Невідкладна допомога при укусах тварин і комах. |
|
Анафілактичнийшок..................................................................................... |
225 |
Загальніпринципиінтенсивноїтерапіїгострихотруєнь. |
|
Гостра ниркова і гостра печінкова недостатність. |
|
Методи природної і штучної детоксикації................................................ |
242 |
Клініка, діагностикатаінтенсивнатерапіяокремихвидів |
|
гострихотруєнь ............................................................................................ |
268 |
Сепсис, септичнийшок, поліорганнанедостатність................................. |
280 |
Особливості проведення СЛМР та інтенсивної терапії |
|
прикритичнихстанахудітей. Інфузійнатерапіявпедіатрії .................... |
294 |
Література ..................................................................................................... |
328 |
2 |
3 |

ПЕРЕДМОВА
Необхідністьзнаньосновінтенсивноїтерапіїдлялікарябудь-якої спеціальностіневикликаєсумнівів, бовонидозволяютьйомуорієнтуватися в складних ситуаціях, коли стан хворого чи потерпілого набуваєхарактерутермінальногоівикликаєнеобхідністьзастосування негайних заходів щодо стабілізації або навіть заміщення окремих життєвоважливих функцій його організму.
Спільність закономірностей розвитку реакцій відповіді на будьяку агресію дозволяє виділити головні компоненти, які неминуче супроводжуютьтермінальнийстан, незалежновідйогоетіології: дихальна, серцево-судиннанедостатність, гіповолемія, порушенняметаболізму, коагулопатія, нирковатапечінкованедостатність. Вираженістькожного знихіїхзначимістьвперебізіконкретногозахворюваннязалежатьвід багатьохфакторів, алевиявитиіусвідомитиїхмісцевданійклінічній ситуації, щоб скласти відповідний план лікувальних заходів, вкрай необхідно. При цьому слід завжди мати на увазі, що успіх лікування багато в чому визначається компетентністю і правильністю дій того лікаря, який був біля хворого в критичний для нього момент.
Виходячи з цих міркувань, ми склали навчальний посібник, в якомунамагалисьдатиостанніуявленняпропатофізіологіюосновних синдромів, щовиникаютьпритермінальнихстанах, їхклінікутадіагностику, методиінтенсивноїтерапії, спрямованінакорекціюнаявних зрушень. Засвоєння цих знань дасть можливість свідомо підійти до визначенняпланулікарськихзаходівприокремихзахворюванняхта ушкодженнях. Викладенийматеріалпоглиблюєірозширюєнашіпопереднівидання, багатовчомудоповнюєїхновимиклінічнимиданими.
Ми сподіваємось, що посібник стане корисним для студентів і допоможеїмзайнятидостойнемісцевсуспільстві, авідколег-викла- дачів чекаємо зауважень і порад для подальшого удосконалення викладання.
СЕРЦЕВО-ЛЕГЕНЕВА ТА МОЗКОВА РЕАН²МАЦ²Я НА ДОГОСП²ТАЛЬНОМУ ЕТАП². УСКЛАДНЕННЯ РЕАН²МАЦ²¯
Реаніматологія повинна розглядатись як протест проти безпідставної смерті, як віра в сенс і безмірну цінність людського життя, як прагнення затримати спливаюче, але ще не вичерпане життя.
В.О. Неговський*
Століттямисмертьорганізмусприймаласяякповнеінеоборотне припиненнявсіхпроявівжиття. Вивченнявмираючогоорганізмудало уявлення про ті процеси, що передують смерті. В.О. Неговський писав: “Саме з цього моменту, коли було встановлено, що смерть є не тільки стрибок, але і процес, стало можливим реально говорити прооживленняорганізму”* *.
Важливим етапом у клініці будь-якого захворювання є момент, колипатогенезперетворюєтьсявтанатогенез, тобторозвиваютьсяпроцеси, які безпосередньо призводять до смерті. У більшості випадків пронастаннятакогомоментусвідчитьгострийрозладгомеостазузізниженнямфункціонуванняжиттєвоважливихсистемдокритичноїмежі. Такістаниназиваютьсякритичними(від“криза” – поворотнийпункт).
Стани, щобезпосередньопередуютьсмерті, називаютьсятермінальними, тобто крайніми, кінцевими. Кожен з термінальних станів має свої характерні риси, а разом вони складають стадії вмирання: передагонія, термінальнапауза, агоніятаклінічнасмерть. Загальним длятермінальнихстанівєоборотністьзмін, щовідбуваютьсяворганізмі. Центральноюланкоюпатогенезутермінальнихстанівєгіпоксіятаішемія. Зростаннягіпоксіївпроцесівмиранняпризводитьдопоступового
* Вкн.: Актуальныепроблемыиперспективыразвитиясовременнойреанимато-
логии. –М., 1994.– С. 3.
** Вкн.: Патофизиологияитерапияагониииклиническойсмерти. –М.: Медгиз, 1954.– С. 9.
4 |
5 |
виключення функцій різних відділів центральної нервової системи, починаючи з кори головного мозку.
Устадіїпередагоніїпрогресивнопригнічуєтьсясвідомість, знижуються рефлекси. Дихання стає поверхневим, прискореним або, навпаки, уповільненим. Можливі різні варіанти патологічних типів дихання(Чейна-Стокса, Кусмаулятаін.). Артеріальнийтискзнижується до критичних значень, можливі різні порушення ритму серцевих скорочень(екстрасистолія, блокади, синусовааритмія). Розвиваються вираженірозладимікроциркуляції, зовнішнім проявом яких єплями гіпостазу на шкірних покривах кінцівок. Наростають ціаноз або блідістьшкірнихпокривів. Залежновідпричини, передагональнийстан можебутивідсутнім(ураженняелектрострумом) чипродовжуватися кілька годин (крововтрата).
Перехіднимперіодомміжпередагонієюіагонієюєтермінальна пауза. Найчастішевонарозвиваєтьсяпривмираннівнаслідоккрововтратиідужерідковідіншихпричин. Термінальнапаузахарактеризуєтьсязгасаннямрефлекторноїдіяльності, тимчасовимапное, граничноюартеріальноюгіпотензією(аждовідсутностіпульсунапериферичних артеріях) і вираженою брадикардією. Сутністю цього періоду є подальше поглиблення гальмування кори головного мозку з повним виключеннямїїзрегуляціїжиттєвоважливихфункційнатлітимчасового посилення тонусу блукаючого нерва. Тривалість термінальної паузи– відкількохсекунддо1,5 хвівизначаєтьсяпорогомчутливості дихальногоцентрудовуглекислогогазу. Внаслідокзниженнярефлекторної активності цей поріг значно перевищує нормальні значення. Протягомтермінальноїпаузичерезвідсутністьвентиляціїрівеньвуглекислого газу в крові зростає. Коли напруга СО2 у крові стає вищою, ніжпорігчутливостідихальногоцентру, вньомуформуютьсяімпульси, щозбуджуютьдихальнім’язи. Зпоновленнямдиханняпочинається стадіяагонії.
Яквипливаєізсамоїназви, агонія(боротьба) – цеостанняспроба організмувижити. Зпоновленнямдиханняворганізмпочинаєнадходити кисень, що сприяє посиленню серцевих скорочень і роботи дихальної мускулатури. При цьому може спостерігатися патологічне дихання типу “гаспінг” – короткий максимальний вдих із швидким повнимвидихом. Вактідиханнябереучастьдопоміжнамускулатура.
Іноді під час агонії може відновитися синусовий ритм. Частіше це може спостерігатися при швидкому вмиранні від крововтрати при збереженомуміокарді.
Регуляціяфункційжиттєвоважливихорганівустадіїагоніїздійснюється бульбарними центрами. При цьому саме функціонування цихорганіввимагаєвеликихвитратенергії, щопризводитьдовиснаженнярезервіворганізму. Привмираннівнаслідоктяжкихівиснажливихзахворюваньстадіяпередагоніїпереходитьустадіюагоніїбезтермінальноїпаузи, аклінікаагоніїхарактеризуєтьсяподальшимпригніченнямсвідомості, поглибленнямпорушеньдиханняісерцевоїдіяльності.
Напевномуетапіподальшапідтримкажиттєдіяльностіорганізму стаєнеможливою. Післядеякогопочащенняпульсуіпідвищенняарте- ріальноготискупульссповільнюєтьсядо20-40 ударівзахвилинуабо прискорюється до пароксизмальної тахікардії, артеріальний тиск знижується до 20-10 мм рт.ст. Дихання стає рідшим і поверхневим, відбуваєтьсязривсинхронноїроботиміокардіоцитів(фібриляція) або повнеприпиненнябіоелектричноїдіяльностісерця(асистолія). Настає зупинкакровообігуідихання.
Клінічна смерть розглядається як останній етап термінального стану, який починається з моменту припинення основних функцій життєдіяльностіорганізму(кровообіг, дихання) ітриваєдонастання необоротнихзмінукоріголовногомозку. Устаніклінічноїсмертіможливеповноцінневідновленняжиттялюдини. Їїтривалістьузвичайних умовахскладає3-4 хв, томунеобхідноякомогаранішепочатиреанімаційнізаходи. Цеможеврятуватипостраждалого!
Тривалість клінічної смерті залежить від багатьох факторів, але визначальним є запас глікогену в нейронах, бо саме глікогеноліз є єдинимджереломенергіїпривідсутностікровообігу. Оскількинейрони є одними із клітин, які швидко функціонують, вони не можуть містити великий запас глікогену. У звичайних умовах його вистачає самена3-4 хванаеробногометаболізму. Привідсутностіреанімаційної допомогиабоприїїнеправильномупроведеннічереззазначенийчас виробленняенергіївклітинахповністюприпиняється. Цепризводить до розладу всіх енергозалежних процесів і насамперед – підтримки цілісностівнутрішньоклітиннихіпозаклітиннихмембран.
6 |
7 |
Біологічна(істинна, клітинна, панорганна) смерть – цеостан-
ній етап вмирання, який характеризується розвитком необоротних змінувсіхорганахітканинахорганізму. Основніознаки: трупніплями тазаклякання, м’якіочніяблука, сухістьтапомутніннярогівки, зниженнятемпературитіладотемпературидовкілля.
Розвитокметодівреанімаціїівпровадженняїхуклінічнупрактику призвели до виникнення нового поняття – соціальна смерть.
Соціальна(“громадянська”) смерть– цестан, щохарактеризується втратоюфункційкориголовногомозкупризбереженнівегетативних функцій. Вона розвивається в тих випадках, коли реанімаційна допомогабуларозпочатанесвоєчасноабопроводиласязнедостатньою ефективністю, в результаті чого відновлюються функції тільки тих органів, клітиниякихмаютьвеликутолерантністьдогіпоксіїтаішемії. Так, діяльність серця може бути відновлена через десятки хвилин, а діяльністьдеякихіншихорганівнавітьчерезгодинуіпізніше. Тривалість соціальної смерті може бути різною і залежить насамперед від догляду і якості інтенсивної терапії, а також від вираженості ушкоджень, щовиниклипідчасклінічноїсмертііреанімаційнихзаходів.
Дожиттєвоважливихсистем, припиненняфункціонуванняяких призводитьдострімкогорозвиткуклінічноїсмерті, відносятьсясистеми дихання, кровообігу і центральна нервова система.
Зупинка кровообігу може бути первинною і вторинною. Первинназупинкакровообігувідбуваєтьсяприбезпосередньо-
му ураженні серцевого м’яза або провідної системи серця, а також внаслідок рефлекторних впливів на водій серцевого ритму. Основні їїпричини: інфарктміокарда, повнапоперечнаблокадатаіншівиди аритмій, пораненнясерця, міокардит, ураженняелектричнимструмом, подразненнярізнихрефлексогеннихзон, гострепорушеннямозкового кровообігузураженнямбульбарнихцентрів.
Припервиннійзупинцікровообігучерез7-10 свідбуваєтьсявтратасвідомості, можуть спостерігатисяклонічнісудоми. Через40-60 с припиняєтьсясамостійнедихання.
Вторинназупинкакровообігуєнаслідкомпорушеньфункціонуванняіншихсистеморганізму. Основнимиїїпричинамиможутьбути: гіпоксія, гіповолемія, порушенняелектролітногообміну, гостріотруєння, анафілактичний та інші види шоку, травматичні ушкодження, переохолодження, перегріваннятаін.
Фактори, що сприяють скороченню періоду клінічної смерті: тяжкезахворювання, якепередуєсмерті, фізичнаіпсихічнаперевтома, емоційнийстрес, гостракрововтрата, високатемпературатілапотерпілого, перебуваннявгарячійводі.
Фактори, щоподовжуютьперіодклінічноїсмерті: попереднєзастосуванняпрепаратів, якісповільнюютьклітиннийметаболізм, низька температуратіла, перебуваннявхолоднійводі. Правильнейефективне виконанняприйомівреанімаціїєоднимзнайбільшефективнихфакторів, щовіддаляютьнастаннябіологічноїсмерті.
Ознакиклінічноїсмерті.
Усісимптоми, задопомогоюякихможнавстановитидіагнозклінічноїсмерті, розділенінаосновніідодаткові. Основнимиєсимптоми, щовизначаютьсяприбезпосередньомуконтактізпотерпілимідозволяютьвірогіднодіагностуватиклінічнусмерть, додатковими– ті, що свідчать про критичний стан і дозволяють ще до контакту з хворим запідозритинаявністьклінічноїсмерті. Убагатьохвипадкахцедозволяє прискоритипочатокреанімаційнихзаходівіможеврятуватихворого.
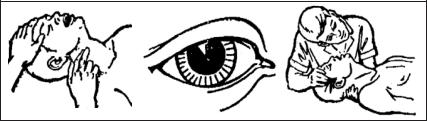
Основні ознаки клінічної смерті: відсутність пульсу на сонних артеріях; відсутністьсамостійногодихання; розширеннязіниць– вони розширюютьсячерез40-60 спіслязупинкикровообігу(рис.1).
Рис. 1. Основні ознаки клінічної смерті.
Додатковими ознаками є: відсутність свідомості; блідість або ціанозшкірнихпокривів; відсутністьсамостійнихрухів(однакможливі поодинокісудомніскороченням’язівпригострійзупинцікровообігу); неприродне положення хворого.
Діагнозклінічноїсмертіповиненбутивстановленийпротягом710 с. Для успіху реанімаційних заходів вирішальне значення мають
8 |
9 |
фактор часу і технічно правильне їх виконання. Для прискорення діагностикиклінічноїсмертіперевірканаявностіпульсуістанузіниць проводитьсяодночасно: однієюрукоювизначаєтьсяпульс, аіншою– піднімаютьсяповіки.
Комплекссерцево-легеневоїіцеребральноїреанімації, заП. Сафаром, складаєтьсяз3 стадій:
I стадія– елементарнапідтримкажиття.
Мета: екстренаоксигенація.
Етапи: 1) відновленняпрохідностідихальнихшляхів;
2)штучнавентиляціялегень;
3)непрямий масаж серця.
II стадія– подальшапідтримкажиття.
Мета: відновленнясамостійногокровообігу. Етапи: 1) медикаментознатерапія;
2)діагностика видузупинкикровообігу;
3)дефібриляція.
III стадія – тривалапідтримка життя.
Мета: мозковареанімація.
Етапи: 1) оцінка стану хворогоіпрогнознайближчого періоду;
2)відновлення вищих мозкових функцій;
3)лікування ускладнень, відновна терапія.
Першастадія(догоспітальна) повиннабутирозпочатабезпосередньо на місці події без зволікання будь-якою особою, знайомою з елементамисерцево-легеневоїреанімації. Їїмета– підтримкаштучного кровообігуіШВЛзадопомогоюелементарнихметодів, щозабезпечуютьпродовженняперіодуоборотнихзмінужиттєвоважливихорганах домоментувідновленняадекватногосамостійногокровообігу.
ПоказаннямдопроведенняСЛМРєнаявністьнавітьдвохосновних ознак клінічної смерті. Починати реанімаційні заходи без перевірки пульсунасоннійартеріїнедопустимо, томущопроведеннянепрямого масажусерцяпринормальніййогороботіздатневикликатизупинку кровообігу.
Протипоказаннями до проведення СЛМР є:
•біологічнасмерть;
•соціальнасмерть;
• клінічна смерть, що настала в результаті довготривалого
невиліковногозахворювання.
I стадія– ЕЛЕМЕНТАРНАПІДТРИМКАЖИТТЯ
Мета: екстренаоксигенація.
Етапи: А– забезпеченняпрохідностідихальнихшляхів(забезпеченняможливостінадходженняповітрявлегені).
Б – штучна вентиляція легень і оксигенація. В – штучна підтримка кровообігу.
Забезпеченняпрохідностідихальнихшляхів.Першніжпочати проведення реанімаційних заходів, необхідно покласти потерпілого нарівнутвердуповерхню. Якщохворийзнаходитьсянам’якійпостелі, необхіднопідгруднукліткупідкластитвердийщит. Прийоговідсутностіхворогоможнаперекластинапідлогу.
Контрольізабезпеченняпрохідностідихальнихшляхів– перший найважливішийзахід. Причини, щоутруднюютьнадходженняповітря
влегені, можна умовнорозділити надекілька видів:
1)порушенняанатомічнихспіввідношеньміжрізнимичастинами верхніхдихальнихшляхів: западанняязика, травматичнеушкодження
гортані і трахеї, набряк язика, голосових зв’язок і глотки, ларинго-, бронхоібронхіолоспазм;
2)зменшенняабоповнеперекриттяпросвітуверхніхдихальних шляхів зсередини: сторонні тіла чи рідини, патологічні виділення трахеобронхіального дерева (гній, слиз, слизові “пробки” іт.п.);
3)зменшенняабоповнеперекриттяпросвітуверхніхдихальних шляхів ззовні: странгуляційна петля, пухлина чи гематома в ділянці глотки, шиїісередостіння;
4)порушеннянадходженняповітрявлегенівнаслідокобмеження
їх роздування ззовні: пневмо-, гідро- і гемоторакс, стискання грудної кліткиічеревної порожнини.
Методика відновлення надходження повітря в легені при різних причинахмаєпевніособливості. Найпоширенішоюпричиноюпорушенняпрохідностідихальнихшляхівпідчасклінічноїсмертієзападанняязика. Цевідбуваєтьсявнаслідокрозслабленням’язів, якіутримують корінь язика над задньою стінкою глотки. Тому при проведенні реанімаційних заходів, навіть після усунення всіх інших причин
10 |
11 |
порушенняпрохідностідихальнихшляхів, необхідне усунення іцієї перешкоди.
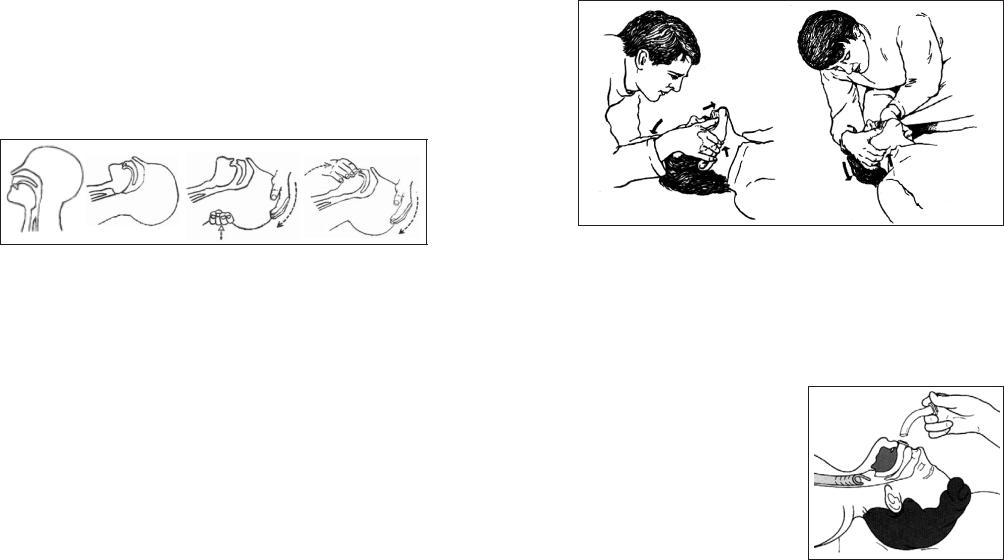
Найпростішоюманіпуляцією, щопіднімаєкоріньязиканадзадньою стінкою глотки, є закидання голови (рис. 2). Для його виконання підводятьпідшиюпотерпілогоруку, відповіднурозташуваннюреаніматора щодо тіла потерпілого. Іншу руку кладуть на лоб так, щоб ребро долоні знаходилося на межі волосистої частини голови. Після цього одночасним рухом рук розгинають шию і закидають голову назад. Прицьомукоріньязикапіднімаєтьсяразомзнижньоющелепою івідкриваєтьсяпросвітміжнимізадньоюстінкоюглотки.
Рис. 2. Закидання голови.
Употерпілихзпідозроюнапереломхребтавшийномувідділічи перелом основи черепа маніпуляції з головою проводяться дуже обережно. Не бажано повертати голову набік і різко її закидати. Достатньопомірногорозгинанняшийноговідділухребта.
Оптимальною методикою відновлення прохідності дихальних шляхів у цьому стані є “потрійний прийом” П. Сафара (рис. 3), що складаєтьсяіззакиданняголови, висуваннянижньоїщелепиівідкривання рота. Для виконання цієї маніпуляції реаніматор стає з боку голови потерпілого. Розташовує свої руки так, щоб III, IV і V пальці знаходилися під кутом нижньої щелепи з відповідних боків, а ребра долонь– налініїволосистоїчастиниголовинаскронях. Вказівніпальці розташовують під нижньою губою, а великі пальці – над верхньою. Одночасно з підніманням нижньої щелепи здійснюють помірне закидання голови і відкривання рота.
Підтримка прохідності дихальних шляхів може здійснюватися також з використанням повітроводів, ларингеальної маски та інших пристосувань. Черезте, щоподразненнякореняязикаівходувтрахею може викликати блювання і ларингоспазм, введення повітроводів та
інтубацію трахеї виконують тільки в потерпілих, що знаходяться в стані коми чи під дією седативних препаратів.
Рис. 3. Потрійний прийом П. Сафара.
Введення повітроводів.
Розрізняютькількавидівповітроводів: S- таТ-подібні(повітроводи Гведела), орофарингеальні іназофарингеальні, повітроводизнадувноюманжеткою. Методикаустановкиорофарингеальнихповітроводів (рис. 4) будь-якого виду складається з таких етапів: за допомогою методикисхрещенихпальців(рис. 5а) відкриваютьрот, кінецьповітроводу вводять вигином до язика, потім його повертають вигином від язика, одночасно просуваючи всередину. Приіншомуваріантікорінь язикаакуратновідтискаютьшпателем, а повітровід вводять вигином до язика без обертання. Після досягненнязаданоїглибиниіперевіркипрохідностіповітровідфіксують до щоки пластиром.
Длявідкриванняротазастосовують три способи: схрещених
пальців(дляпомірнорозслабленої Рис. 4. Введення орофарингеального щелепи, рис. 5а), за допомогою повітроводу.
12 |
13 |

прийому “палець за зубами” (для зімкнутої щелепи, рис. 5б), і піднімання язика і щелепи (для дуже розслабленої щелепи, рис. 5в).
а |
б |
в |
|
|
|
Необхідно пам’ятати, що слизові оболонки носових ходів добре васкуляризовані і навіть невеликі садна можуть викликати носову кровотечу.
Одним з недоліків стандартних повітроводів є негерметичність дихальних шляхів, внаслідок чого частина повітря, що вдувається в хворого, непопадаєвлегені, авикидаєтьсяватмосферу. Дляліквідації цьогонедоліку використовуютьповітроводизнадувноюманжеткою
(рис. 7).
Рис. 7. Введення повітроводу з манжеткою.
Другимістотнимнедолікомповітроводівєнеможливістьпопередитиаспіраціюшлунковоговміступрирегургітації. Однимзваріантів підтримкипрохідностідихальнихшляхів, щонемаютьцьогонедоліку, є комбінований повітровід – Комбіт’юб (рис. 8). Його особливістю є наявністьдвохроз’єднанихканалів.
Рис. 8. Введення повітроводу Комбіт’юб.
Введення повітроводів не вимагає додаткових пристосувань і здійснюється так само, як і введення орогастрального зонда. Різновидністю повітроводу, подібною з Комбіт’юбом, є стравохідний обтуратор, об’єднаний з лицевою маскою.
15
Однимізсучаснихпристроїв, якіпідтримуютьпрохідністьдихальних шляхів, є ларингомаска (рис. 9). Вона розроблена таким чином, щобпривведеннівротоглоткусамостійнорозміститисявчітковизначенійпозиції. Післяроздуванняманжеткиларингомаскагерметично відмежовуєдихальнішляхи, невикликаючи, навідмінувідендотрахеальноїтрубки, подразненняіпогіршеннямікроциркуляціївслизових оболонкахтрахеї.
Рис. 9. Методика введення ларингомаски.
Ідеальноюзпоглядугерметичностідихальнихшляхівіможливості санаціїтрахеобронхіальногодереваєінтубаціятрахеї. Підчасреанімаційнихзаходівїїнеобхідноздійснюватиякомогараніше. Існуєкілька методик введення ендотрахеальної трубки: за допомогою прямої ларингоскопії (із застосуванням ларингоскопа або фіброоптичного інструмента) і сліпий метод. Перевага віддається тій методиці, якою реаніматордобреволодіє.
Набір для проведення інтубації трахеї повинен бути підготовленимзаздалегідь. Обов’язковоперевіряютьнаявністьендотрахеальних трубок різного розміру і герметичність їхніх манжеток. У наявності повинно бути кілька клинків до ларингоскопа, кожний з яких має бути перевірений на надійність роботи джерела світла.
Підбіррозміруендотрахеальноїтрубкидляконкретногохворого здійснюєтьсявідповіднодотаблиціприблизнихрозмірів.
Для дорослих і дітей старше 6 років рекомендується використовуватиендотрахеальнітрубкизм’якимиманжеткамивеликогообсягу, щонетравмуютьслизовуоболонкутрахеї. Длядітеймолодше6 років використовують трубки без манжетки.
Для інтубації трахеї можна використовувати ларингоскопи як із прямим, так і з вигнутим клинком, однак техніка ларингоскопії при їхзастосуваннімаєдеяківідмінності.
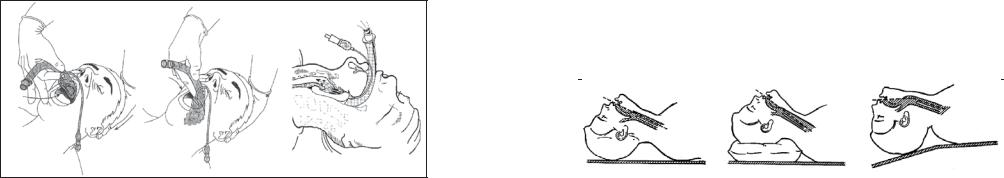
Передінтубацієютрахеїендотрахеальнутрубкунеобхіднозмастити воднимрозчиномлідокаїнузметоюзниженнярефлекторнихреакцій. Хворого укладають на спину із закинутою назад головою. Можна використовуватидваположенняголови: класичне, колиголовазнаходитьсянатійжеплощині, щоітулуб, іполіпшене, колиголовазнаходиться трохи вище тулуба (рис. 10).
Надмірнезакиданняголовиєнеправильним, томущоприцьому порушується співвідношення осей рота, глотки і гортані (рис.10 в).
|
|
|
|
|
|
а |
б |
в |
Рис. 10. Розташування голови при інтубації трахеї (за А.А. Бунятяном): а) класичне розташування Джексона; б) покращене розташування Джексона; в) неправильне розташування.
Безпосередньо перед інтубацією хворому протягом 2 хв проводитьсяінгаляціякиснюзадопомогоюмаски. Інтубаціятрахеїповинна проводитися заякомогакоротшийчас. Щоб орієнтуватися в припустимій тривалості інтубації, реаніматор повинен затримати власний подих і припинити маніпуляцію з появою бажання зробити вдих. У випадкуневдалоїспробиінтубаціїхворомузновупротягом2 хвпроводятьінгаляціюкисню.
При проведенні інтубації трахеї правою рукою відкривають рот (наприклад, методомсхрещенихпальців), берутьларингоскоп уліву руку, вводять клинок у ротову порожнину, відсуваючи язик вгору і вліво. Необхідностежити, щобгубихворогоікінчикязиканепотрапилиміжклинкомларингоскопаізубами. Привикористанніпрямого клинкайогокінчикпроводятьбезпосередньопіднадгортанник, піднімаючи його, тоді як вигнутий клинок вводять між коренем язика і надгортанником. Язикпривведенніларингоскопавідсуваєтьсявгору.
16 |
17 |

Цедаєможливістьоглянутивсюротовупорожнинуіполегшуєвізуалізацію голосової щілини. Занадто глибоке введення клинка ларингоскопаможепризвестидозсувунадгортанникавниз, азанадтоповерхневе – до випинання кореня язика. При занадто глибокому введенні прямого клинка він може потрапити в стравохід.
Післявведенняларингоскопарукояткуйогопіднімаютьунапрямку, перпендикулярному клинку. Не можна використовувати верхні зуби як точку опори! При необхідності для кращого огляду можна попроситипомічниканатиснутинащитоподібнийхрящ, щобвідсунути гортань назад або в один із боків.
Інтубаційнутрубкувводятьупросвітголосовоїщілинипідконтролем зору. Глибина введення інтубаційної трубки визначається за проходженнямманжетки. Післяпроходженнячерезголосовущілину проксимального краю манжетки трубку просувають у трахею ще на 1 см.
Відразупіслявведенняендотрахеальноїтрубкидонеїприєднують мішокАмбуабоіншийреспіраторіпроводятьоксигенацію. Якомога швидшепроводятьаускультаціюгрудноїкліткиздвохбоків. Увипадку різкогоослабленнядиханнязодногобоку, пов’язаногозпопаданням кінця трубки в головний бронх (частіше правий), трубку трохи підтягують. При цьому необхідно враховувати імовірність ослаблення легеневого звуку або його відсутність внаслідок інших причин, наприклад, аспіраціїрідиничисторонньоготіла, пневмотораксу, набряку легень та ін.
Післяідентифікації правильногоположеннятрубкироздувають манжеткудозникненняпросочуванняповітряповзтрубку. Ендотрахеальнутрубкуможнафіксуватидошкіриобличчяхвороголейкопластиромабозадопомогоюзав’язки. Принеобхідностіпроводятьсанацію трахеобронхіальногодерева.
Передпроведеннямназотрахеальноїінтубаціїтрахеїносовийхід обробляють судинозвужувальними препаратами (у вигляді крапель або зрошення) для збільшення просвіту і профілактики кровотечі у випадкутравматичногопроведеннятрубкичерезносовийхід. Додаткововносовийхідможнаввестирозчинмісцевогоанестетика. Діаметр трубкидляназотрахеальноїінтубаціїповиненбутина1 ммменшим.
Для проведення назотрахеальної інтубації голову хворого укладають у поліпшене класичне положення і трохи закидають (рис. 11).
Привведеннітрубкивносовийхід для попередження ушкодження носових раковин скіс її повинен бутиспрямованийдоносовоїперегородки. Після проведення кінця трубки в ротову порожнину можливі два варіанти подальшогопроведення: сліпе і під контролем ларингоскопа.
Сліпий метод застосовується Рис. 11. Назотрахеальна інтубація. переважноухворихіззбереженим
самостійнимдиханням, уякихзякихосьпричиннеможливовідкрити рота. Привикористанніларингоскопаназотрахеальнаінтубаціяполегшуєтьсязавдякиможливостіоглядугортані. ПодальшевведеннятрубкиздійснюєтьсязвикористаннямщипцівМагілаабовеликогозатискачаКелі.
Існуютьііншіметодикиінтубаціїтрахеї: сліпаоротрахеальнаінтубація “попальцю”, інтубація задопомогоюсвітлооптичного провідника, звикористаннямфібробронхоскопа.
При неможливості виконання перерахованих вище маніпуляцій виникаєнеобхідністьухірургічнихметодахвідновленняпрохідності дихальнихшляхів– крикотомія, мікротрахеостомія, трахеостомія.
Припорушенніпрохідностідихальнихшляхіввнаслідокпопаданнясторонніхтілтактиказалежитьвідрівня, наякомувонозупинилося, і від його консистенції. Якщо стороннє тіло знаходиться в ротовій порожнині, можна спробувативидалити його за допомогою пальців. Слиз, згусткикрові, блювотнімаситаіншийрідкийпатологічнийвміст зротовоїпорожниниможнавидалити, обмотавшипальцігігроскопічноютканиною, задопомогоюмарлевоготампона, затиснутоговкорнцангу, хірургічноговідсмоктувача чигумовоїгруші. Твердісторонні тілаізротоглоткиможнавидалитизадопомогоюдвохпальців, пінцета чи корнцанга.
При попаданні стороннього тіла або рідини за голосові зв’язки необхідно створити дренажне положення, при якому вихід із трахеї буде нижче, ніж відділи легенів, де знаходиться патологічний вміст. Якщо цього недостатньо, можна сприяти просуванню стороннього тілазадопомогоювібраційногомасажу. Дляцьогорукою, стиснутою
18 |
19 |
