
- •IV. Содержание темы: аритмии сердца Нарушения сердечного ритма и проводимости
- •Классификация нарушений ритма и проводимости сердца
- •V. Аритмии при нормальной или нарушенной функции кардиостимуляторов разного типа
- •Синусовая тахикардия
- •Синусовая брадикардия
- •Экстрасистолия
- •Отдельные разновидности экстрасистол
- •Фибрилляция и трепетание предсердий
- •Клиническая терминология и классификация фибрилляции и трепетания предсердий
- •Минимальный объем обследования пациентов с фп
- •Дополнительное клиническое обследование
- •Тактика ведения больных с пароксизмами фп
- •Антитромботическая терапия
- •Тактика ведения больных с пароксизмом фп во время подготовки к восстановлению синусового ритма
- •Электроимпульсная терапия
- •Подготовка к плановой электрической кардиоверсии
- •Поддерживающая антиаритмическая терапия
- •Контроль частоты сердечных сокращений при постоянной форме фп
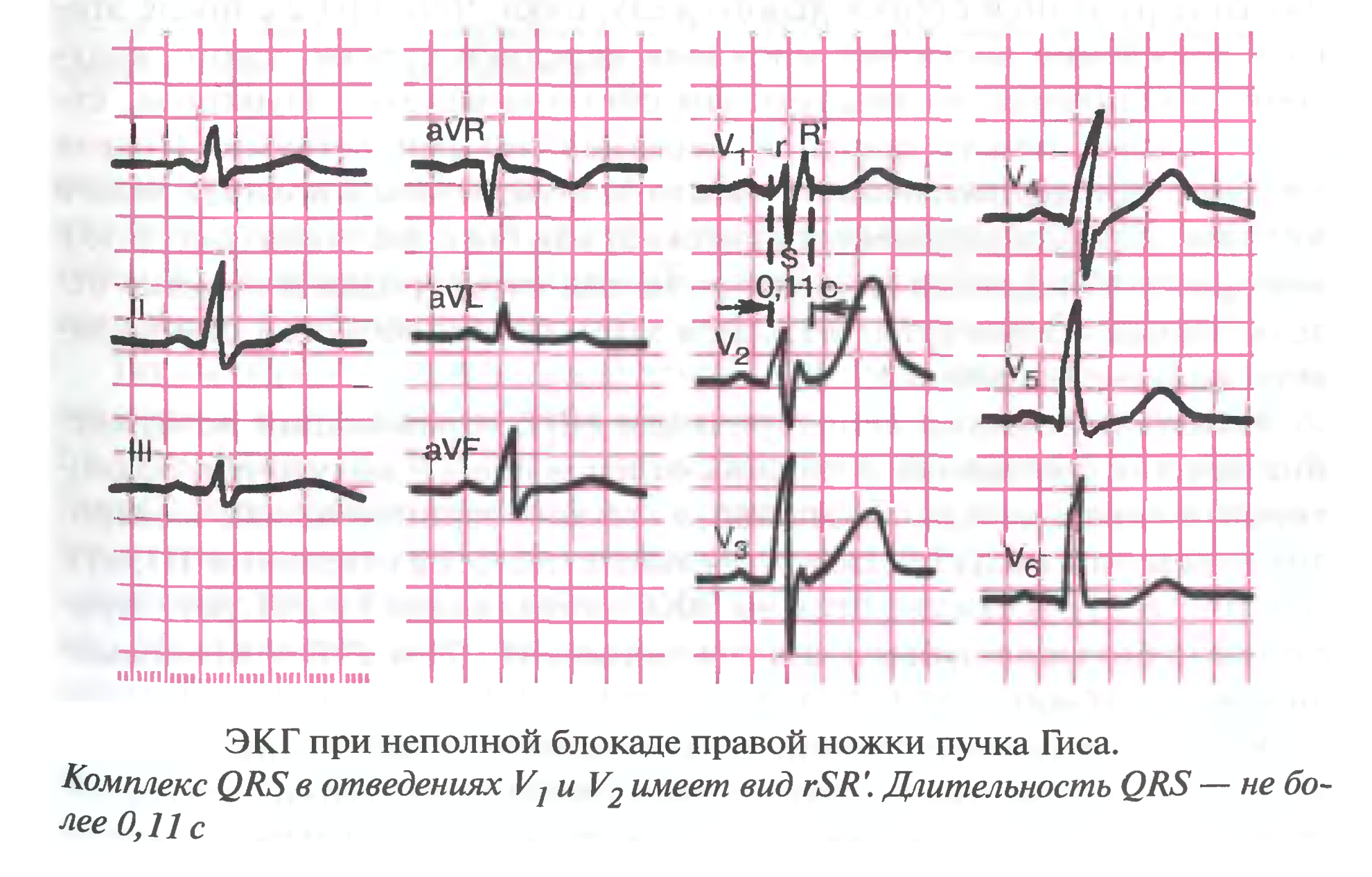
- •Блокада правой ножки пучка Гиса
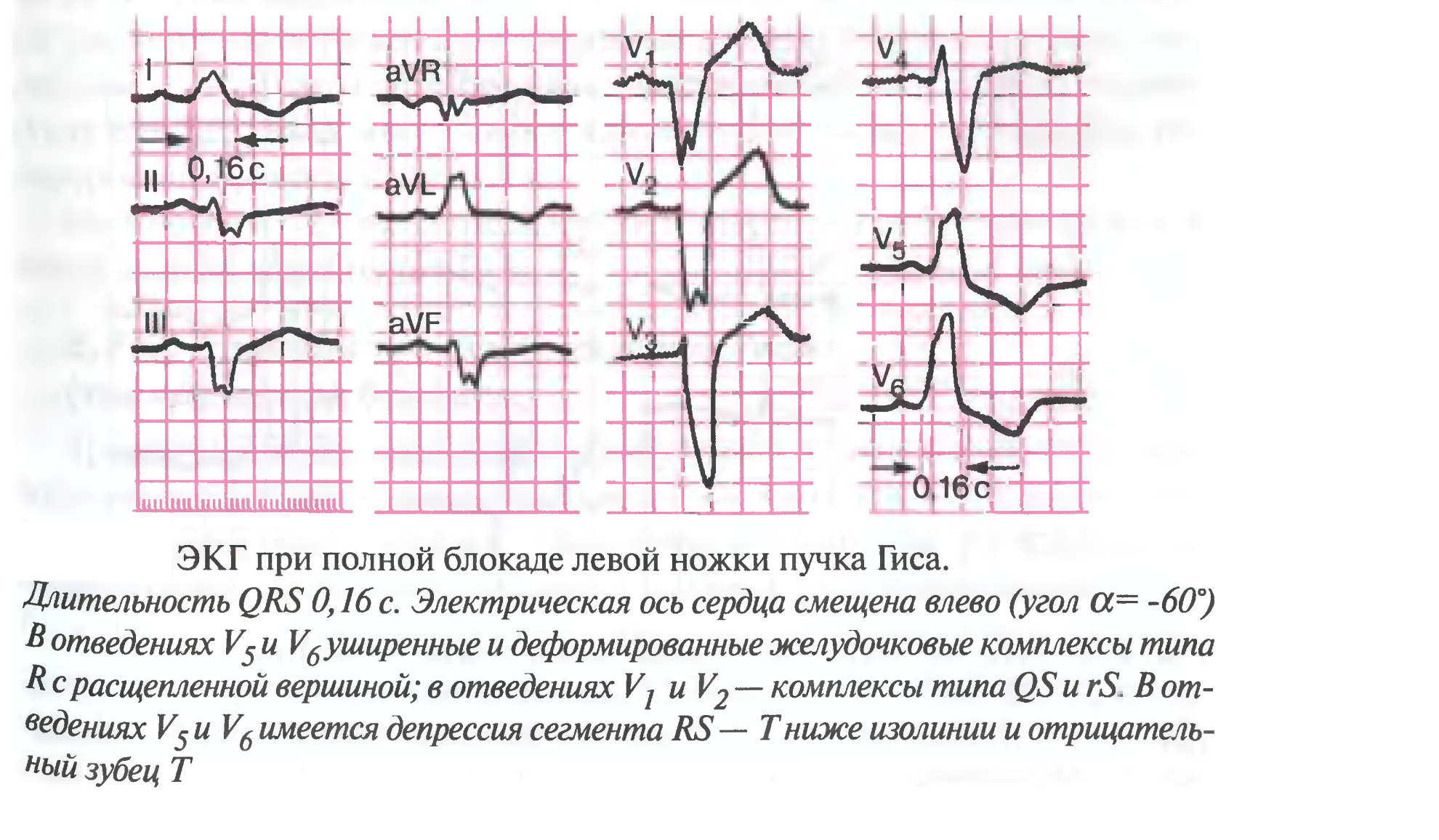
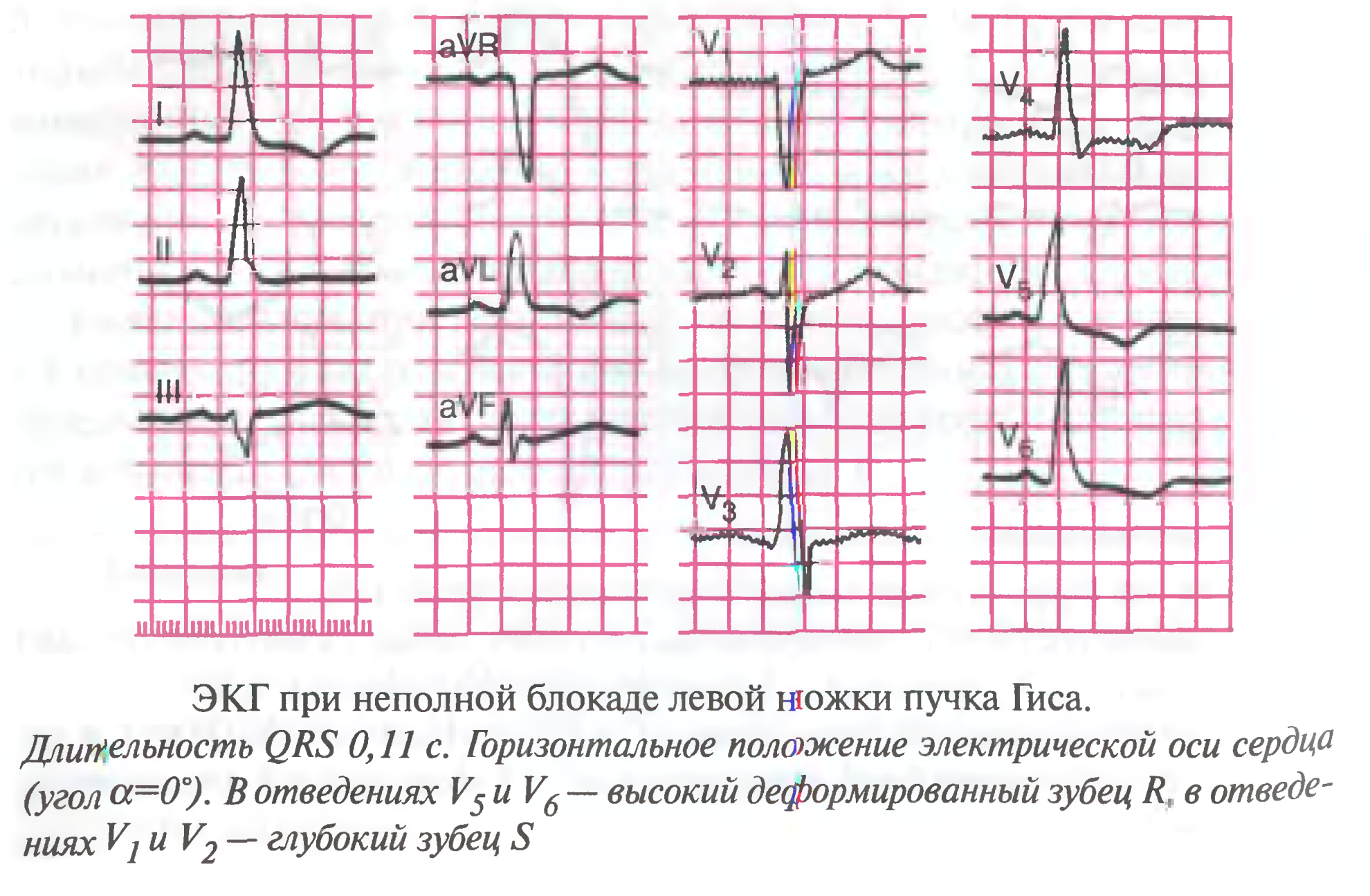
- •Блокада левой ножки пучка Гиса
- •Желудочковые тахикардии
- •Фибрилляция желудочков
- •V. Материалы активизации студентов во время чтения лекции
- •VI. Общее материальное и методическое обеспечение лекции:
- •VII. Материалы для самоподготовки студентов:
- •VIII. Дополнительная литература, использованная преподавателем при подготовке лекции:
Блокада правой ножки пучка Гиса


Блокада левой ножки пучка Гиса

Показания к имплантации искусственного водителя ритма (постоянной кардиостимуляции) при AV-блокадах
Полная AV-блокада:
♦ При наличии потерь сознания (приступы Морганьи-Адамса- Стокса) или головокружении
♦ При отсутствии клиники и стойкой брадикардии (менее 40 в минуту) или паузах более 3 секунд, желудочковой аритмии или сердечной недостаточности
AV-блокада II ст. типа Мобитц 1-2 при наличии симптоматики
AV-блокада II-III ст., возникающая при физической нагрузке, независимо от наличия или отсутствия симптоматики
AV-блокада II-III ст. после пересадки сердца при наличии симптоматики
Нарушения проводимости после инфаркта миокарда:
♦AV-блокада II-III ст. в сочетании с блокадой ножек пучка Гиса, независимо от наличия симптоматики
♦ Периоды AV-блокады II-III ст. с симптомами
Показания к имплантации искусственного водителя ритма при СССУ
Симптомный СССУ (синусовая брадикардия, синоатриальная блокада)
Синдром бради-тахикардии (пароксизмы суправентрикулярных аритмий, чередующиеся с синусовой брадикардией или асистолией)
Асимптомный СССУ (ЧСС менее 40 в минуту в течение 30-60 с, паузы более 2,5 с)
Показания к имплантации кардиостимуляторов, автоматически распознающих и предотвращающих тахикардию
Симптоматическая рецидивирующая наджелудочковая тахикардия, купируемая кардиостимуляцией, в тех редких случаях, когда катетерная аблация и/или медикаментозная терапия не помогают контролировать аритмию или влекут за собой нежелательные побочные эффекты
Продолжительная паузозависимая желудочковая тахикардия с удлинением интервала QT или без него, когда эффективность кардиостимуляции документированна
Пациенты высокого риска с врожденным синдромом удлиненного интервала QT
Желудочковые тахикардии
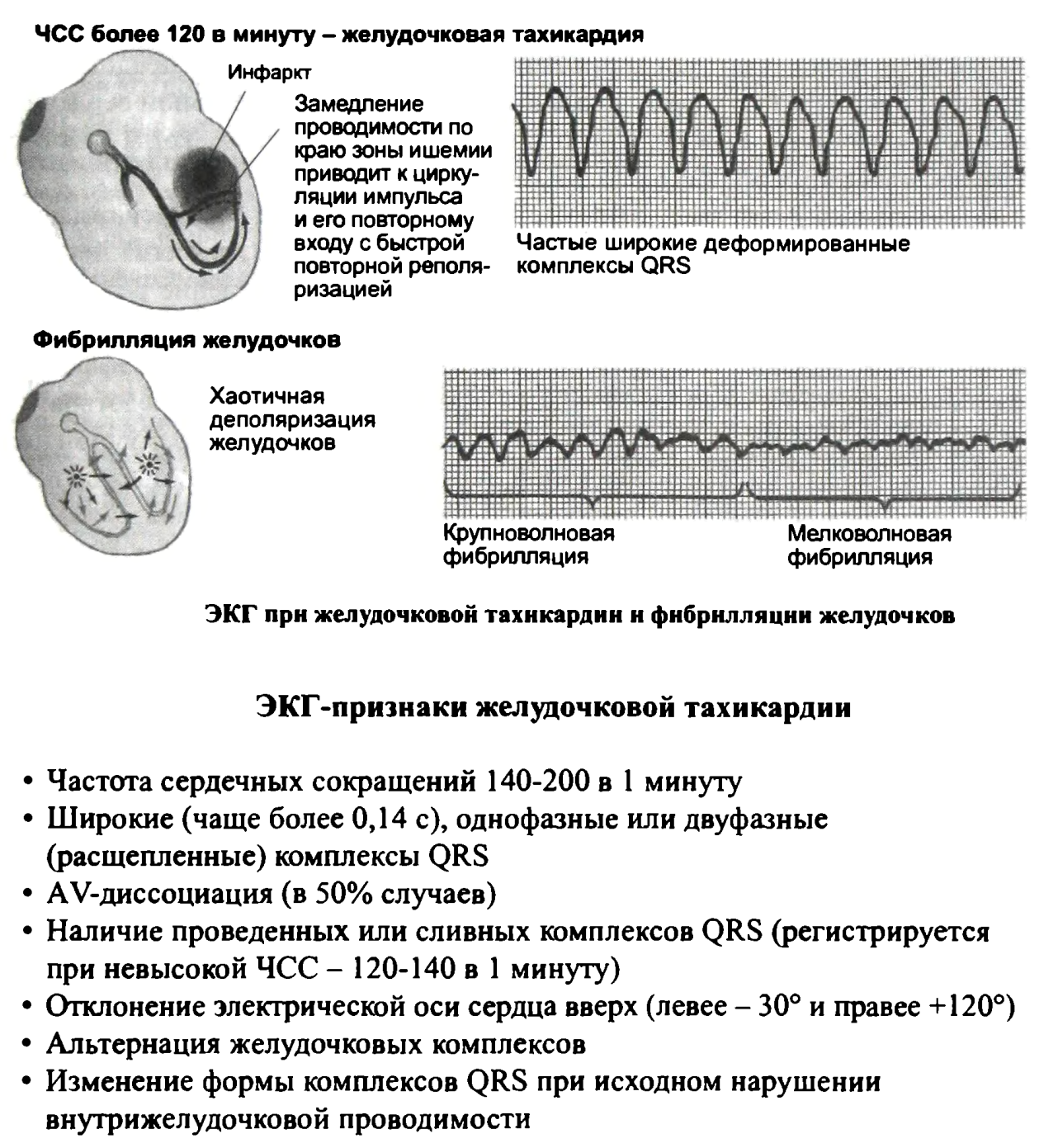
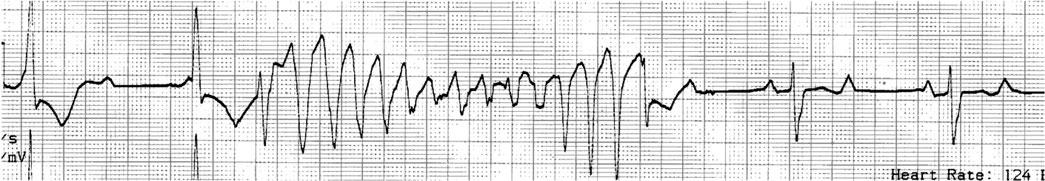

Фибрилляция желудочков
Наиболее фатальной и неожиданной является первичная фибрилляция желудочков (ФЖ). Если электрическая дефибрилляция сердца не будет проведена в течение первых 5 - 7 мин, смерть неминуема. Отличить фибрилляцию от высокочастотной желудочковой тахикардии (ЖТ) или асистолии можно только по ЭКГ. Поэтому начальные реальные мероприятия при этих состояниях одинаковы.
Убедившись в том, что произошла остановка кровообращения, следует провести немедленно:
- прекардиальный удар в первые 30 сек; оксигенотерапия;
- наружный массаж сердца (НМС) и искусственную вентиляцию легких (ИВЛ); их соотношение при сердечно- легочной реанимации (СЛР) 30 : 2, в синхронном режиме; если аппаратная ИВЛ, то НМС 100 и ЧД 10 в мин, в асинхронном режиме; разовый обьем 400 - 600 мл;
- немедленная несинхронизированная электродефибрилляция в первые 5 мин (ЭИТ, 360 Дж, 7 КВт) и только затем регистрация ЭКГ; продолжают СЛР в течение 2 мин, если ритм не восстановился - 2-й разряд 360 Дж и продолжают СЛР в течение 2 мин;
При сохранении на ЭКГ ФЖ, после 2-го разряда: адреналин в/в 1 мг. Затем 3-й разряд 360 Дж и продолжают СЛР в течение 2 мин. Далее адреналин по 1 мг каждые 3-5 мин.
При сохранении на ЭКГ ФЖ, после 3-го разряда: амиодарон (Амиокордин) в/в 300 мг, 6 мл, в 20 мл 5% раствора глюкозы; затем, можно повторять после 3-х циклов СЛР по 150 мг, до 5 мг/кг/час, до 900 мг. При отсутствии амиодарона, но не после: лидокаин 1 мг/кг, можно повторять после 3-х циклов СЛР по 50 мг, до 3 мг/кг/час.
Схема: СЛР - 360 Дж - СЛР - 360 Дж - СЛР - адреналин -360 Дж - СЛР - амиодарон - 360 Дж - СЛР - адреналин - 360 Дж - СЛР .... до сохранения ФЖ.
После 3-х циклов возможно: в/в введение гидрокарбоната натрия 50 мл, 4% раствора; магния сульфата 2 г, 8 мл, 25% раствора; при гипотензии добутамина и дофамина.
После успешной дефибрилляции, СЛР показано введение амиодарона в/в капельно 1 мг/мин, до 5 мг/кг, и внутрь до 1200 мг/сут, затем по 200 мг, 3 р/сут. Затем, в условиях АИТ проводят терапию постреанимационной энцефалопатии: устранение гипотензии (Рефортан, Стабизол), нейропротекция (налоксон, магния сульфат, Тиоцетам), контроль сатурации, нормотермии, нормогликемии, уровня гематокрита и гемоглобина.
