
неонатологія 5 курс / недон нн
.pdf
Розробка кафедри педіатрії ЛНМУ51/104
Дисципліни |
Знати |
Уміти |
|
|
|
Пропедевти- |
Постнатальна адаптація новонаро- |
Визначити основні |
чна педіатрія |
дженої дитини; анатомо- |
патологічні симпто- |
|
фізіологічні особливості новонаро- |
ми, оцінити отримані |
|
дженої дитини; особливості виго- |
результати; призна- |
|
довування новонародженої дитини; |
чити харчування |
|
продукти харчування новонаро- |
новонародженій ди- |
|
джених і дітей першого року життя |
тині |
|
|
|
Фармакологія |
Клінічну фармакологію антибакте- |
Призначити відпові- |
|
ріальних і протигрибкових препа- |
дні ліки |
|
ратів, нестероїдних протизапаль- |
|
|
них середників, препаратів заліза, |
|
|
вітамінів |
|
|
|
|
4.МАТЕРІАЛИ ДОАУДИТОРНОЇ САМОСТІЙНОЇ РОБОТИ
4.1. Клінічна характеристика недоношених дітей
Новонароджена дитина з малою масою тіла при народженні, яка підлягає фізіологічному догляду (не потребує додаткових медичних втручань), – це дитина з терміном гестації не менше 32 тиж і масою тіла при народженні не менше 1500 г, яка на момент огляду й оцінки стану має такі ознаки:
•адекватно дихає або кричить;
•частота дихань – 30-60 за хвилину, дихальні розлади відсутні;
•частота серцевих скорочень – 100-160 за хвилину;
•рожевий колір шкіри і слизових оболонок;
•адекватна рухова активність;
•задовільний або помірно знижений м’язовий тонус;
•має здатність смоктати або годуватися з чашки (обов’язкова наявність ковтального рефлексу);
•температура тіла 36,5-37,5°С;
•відсутні вади розвитку, які вимагають медичного втручання;
•відсутні клінічні ознаки інфекції.
Постнатальна адаптація більшості передчасно народжених дітей, однак, ускладнюється виникненням різних клінічних проблем, які можна звести до двох основних груп:
1) пов'язані з малою масою тіла;
52
Розробка кафедри педіатрії ЛНМУ52/104
2) зумовлені морфо-функціональною незрілістю органів і систем.
•Діти з малою масою тіла характеризуються низьким тканинним вмістом жиру, відносно високим вмістом рідини і значним коефіцієнтом співвідношення площі поверхні до маси тіла. Саме ці особливості, безпосередньо пов'язані з малою масою при народженні, визначають проблеми терморегуляції і постнатального росту (харчування).
•Недоношені діти мають обмежені можливості специфічної тер-
моізоляції (велика питома площа поверхні, проникність шкіри, недосконала регуляція судинного тонусу, мала кількість або відсутній підшкірний і бурий жир, виражена судинна сітка), а величина теплоутво-
рення не завжди відповідає швидкості тепловіддачі (недостатнє споживання калорій і/або кисню), що може бути причиною їх переохолодження та перегрівання.
• Втрати тепла відбуваються за рахунок 4-х фізичних механізмів: проведення (безпосередній контакт з холодною поверхнею), випаровування (якщо поверхня тіла дитини є вологою, проникність шкіри), конвекції (рух повітря повз поверхню тіла немовляти – протяги, робота кондиціонера тощо) і випромінювання (розташування поруч з предметом/ середовищем, які мають значно нижчу температуру порівняно з температурою тіла дитини).
•Заходи, спрямовані на забезпечення теплового захисту повинні блокувати всі можливі механізми втрати тепла і забезпечувати додаткове зігрівання.
•У сучасному обладнанні, що забезпечує тепловий захист (інкубатори і реанімаційні столи), використовується так звана система «серво-контролю», яка передбачає постійне моніторне визначення температури тіла дитини за допомогою спеціального датчика, що фіксується на шкірі, й автоматичне використання зовнішнього джерела тепла відповідно до заданої і фактичної температури тіла дитини.
ХОЛОДОВИЙ СТРЕС І ГІПОТЕРМІЯ
Поширені клінічні ускладнення саме у передчасно народжених немовлят і дітей з малою масою при народженні (див. тему «Медична допомога здоровим новонародженим»).
У передчасно народжених дітей особливо зростає ризик виникнення респіраторного дистрес-синдрому, легеневої кровотечі, внутрішньошлуночкових крововиливів й інфекційних ускладнень. Окрім
53
Розробка кафедри педіатрії ЛНМУ53/104
метаболічного ацидозу і гіпоглікемії можуть виявлятися гіперкаліємія й азотемія. Гіпотермія недоношеного новонародженого суттєво підвищує ризик його смерті.
Стратегія надання медичної допомоги полягає у профілактиці охолодження дитини з малою масою. Водночас, потрібно уникати і перегрівання, яке також є шкідливим.
2.Ретельне дотримання вимог «теплового ланцюжка» на всіх етапах надання допомоги (див. тему «Медична допомога здоровим но-
вонародженим»).
3.Пологовий зал (операційна): температура повітря (≥ 26-27 С), відсутність протягів, зовнішні обігрівачі, теплі пелюшки, висушування, шапочки, пластикові мішки для екстремально недоношених ново-
народжених (запобігання втратам тепла через проведення, випарову-
вання, конвекцію), контроль температури тіла через 30 хв. після народження, після надання реанімаційної допомоги або після переводу у відділення інтенсивної терапії (хвора або глибоконедоношена дитина).
4.Створення оптимального (термонейтрального) середовища. Термонейтральним уважається середовище, в якому дитина підтримує нормальну температуру тіла з мінімально можливою продукцією тепла, а отже, втратами енергії (рис. 3; табл.1).
-температура повітря в палаті (не менше 25 С; рис. 3);
-інкубатори (кувези), «гібридні» пристрої (можуть функціонувати як інкубатори або як столи з обігрівом) – подвійні стінки, «серво-контроль» (запобігання втратам тепла через випромінювання і, частково, випаровування);
-столи, ліжка і матраци з підігрівом (запобігання втратам теп-
ла через проведення і випромінювання);
-променеві обігрівачі (запобігання втратам тепла через випромінювання і проведення);
-пластикові плівки або намети (запобігання втратам тепла че-
рез випаровування і випромінювання).
5.Профілактика охолодження під час зважування, виконання будь-яких маніпуляцій і процедур: температура повітря в палаті, променеві обігрівачі для проведення процедур, контроль температури тіла дитини після проведення маніпуляцій і процедур.
6.Часта заміна памперсів, мокрої білизни (одягу).
54

Розробка кафедри педіатрії ЛНМУ54/104
7.Одяг – шапки, шкарпетки.
8.Контроль температури тіла дитини – щонайменше кожні 3 год
увідділенні інтенсивної терапії, 4-2 рази на добу в інших відділеннях, а у випадках нестабільної температури і під час зігрівання – частіше.
Використання грілок може бути небезпечним (особливості кровообігу недоношеної дитини сприяють швидкому виникненню значних опіків), а тому не рекомендується.
1000 г |
2000 г |
3000 г |
Дні |
Рис. 3. Межі температури термонейтрального середовища для дітей масою при народженні відповідно 1000, 2000 і 3000 г. Вища температура відповідає роздягненій дитині, яка перебуває на столику під джерелом променевого тепла; нижча – стосується одягнених новонароджених у ліжечках.
Заходи щодо дитини з помірною гіпотермією (аксилярна температура < 36,5 С і ≥ 35 С)
•Перевірити температуру повітря у приміщенні; за потреби забезпечити додатковий обігрів
•Замінити одяг дитини на теплий
•Якщо життєві функції дитини стабільні і маса тіла > 1500 г, забезпечити контакт шкіра-до-шкіри; в іншому випадку використати зігріваючий пристрій
•Продовжувати грудне вигодовування або годування зцідженим грудним молоком з використанням альтернативного методу
•Визначити рівень глюкози крові, коригувати гіпоглікемію; якщо гіпоглікемії немає, обстеження повторювати через 3 год до отримання 2 послідовних результатів рівня глюкози крові > 2,6 ммоль/л.
55
Розробка кафедри педіатрії ЛНМУ55/104
• Контролювати температуру тіла кожні 15-30 хв. до отримання двох послідовних результатів вимірювання температури тіла дитини >
36,5ºС.
Таблиця 1
Рекомендована температура термонейтрального середовища в інкубаторі
Маса тіла |
|
Температура в інкубаторі |
||
при наро- |
|
|||
|
|
|
|
|
дженні |
35°С |
34°С |
33°С |
32°С |
|
|
|
|
Після 5 тиж у разі роз- |
< 1500 г |
0-10 діб |
11-21 доби |
3-5 тиж |
витку будь-якого за- |
|
|
|
|
хворювання |
|
|
|
10 діб – |
Після 4 тиж у разі роз- |
1500-2000 г |
|
0-10 діб |
витку будь-якого за- |
|
|
4 тиж |
|||
|
|
|
хворювання |
|
|
|
|
|
|
|
|
|
11 діб – |
Після 3 тиж у разі роз- |
2000-2500 г |
|
0-10 діб |
витку будь-якого за- |
|
|
3 тиж |
|||
|
|
|
хворювання |
|
|
|
|
|
|
Заходи щодо дитини з важкою гіпотермією (аксилярна температура < 35 С)
•Перевірити температуру повітря у приміщенні; за потреби забезпечити додатковий обігрів
•Замінити одяг дитини на теплий
•Негайно розпочати зігрівання дитини в інкубаторі, за допомогою променевого обігрівача або матраца з підігрівом (вищі ефективність і безпеку повільного або швидкого зігрівання не доведено)
•Використовувати подвійний/потрійний обігрів і пластикову плівку у разі неефективності звичайного зігрівання
•Припинити ентеральне годування і розпочати довенне введення 10 % розчину глюкози з урахуванням фізіологічної потреби дитини
•До початку інфузії визначити рівень глюкози крові, коригувати гіпоглікемію; якщо гіпоглікемії немає, обстеження повторювати через 3 год до отримання 2 послідовних результатів рівня глюкози крові > 2,6 ммоль/л
•Контролювати температуру тіла кожні 15-30 хв. до отримання двох послідовних результатів вимірювання температури тіла дитини >
36,5ºС
•Розпочати ентеральне харчування після стабілізації стану дитини і досягнення температури тіла > 35°С.
56
Розробка кафедри педіатрії ЛНМУ56/104
ІНШІ КЛІНІЧНІ ПРОБЛЕМИ
Більшість гострих клінічних проблем, пов'язаних з функціональ-
ною незрілістю органів і систем, виникають у межах перших 72 год життя. До них належать:
•гіпотермія,
•асфіксія,
•дихальні розлади (респіраторний дистрес-синдром та ін.),
•внутрішньошлуночкові крововиливи (ВШК),
•апное,
•артеріальна гіпотензія;
•відкриття артеріальної протоки,
•порушення метаболізму (гіпоглікемія, метаболічний ацидоз) і водно-електролітного обміну (гіпокальціємія, гіпо/ гіпернатріємія тощо)
•гіпербілірубінемії.
Хронічні проблеми недоношених новонароджених можуть бути пов'язані зі специфічним терапевтичним втручанням або відображати віддалені наслідки гострих проблем, метаболічної і функціональної незрілості органів і систем. Найважливіші з них -
•патологія ЦНС (перивентрикулярна лейкомаляція [ПВЛ], постгеморагічна гідроцефалія, дитячий церебральний параліч [ДЦП] тощо);
•бронхолегенева дисплазія (хронічна легенева хвороба),
•апное недоношених дітей
•сепсис і локалізовані гнійно-септичні захворювання,
•некротичний ентероколіт (НЕК),
•метаболічні кісткові захворювання (рахіт, остеопатія недоношених дітей);
•ретинопатія недоношених дітей,
•порушення функції слуху,
•анемія недоношених дітей,
•соціальні проблеми.
ПЕРИНАТАЛЬНА АСФІКСІЯ є однією з основних проблем, пов`язаних з передчасними пологами. Вона значно частіше трапляється у передчасно народжених дітей і немовлят із затримкою внутрішньоутробного розвитку.
У таких новонароджених, як правило, порушена постнатальна адаптація до гіпоксії, гіпотермії і умов зовнішнього середовища. Вод-
57
Розробка кафедри педіатрії ЛНМУ57/104
ночас, недоношених немовлят відразу після народження часто харак-
теризує, так звана, перинатальна або неонатальна депресія (низька оцінка за шкалою Апґар), яку потрібно диференціювати від справжньої асфіксії.
Засфіксією пов`язані розвиток респіраторного дистрес-синдрому
ігострих порушень кровообігу, які, у свою чергу, спричиняють виникнення ПВЛ (найважливіші чинники ризику – артеріальна гіпотензія й ішемія) і ВШК.
До особливостей передчасно народжених дітей, які визначають специфіку надання їм первинної реанімаційної допомоги, потрібно віднести
• підвищену чутливість до холодового стресу;
• неадекватність самостійних дихальних зусиль, пов'язану з незрілістю легеневої та центральної нервової систем, зниженою податливістю легень, слабкістю дихальних м'язів, що вимагає спеціальної дихальної підтримки;
• вкрай обмежені можливості метаболічної, циркуляційної та інших форм адаптації до гіпоксії;
• специфічні особливості церебрального кровоплину.
Втручання, що здійснюються у цій групі немовлят, особливо такі інвазійні заходи як інтубація трахеї і ШВЛ, проводять індивідуально, тільки за наявності показань, зважуючи всі відповідні плюси і мінуси. Наявні дані дозволяють зробити висновок про важливість дотримання принципів "мінімальної стимуляції" у наданні медичної допомоги недоношеним новонародженим. Важливо уникати непотрібних інвазійних процедур, підтримувати адекватні вентиляцію й оксигенацію, використовуючи сучасні безпечні методи (постійний позитивний тиск у дихальних шляхах [CPAP]
інеінвазійна вентиляція легень), запобігати виникненню апное, обмежувати шкідливу стимуляцію за рахунок обмеження контактів з дитиною, використання методів моніторного контролю за станом життєвих функцій, проведення седації тощо.
Проблема перинатальної асфіксії розглядається на окремому занятті.
РЕСПІРАТОРНИЙ ДИСТРЕС-СИНДРОМ (РДС)
Розвиток цього захворювання, яке залишається однією з основних причин смерті передчасно народжених немовлят, пов’язаний з такими основними особливостями їх дихальної системи, як:
• незрілість (насамперед, дефіцит сурфактанту);
58
Розробка кафедри педіатрії ЛНМУ58/104
•недостатня м’язова активність;
•знижена податливість грудної клітки.
Ця проблема розглядається на занятті, присвяченому гострій легеневій патології новонароджених.
ВНУТРІШНЬОШЛУНОЧКОВІ КРОВОВИЛИВИ (ВШК)
Крововиливи у бокові шлуночки мозку. Трапляються переважно у новонароджених з дуже малою масою тіла (термін гестації < 32 тиж). Частота залежить від багатьох чинників і може досягати 30 %. ВШК – одна з основних причин смерті недоношених новонароджених.
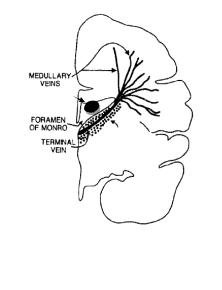
Виникнення цих крововиливів пов’язано з функціонуванням специфічної анатомічної структури у мозку плода – зародкового матрикса
[ЗМ] (рис. 4). Саме у цій ділянці |
|
|
|
|
|
|||||
відбувається |
проліферація |
ней- |
|
|
|
|
|
|||
ронів і гліальних клітин. |
|
|
|
|
|
|
|
|
||
Ділянка |
ЗМ відрізняється |
|
|
|
|
|
||||
|
Медулярні |
|
|
|||||||
наявністю розповсюдженої капі- |
|
|
|
|||||||
|
вени |
|
|
|||||||
лярної сітки. |
Просвіт цих капі- |
|
|
|
|
|||||
|
Згусток крові |
|
|
|
||||||
|
|
|
|
|||||||
|
|
|
||||||||
лярів |
відносно великий, стінки |
|
|
|
|
|||||
|
|
Отвір |
|
|
||||||
тонкі, слизова оболонка не міс- |
|
|
|
|||||||
|
Монро |
|
|
|||||||
тить |
м’язової |
тканини, що |
ви- |
|
|
|
|
|
||
|
|
|
|
|
|
Зародковий |
||||
|
|
Термінальна |
|
|||||||
значає механічну слабкість цих |
|
|
|
матрикс |
||||||
|
|
|
вена |
|
||||||
|
|
|
|
|
|
|
|
|
||
судин. ЗМ перестає функціону- |
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
||||
вати після 32 тиж гестації. |
|
|
|
|
|
|
|
|
||
Розвиток ВШК пов'язують з |
|
|
|
|
|
|||||
дією |
внутрішньосудинних, |
су- |
|
|
|
|
|
|||
динних і позасудинних чинни-
ків (табл. 2). |
Рис. 4. Анатомічні особливості ділянки |
Розрізнять 3 клінічних ва- |
крововиливу. Схематично зображено згус- |
ріанти перебігу – безсимптом- |
ток крові у лівому шлуночку мозку. |
|
|
ний, підгострий (години-дні) та |
|
гострий/ катастрофічний (хвилини-години). У щонайменше половини недоношених немовлят виникнення ВШК не супроводжується появою клінічних симптомів. Близько 85 % крововиливів розвиваються в перші 72 год життя дитини.
Для підгострого варіанту перебігу характерні ступор, знижена рухова активність, м`язова гіпотонія, очна симптоматика, респіраторний дистрес, брадикардія.
59
Розробка кафедри педіатрії ЛНМУ59/104
Для гострого варіанту - ступор (кома), респіраторний дистрес (апное), брадикардія, генералізовані тонічні судоми, децеребраційна поза, відсутня реакція зіниць на світло, відсутня реакція очей на вестибулярну стимуляцію, тетрапарез.
|
Таблиця 2 |
|
Патогенез ВШК |
|
|
Чинники |
Механізми реалізації |
|
|
Внутрішньосудинні |
Ішемія/реперфузія (інфузія після артеріальної гіпотензії) |
|
Флуктуація кровоплину (на тлі штучної вентиляції ле- |
|
гень [ШВЛ]) |
|
Збільшення мозкового кровоплину (гіпертензія, анемія, |
|
гіперкапнія) |
|
Зростання венозного тиску у головному мозку (високий |
|
внутрішньогрудний тиск, звичайно, внаслідок ШВЛ) |
|
Трмбоцитопенія і/або порушена функція тромбоцитів, |
|
порушене зсідання крові |
Судинні |
Зазначені у тексті анатомічні особливості капілярів у |
|
ділянці ЗМ |
Позасудинні |
Недостатня фіксація капілярів внаслідок незрілості ад- |
|
вентицію |
|
Підвищена фібринолітична активність |
|
|
•Лабораторно: гостре зменшення величини гематокриту, що не коригується переливанням еритромаси, гіперглікемія.
•Враховуючи безсимптомність розвитку ВШК у багатьох новонароджених, а також неспецифічність клінічних симптомів, основний метод діагностики – ультразвукове обстеження мозку в реальному часі (нейросонографія), яке здійснюється через велике тім’ячко.
Обстежують всіх новонароджених масою < 1,5 кг (< 32 тиж гестації) у віці 5-14 днів. Повторні нейросонографії (НСГ) проводять у віці 1 міс і/ або перед випискою дитини з лікарні.
НСГ показана також, незалежно від віку та маси новонародженого, якщо наявні клінічні ознаки вказують на можливий розвиток ВШК.
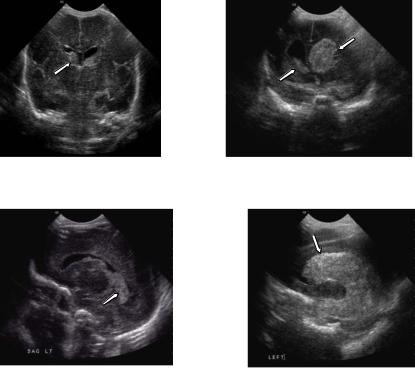
•Класифікація: I ступеня – ізольований субепендимальний крововилив (СЕК), II ступеня – ВШК без дилатації шлуночка (ів), III ступеня
–ВШК з гострою дилатацією шлуночка(ів), IV - СЕК або ВШК з перивентрикулярним крововиливом (рис. 5).
•Найважливіші ускладнення: постгеморагічна гідроцефалія (ПГГ, рис. 6), перивентрикулярний геморагічний інфаркт
60
Розробка кафедри педіатрії ЛНМУ60/104
Стратегія профілактики і надання медичної допомоги
• Призначати стероїди вагітним із загрозою передчасних пологів в терміні < 34 тиж; контролювати стан плода.
А. ВШК 2 ступеня справа |
Б. Гострий ВШК 3 ступеня зліва і 2 |
|
ступеня з дилатацією шлуночка |
|
справа |
В. ВШК 2 ступеня, сагітальний зріз |
Г. ВШК 3 ступеня, сагітальний зріз |
Рис. 5. Нейросонографічна картина ВШК 2 (А і В) і 3 (Б і Г) ступеня. Стрілками зазначені згустки крові у шлуночках.
•Підтримувати адекватний мозковий кровоплин (контролювати артеріальний тиск, ОЦК, газовий та електролітний склад крові; зменшувати внутрішньочерепний тиск - люмбальні пункції, вентрикулярний дренаж).
•Обмежувати всі види стимуляції.
•Уникати артеріальної гіпертензії (найпоширеніші причини - гіперкапнія, гіпоксемія, ацидемія, гіперосмолярні розчини, струминні
61
