
Измерение пульса и артериального давления
Пульс исследуют двумя пальцами на лучевой, височной или сонной артериях (рис. 46). У детей до 1 года пульс обычно определяют на височной артерии, а у детей старше 1,5 лет - как правило, на лучевой артерии. Пульс определяют в покое (можно во время сна), подсчет ударов должен проводиться в течение минуты. Если пульсовые толчки следуют один за другим через одинаковые промежутки времени, то такой пульс называется ритмичным. При неодинаковых промежутках времени между ударами говорят о неправильном ритме, или аритмии. В случае обнаружения аритмии необходимо сообщить об этом врачу. Данные о пульсе отмечают в температурном листе.
|
|
Для мониторирования пульса в условиях палаты интенсивного наблюдения или амбулаторных условиях в настоящее время широко используются специальные датчики - пульсоксиметры (Nonin и др.), позволяющие измерять частоту сердечных сокращений и насыщение периферической крови кислорода в диапазонах от 18 до 300 уд/мин и от 0 до 100% соответственно. Используют гибкие многоразовые датчики,
1 Количество мочи, выводимой из организма за определенной промежуток времени.
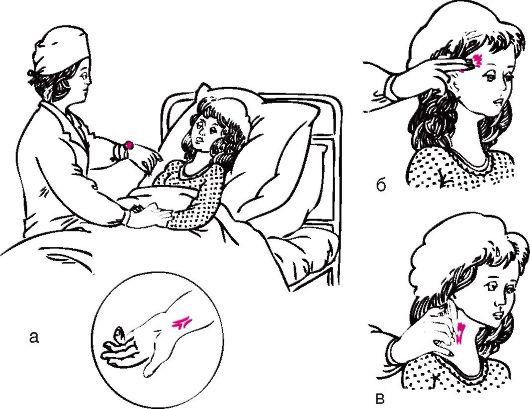 Рис.
46. Определение
пульса:
Рис.
46. Определение
пульса:
а - на лучевой артерии; б - на височной артерии; в - на сонной артерии
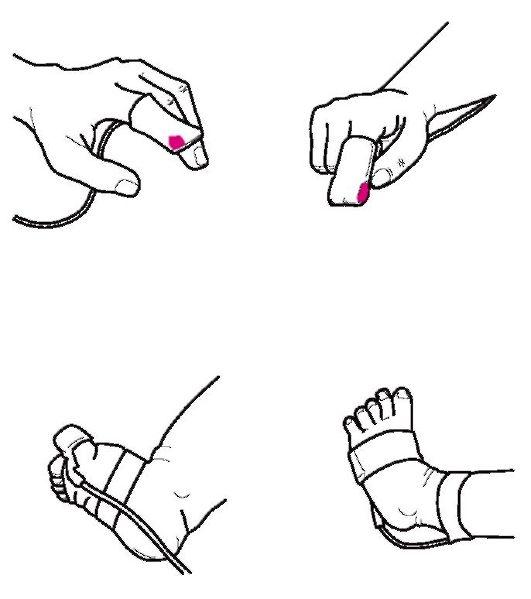 Рис.
47. Варианты
датчиков для пульсоксиметрии
Рис.
47. Варианты
датчиков для пульсоксиметрии
хотя существуют и датчики одно - кратного применения. Датчик ребенку надевают на палец руки или на большой палец стопы, а у новорожденных - на стопу (рис. 47). Для обеспечения комфорта при проведении пульсоксиметрии предусмотрено применение специальных пружин датчиков клипсовой конструкции, особых гидрогелевых материалов липких пластырей для фиксации датчиков, не вызывающих опрелости кожи и компрессии мягких тканей, системы тревожного сигнала. Сохранение измеренных значений осуществляется в памяти прибора. Артериальное давление измеряют с помощью аппаратов с пружинными манометрами - тонометров и ртутных сфигмоманометров
Рива-Роччи (рис. 48). Различают систолическое (максимальное) и диастолическое (минимальное) артериальное давление, т.е. давление крови на стенки сосудов во время систолы и диастолы. Нормальные величины артериального давления колеблются в зависимости от возраста детей, времени суток, состояния нервной системы и пр.
Для ориентировочного подсчета артериального давления (в миллиметрах ртутного столба) у детей старше 1 года можно воспользоваться следующими формулами:
- систолическое = 90 + 2 п;
|
|
- диастолическое = 60 + п, где п - возраст в годах.
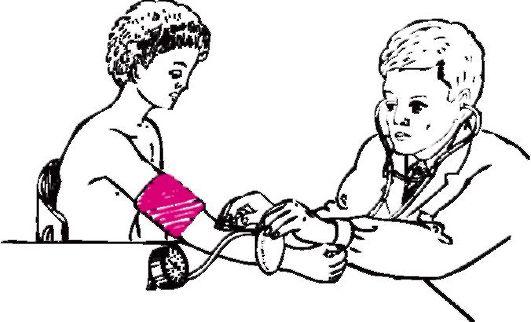
Измерять артериальное давление можно в положении больного сидя или лежа после 5-10 мин отдыха. На обнаженное плечо выше локтевого сгиба плотно накладывают манжетку. Над местом пульсации локтевой артерии в области локтевого сгиба прикладывают фонендоскоп. Постепенно нагнетают баллоном воздух в манжетку, фиксируя момент, когда исчезнет звук пульсации крови в сосуде. После этого делают еще несколько нагнетательных движений. Затем следует постепенно снижать давление в манжетке, приоткрыв вентиль баллона. В момент появления звуковых ударов регистрируют показатель манометра. Первый короткий, но довольно громкий звуковой удар соответствует величине систолического давления. При дальнейшем снижении давления в манжетке тоны постепенно ослабевают. Регистрируют также момент исчезновения звуковых ударов, характеризующий диастолическое давление.
Оказание неотложной помощи. При заболеваниях сердечно-сосудистой системы у детей может довольно быстро развиться сердечная недостаточность с возникновением венозного застоя. У больного появляются сердцебиение, одышка, которые требуют оказания помощи.
При одышке больному помогают принять удобное сидячее положение, благодаря чему облегчается дыхание. Для этого под спину подкладывают несколько подушек или приподнимают головную часть функциональной кровати. Ребенку с одышкой обеспечивают максимальный приток свежего воздуха либо дают кислород, одновременно освобождают его от стесняющей одежды, тяжелого одеяла.
Появление острых сердечно-сосудистых нарушений требует оказания неотложной помощи.
Обморок - остро возникающая недостаточность кровоснабжения головного мозга, выражается внезапной кратковременной потерей сознания. До прихода врача ребенка укладывают горизонтально или с
|
|
 в
в
Рис. 48. Измерение артериального давления:
а - тонометр; б - ртутный сфигмоманометр; в - правильное наложение манжетки
несколько опущенным головным концом. Обеспечивают свободное дыхание: расстегивают воротник, пояс, расслабляют одежду. Широко открывают окна и двери для доступа свежего воздуха. Лицо и грудь опрыскивают холодной водой. Дают вдохнуть нашатырный спирт, для чего смоченную вату подносят к наружным носовым ходам. Тело энергично растирают, затем согревают грелками, нижнюю половину туловища и нижние конечности укутывают теплым одеялом. При отсутствии эффекта вводят лекарственные средства (подкожно кофеин, кордиамин). Если эти мероприятия малоэффективны, то начинают ИВЛ.
При коллапсе, развивающемся вследствие острой сосудистой недостаточности и сопровождающемся быстрым падением артериального давления с нарушением кровоснабжения прежде всего мозга и сердца, состояние больного внезапно ухудшается, появляются слабость, бледность, похолодание конечностей, озноб, нитевидный пульс, поте-
ря сознания. Без оказания экстренной медицинской помощи больной может умереть. До прихода врача ребенка укладывают в горизонтальное положение, приподняв нижний конец тела, тепло укутывают, согревают грелками. Важно через каждые 30-60 мин подкожно вводить кофеин, поэтому срочно готовят набор для инъекций, систему для внутривенного вливания (может возникнуть необходимость введения, помимо кофеина, и других лекарственных средств).
Боль в области сердца редко отмечается у детей. Она может быть проявлением недостаточности кровоснабжения миокарда. Учитывая, что в генезе болей в области сердца существенная роль принадлежит психическому перенапряжению и расстройствам нервной регуляции, основные мероприятия направлены на создание условий комфорта. С этой же целью используют настои валерианы, пустырника, капли валокордина или валосердина (количество капель соответствует годам жизни) и др.
|
|
Спазм венечных артерий как причина болей в области сердца у детей бывает исключительно редко. Для исключения данной патологии ребенку дают под язык нитроглицерин. На область сердца ставят горчичники, к ногам и рукам прикладывают грелки. С момента появления жалоб на боли в области сердца срочно приглашают врача.
Пароксизмальная тахикардия - аритмия в виде внезапно начинающихся и также внезапно прекращающихся приступов тахикардии. Неотложная помощь показана в связи с возникающим внезапно расстройством функции миокарда: ребенок ощущает сильные и частые сердечные толчки, испытывает страх, сдавление в груди, боли в подложечной области. Частота сердечных сокращений в 2-3 раза превышает норму и может достигать 180-200 в минуту. Для снятия приступа используют приемы, вызывающие раздражение блуждающего нерва: надавливание на глазные яблоки, область сонной артерии, брюшную аорту, искусственное вызывание рвоты. Срочно сообщают врачу и готовят все необходимое для внутривенного введения лекарственных средств.
Остановка сердца возможна при некупирующемся приступе пароксизмальной тахикардии. В этом случае больному немедленно проводят ИВЛ, начинают закрытый массаж сердца. В это же время готовят аппаратуру и лекарственные средства (адреналин) для восстановления и стимуляции сердечной деятельности.
Техника непрямого (наружного) массажа сердца. Ребенка укладывают на стол или кровать с деревянным щитом. Врач или медицинская
сестра становится сбоку от ребенка и одну руку ладонью кладет на нижнюю треть грудины, ладонной поверхностью другой руки надавливает на грудину с такой силой, чтобы она прогибалась по направлению к позвоночнику на 3-4 см (рис. 49). Сердце сдавливается между грудиной и позвоночником, при этом кровь поступает из сердца в сосуды - аорту и легочную артерию. У детей старшего возраста частота надавливаний на грудную клетку должна составлять не менее 70 в минуту, у новорожденных - 100-200. У новорожденных массаж сердца проводится двумя большими пальцами обеих рук или одной рукой, когда давление осуществляется указательным и средним пальцами. Ритмическое сдавливание грудной клетки у новорожденных и детей грудного возраста должно приводить к смещению грудины не менее чем на 1-2 см.
|
|
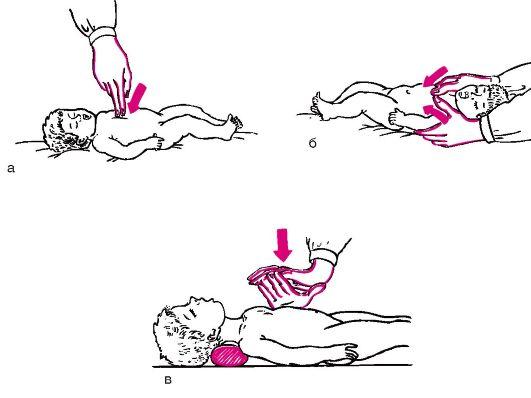 Рис.
49. Проведение
непрямого массажа сердца новорожденному
(а, б) и ребенку старшего возраста (в)
Рис.
49. Проведение
непрямого массажа сердца новорожденному
(а, б) и ребенку старшего возраста (в)
Об эффективности непрямого массажа сердца свидетельствуют появление пульса на сонных, бедренных и лучевых артериях, повышение артериального давления, восстановление самостоятельного дыхания, появление розовой окраски кожных покровов и видимых слизистых оболочек.
При острой дыхательной недостаточности помощь заключается в проведении оксигенотерапии, респираторно-ингаляционной терапии, ИВЛ.
|
|
Оксигенотерапия является наиболее эффективным способом, с помощью которого можно ликвидировать или уменьшить артериальную гипоксемию (низкое содержание кислорода в крови).
Оксигенотерапию проводят длительно - от нескольких часов до нескольких суток, непрерывно, при постоянной концентрации кислорода во вдыхаемом воздухе, равной 24-44 %. Важнейшее условие оксигенотерапии - соблюдение правил асептики. При применении носовых катетеров (стерильных) лучше использовать двойные изогнутые канюли из мягкого пластика с двумя короткими надставками, которые, измерив предварительно величину вводимого катетера, вводят в носовые ходы и фиксируют с помощью лейкопластыря на щеке (рис. 42, а, б). Подаваемый кислород обязательно должен быть увлажнен, для чего его с помощью аппарата Боброва (рис. 42, в) пропускают через стерильную воду.
Кроме того, используют лицевые маски, создающие определенную концентрацию кислорода. Кислородные палаты малопригодны для контролируемой оксигенотерапии. Более распространены пластмассовые колпаки и тенты для головы. Они могут быть снабжены дозатором кислорода (подсасывающим устройством), обеспечивающим определенную его концентрацию, и увлажнителем (рис. 42, г).
Респираторно-ингаляционная терапия заключается в проведении вспомогательной искусственной вентиляции легких (ВИВЛ) в сочетании с ингаляционной терапией. ВИВЛ проводят с помощью прессоциклических респираторов типа «Хиролог-1», «Bird-Mark-8», «Пневмат». Первые два аппарата снабжены системой «откликания» на
 Рис.
42. Оксигенотерапия:
Рис.
42. Оксигенотерапия:
а - определение длины вводимого катетера; б - положение катетера в носоглотке; в - аппарат Боброва; г - дозатор кислорода
собственное усиление вдоха больного и дают возможность осуществлять ВИВЛ в триггерном режиме. Данный метод позволяет проводить направленную оксигенотерапию, ингаляции аэрозолей в режиме положительного давления в конце выдоха. Особое значение респираторно-ингаляционная терапия имеет в профилактике и лечении послеоперационных легочных осложнений.
|
|
Искусственная вентиляция легких используется для поддержания газообмена в организме. Для проведения этой процедуры ребенка необходимо уложить на спину с откинутой назад головой, чтобы улучшить проходимость дыхательных путей; расстегнуть одежду, стесняющую грудную клетку. Если в полости ротоглотки имеются рвотные массы или слизь, то их удаляют при помощи электроотсоса. Содержимое из полости рта можно удалить также пальцем, салфеткой и т.п.
Для обеспечения свободной проходимости дыхательных путей голову больного максимально запрокидывают кзади, при необходимости фиксируют язык (рис. 43, а, б). Одну руку подкладывают под шею, вторую кладут на лоб и проводят ИВЛ способом «изо рта в рот» (рис. 43, в) или «изо рта в нос» (рис. 43, г). При ИВЛ первым способом проводящий манипуляцию делает глубокий вдох, плотно прижимает свой рот ко рту ребенка и вдувает воздух, при этом нос зажимают первым и вторым пальцами. Выдох происходит пассивно вследствие эластического строения грудной клетки ребенка. При способе «изо рта в нос» воздух вдувают через носовые ходы. При обоих способах вдыхать через рот и нос надо через платок или марлю. Частота ИВЛ должна быть не менее 40 вдуваний в минуту у новорожденных и 20 - у детей старшего возраста.
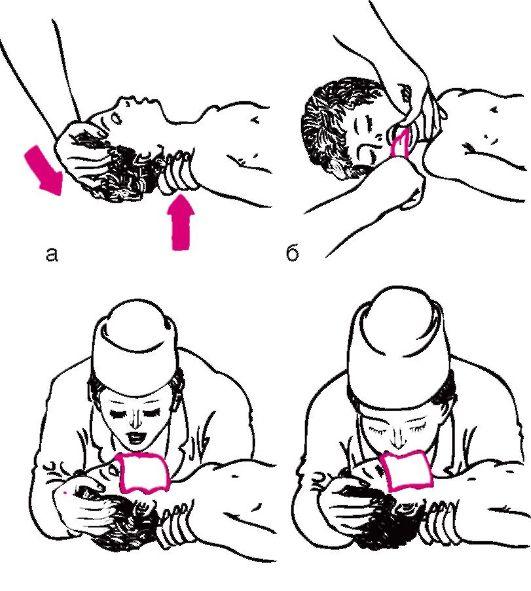
Рис. 43. Техника искусственной вентиляции легких. Объяснение в тексте
Если пострадавший ребенок находится без сознания и у него размозжено лицо или он болен полиомиелитом, бешенством, СПИДом, столбняком, то ИВЛ проводят с помощью метода Холгера - Нильсена (рис. 44, а) или Сильвестра (рис. 44, б). Частота надавливаний на лопатки (грудину) у детей школьного возраста - 16-20 в минуту, а у детей дошкольного возраста - 20-30 в минуту до появления самостоятельного дыхания или прибытия врача.
|
|
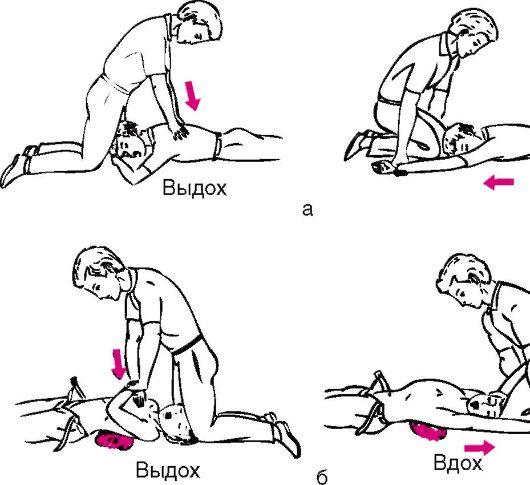 Рис.
44. Ручные
методы искусственного дыхания: а - метод
Холгера-Нильсена; б - метод Сильвестра
Рис.
44. Ручные
методы искусственного дыхания: а - метод
Холгера-Нильсена; б - метод Сильвестра
В условиях стационара для поддержания искусственного дыхания используют дыхательный мешок с маской (типа Амбу). Мешок снабжен клапаном, который при надавливании на мешок автоматически закрывается, и весь воздух через маску поступает больному. Маска должна плотно охватывать нос и рот больного (рис. 45). ИВЛ осуществляют ритмичным надавливанием на мешок с интервалом около 2 с для пассивного выдоха.
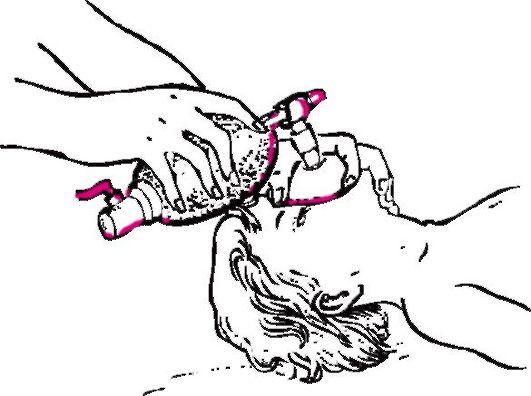 Рис.
45. ИВЛ
при помощи дыхательного мешка с маской
Рис.
45. ИВЛ
при помощи дыхательного мешка с маской
Критериями эффективности ИВЛ являются движения (экскурсии) грудной клетки при вдохе, «дыхательный» шум при выдохе, исчезновение синюшности и мраморности кожных покровов. Вопрос о целесообразности продолжения ИВЛ ручным методом или подключении больного к аппарату искусственного дыхания решает врач.
ехника наложения согревающего компресса.
Согревающий компресс вызывает длительное расширение кровеносных сосудов, оказывает рассасывающий и болеутоляющий эффект.
Показания:
а) местные воспалительные процессы в коже, подкожной клетчатке, суставах, среднем ухе
б) ушибы (через сутки после травмы)
Противопоказания:
а) высокая лихорадка
б) аллергические и гнойничковые поражения кожи
в) нарушения целостности кожи
Материалы: 1. сложенная в 8 слоев марля 2. компрессная бумага 3. вата 4. бинт
Методика приготовления и наложения:
1. Сложенную в 8 слоев марлю смочить в воде комнатной температуры и хорошо отжать
2. Приложить марлю к больному участку тела
3. Поверх марли положить компрессную бумагу большего размера, чтобы она полностью закрывала марлю
4. Поверх бумаги положить такой слой ваты, чтобы он полностью покрывал предыдущие два слоя
5. Закрепить компресс, чтобы он плотно прилегал к телу, но не стеснял движений
6. Водный компресс оставляют на 8-10 часов.
7. Сняв компресс, его заменяют теплой сухой повязкой.
8. При повторном наложении (не ранее чем через 1 час) во избежание мацерации кожи ее протирают 45% спиртом и насухо вытирают.
9. Спиртовой компресс (на 45% спирте) меняется каждые 4-6 часов (т.к. быстро высыхает).
Сбор мокроты
Для общего анализа мокроту собирают в чистую широкогорлую банку. Лучше собирать мокроту утром до еды, предварительно больной должен почистить зубы и прополоскать рот водой. К банке с мокротой прикрепляют направление с указанием фамилии больного, отделения и палаты, даты и цели исследования.
Для бактериологического анализа мокрота собирается в стерильную посуду (банка или чашка Петри). Больному необходимо объяснить, что во время сбора мокроты он не должен касаться краев стерильной посуды руками, ртом, а после откашливания мокроты должен сразу же закрыть ее крышкой.
Первая помощь при бронхиальной астме.
БА характеризуется периодически возникающими приступами удушья вследствие спазма бронхов и отека их слизистой. Приступ возникает внезапно в любое время суток, проявляется затруднением дыхания (преимущественно выдоха), появлением свистящих хрипов, слышимых на расстоянии; положение больного вынужденное (сидит или стоит, опираясь руками о подоконник, кровать), дыхание учащенное, с кашлем, отделением вязкой стекловидной трудно отходящей мокроты.
1. При легких приступах БА: прием внутрь таблетированных форм бронхолитиков: эуфиллин 0,15; бриканил 0,0025; сальбутамол 0,004; теофедрин
2. При приступах средней тяжести БА:
а) раствор эуфиллина 2,4% - 10 мл в/в
б) раствор эфедрина 5% 0,5-1 мл или раствор адреналина 0,1% 0,3-1 мл в/в или п/к
в) раствор атропина 0,1% 0,5-1 мл в/в или п/к
г) раствор димедрола 1% 1-2 мл или раствор супрастина 2% - 2 мл в/в или в/м
д) ингаляции увлажненного кислорода, щелочные ингаляции
3. При тяжелых, затяжных приступах БА добавить следующие препараты:
а) преднизолон 1-3 мг/кг массы тела в/в или дексаметазон, гидрокортизон в эквивалентных дозах
б) инфузионная терапия: физиологический раствор 400-1200 мл с эуфиллином и ГКС в/в капельно
NB! Как правило, больные уже знают, какой из препаратов лучше всего устраняет у них приступ БА.
Первая помощь при сердечной астме.
Сердечная астма — приступ удушья, угрожающий жизни больного. Чаще является осложнением ИМ, АГ, атеросклеротического кардиосклероза, пороков сердца. Важнейший симптом: приступообразная одышка с преобладанием шумного удлиненного вдоха. Неотложная терапия должна быть направлена на понижение возбудимости дыхательного центра и разгрузку малого круга кровообращения:
1. Больному придать возвышенное положение. Необходим максимальный покой. Транспортировка запрещена, первая помощь осуществляется на месте.
2. Морфин 1 мл 1% раствора или 2% пантопона п/к (уменьшает приток крови к сердцу и застой в легких за счет понижения возбудимости сосудодвигательных центров, оказывает общее успокаивающее действие на больного) в сочетании с 0,5 мл 0,1 % раствора атропина (предотвращает рвоту, возникающую у многих больных от морфина, и снимает спазм мускулатуры бронхов).
NB! При выраженной тахикардии вместо атропина лучше ввести пипольфен, димедрол или супрастин 1 мл в/м). При низком артериальном давлении вместо морфина п/к вводят 1 мл 2 % раствора промедола и одновременно кордиамин (камфору, кофеин).
3. При отеке легких с целью разгрузки МКК можно применить кровопускание.
4. Наложить жгуты на конечности, сдавив вены, но не артерии (пульс должен пальпироваться) на полчаса. Снимать жгуты надо не сразу, а поочередно с перерывом в несколько минут, чтобы избежать резкого возрастания притока крови к сердцу. Противопоказания к наложению жгутов: отечность конечностей, тромбофлебит, геморрагический диатез, приступ стенокардии или инфаркт миокарда (может усилиться спазм венечных артерий сердца), коллапс.
5. Если пульс не реже 60 в минуту и больной не получает препаратов наперстянки в/в медленно 0,5—1 мл 0,05 % раствора строфантина (1 мл 0,06 % раствора коргликона) с 20 мл 40 % раствора глюкозы. В одном шприце со строфантином в большинстве случаев целесообразно ввести 0,24 г эуфиллина (0,5 мл строфантина, 10 мл 2,4 % раствора эуфиллина и 10 мл 40 % раствора глюкозы): снимает спазм бронхов, снижает давление в легочной артерии и в большом круге кровообращения, стимулирует сердечную мышцу, расширяет венечные артерии, обладает выраженным мочегонным эффектом.
6. Если вызвать врача нельзя, а купировать приступ не удается, требуется немедленная госпитализация, осуществляемая по всем правилам перевозки больного инфарктом миокарда, но с приподнятым головным концом носилок.
