Ответы на билеты к Коллоквиуму № 4 по Патфизе(1)
.doc
|
№ 21 Нефриты: виды, причины, патогенез, проявления, последствия
Нефриты – группа заболеваний, характеризующихся диффузным поражением почечной ткани воспалительного и/или иммунопатологического генеза, с вовлечением в патологический процесс всех отделов нефронов, интерстициальной ткани и сосудов. Острый гломерулонефрит — заболевание, как правило, инфекционно-аллергического или иммуноаутоагрессивного генеза. Причины: 1. Инфекционные агенты: стрептококки, пневмококки, менингококки, сальмонеллы, вирусы (вызывающие гепатит), токсоплазмы. 2. Неинфекционные факторы. Чаще всего это аутоагрессивные и/или перекрестные AT, циркулирующие в крови комплексы Аг, Ig, факторов комплемента, а также чужеродные белки (например, вакцины, сыворотки или цельной крови). Патогенез: Частая форма гломерулонефрита — острый диффузный гломерулонефрит. Причиной его является гемолитический стрептококк группы А. - Образование AT к Аг стрептококка. - Воздействие антистрептококковых AT на стрептококки (их деструкция) и на структуры почечных телец (особенно на их мембраны, имеющие Аг, сходные с Аг гемолитического стрептококка). - Денатурация белков, расцениваемых системой ИБН как чужеродные для организма. - Прямое повреждение структур нефрона токсинами стрептококка, приводящее к дополнительному образованию аутоантигенов. - Выработка в ответ на появление в крови аутоантигенов нефроцитотоксических аутоантител и лимфоцитов. Хронический диффузный гломерулонефрит — одно из наиболее частых заболеваний почек. Причины: - Инфекционные агенты (бактерии, вирусы, плазмодии). - Неинфекционные факторы: эндогенные (например, Аг опухолей образующиеся в результате массированного повреждения тканей); экзогенные (ЛС, некоторые антибиотики, вакцины, сыворотка крови, алкоголь, органические растворители). Патогенез: - Инициальный фактор — выработка AT к причинному агенту и/или к ауто-антигенам, появляющимся при повреждении почечной ткани. - Образование иммунных комплексов «Аг+АТ+факторы комплемента», а также цитотоксических Т-лимфоцитов. - Воздействие иммунных комплексов и Т-лимфоцитов на компоненты ба-зальных мембран и клеток почечных телец, а также капилляров. - Индукция воспаления и аллергии. - Потенцирование иммуноаллергических реакций и воспаления. Это приводит к нарастанию степени и масштаба повреждения почечной ткани, что делает процесс хроническим, диффузным и потенциально необратимым. |
№ 22 Гемолитическая желтуха: виды, причины, основные признаки, последствия
Синдром желтухи - синдром, характеризующийся желтой окраской кожи, слизистых оболочек, склер в результате отложения в них желчных пигментов при нарушении желчеобразования или желчевыделения. Гемолитическая желтуха - тяжелое заболевание, характеризующееся усиленным распадом эритроцитов, отеками, анемией, появлением желтушной окраски кожи и слизистых оболочек. Чаще встречаются как форма гемолитической болезни новорожденных, может быть признаком острого или хронического отравления веществами, разрушающими эритроциты. Причины: внутро-, внесосудистый гемолиз эритроцитов; гемолиз эритроцитов и их предшественников в костном мозге, синтез неконъюгированного билирубина из негемоглобинового гемма в печени; образование избытка Этиология и патогенез. Надпеченочная желтуха является, врожденным или приобретенным самостоятельным заболеванием (микросфероцитарная наследственная анемия, гемоглобинопатия, первичная шунтовая гипербилирубинемия, эритробластоз новорожденных, острая посттрансфузионная анемия и др.) или симптомом ряда заболеваний (крупозная пневмония, подострый септический эндокардит, злокачественные опухоли, некоторые поражения печени), а также следствием токсических и лекарственных повреждений (мышьяк, сероводород, фосфор). Патогенез большой группы гемолитических анемий связан с биохимическим ферментным дефектом эритроцитов или аутоиммунными нарушениями. Различают идиопатическую и симптоматическую формы аутоиммунных гемолитических желтух, последние наблюдаются при хроническом лимфолейкозе, лимфосаркоме, системных заболеваниях соединительной ткани, некоторых вирусных инфекциях. Проявления: 1. признаки гемолиза эритроцитов: анемия, гемическая гипоксия, гемоглобинурия, повышение в крови уровня неконъюгированного билирубина, увеличение уровня стеркобилина к крови, моче, кале. Лечение различное в зависимости от формы анемии: при корпускулярных формах, обусловленных биохимическим дефектом в эритроцитах, показана спленэктомия. При аутоиммунных формах наиболее благоприятный эффект оказывают глюкокортикоидные гормоны. Прогноз зависит от формы гемолитической анемии: весьма серьезный, особенно при остром течении идиопатической аутоиммунной анемии, гемоглобинопатиях, благоприятный - при первичной шунтовой гипербилирубинемии. |
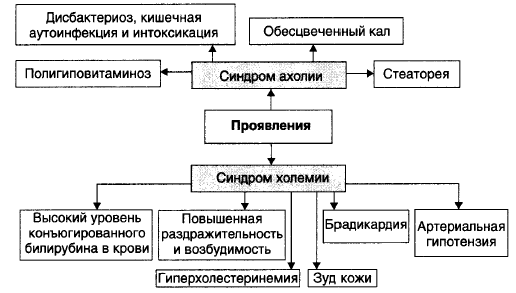
№ 23 Механическая желтуха: причины возникновения, основные признаки и последствия. Ахолия и холемия: причины, признаки, последствия
Механическая желтуха развивается при нарушениях оттока желчи от печени. Для механической (подпечёночной, застойной, обтурационной) желтухи характерно развитие холемии и ахолии. Причина: стойкое нарушение выведения жёлчи по жёлчным капиллярам (что приводит к внутрипечёночному холестазу), по жёлчным протокам и из жёлчного пузыря. Два последних вида нарушения выведения желчи вначале приводят к внепечёночному (подпечёночному) холестазу, а при хроническом действии — и к внутрипечёночному. Повышается давление в жёлчных капиллярах, перерастяжение (вплоть до микроразрывов) и повышение проницаемости стенок желчеотводящих путей, диффузию компонентов жёлчи в кровь. При этом развивается билиарный гепатит. Проявления:
|
|
|
||
|
|
|
№ 1 Больной С. 34 лет, страдающий кардиомиопатией, поступил в клинику с жалобами на одышку и сильное сердцебиение при выполнении даже небольшой физической нагрузки. Во время одышки выделяется небольшое количество слизистой мокроты. При специальном исследовании обнаружено, что давление заклинивания (отражает давление в легочных капиллярах и косвенно давление в левом предсердии) составляет 25 мм.рт.ст. (норма - 3-10 мм.рт.).
1,2. Гипоксемия, гиперкапния – а) нарушение альвеолярной вентиляции (гиповентиляция) рестриктивного типа (уменьшение статических показателей ЖЕЛ, ОЕЛ, индекса Тиффно) б) нарушение перфузии (вследствие гамморагического пропитывания лёгочной ткани при отёке лёгких) 3. Необходима проба с произвольной гипервентляцией на определение диффузной способности альвеол 4. Левожелудочковая недостаточность → Застой в малом круге кровообращения → Отёк лёгких → Дыхательная недостаточность вследствие развития посткапиллярной гипертензии |
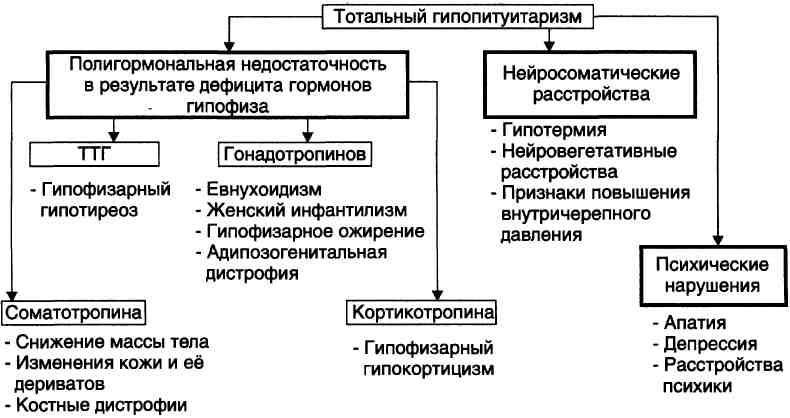
№ 2 Женщина 25 лет обратилась к врачу с жалобами на усталость, потерю аппетита, плохую переносимость низкой температуры и выпадение волос. 1.5 года назад у нее были роды, в течение которых она перенесла тяжелую кровопотерю. После родов у нее отсутствовала лактация и развилась аменорея. АД – 85/60 мм.рт.ст. , температура тела 35.5 С.
1. Тотальный послеродовой гипопитуитаризм (синдром Шеана)
2. - ТТГ (уменьшение аппетита, плохая переносимость низких температур, гиперхолестеринемия) - ЛТГ (отсутствие лактации, амиорея) - АКТГ (гипонатриемия, гиперкалиемия, артериальная гипертензия, уменьшение аппетита) |
№ 3 Пациент Ч. 36 лет, по профессии рабочий горнорудной промышленности поступил в клинику по поводу подозрения на силикоз. Жалобы на одышку, особенно выраженную при ходьбе и физическом напряжении, постоянный кашель с мокроты вязкой консистенции, боли в грудной клетке.
1. Да, имеются. Одышка, увеличение частоты дыхания и НОД, гипоксемия, уменьшение индекса Тиффно, отсутствие изменений РaO2 после пробы с произвольной гипервентиляцией. 2. Да, обструктивного типа (увеличение статических показателей ОЕЛ, ООЛ и уменьшение индекса Тиффно) 3. Измерение Дс СО: определение количества СО, поступившего из альвеол воздуха в кровь лёгочных капилляров, после того, как пациент вдохнул известное количество СО(0,1 %) 4. Недостаточность сурфактанта – рестриктивный тип поражение лёгких – уменьшение статических показателей ОЕЛ, ООЛ, индекса Тиффно (за счёт уменьшения ЖЕЛ) |
|
|
||
|
|
||
|
№ 4 У пациента П. 33 лет после повторных отравлений сернистым газом в шахте выявлены клинические признаки эмфиземы легких, в том числе резко выраженная одышка.
1.Смешанный обструктивно-рестриктивный тип альвеолярной гиповентиляции. Обструктивный: ООЛ повышен, резервный объем вдоха, выдоха снижены, коэф Тиффно снижен, при эмфиземе ОЁЛ увеличено. Рестриктивный: ЖЕЛ, ФЖЕЛ уменьшены. 2. При длительном течении заболевания, развивается ремоделирование дыхательных путей, эмфизема, при проведении маневра форсированного выдоха развивается коллапс мелких бронхов, возникают воздушные ловушки в альвеолах и форсированная жизненная емкость ФЖЕЛ получается значительно меньше ЖЕЛ, которая также снижается при прогрессировании процесса. 3. Диффузную способность аэрогематического барьера оценивают по результатам пробы с произвольной гипервентиляцией лёгких. 4. У пациента нарушена газообменная функция лёгких вследствие расстройства альвеолярной вентиляции как обструктивного, так и рестриктивного типа, в связи с эмфиземой лёгких. Скорее всего, при повторных отравлениях сернистым газом возник бронхиолит, это привело к эмфиземе. При этом нарушилась не только вентиляция лёгких, но и диффузия вследствие поражения поверхности альвеол. |
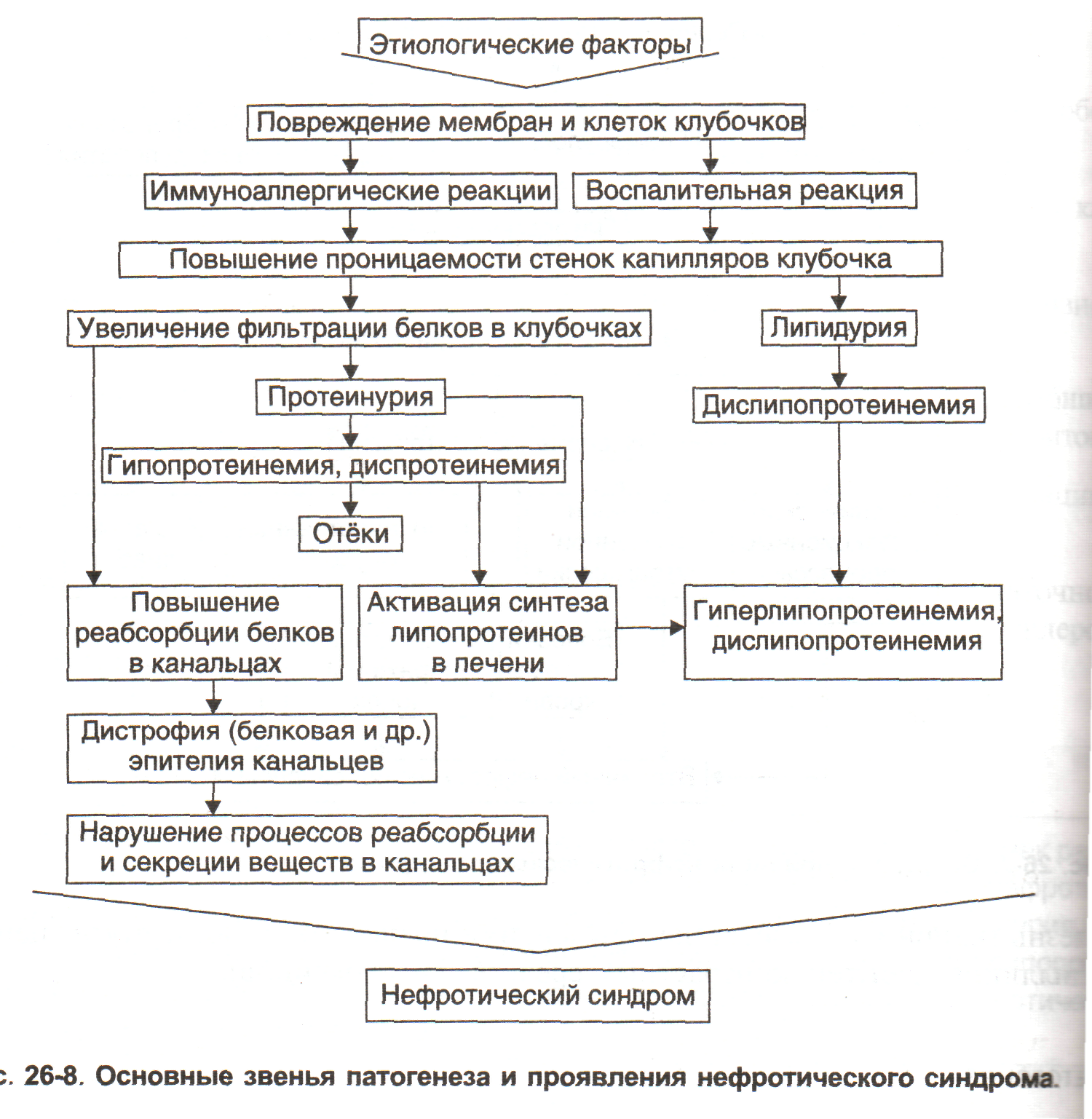
№ 5 Пациент Н. в течение 7 лет страдает хроническим диффузным гломерулонефритом. В последние недели ноющие боли в сердце, сердцебиение; выраженные отеки, особенно нижних конечностей при ходьбе.
1. Первичный нефротический синдром, артериальная гипертензия, сердечная недостаточность, отёк, гиперлипопротеинемия, гипопротеинемия, протеинурия, почечный ацидоз, хроническая почечная недостаточность. Больной изначально страдает хроническим гломерулонефритом, который является причиной нефротического синдрома (дефекты клубочковых капилляров) Для него характерен комплекс нефрогенных симптомов: протеинурия (белок мочи 3,3), гипопротеинемия (общ. белок крови 4,8), гиперлипидемия, липидурия, артериальная гипертензия (170/95мм.рт.ст), отёки (особенно нижних конечностей при ходьбе). В итоге это привело к развитию хронической почечной недостаточности. 2.Фильтрации, реабсорбции, секреции. 3. Нефротического синдрома
4. Нет, так как в крови нет «уремических токсинов», но нарастающий ацидоз, дисбаланс ионов (умеренная гипокалиемия) и нарастающая почечная недостаточность приведут к уремии. |
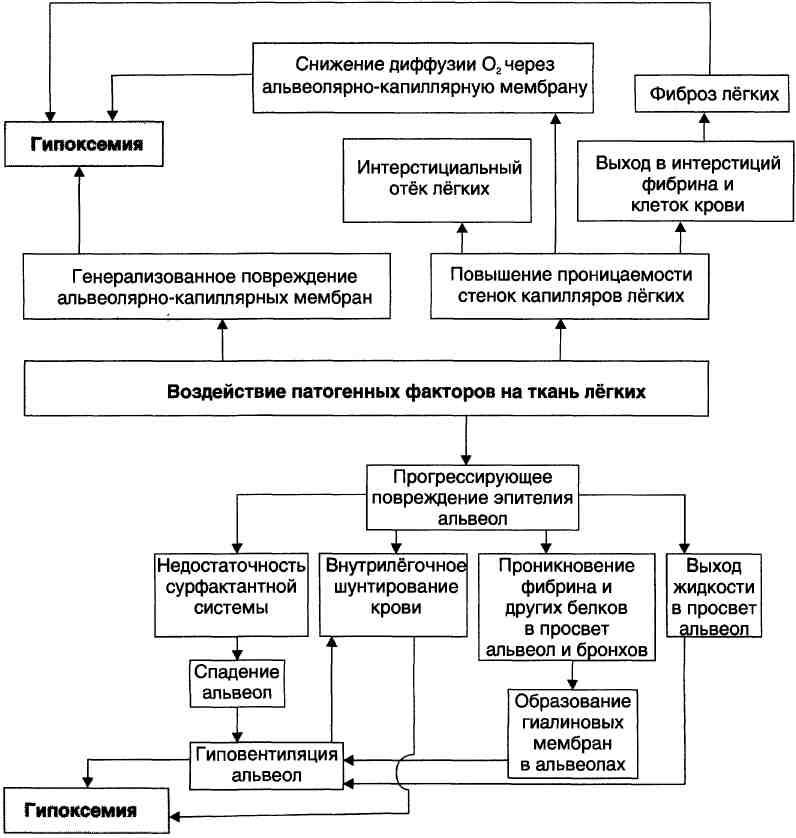
№ 6 Пациент 48 лет поступил в больницу с предварительным диагнозом “острый панкреатит”. На протяжении 2-х дней ему внутривенно вводили физиологический раствор хлорида натрия и спазмолитики. На 3-й день пребывания в больнице у пациента появились признаки психомоторного возбуждения, развились тахипное и он стал жаловаться на сильную одышку. Ранее пациент сообщил, что год назад он перенес инфаркт миокарда левого желудочка.
1. РЕСПИРАТОРНЫЙ ДИСТРЕСС-СИНДРОМ: влажные инспираторные хрипы, наиболее выраженные в нижних отделах легких, тахипное, сильная одышка, накопление жидкости в ткани легких. 2.
3. Ранее пациент сообщил, что год назад он перенес инфаркт миокарда левого желудочка. При дополнительном обследовании не выявлено повышения давления в легочной артерии и давления заклинивания (отражает уровень давления в легочных капиллярах и косвенно - в левом предсердии). 4. Искусственная вентиляция легких устраняет недостаточность гиповентиляции альвеол. |
|
|
||
|
№ 7 Мужчина 65 лет обратился к врачу с жалобами на похудание, слабость, частый стул и боли в эпигастральной области. Пациент сообщил, что 3 месяца назад ему удалили опухоль желудка и сделали анастомоз между желудком и тощей кишкой, минуя двенадцатиперстную кишку.
1. У данного пациента наблюдается синдром нарушения всасывания после резекции желудка. Эта операция часто приводит к синдрому нарушенного всасывания. Стеаторея чаще развивается при резекции желудка по Бильроту II, чем при резекции по Бильроту I. Обычно она минимальна - 7-10 г/сут. Значительная стеаторея может быть вызвана рядом факторов. - При резекции желудка по Бильроту II выключена двенадцатиперстная кишка, и в ее начальный отдел (приводящую петлю) попадает мало желудочного содержимого. Это снижает выброс секретина и холецистокинина и, в итоге, ферментов поджелудочной железы. - Ферменты и желчные кислоты, попадающие в двенадцатиперстную кишку, плохо перемешиваются с желудочным содержимым, попадающим в тощую. - Застой кишечного содержимого в приводящей петле приводит к избыточному росту бактерий и нарушению обмена желчных кислот. - Нарушение всасывания приводит к дефициту белка, из-за которого, в свою очередь, нарушается синтез ферментов поджелудочной железы. - Утрата депонирующей функции желудка приводит к ускорению пассажа кишечного содержимого. 2. С нарушением всасывания железа, витамина К и фолиевой кислоты. 3. При анастомозе по Бильроту II нарушается всасывание железа и всасывание кальция, что нередко приводит к скрытым метаболическим поражениям костей. 4. Дисбаланс защитных факторов и факторов агрессии.
|
№ 8 Пациент 55 лет, страдающий циррозом печени и печеночной энцефалопатией, поступил в отделение интенсивной терапии в состоянии тяжелого алкогольного опьянения. При осмотре выявлена эритема ладоней, билатеральная геникомастия, спленомегалия.
1. У данного пациента наблюдается алкогольный цирроз печени. Причиной является хронический алкоголизм дядечки. Проявления: Эритема ладоней, гинекомастия, спленомегалия, энцефалопатия. Гематологические нарушения: снижен гематокрит, макроцитоз → Макроцитарная мегалобластная анемия ← дефицит фолиевой кислоты (алкоголизм → недостаточное поступление фолиевой кислоты с пищей + действие этанола на её метаболизм), (цирроз → печеночная недостаточность → железа, витамина К) Дефицит витамина К → снижение всех факторов протромбинового комплекса. 2. Тиамин (Витамин В1) в качестве терапии предполагаемого дефицита В1, обычно сопровождающего алкоголизм Фолиевая кислота – терапия дефицита фолиевой кислоты, сопровождающейся алкоголизм. Витамин К – дефицит витамина К. |
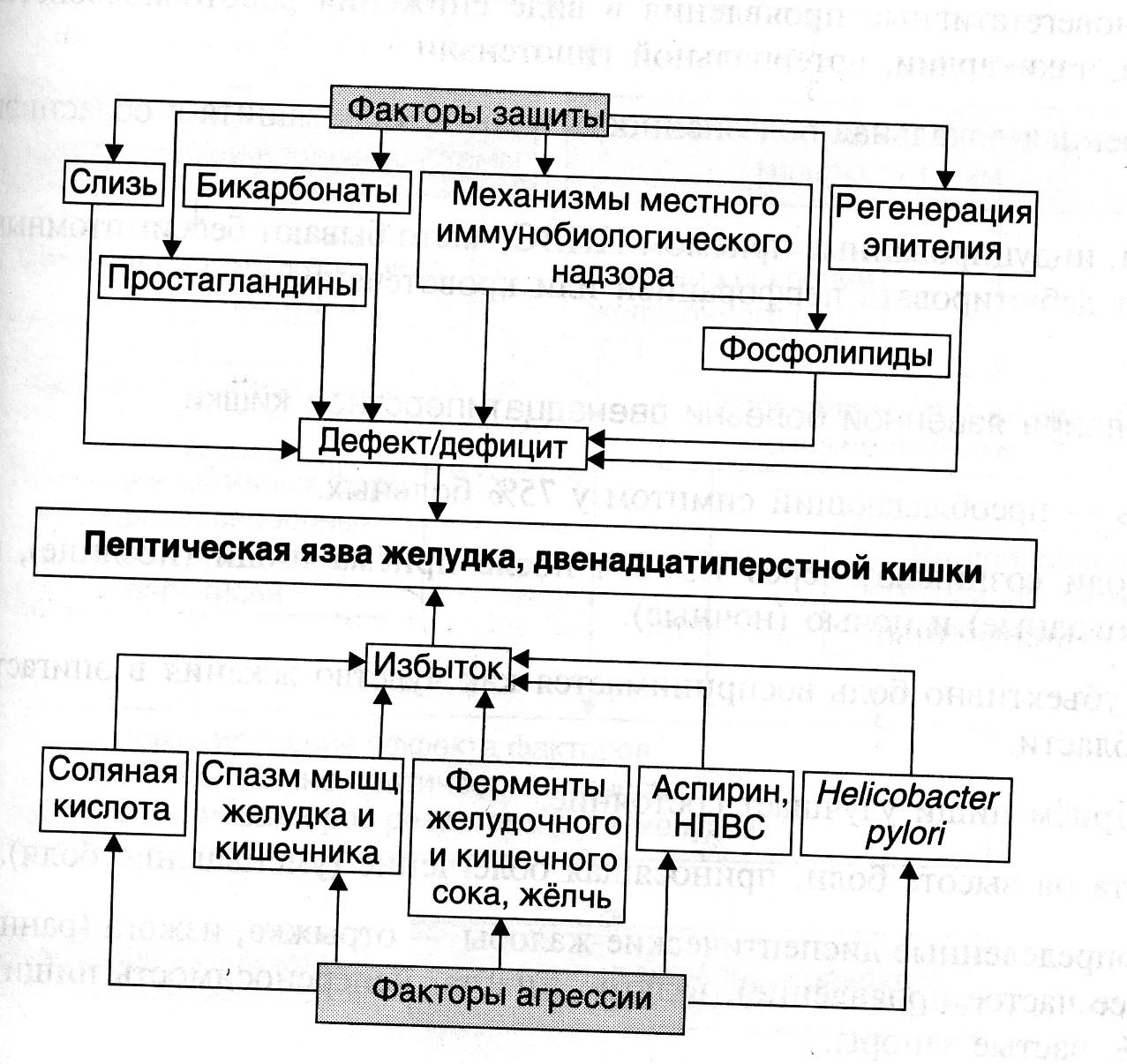
№ 9 Мужчина в возрасте 43 лет поступил в клинику с жалобами на периодические боли в эпигастральной области, тошноту, частый стул и похудание за последние 2 месяца. При гастроскопии и дуаденоскопии выявлены язвы в 12-перстной кишке.
1. Язвенная болезнь 12-перстной кишки. Считается, что причина язвенной болезни - это нарушение равновесия между агрессивными (соляная кислота и пепсин) и защитными (слизь, бикарбонаты и простагландины) факторами. У данного пациента подтверждено наличие повышенной базальной и стимулируемая гастрином секреции соляной кислоты → гиперацидность желудочного сока. 2. Секретин в дозе 1 ЕД/кг в 2.5 раза увеличивал уровень гастрина в плазме. Увеличение протромбинового индекса. 3. Гиперсекреция соляной кислоты обкладочными клетками желудка |
|
|
||
|
|
|
№ 10 Женщина 67 лет оперирована по поводу аневризмы брюшного отдела аорты. При операции, в связи с массивной кровопотерей и артериальной гипотензией, пациентке перелили 1.5 л крови. На 3-й день после операции у нее появилась желтуха. Напряжения брюшной стенки и повышения температуры тела не наблюдалось. Артериальное давление в границах нормы, жалобы на боли отсутствовали.
1. Механическая желтуха (анализ кала – отсутствие стеркобилина, анализ крови на уробилины – отсутствуют). 2,3. Ответ - Доброкачественный постоперационный внутрипеченочный холестаз При гепатите АСТ была бы значительно выше, наблюдался бы лейкоцитоз. При инфаркте печени также высокие цифры АСТ, лейкоцитоз, не было бы прямого билирубина. При внутрисосудистом гемолизе повышение общего билирубина было бы за счет непрямого.
|
№ 11 Больной К. 31 года доставлен в клинику машиной скорой помощи. При поступлении: пассивен, заторможен, апатичен, не всегда сразу и адекватно отвечает на вопросы. Язык обложен. Температура 36.5 С. Кожные покровы и слизистые желтушны, на коже верхней части туловища имеются телеангиоэктазии, отмечается эритема ладоней. Живот увеличен за счет асцитной жидкости, что затрудняет пальпацию печени. Отмечаются отеки нижних конечностей. Граница левого желудочка сердца несколько увеличена. АД – 160/95 мм.рт.ст., пульс – 90 уд./мин, ритмичный.
1. Паренхиматозная желтуха III стадии (непрямой билирубин больше прямого, повышены АЛТ, АСТ) + гемолитическая желтуха (гемоглобинурия). 2. Есть. Энцефалопатия - нарушение детоксикационной функции, желтушность покровов, нарушение метаболизма Hb. Телеангиоэктазии + печёночные ладони – нарушение метаболизма эстрогенов. Асцит + отёки конечностей – нарушение белоксинтетической функции. 3. Асцит – уменьшение синтетической функции (белки) + портальная гипертензия |
№ 12 Мать девочки 10 лет обратилась к педиатру в связи с жалобами ребенка на выраженную слабость, частое обильное мочеиспускание и повышенное потребление жидкости. Мать отрицает прием ребенком каких либо лекарств. При обследовании не выявлено никаких неврологических расстройств, АД в границах возрастной нормы.
1. Синдром Бартера. Характеризуется гипокалиемией, повышенным выделением натрия почками, гиперрениновым альдостеронизмом. 2. Для синдрома Кона характерно повышение АД, для недостаточности АДГ характерно повышенное выделение воды, а следовательно и натрия, а при СД в моче обнаруживалась глюкоза и не было бы электролитного сдвига. |
||||||||||||||||||||||||
|
|
||||||||||||||||||||||||||
|
№ 13 Больная М. 32 лет поступила в больницу по скорой помощи. Она сообщила врачу, что через сутки после аборта, который был сделан во внеклинических условиях, у нее появилась сильная слабость, температура тела поднялась до 40 С, началась многократная рвота и мучительная диарея.
1. Гемолитическая анемия 2. Лейкоцитоз, ацидоз, гипербилирубинемия, гемолитическая желтуха, острый гломерулонефрит 3. Нефритический синдром. Причина: повреждение гломерулярного аппарата. 4. Причины: анурия, развитие острой почечной недостаточности, изменение рН крови, повреждение гломерулярного аппарата (нарушение функции фильтрации). Изменения в крови и моче: анемия в результате разрушения эритроцитов; лейкоцитоз - воспалительный процесс, гипербилирубинемия в результате гемолиза эритроцитов; гиперкалиемия и гипермагниемия, нарушение выделения ионов; олигоурия, протеинурия, цилиндроурия – почечная недостаточность. |
№ 14 Мужчина 22 лет обратился к участковому врачу с жалобами на кашель и появление крови в мокроте, одышку даже при незначительной физической нагрузке, сильную утомляемость и боли в области грудины. Эти симптомы появились через неделю после того как мужчина перенес ОРЗ.
1. Гипохромная регенераторная анемия, лейкоцитоз, гипербилирубинемия, гломерулонефрит, альвеолит. 2. Причина: антитела, вырабатываемые к базальным мембранам альвеол и почечных клубочков. Звенья патогенеза. - Воздействие неизвестных этиологических факторов; - Антигенная трансформация либо срыв толерантности иммунной систмы; - Выработка антител к неизмененным структурным элементам БМ легочных альвеол и почечных клубочков 3. Признаки почечной недостаточности: олигоурия, протеинурия, гиперазотемия 4. Анемия в результате легочного кровотечения; лейкоцитоз – воспалительный процесс; гиперазотемия, олигоурия, протеинурия – почечная недостаточность. |
№ 15 Мужчина 19 лет с массой тела 70 кг обратился к врачу с жалобами на частое обильное мочеиспускание и жажду.
1. Возможно либо недостаточное выделение АДГ, в результате расстройств в гипоталамо-гипофизарной системе, либо недостаточное количество рецепторов в почечных канальцах. 2. Необходимо провести исследование гипоталамуса, гипофиза, почечных канальцев 3. Гипонатриемия, гипокальциемия. Нарушение реабсорбции воды. |
||||||||||||||||||||||||
|
|
||||||||||||||||||||||||||
|
№ 16 Женщина 58 лет обратилась к врачу с жалобами на отсутствие аппетита, усталость и нарушение зрения (при обследовании выявлено уменьшение полей зрения). Эти симптомы появились 5 месяцев назад.
1. У больного развился гипопитуитаризм, а именно гипофизарный гипотиреоидизм, гипофизарный гипокортицизм, гипофизарный гипогонадизм. Причиной могло послужить воспалительное заболевание - туберкулёз. 2. Снижение аппетита, усталость, нарушение аппетита, артериальная гипотензия, гипотермия- проявление гипотиреоза. Уменьшение натрия и увеличение калия, снижение осмотического давления плазмы крови - признаки гипокортицизма. 3. Могло произойти туберкулёзное поражение надпочечников, поэтому дефицит гормонов надпочечников или чувствительность клеток к ним. |
№ 17 Мужчина Ч. 56 лет обратился к врачу с жалобами на головные боли, жажду и частое обильное мочеиспускание. Пациент сообщил, что за три года размер перчаток и обуви увеличился на 2 размера.
1. У пациента имеется – акромегалия (гиперфункция аденогипофиза). Признаки: увеличения стоп, кистей рук, сердца, головная боль. 2. У пациента отмечается наличие СД. Развитие СД, обусловлено воздействием СТГ на различные звенья, регуляции углеводного обмена – гипергликемии, снижение толерантности к углеводам, уменьшение чувствительности к инсулину. 3. Анализ крови на гормон гипофиза, ЭКГ, анализ мочи. 4. а) Акромегалия развивается в результате закрытия эпифизарных швов и завершения роста при избыточной секреции СТГ в более позднем возрасте. Источником повышенной секреции СТГ при акромегалии является, эозинофильная аденома гипофиз, чем объясняется головная боль у пациента. б) Гипертрофия левого желудочка за счет гиперплазии элементов соединительной ткани. в) Увеличения кистей рук и стоп за счет периостального роста костей, стимулируемого СТГ. г) Жажда - симптом СД. 5. Дифференциальную диагностику нужно провести с гипофизарным гигантизмом (гиперфункция СТГ), который развивается при избыточной секреции СТГ в молодом возрасте, до закрытия эпифизарных хрящей. Клиническая картина та же. |
№ 18 Пациент А. 55 лет доставлен в приемное отделение больницы машиной скорой помощи в тяжелом состоянии.
1,2. Болезнь Аддисона. Надпочечниковый криз. Причиной могло послужить разрушение обоих надпочечников при травме, или двустороннее кровоизлияние надпочечников. 3. Артериальная гипотензия - снижение тонуса ГМК артериол, снижение сократительной функции миокарда, гиповолемия. Гиперкалиемия, гипонатриемия, гиповолемия - недостаточность альдостерона. Гипогликемия - недостаточность глюкокортикоидов. Аритмия - избыток калия. |
||||||||||||||||||||||||
|
|
||||||||||||||||||||||||||
|
|
||||||||||||||||||||||||||
|
№ 19 Мужчина К. 32 лет обратился к врачу с жалобами на быстро нарастающий вес тела (за 6 месяцев прибавил 7 кг), мышечную слабость, появление синяков на коже после несильных ударов, головокружение, головную боль (чаще в области затылка), периодически — мелькание “мушек” и “спиралей” перед глазами; повышенную жажду (за сутки выпивает 5-6 литров жидкости), частое обильное мочеиспускание.
1. Базальная аденокарцинома, гиперфункция коры надпочечников, СД 2. Инсулиновую пробу, выявление АТ на В клетки ПЖ, развёрнутый БХ анализ крови на гормоны, онкомаркеры, КТ головного мозга. Прицельная КТ турецкого седла. 3. Первична базальная аденокарцинома (АКТГ-продуцирующая опухоль). 4. Нарастающий вес тела – нарастающий липолиз и отложение жира в области лица и шеи. Мышечная слабость – протеокатаболическое действие глюкокортикоидов. Головокружение, головная боль – повышение АД. Мелькание мурашек и спиралей – опухоль гипофиза, разрастающаяся в область хиазмы. Повышенная жажда – осмотический диурез (глюкозурия) Обильное мочеиспускание – глюкозурия |
№ 20 Женщина 32 лет через 4 недели после родов обратилась к врачу с жалобами на сердцебиение, постоянное чувство тревоги, плохую переносимость повышенной температуры.
1. Гипертиреоз, развивающийся через 2-3 недели после родов, обусловлен первой фазой послеродового Т-лимфоцитарного тиреоидита – наиболее частого заболевания щитовидной железы, связанного с беременностью. Природа заболевания, скорее всего, аутоиммунная. Признаки гипертиреоза у пациентки: гипергликемия, гипертензия (систолическая), ощущение сердцебиения, чувство тревоги, плохая переносимость высокой температуры (склонность к гипертермии), повышение концентрации тироксина в крови Пониженный уровень ТТГ свидетельствует об адекватной работе механизма обратной связи между щитовидной железой и гипоталамо-гипофизарной системой. Снижение захвата радиоактивного йода щитовидной железой и Т-лимфоцитарная инфильтрация говорит о воспалительном процессе в щитовидной железе. 2. Гипотиреоз. Является клиническим проявлением второй фазы течения послеродового Т-лимфоцитарного тиреоидита. Признаки гипотиреоза: вялость, сонливость (симптомы астенизации), плохая переносимость низкой температуры (склонность к гипертермии), гипотензия, гипогликемия, гиперлипопротеинемия. Для подтверждения диагноза необходим биохимический анализ крови (ТТГ, Т3, Т4), а также нахождение антитиреоидных и антимикросомальных антител. Первые предрасполагают к развитию тиреоидита, вторые – являются маркером деструктивных воспалительных изменений. 3. Гипертиреоз: - тиреоидные гормоны активируют энергетический обмен и термогенез – похудание, гипергликемия, потливость, склонность к гипертермии - тиреоидные гормоны сенсибилизируют ткани к действию эндогенных катехоламинов – повышение силы и частоты СС, гипергликемия, возбужденность, чувство тревоги Гипотиреоз: - недостаток тиреоидных гормонов – недостаточная активация энергетического обмена, угнетения липолиза, термогенеза, склонность к гипотермии - недостаток тиреоидных гормонов – десенсибилизация адренорецепторов – брадикардия, гипотензия, заторможенность - недостаток тиреоидных гормонов – дефицит индукции ЛПЛазы эндотелия – гипер- и дислипопротеинемия 4. Дисфункция щитовидной железы при данном заболевании является транзиторной и крайне редко переходит в хронические персистирующие формы. Подобно тиреотоксикозу на фоне подострого тиреоидита, транзиторное увеличение выделения гормонов щитовидной железы при послеродовом тиреоидите не требует назначения тиреостатиков (но если требуется, возможна патогенетическая и симптоматическая терапия, например бета-адреноблокаторы). В гипотиреоидной фазе показано назначение L-тироксина в дозе, нормализующей повышенный уровень ТТГ. В связи с обратимым характером таких изменений лечение назначается на срок не более 6 мес. |
№ 21 Женщина 27 лет обратилась к врачу с жалобами на постоянное сердцебиение, ощущение пульсации сосудов головы, диарею и постоянное чувство жара.
1. Гиперфункции щитовидной железы. На это указывает тахикардия, повышение АД, повышение тиреоидных гормонов в сыворотке крови. 2. Тиреотоксикоз вследствие неконтролируемого применения препаратов тиреоидных гормонов. По принципу исключения: - не Базедова болезнь и не мультиузелковый токсический зоб, т.к. нет поглощения радиоактивного йода - не хронический и не подострый тиреоидит, т.к. нет признаков увеличения и изменения структуры щитовидной железы. 3.
|
||||||||||||||||||||||||
|
|
||||||||||||||||||||||||||
|
№ 22 Женщина 39 лет обратилась к врачу с жалобами на слабость, быструю утомляемость, тошноту, периодическую рвоту и боли в поясничной области. Она также заметила, что в последние дни его моча приобрела красноватый оттенок. 10 дней назад пациентка перенесла тяжелый фарингит с высокой температурой.
1.Острый постстрептококковый гломерулонефрит и острая почечная недостаточность. Причина – стрептококковая инфекция (фарингит). Непосредственно повреждение почек обусловлено отложением в субэндотелии и мезангии иммунных комплексов (Аг + АТ к микробу + комплемент), образованием аутоантигенов к фрагментам клеток нефронов, а также прямым деструктивным действием стрептококковых токсинов. В результате наблюдается развитие триады реакций: иммунная агрессия, воспаление и аллергия. Клинически острый гломерулонефрит характеризуется гематурией, азотемией, олигурией и слабо выраженной гипертензией. Далее, острый гломерулонефрит является одной из возможных причин развития острой почечной недостаточности (ренальная группа факторов). В основе патогенеза – прогрессирующее снижение клубочковой фильтрации, нарастающее повреждение почек, связанное с развитием воспаления и иммунопатологических процессов, обтурация канальцев почки (например, белковыми массами при воспалении). Проявления острой почечной недостаточности: олигурия, азотемия, нарастающее расстройство жизнедеятельности организма. 2. Диурез - 500 снижен, Белок - 1,5 повышен, Плотность - 1,015 снижена, Натрий - 500 снижен, Эритроциты – 30-40 макрогематурия, Остаточный азот – 150 повышен, Белок – 3 снижен, Билирубин – норма, Комплемент – повышен, Креатинин – повышен 2,5. 3. Патогенез (цепочка): Гемолитический стрептококк группы А – АТ – гибель микробов, выделение токсинов (клинически: повышение стрептолизина О и антистрептокиназы) – АТ и токсины повреждают клубочки, отложение иммунных комплексов – образование аутоантител – вовлечение в процесс др. структур почек – гломерулонефрит (клинически: красноватая моча, боли в пояснице, повыш. АД, лейкоцитоз) – прогрессирующее снижение клубочковой фильтрации (клинически: олигурия, протеинурия) – нарушение других функций почек (клинически: гипопротеинемия, азотемия) – расстройство функционирования организма (клинически: слабость, утомляемость, диспепсические явления, температура) Другие клинические проявления: Гипертензия обусловлена гиперволемией вследствие снижения клубочковой фильтрации и задержке в организме натрия и вода. Отеки обусловлены гипертензией, гипоонкией крови вследствие протеинурии и снижения реабсорбции белка. |
||||||||||||||||||||||||||
|
№ 24 Пациент Н. в течение 7 лет страдает хроническим диффузным гломерулонефритом. В последние недели ноющие боли в сердце, сердцебиение; выраженные отеки, особенно нижних конечностей при ходьбе. Анализ мочи: суточный диурез - 1100 мл, плотность 1,042, белок 3,3%.
1. Цепочка патогенеза: хронический диффузный гломерулонефрит – нарушение фильтрационной, секреторной и реабсорбционной функций почек – нефротический синдром (протеинурия, цилиндурия, гипертензия, гипопротеинемия, гипоальбуминемия, гиперлипидемия, гипокалиемия, выделительный ацидоз) Диурез – норма, Плотность – повышена, Белок – снижен, АД – повышено, Азот – норма, Общий белок – понижен, Альбумины, глобулины – понижены, pH, SB, BB,BE – понижены, СО2 – норма, ТК – понижен, NH4 – понижен. 2. Все функции так или иначе нарушены: фильтрационная – для белка и азота, АД; секреция – для аммиака; реабсорбция – для белка, азота 3. Нефротический синдром. Нарушение фильтрации/реабсорбции – протеинурия – гипоальбуминемия – гипоонкия крови – отеки – стимуляция синтеза липидов в печени – гиперлипидемия 4. Пока нет. Уремия развивается при прогрессировании хронической почесной недостаточности и характеризуется накоплением в крови «уремических токсинов». К ним, прежде всего, относится мочевина, но у нас нет по ней данных, неадекватное содержание некотрых микроэлементов. К другим факторам повреждения тканей относятся: аммиак (а он понижен у пациента!), метаболический и респираторный ацидоз (а у пациента – пока только выделительный). Обращает на себя внимание недавно начавшее нарушение СС деятельности, но оно, скорее всего, обусловлено ишемией вследствие развившейся при нефротическом синдроме анемии. |
||||||||||||||||||||||||||
|
|
||||||||||||||||||||||||||
|
|