- •ПАНКРЕАТИТ
- •ПАНКРЕАТИТЫ - это воспалительные заболевания поджелудочной железы различной этиологии, но характеризующиеся общими патогенетическими
- •ЭТИОЛОГИЯ ОСТРОГО
- •ЭТИОЛОГИЯ ХРОНИЧЕСКОГО ПАНКРЕАТИТА
- •Различают первичный и вторичный хронические панкреатиты. Вторичный панкреатит развивается на фоне хронического гастрита,
- •КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ ПАНКРЕАТИТА
- •ДИАГНОСТИКА ПАНКРЕАТИТА
- •ЛЕЧЕНИЕ ПАНКРЕАТИТА
- •СПАСИБО ЗА ВНИМАНИЕ!

ПАНКРЕАТИТ
Выполнила:
Садыкова Л.И. ОЛД-315
ПАНКРЕАТИТЫ - это воспалительные заболевания поджелудочной железы различной этиологии, но характеризующиеся общими патогенетическими механизмами. Панкреатиты бывают острыми и хроническими, протекающими с периодическими обострениями.

ЭТИОЛОГИЯ ОСТРОГО
ПАНКРЕАТИТА
желчнокаменн ая болезнь;
прием алкоголя;
травмы, операции, гиперлипидем
ии и др.
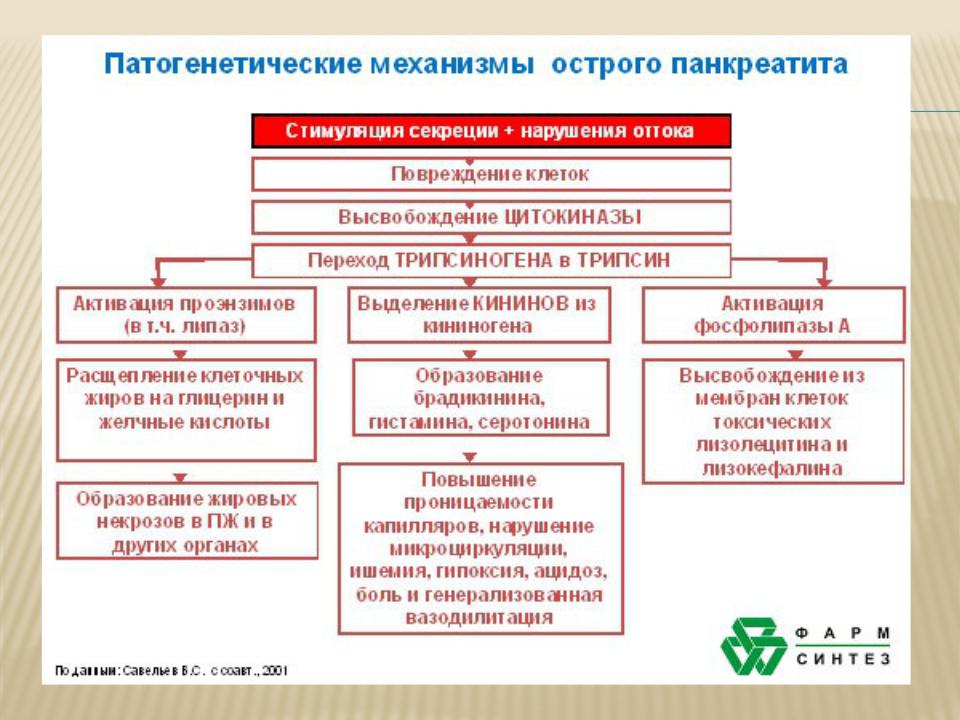
ЭТИОЛОГИЯ ХРОНИЧЕСКОГО ПАНКРЕАТИТА
злоупотребление алкоголем (75%);
желчнокаменная
болезнь;
закупорка протоков железы;
лекарства и др.

Различают первичный и вторичный хронические панкреатиты. Вторичный панкреатит развивается на фоне хронического гастрита, холецистита, холелитиаза, энтерита и других заболеваний пищеварительного тракта. Хроническим может стать и затянувшийся острый панкреатит, если его не лечить.
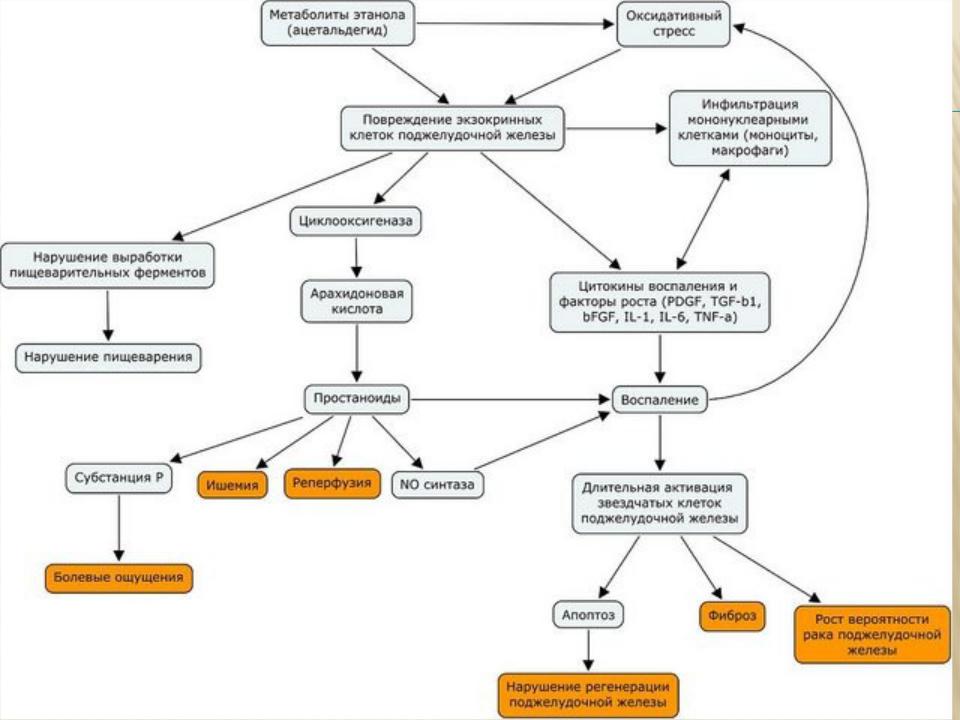

КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ ПАНКРЕАТИТА
Среди типичных признаков острого панкреатита: интенсивная боль в эпигастрии, боль внезапная, сильная, постоянная в верхней половине живота. Иррадиация в левую половину туловища. Рвота — неукротимая, с примесью желчи и не приносящая облегчения.
Приступ хронического панкреатита мало чем отличается от приступа при панкреатите остром. Появляется все та же сильная боль в верхней части живота или подреберье. Больной жалуется на тошноту, живот вздувается, в каловых массах видны частички непереваренной пищи, появляется жирный блеск. Обычно при обострении хронического панкреатита больной теряет аппетит, начинает чувствовать отвращение к жирному и острому.

ДИАГНОСТИКА ПАНКРЕАТИТА
Общий клинический анализ крови — проводят с целью обнаружить признаки воспаления (повышение количества лейкоцитов, увеличение СОЭ и др.).
Биохимический анализ крови — выявление повышенного уровня ферментов амилазы, липазы, трипсина подтвердит наличие заболевания (чаще, при остром панкреатите). Анализ крови на сахар может показать повышение уровня глюкозы.
Анализ мочи — обнаружение амилазы в моче также свидетельствует о панкреатите (в основном, при остром панкреатите).
УЗИ органов брюшной полости позволяет выявить изменения поджелудочной железы и других органов (например, желчного пузыря).
Гастроскопия (ЭГДС) нужна для оценки вовлечения желудка и 12- перстной кишки в воспалительный процесс.
Рентгенография органов брюшной полости. Обзорная рентгенограмма области поджелудочной железы нередко позволяет выявить кальцификацию поджелудочной железы и внутрипротоковые камни.
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ). Холецистохолангиография.
Компьютерная томография.
Копрограмма (анализ кала).
Функциональные тесты (секретин-холецистокининовый тест, тест

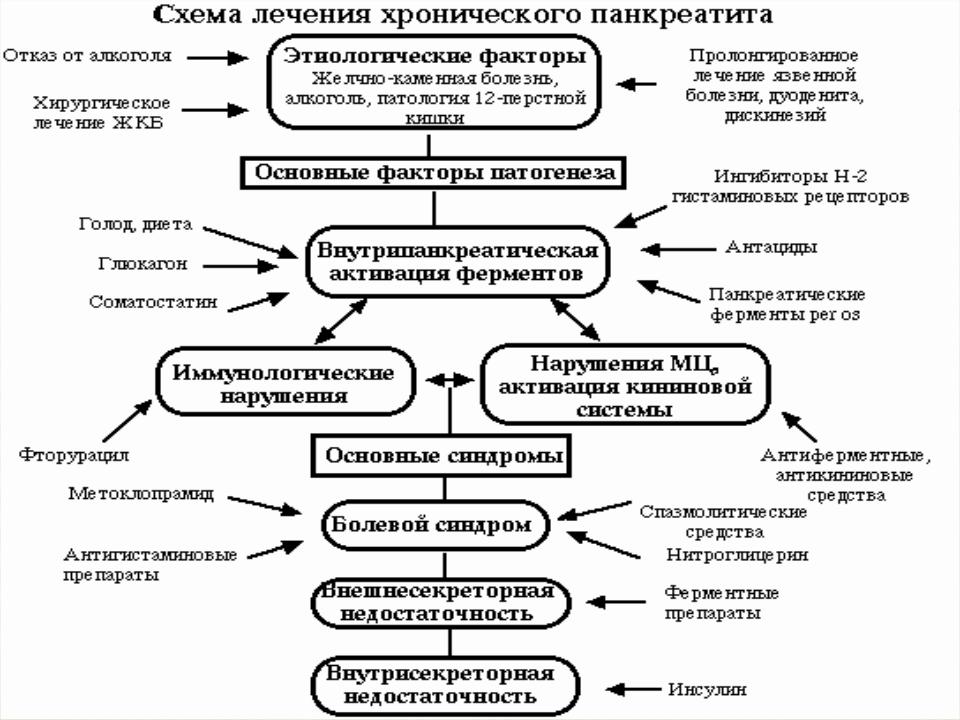
ЛЕЧЕНИЕ ПАНКРЕАТИТА
Лечение зависит от степени тяжести заболевания. Если не развиваются осложнения, в виде поражения почек или легких, то острый панкреатит проходит. Лечение направлено на поддержание жизненных функций организма и предотвращение осложнений. Пребывание в больнице может быть необходимым, так как требуется внутривенное введение препаратов.
Если формируются ложные кисты поджелудочной железы, их можно удалить хирургическим путем.
После пребывания в больнице пациенту рекомендуется не употреблять алкоголь и соблюдать щадящую диету. Когда острый панкреатит проходит, врач определяет причину, что может предотвратить приступы в будущем. У некоторых людей причина приступа ясна, но у других нужно проводить исследования.