
Гепатит В. Рекомендации
.pdf
после нее. Однако, в случае возобновления репликации ВГВ после трансплантации, она нередко сопровождается одновременно репликацией ВГD, что приводит к развитию активного гепатита и быстрой потере трансплантата [51, 52].
51

ГЕПАТИТ В У БЕРЕМЕННЫХ
Обследование на гепатит В и С беременных в I и II триместре регламентировано санитарными правилами [21]. Частота выявления гепатита В у беременных в 2 -3 раза меньше частоты обнаружения антител к вирусу гепатита С. Тем не менее, в РФ у 0,01%-3% беременных (в зависимости от региона) выявляется HBsAg при обследовании во время беременности [2].
Существует три возможных пути передачи вируса гепатита В от инфицированной матери к ребенку: перинатально (внутриутробно или трансплацентарно), интранатально (во время родов) или постнатально (во время ухода за детьми или через грудное молоко). Общепризнано, что наиболее часто передача вируса от матери к ребенку происходит во время или вблизи от времени родов, именно поэтому своевременно проведенная вакцинация новорожденных предотвращает заражение приблизительно в 8095% случаев. Риск передачи ВГВ во время родов зависит от наличия HBeAg и уровня ДНК ВГВ в крови беременной женщины перед родами, длительности и выраженности контакта новорожденного с цервикальным секретом и материнской кровью [63].
В отсутствие иммунопрофилактики для новорожденного, у матери которого выявляются HBsAg и HBeAg в крови, риск развития хронической ВГВ инфекции составляет 70-90%, для детей, рожденных от HBsAg- позитивных/HBeAg-негативных матерей риск вертикальной передачи гораздо меньше: от 10% до 40%. При этом хронический гепатит В при инфицировании в период младенчества развивается в 85-95% случаев.
В соответствии с национальным календарем прививок от 31.01.2011 новорожденным от матерей с наличием HBsAg в крови вакцинация проводится по схеме 0-1-2-12. (Приказ МЗ РФ № 51 от 31.01.2011 Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям.)
Вакцинацию необходимо сочетать с введением специфического иммуноглобулина с высоким уровнем анти-HBs. Новорожденные в течение 12 часов должны получить одну дозу специфического иммуноглобулина против гепатита В и первую дозу вакцины против гепатита В [1, 7, 22].
Беременные с ОГВ подлежат обязательной госпитализации в инфекционные стационары, а роженицы, больные ХГВ и носители HBsAg - в областные (городские) обсервационные родильные дома (палаты), где обеспечивается строгий противоэпидемический режим.
Целесообразность и безопасность применения противовирусных препаратов во время беременности и обоснование применения пассивной и активной иммунизации для снижения риска перинатальной передачи ВГВ-инфекции
Во время беременности, у HBsAg – позитивных женщин, как правило, не отмечается обострений ХГВ, уровень активности печеночных ферментов часто нормализуются, если исходно он был повышен. Однако имеется несколько сообщений о развитии обострений ХГВ во время беременности,
52

вплоть до развития фульминантной печеночной недостаточности [72]. У ряда женщин отмечаются обострения гепатита в первые месяцы после родов. Описаны также случаи фульминантного гепатита у детей, рожденных от женщин больных ХГВ [28].
Реализация универсальной программы скрининга беременных и пассивно-активная иммунопрофилактика новорожденных позволила сократить передачу ВГВ-инфекции на 5-10% [68]. Тем не менее, до 30% детей, рожденных от матерей-носителей ВГВ с наличием высокого уровня виремии, оказываются резистентными к проводимой иммунопрофилактике. Результаты недавно проведенного крупномасштабного исследования, включающего 1043 наблюдения, показали, что существует линейная корреляция между уровнем материнской ДНК ВГВ и частотой неудач иммунопрофилактики. Неэффективная иммунопрофилактика чаще регистрируется при уровне виремии у матери более 200 000 МЕ/мл [35].
Втаких случаях для снижения риска перинатальной передачи ВГВ от матери к ребёнку беременной женщине должна быть рекомендована противовирусная терапия. Несмотря на относительно небольшое количество не рандомизированных исследований, посвященных данному вопросу, и низкий уровень доказательности каждого из них в отдельности, можно опираться на мета-анализ исследований, проведенных по результатам сочетания противовирусной терапии (ламивудин или телбивудин) в третьем триместре беременности и пассивно-активной иммунизации новорожденных, который продемонстрировал, что такой подход снижает вероятность передачи вируса гепатита В новорожденному и не наносит ему дополнительного вреда [40].
Внастоящее время получены новые данные по безопасности применения противовирусных препаратов группы нуклеози(ти)дных аналогов во время беременности, которые легли в основу европейских рекомендаций (EASL 2012) по тактике ведения беременных женщин с ХГВ и профилактике инфицирования новорожденных [32, 66].
Неблагоприятные последствия, зарегистрированные при использовании аналогов нуклеози(ти)дов во время беременности включают лактоацидоз и острую жировую дистрофию печени. О развитии фатального лактоацидоза сообщалось только у грудных детей, чьи матери принимали во время беременности антиретровирусные препараты. Подобных случаев не было отмечено у младенцев, рожденных матерями с ХГВ, принимающими противовирусную терапию по поводу гепатита В [53].
Согласно классификации лекарственных препаратов по риску воздействия на плод, предложенной FDA, ламивудин и энтекавир относятся к катергории С, телбивудин и тенофовир – к категории B [32].
Данные проведенных исследований демонстрируют, что доля врожденных дефектов, связанных с приемом ламивудина и тенофовира во время беременности была сопоставима с таковой в общей популяции [29].
Есть данные по безопасности использования телбивудина и ламивудина
у700 беременных женщин в сравнении с группой беременных, которым
53

противовирусное лечение ХГВ не проводилось. Показано, что среди женщин, получавших телбивудин и ламивудин, детей с врожденными дефектами родилось не больше, чем в группе контроля (0,97% и 1,7% соответственно, р>0,05). Следует подчеркнуть, что в отсутствии противовирусного лечения 8% детей родились HBsAg-позитивными с положительной ДНК ВГВ в крови [26, 39, 71]. Безопасность применения энтекавира при беременности изучена недостаточно.
Таким образом, существующие в настоящий момент данные клинических наблюдений свидетельствуют о том, что для предотвращения внутриутробной и перинатальной передачи ВГВ ребенку при наличии высокого уровня виремии у беременной, страдающей ХГВ, применение ламивудина, телбивудина и тенофовира в третьем триместре беременности в сочетании с пассивной и активной иммунизацией новорожденного безопасно и оправдано.
Применение препаратов интерферона противопоказано при беременности
[32].
Тактика ведения беременных с наличием высокого уровня ДНК ВГВ, не получавших до наступления беременности противовирусную терапию
Согласно европейским рекомендациям (EASL 2012) рекомендовано применение противовирусных препаратов для профилактики передачи ВГВинфекции от матери ребенку при уровне ДНК ВГВ 10 6-7 ME/мл в третьем триместре беременности (A), особенно при наличии HBeAg-позитивного ХГВ, поскольку при таком сочетании существует 10% риск передачи инфекции новорожденному несмотря на введение специфического иммуноглобулина и вакцины [32]. Матери с наличием высокого уровня виремии должны быть информированы о том, что применение аналогов нуклеозидов снижает уровень вирусной нагрузки и может усилить профилактическое действие вакцинации и применения иммуноглобулина. Однако необходимо учитывать, что женщинам-носителям ВГВ с высоким уровнем виремии может понадобиться долгосрочная противовирусная терапия (после родов) в связи с показаниями по лечению активного гепатита, поэтому выбор препарата должен быть сделан с учётом данных по риску развития лекарственной резистентности.
Риск развития резистентности к противовирусной терапии наиболее высок при лечении ламивудином, существенно меньше - телбивудином и минимален при лечении тенофовиром. В связи с этим при планировании долгосрочной терапии препаратом предпочтения должен быть тенофовир, поскольку, кроме указанного преимущества, данный препарат обладает высокой противовирусной активностью и продемонстрирована безопасность его применения у беременных [32].
Показаниями к назначению противовирусной терапии у пациенток в фазе иммунной толерантности ХГВ, которая уже была диагностирована до наступления беременности, являются: уровень материнской ДНК ВГВ более 10 6 ME/мл в конце второго триместра беременности, рождение ребенка,
54

инфицированного ВГВ, с предшествующей неэффективной иммунопрофилактикой, преждевременные роды в анамнезе. Необходимо учитывать, что в данном случае противовирусная терапия назначается исключительно для профилактики инфицирования новорожденного и будет отменена после родов. В качестве монотерапии могут использоваться тенофовир, телбивудин или ламивудин. Оптимальный срок начала ПВТ - конец второго - начало третьего триместра беременности - чтобы было достаточно времени (4-6 недель) для снижения уровня виремии к моменту родов.
Лечение может быть прекращено на 4 неделе послеродового периода или раньше при необходимости грудного вскармливания. Кроме того, необходим контроль активности сывороточных трансаминаз каждые 4-6 нед послеродового периода на протяжении как минимум 12 недель после окончания приема противовирусной терапии для исключения перехода заболевания в иммуноактивную фазу [32].
Тактика ведения женщин с инфекцией вирусом гепатита В, впервые установленной во время беременности
При обнаружении маркёров инфекции вирусом гепатита В, впервые выявленных во время беременности, необходимо провести максимально полное обследование для того, чтобы установить, есть ли показания для лечения беременной в связи с активностью гепатита В или проведение противовирусного лечения необходимо только для профилактики инфицирования новорожденного. Необходимо исключить острый гепатит В. Обследование должно включать определение анти-HBcor IgM, HBeAg, антиHBe, анти-HDV IgG и IgM в крови, уровня виремии ВГВ. Дополнительные тесты должны включать общеклинический и биохимический анализ крови. Даже незначительные указания на возможность цирроза печени требуют выполнения ультразвукового обследования органов брюшной полости. Необходимо установить целесообразность проведения ПВТ в данную фазу болезни и оценить вероятность долгосрочной терапия, что определит выбор противовирусного препарата.
Тактика ведения беременных с циррозом печени в исходе хронического гепатита В
Беременные с циррозом печени в исходе хронического гепатита В имеют высокий риск развития осложнений. По данным наблюдений зарубежных исследователей в период с 1993 по 2005 гг., развитие печеночной недостаточности во время беременности у женщин с циррозом печени наблюдалось в 15% случаев, материнская смертность и перинатальная гибель плода составила 1,8% и 5,2% соответственно. Эти данные являются веским аргументом в пользу более раннего назначения противовирусной терапии во время беременности или продолжения уже начатого до наступления беременности лечения, но необходимо тщательно оценить свойства применяемого противовирусного препарата, учитывая факт наступления
55

беременности. Энтекавир должен быть отменен и назначен тенофовир. Телбивудин и ламивудин не противопоказаны, но не являются препаратами выбора, поскольку цирроз печени является показанием к долгосрочной терапии, при которой лечение предпочтительно проводить препаратами с высоким барьером резистентности [32].
Тактика ведения пациенток, у которых беременность наступила на фоне лечения хронического гепатита В противовирусными препаратами
Если на фоне противовирусной терапии ХГВ наступила незапланированная беременность, тактика лечения должна быть пересмотрена. Пациентки с наличием выраженного фиброза печени должны продолжать противовирусную терапию, но выбор используемых лекарственных средств должен определяться их безопасностью для плода. Лечение пегилированным интерфероном необходимо прекратить и назначить нуклеози(ти)дные аналоги. Препаратом выбора в данном случае является тенофовир. Если пациентка уже получала тенофовир, лечение может быть продолжено. Если пациентка получала ламивудин или телбивудин, лечение может быть продолжено тем же препаратом в том случае, если ДНК ВГВ в крови не определяется. Если репликация ВГВ подавлена не полностью, предпочтителен переход на лечение тенофовиром для предотвращения обострения гепатита во время беременности. Если пациентка получала энтекавир, целесообразно перейти на лечение тенофовиром.
При отсутствии выраженного фиброза печени лечение нуклеози(ти)дными аналогами может быть прервано на первые 2 триместра беременности, назначено далее по показаниям (при возврате виремии и ее высоком уровне) в третьем триместре беременности или прервано до того момента, пока женщина не закончит грудное вскармливание ребенка. Очень важно проводить исследование уровня активности АЛТ и уровня виремии на 1, 3 и 6 месяце после прерывания противовирусной терапии, учитывая возможный риск обострения ХГВ, особенно после родов.
Противовирусная терапия хронического гепатита В и грудное вскармливание
Несмотря на то, что HBsAg был обнаружен в грудном молоке, грудное вскармливание не увеличивает риск передачи ВГВ-инфекции по сравнению с искусственным. Результаты исследований не продемонстрировали связи между естественным вскармливанием младенцев ВГВ-позитивными матерями и развитием у них ХГВ. Таким образом, новорожденные, которым введен иммуноглобулин и проведен первый этап вакцинации от гепатита В, могут находится на естественном вскармливании. В случае необходимости продолжения противовирусной терапии в послеродовом периоде грудное вскармливание не рекомендовано из-за отсутствия сведений по безопасности принимаемых препаратов на развитие новорожденного [54].
56
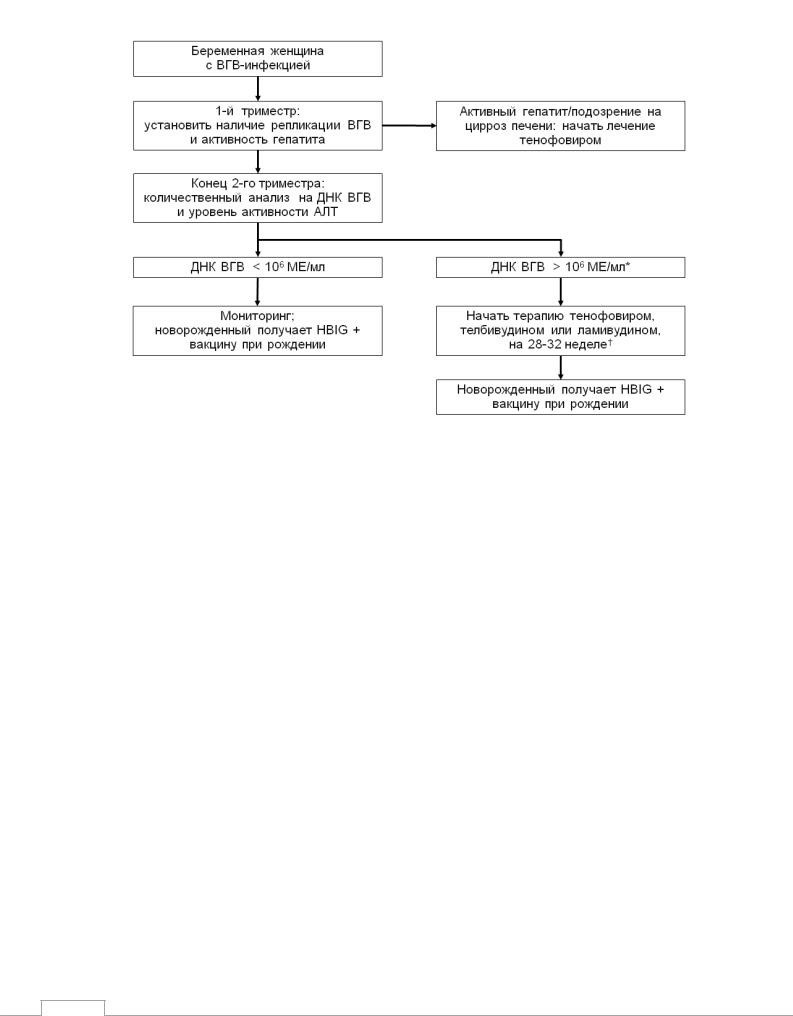
Рисунок. Алгоритм ведения беременных с инфекцией вирусом гепатита В.
* Уровень ДНК ВГВ 106-8 МЕ/мл в крови у матери является показанием к началу противовирусной терапии, но возможность начала лечения должна базироваться на совместном решении врача и пациентки [54].
†Тенофовир предпочтителен, если ожидается, что лечение продлится более 12 недель.
Тактика ведения беременных с вирусным гепатитом В и ВИЧ-инфекцией
Все беременные в соответствии с Санитарными правилами 2008 г. двукратно (при постановке на учет в женской консультации в первом триместре беременности и в последнем обследуются на HBsAg, анти-HCV и ВИЧ. В случае подтверждения диагноза ВИЧ-инфекции независимо от степени вирусной нагрузки и уровня СД4 Т-лимфоцитов беременной назначается с 16 -20 недели беременности антиретровирусные препараты для профилактики ВИЧ-инфекции у новорожденных.
Необходимо отметить, что вопросы лечения и профилактики перинатальной передачи ВГВ от матери к ребёнку связаны с профилактикой передачи ВИЧ от матери к ребёнку и, в связи с этим следует руководствоваться общими принципами назначения АРВТ беременным. При назначении АРВТ проводят консультирование по вопросам возможных проявлений гепатотоксичности АРВ-препаратов и оценивают уровень АЛТ,
57

АСТ через 2 недели после начала терапии, затем 1 раз в месяц. При выявлении маркёров инфекции вирусом гепатит В дополнительно проводятся клинико-биохимические исследования, количественное определение уровня вирусной нагрузки ВГВ и решается вопрос о назначении лечения и профилактики передачи ВГВ от матери к ребёнку.
В соответствии с Российским клиническим протоколом применения АРВ-препаратов, направленных на профилактику передачи ВИЧ от матери к ребёнку и Российским протоколом диспансерного наблюдения и лечения больных ВИЧ-инфекцией рекомендуется следующая тактика ведения беременных с сочетанной инфекцией ВИЧ/ВГВ.
1.Если у беременной нет показаний для назначения АРВТ с целью лечения ВИЧ-инфекции, а также не требуется лечение ХГВ, следует начать профилактический курс АРВТ как можно раньше после окончания 1 триместра беременности (с 16-20 недели независимо от вирусной нагрузки и количества СD4+ лимфоцитов). Не рекомендуется включение в схему тенофовира/эмтрицитабина или тенофовира в сочетании с ламивудином. АРВТ продолжают в течение всей беременности и родов, после чего отменяют.
2.Если беременная нуждается в получении АРВТ для лечения ВИЧинфекции и есть показания для терапии ХГВ, АРВТ начинают независимо от срока беременности и продолжают её на протяжении беременности, в родах
и после родов. В схему АРВТ |
включают препараты подавляющие |
репликацию вируса гепатита |
В: тенофовир и ламивудин или |
тенофовир/эмтрицитабин в сочетании с лопинавиром/ритонавиром или атазанавиром/ритонавиром. При непереносимости лопинавира или атазанавира можно использовать (в порядке приоритетности) саквинавир/ритонавир или невирапин (при количестве СD4+ лимфоцитов менее 250 клеток/мкл и нормальном уровне АЛТ, АСТ), эфавиренз (только при сроке беременности более 13 недель и нормальном уровне АЛТ, АСТ), нелфинавир. Выбор конкретных препаратов для антиретровирусной терапии у беременных с ко-инфекцией ВИЧ и гепатит В определяется исходным уровнем ДНК ВГВ у женщины. При высоком уровне ДНК ВГВ применение комбинированного препарата тенофовир/эмтрицитабин позволяет подавить репликацию ВГВ и снизить до минимума риск формирования устойчивости вируса гепатита В к противовирусным перепаратам. Начиная лечение или меняя его схему, следует избегать назначения ламивудина или эмтрицитабина без тенофивира из-за возможности быстрого развития резистентности. Только при наличии противопоказаний к использованию тенофовира в схему АРВТ следует включить ламивудин [18]. В схему терапии первого ряда должен входить усиленный ритоновиром ингибитор протеазы [5].
3. Если беременность наступила на фоне приёма АРВТ, не рекомендуется отменять её на всём протяжении беременности, включая 1 триместр. Если в схеме АРВТ присутствовали тенофовир и ламивудин, их не следует отменять
58

из-за риска обострения гепатита. Применение эфавиренза не рекомендуют в 1 триместре беременности, поэтому при его наличии в схеме АРВТ эфавиренз следует заменить на другой препарат [4, 17, 31, 32, 57].
Противопоказано проведение терапии ХГВ у беременных препаратами интерферона-альфа (стандартными и пегилированными). Наличие ХГВ у ВИЧ-инфицированной беременной не является дополнительным показанием для проведения планового кесарева сечения.
ВИЧ-инфицированных беременных при отрицательных результатах обследования на HBsAg, anti-HBs и anti-HBc IgG следует вакцинировать против гепатита В по стандартной схеме.
Новорождённых от матерей с сочетанной инфекцией ВИЧ/ХГВ, вакцинируют 4 раза: в 1 день жизни, в возрасте 1 месяца, 2 месяцев, 12 месяцев. В течение первых 12 часов после рождения вводится специфический иммуноглобулин с высоким уровнем анти HBs и первая доза вакцины против гепатита В.
59

ИСПОЛЬЗОВАННАЯ ЛИТЕРАТУРА
1.«Вакцинопрофилактика – лекции для практических врачей под редакцией Ю.В. Лобзина Из-во «ООО Литография 2013».- С.285 №17.
2.Вирусные гепатиты в Российской Федерации. Аналитический обзор. 8 выпуск / Под ред. В.И. Покровского, А.Б. Жербуна. СПб.: ФБУН НИИЭМ имени Пастера,
2011.- 160 с.
3.ВИРУСНЫЕ ГЕПАТИТЫ: КЛИНИКА, ДАГНОСТИКА, ЛЕЧЕНИЕ Ющук Н.Д., Климова Е.А., Знойко О.О., Кареткина Г.Н., Максимов С.Л., Маев И.В. Москва,
2012.
4.Гепатит В и ВИЧ-инфекция: тактика ведения пациентов с коинфекцией. Клинический протокол для Европейского региона ВОЗ (обновлённая версия, 2011 год). 27 с.
5.Женщина, ребенок и ВИЧ под редакцией Н.А. Белякова, Н.Ю. Рахманиной и А.Г. Рахмановой СПб, Вашингтон, Изд-во: «БМОЦ» 2012.-С.600 №12.
6.Ивашкин B.T., Павлов Ч.C. Фиброз печени: Moнография. - M.: ГЭOTAP-Meдиа, 2011. - 168 c.
7.Инструкция по применению вакцины гепатита В рекомбинантной дрожжевой суспензии для внутримышечного введения вакцине «Комбиотех» Утверждено Главным Государственным врачом Г.Г. Онищенко от 19.11.2009 № 01-11/175-09.
8.Инфекционные болезни. Национальное руководство. Главные редакторы акад РАМН Н.Д.Ющук, акад.РАЕН Ю.Я.Венгеров. Москва, «ГЭОТАР-Медиа», 2009, с
616-630.
9.Карандашова И.В., Чуланов В.П. Особенности лабораторной диагностики инфекций. Вирусные гепатиты. Гепатит В //Лабораторная диагностика инфекционных болезней. Справочник. Под. Ред. В.П. Покровского, М.Г. Твороговой, Г.А. Шипулина. М., БИНОМ, 2013, c. 62-74.
10.Лекции по инфекционным болезням. Н.Д. Ющук, Ю.Я. Венгеров. М., «Медицина», 2007, с. 592-608.
11.Методические указания МУ3.1.2792-10 «Эпидемиологический надзор за гепатитом В», Москва,- 2011,- с. 48.
12.Неверов А.Д., Карандашова И.В., Долгин В.А. и др. Генетическое разнообразие вируса гепатита В на территории Российской Федерации // Материалы VII Всероссийской научно-практической конференции с международным участием «Молекулярная диагностика-2010». М., 2010. Т.1. С. 269-273.
13.Павлов Ч.С., Глушенков Д.В., Ивашкин В.Т. и др. Распределение больных хроническим гепатитом В (ХГВ) в Российской Федерации по стадиям фиброза печени (данные эластометрии – пятилетнее мультицентровое исследование) // Рос. журн. гастроэнтерол. гепатол. колопроктол. Материалы Восемнадцатой Российской Гастроэнтерологической недели — 2012. — Т. 20, № 5. - С. 95.
14.Павлов Ч.С., Глушенков Д.В., Ивашкин В.Т. Современные возможности
эластометрии, фибро- и акти-теста в диагностике фиброза печени // Рос. журн. гастроэнтерол. гепатол. колопроктол. — 2008. — Т. 18, № 4. - С. 43-52.
15.Павлов Ч.С., Коновалова О.Н., Глушенков Д.В., Ивашкин В.Т. Сфера клинического применения неинвазивных методов оценки фиброза печени: результаты собственных исследований в многопрофильном стационаре// Клин. мед. - 2009. - Т. 87, № 11. - С. 40-44.
16.Павлов Ч.С., Котович М.М. Место биопсии и морфологического исследования ткани печени у детей и взрослых в практике клинициста // Клин. мед. — 2007. - Т. 85, № 9. - С. 72-77.
17.Применение антиретровирусных препаратов в комплексе мер, направленных на профилактику передачи ВИЧ от матери к ребёнку. Л.Ю. Афонина, Е.Е. Воронин,
60
