
6 курс / Неонатология / Клінічне_обстеження_плода_і_дитини_Бабій_І_Л_
.pdf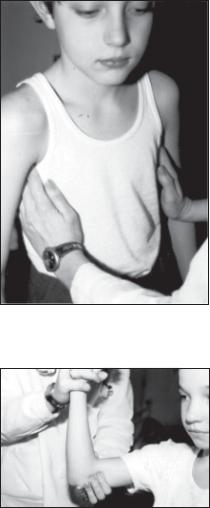
Пальпація надключичних ЛВ. Надключичні ЛВ розташовуються у ділянці надключичних ямок. Пальпація про-
водиться між m. sternocleidomastoideus і m. trapecius.
Пальпація підключичних ЛВ. Підключичні ЛВ розташовуються у підключичних ділянках, пальпуються під ключицею за ходом верхніх ребер.
Пальпація пахвових ЛВ. Па-
хвові ЛВ розташовуються у пахвових ямках. Для промацування цих ЛВ дитині пропонують відвести руки, щоб лікар міг заглибити пальці у пахвові ділянки. Долоні розміщуються перпендикулярно до ребер. Після цього пацієнт опускає руки, дослідник промацує ЛВ, проводячи пальцями донизу по поверхні грудної клітки (рис. 49).
Пальпація ліктьових ЛВ.
Лікар захоплює кистю лівої руки нижню третину передпліччя правої руки дитини, згинає її руку у ліктьовому суглобі під прямим кутом і після цього вказівним і середнім пальцями другої руки (однойменної з рукою дитини) поздовжніми ковзними рухами прома-
цує sulcus bicipitalis medialis et lateralis у ділянці ліктя та дещо вище (рис. 50).
Пальпація торакальних вузлів. Торакальні ЛВ розміщені все-
редину від lin. axillaris anterior під нижнім краєм m. pectoralis major. Промацують їх на передній поверхні грудної клітки під нижнім краєм m. pectoralis.
179
Пальпація пахових ЛВ. Пахові ЛВ розміщені за ходом пахової зв’язки, пальпуються вказівними і середніми пальцями обох рук симетрично.
Методи дослідження мезентеріальних лімфатичних вузлів
Лімфоїдний апарат шлунково-кишкового тракту бере участь у здійсненні як місцевої, так і гуморальної імунної відповіді. Збільшення мезентеріальних лімфатичних вузлів спостерігається при гострому та хронічному неспецифічному мезентеріальному лімфаденіті, частіше у дітей віком від 5 до 13 років. Основними методами дослідження також є розпитування, огляд і пальпація.
Основні скарги при ураженні мезентеріальних лімфатичних вузлів: біль у череві, нудота, блювання, порушення апетиту та випорожнення кишечника, підвищення температури тіла.
Біль у шлунку найчастіше переймистий, напади тривають від кількох хвилин до кількох годин. Зазвичай біль виникає або посилюється під час ходіння, при фізичному навантаженні. Особливістю цих болів є відсутність іррадіації, тенезмів та відходження газів. Частіше біль розлитий по всьому череву, рідше локалізується у правій здухвинній або пупковій ділянках. Нудота та блювання звичайно виникають при больовому синдромі. Апетит знижений, може виникати анорексія.
Порушення випорожнення проявляється запором, проносом або їх чергуванням. Підвищення температури тіла характерне для більшості хворих на мезентеріальний лімфаденіт.
Огляд. У дітей із неспецифічним мезентеріальним лімфаденітом часто спостерігається гіперемія шкіри обличчя, інколи з’являється herpes. Черево зазвичай симетричне, черевна стінка бере активну участь у акті дихання.
Пальпація. Для неспецифічного мезентеріального лімфаденіту при поверхневій пальпації напруження м’язів стінки черева не характерне чи слабко виражене. Пальпація мезентеріальних лімфовузлів проводиться у зонах Штернберга (лівий верхній та правий нижній квадранти черева). Пальці правої руки вводять у черевну порожнину по зовнішньому краю прямого м’я- за. Напрямок пальпуючих пальців — до хребетного стовпа, потім ковзання вздовж хребетного стовпа згори донизу. Якщо мезентеріальні вузли визначаються, то оцінюють їх кількість, величину, болісність, рухливість.
180
При глибокій пальпації зона максимальної болісності розташовується трохи вище та лівіше точки Мак-Бурнея, а також за ходом кореня брижі від точки Мак-Бурнея у напрямку до пупка, потім догори та вліво (симптом Штернберга). При зміненні положення тіла больова точка зміщується (симптом Клейна).
Для діагностики хронічного неспецифічного мезентеріального лімфаденіту мають значення такі симптоми:
Симптом Мак-Фаддена — болісність при пальпації біля зовнішнього краю правого прямого м’яза черева на 2–4 см нижче пупка чи вище і медіальніше точки Мак-Бурнея (межа зовнішньої та середньої третини лінії, що з’єднує праву передню верхню ость клубової кістки з пупком).
Симптом Штернберга — болісність при пальпації уздовж кореня брижі від точки Мак-Бурнея до пупка, догори та вліво від нього.
Симптом Клейна — переміщення больової точки ліворуч. Пальпуючи черево у положенні хворого лежачи на спині, відмічають болісність на 3–4 см праворуч та нижче пупка. Після цього хворий повертається на лівий бік, залишаючись у цьому положенні 1–2 хв. Наступною пальпацією черева визначають болісність ліворуч пупка. У правій половині черева болісність відсутня. При повторній пальпації дитини у положенні на спині біль знову переміщується праворуч.
Симптом Ткаченка — при пальпації черева по передній серединній лінії у положенні хворого лежачи на спині визначається болісна зона з нижньою межею на 5–6 см нижче пупка, у положенні Тренделенбурга вона переміщується вгору до рівня пупка і навіть вище. Симптом інформативний при проведенні диференціальної діагностики з гострим апендицитом.
181

РОЗДІЛ ХІІ
КЛІНІЧНЕ ДОСЛІДЖЕННЯ М’ЯЗОВОЇ СИСТЕМИ
Основні методи дослідження м’язової системи: розпитування (скарги, анамнез), огляд і пальпація. Найважливішими показниками стану м’язової системи є ступінь розвитку, тонус, сила м’язів та рухова активність.
Скарги та дані анамнезу
При ушкодженні м’язової системи діти скаржаться на м’я- зову кволість; підвищену втомлюваність; біль у м’язах; деформацію м’язів; м’язову гіпертонію; зниження рухової активності.
З анамнезу лікар з’ясовує час появи скарг, як вони видозмінювалися; зв’язок м’язових змін із пологами, травмами, тривалим прийманням ліків (стероїдні м’язові атрофії), тяжкими загальними захворюваннями; наявність у сім’ї хворих з подібною патологією; спосіб життя дитини (активний чи малорухливий); спортивні навантаження; інтенсивність, час виникнення болю, зв’язок із фізичними навантаженнями.
Огляд
За допомогою огляду виявляють ступінь розвитку мускулатури, симетричність м’язів, м’язовий тонус.
Ступінь розвитку мускулатури. Оглядаючи окремі м’язові групи, слід скласти уяву про м’язову масу. Розвиток м’язової системи за нормою повинен відповідати віку дитини. Він оцінюється як «слабкий»; «задовільний»; «добрий».
Симетричність м’язів визначають під час огляду симетричних ділянок тіла: лівої та правої половин обличчя, тулуба й кінцівок. Виявляються атрофія, паралічі, парези, деформації м’язів. Тонус м’язів оцінюють за позою дитини та положенням кінцівок. М’язовий тонус — це постійне напруження хребет-
182
ної мускулатури, яке підтримується імпульсами, що надходять із мозочка, червоного ядра, блідого та смугастого тіла, а також із кори головного мозку.
Дослідження м’язового тонусу може бути орієнтиром для визначення гестаційного віку новонародженого. Глибоконедоношена дитина лежить з випростаними кінцівками, пасивно перевертається зі спини на бік. У 27–30 тиж вона лежить на спині з витягнутими руками та ногами. Після 30 тиж ноги згинаються в колінних і кульшових суглобах, руки витягнуті до 30 тиж. У 35– 38 тиж у дитини спостерігається повне згинання рук і ніг. Руки після розгинання залишаються у витягнутому стані. У 40 тиж руки після розгинання одразу ж повертаються у початковий стан. Здорова доношена новонароджена дитина лежить із зігнутими в ліктях руками, коліна та стегна притиснуті до живота.
Якщо у новонародженого, який лежить на столі, руки та ноги випростані, то треба гадати про гіпотонію.
Наявність підвищеного тонусу кінцівок (гіпертонусу) можна припустити, якщо дитина стискує пальці в кулак; спостерігаються «плавникове» положення рук (пружно розведені пальці при злегка зігнутій кисті); «кігтиста лапа» — розгинання пальців у плеснофалангових чи п’ястково-фалангових суглобах; атетозне положення рук — пальці витягнуті, напружені, знаходяться у різних площинах; положення опістотонусу — витягнуті та напружені кінцівки, голова різко закинута назад. Виявлені під час огляду звисання руки чи ноги й їх неучасть у загальній руховій реакції вказують на ізольоване чи обмежене зниження м’язового тонусу або параліч.
Пальпація
Пальпація дозволяє оцінити ступінь розвитку мускулатури; симетричність м’язів; м’язовий тонус; обсяг і характер рухів.
Ступінь розвитку мускулатури виявляється шляхом паль-
пації під час розслаблення чи напруження. Розрізняють три ступені розвитку м’язів: слабкий, середній, добрий.
При слабкому розвитку маса м’язів тулуба та кінцівок у спокої змінена; під час напруження — змінення їх обсягу ледве помітне, нижня частина живота звисає, нижні кути лопаток розходяться і відстають від грудної клітки.
Середній розвиток — м’язи тулуба у спокої виражені помірно, кінцівок — добре. При напруженні м’язів чітко змінюється їх форма й обсяг.
183

Добрий розвиток — м’язи тулуба та кінцівок у спокої добре розвинені, при напруженні відмічається чіткий рельєф скорочених м’язів.
У новонароджених м’язи розвинені слабко, зберігають флексорне положення через недостатню функцію пірамідних та екстрапірамідних шляхів.
На формування м’язів, розвиток їх функції добре впливає рухова активність, розваги та ігри.
Симетричність розвитку м’язів визначається методом паль-
пації на симетричних ділянках. Послідовно порівнюють розвиток м’язів обох частин тулуба та кінцівок. Асиметрію м’язів кінцівок легко виявити, зіставляючи результати вимірювань обводів плечей, передпліччя, стегна, гомілки на однакових рівнях.
Масу м’язів, їх симетричність при добре розвиненому підшкірно-жировому шарі, особливо у маленьких дітей, виявити дуже важко. Для цього треба визначити діаметр м’язів плеча за формулою (сюди включають й обвід кістки):
С = S – π · А,
Таблиця 12. Показники розвитку м’язів дитини
|
Вік |
Стандартна товщина скла- |
Стандартний обвід |
||
|
дки шкіри на плечі, мм |
м’язів плеча, см |
|||
|
дитини |
||||
|
|
|
|
|
|
|
|
Хлопчики |
Дівчатка |
Хлопчики |
Дівчатка |
|
|
|
|
|
|
Новонароджена |
6,0 |
6,5 |
— |
— |
|
6 міс |
10,0 |
10,0 |
11,4 |
11,2 |
|
12 |
міс |
10,3 |
10,2 |
12,7 |
12,4 |
18 |
міс |
10,3 |
10,2 |
12,9 |
12,5 |
2 роки |
10,0 |
10,3 |
13,1 |
12,8 |
|
3 роки |
9,3 |
9,7 |
13,3 |
12,9 |
|
4 роки |
9,3 |
10,2 |
14,0 |
13,7 |
|
5 |
років |
9,1 |
9,4 |
14,1 |
13,9 |
6 |
років |
8,2 |
9,6 |
14,7 |
14,2 |
7 |
років |
7,9 |
9,4 |
15,3 |
14,8 |
8 |
років |
7,6 |
10,1 |
16,0 |
15,3 |
9 |
років |
8,2 |
10,3 |
16,3 |
15,3 |
10 |
років |
8,2 |
10,4 |
17,1 |
16,6 |
11 |
років |
8,9 |
10,6 |
17,6 |
17,3 |
12 |
років |
8,5 |
10,1 |
18,5 |
18,3 |
13 |
років |
8,1 |
10,4 |
19,6 |
19,1 |
14 |
років |
7,9 |
11,3 |
20,8 |
19,6 |
15 |
років |
6,3 |
11,4 |
23,0 |
20,8 |
|
|
|
|
|
|
У недоношених і незрілих дітей загальна м’язова гіпотонія може зберігатися до 1,5–2 міс життя, після 2-го місяця з’являється гіпертонія згиначів, яка зберігається до 5–6-місячного віку. М’язовий тонус новонародженого визначають під час виконання деяких спеціальних прийомів:
«Симптом повертання» — для його перевірки ніжки дитини, яка лежить, обережно розгинають і притискають до столу на 5 с. Якщо прибрати руки, то ноги відразу ж повертаються у вихідне положення — згинаються в колінах. При незначному зниженні тонусу повного повертання немає.
«Симптом охоплення» — дослідник охоплює груди дитини й обережно надає їй вертикального положення вниз головою на декілька секунд. При фізіологічному м’язовому тонусі голова дитини знаходиться в одній вертикальній площині з тулубом, але не звисає, руки злегка зігнуті, ноги витягнуті. Про зниження м’язового тонусу свідчать звисаючі голова та ноги, при виразній м’язовій гіпотонії звисають голова й кінцівки.
185
Про підвищення м’язового тонусу свідчать згинання рук і ніг із зусиллям та відкидання голови.
У грудної дитини м’язовий тонус перевіряється пробою на тракцію. Дитину, яка лежить на спині, беруть за зап’ясток і обережно тягнуть до себе, намагаючись надати їй сидячого положення. Спочатку дитина повинна розігнути руки (І фаза), а потім усім тілом податися до дослідника, ніби допомагаючи йому (ІІ фаза).
При підвищенні м’язового тонусу відсутня І фаза, при зниженні — ІІ фаза.
У старших дітей м’язовий тонус виявляється пальпацією досліджуваної групи м’язів під час активних і пасивних рухів. Слабкість і млявість м’язів свідчать про гіпотонію, напруження і щільність — про гіпертонію.
Після огляду і пальпації за даними стандартних таблиць лікар може зробити висновок про м’язову масу дитини. У здорових дітей м’язи щільні, однаково розвинені на симетричних ділянках тіла. Зниження маси м’язів, млявість характерні для тяжкохворих, виснажених дітей, що ведуть малорухливий спосіб життя. Крайній ступінь слабкого розвитку м’язів (атрофія) виявляється у дітей із прогресивною м’язовою дистрофією, при нефритах, поліомієлітах, ревматоїдному артриті.
Збільшення м’язової маси (гіпертрофія) зазвичай пов’язане з систематичними заняттями спортом. Розвиток м’язової системи оцінюють за формою живота та положенням лопаток.
Доброму розвитку м’язів відповідає втягнутий, чи такий, що трохи стирчить, живіт, притиснуті до грудної клітки лопатки.
М’язове виснаження у дітей супроводжується зниженням тонусу. Спостерігаються різко виражений лордоз поперекового відділу, крилоподібні лопатки, різні порушення постави. М’я- зова асиметрія зазвичай пов’язана з природженим недорозвиненням, травматичною м’язовою деформацією, захворюваннями нервової системи.
М’язовий тонус у недоношених новонароджених змінюється при гіпертонії згиначів, внаслідок ураження ЦНС, внутрішньоутробної патології, пологової травми, асфіксії та гіпербілірубінемії. У період новонародженості й у старшому віці причинами можуть бути нейроінфекції — енцефаліти, менінгіти, ураження черепа, гострі та хронічні порушення харчування, водно-сольового обміну, гіповітаміноз D.
186

У перші місяці та роки життя стійке зниження м’язового тонусу з порушенням моторики дитини дозволяє запідозрити природжену хворобу м’язів, нейром’язових синапсів та передніх рогів спинного мозку (міопатія, міотонія).
М’язову силу досліджують за активної участі обстежуваного. Методика дослідження м’язової сили залежить від віку дитини. У дітей раннього віку м’язову силу виявляють орієнтовно — за ступенем зу-
силля, що докладається для протидії якомусь руху дитини, наприклад, пробують забрати іграшку, заважають повзати. Дитина старшого віку на прохання лікаря активно опирається розгинанню кінцівок (рис. 52), згинанню та розгинанню тулуба. Силу м’язів у дітей дошкільного та шкільного віку можна визначити за допомогою таких прийомів:
—силою рукостискання, краще перехресних рук (права — лікаря, ліва — пацієнта);
—можливістю підняти вантаж помірної ваги.
Більш точно м’язову силу в дітей шкільного віку визначають ручним чи становим динамометром. Вимірювання проводять тричі з невеликими перервами, фіксуючи максимальний результат (табл. 13, 14).
Обсяг і характер рухів. У новонароджених і дітей перших 4 міс життя спостерігається обмеження рухів у суглобах через фізіологічну гіпертонію м’язів.
Показниками нормального обсягу рухів є такі: розгинання рук у ліктьових суглобах (180°); згинання у променезап’ястко-
Таблиця 13. Сила м’язів правої кисті
Стать |
|
Сила м’язів, кг |
|
|
|
|
|
|
7–9 років |
10–12 років |
12–14 років |
|
|
|
|
Дівчатка |
9–13 |
14–14,5 |
18,5–27 |
Хлопчики |
11–12,5 |
16 |
21,5–31 |
|
|
|
|
187
Таблиця 14. Оцінка м’язової сили
Рухи |
Кількість балів |
|
|
Повна відсутність активних рухів |
0 |
Наявність мінімальних рухів; неможливість |
|
подолати силу ваги кінцівок |
1 б |
Здатність подолати вагу кінцівок і чинити |
|
легкий опір лікарю |
2 б |
Здатність при виконанні якогось руху чинити |
|
достатній опір лікарю |
3 б |
Незначне зниження м’язової сили |
4 б |
Повне збереження рухової функції м’язів |
5 б |
|
|
вому суглобі (150°); розгинання стегна в кожний бік (75°); розгинання ніг у колінному суглобі при зігнутому під прямим кутом стегні (до 150°); тильне згинання стоп (до 120°); голова повернута вбік, торкається підборіддям акроміального відростка; під час рухів руки до протилежного плеча пальці торкаються акроміального кінця лопатки.
Обмеження чи неможливість пасивних рухів пов’язані з підвищенням м’язового тонусу та ураженням суглобів. Підвищення обсягу пасивних рухів, «розхитаність» суглобів свідчать про зниження м’язового тонусу. Активні рухи вивчаються під час гри: дитину примушують підняти іграшку, опустити руки, стати на ноги, йти тощо.
Діти старшого віку за командою лікаря виконують певні рухи, під час яких можна виявити обмеження чи відсутність рухів в окремих групах м’язів чи суглобах, що характерне для парезів, паралічів, анатомічних змін м’язів, кісток, суглобів.
188
