
- •Содержание
- •Акне
- •Гнездная алопеция
- •Реакции на укусы
- •Атопический дерматит
- •Кольцевидная гранулема
- •Импетиго
- •Педикулез
- •Лайм-боррелиоз
- •Кожный мастоцитоз
- •Контагиозный моллюск
- •Лихеноидный лишай
- •Розовый лишай
- •Псориаз
- •Чесотка
- •Себорейный дерматит
- •Крапивница
- •Сосудистые аномалии
- •Вирусные экзантемы
- •Бородавки
- •Приложения
- •Предметный указатель

ГЛАВА 10 ПЕДИКУЛЕЗ
О. Брандт / О. Brandt
Эпидемиология
Людей поражают три различных вида вшей. Для детей серьезной проблемой является лишь один их них. Головная вошь, Pediculus humanus capitis, может поражать лиц всех воз растов и социальных слоев. Распространен ность заражения в индустриальных странах составляет 1—3%. Передача обычно происхо дит при прямом контакте головы с головой, этим объясняется тот факт, что большинство пациентов — дети в возрасте от 3 до 11 лет. Совместное пользование расческами, щетка ми, заколками для волос и подушками так же может привести к заражению. Домашние животные, напротив, никакой роли в зараже нии не играют. Заражение не зависит также от длины и цвета волос. Существуют сезон ные колебания заболеваемости. В Европе пик приходится на зимние месяцы. Иногда в шко лах и детских садах наблюдаются эпидемии. Головные вши не передают никаких инфек ционных заболеваний.
В отличие от головной вши, платяная вошь,
Pediculus humanus humanus, чаще всего поража ет людей при отсутствии соответствующей гигиены. В Западной Европе она практичес ки не встречается, в восточных регионах на блюдается чаще. В США заражение платяны ми вшами называют «болезнью бродяг». Риску подвержены бездомные и лица, неспособные осуществлять простейшие гигиенические ме роприятия и стирать свою одежду. Неудиви тельно, что платяная вошь иногда встречает ся в армейских подразделениях. Передача происходит при личном контакте, через одеж ду и постельное белье. Платяная вошь служит вектором ряда инфекционных заболеваний, включая эпидемический сыпной тиф, окоп ную и возвратную лихорадку.
Лобковая вошь, Phthirus pubis, обычно впер вые наблюдается после возраста полового
созревания в лобковых волосах. Хотя она может передаваться при половом контакте, возможна также передача через предметы. Маленькие дети могут заражаться от взрос лых, в этом случае поражаются ресницы и брови.
Этиология и патогенез
Вши — это бескрылые кровососущие насеко мые с тремя парами ног отряда Anoplura (со сущие вши). Вши сами переползают с чело века или другого инертного объекта на своего нового хозяина. У самок имеется вспомога тельная железа около яичника, которая про изводит нерастворимое в воде клейкое веще ство. Этим веществом они пользуются, чтобы приклеивать свои яйца (гниды). Очаги на коже возникают, когда вши прокалывают кожу ротовым аппаратом, впрыскивая слюну с токсическими и протеолитическими фер ментами, питаясь при этом кровью.
Самка головной вши достигает в длину 2— 3,5 мм и видна невооруженным глазом. В те чение 20—40 дней репродуктивного периода она ежедневно откладывает 3—9 яиц, которые приклеивает к волосам вблизи поверхности кожи. Головная вошь нуждается в очередной порции крови для питания каждые 4—6 ча сов и в отсутствии хозяина может прожить только 24 часа.
Взрослая особь платяной вши немного больше головной и достигает 4,5 мм в длину, она откладывает 5—14 яиц ежедневно при сроке жизни в 40 дней. Платяная вошь жи вет на одежде и покидает место своего оби тания только для приема пищи. Самки от кладывают яйца в одежные швы. Вши этого вида могут прожить без хозяина намного доль ше, до одной недели.
Лобковые вши меньше, примерно 1,7 мм, тело лобковой вши короткое и утолщенное,
53
54О. Брандт
вотличие от удлиненного плоского тела го ловной и платяной вши. Поэтому таких вшей называют «крабами». Их трудно увидеть, но можно заметить, как они движутся по лобко вым волосам. Лобковые вши живут пример но 30 дней и откладывают ежедневно 1—3 яйца. В отсутствие хозяина они могут жить в течение 3 дней.
Клиническая картина
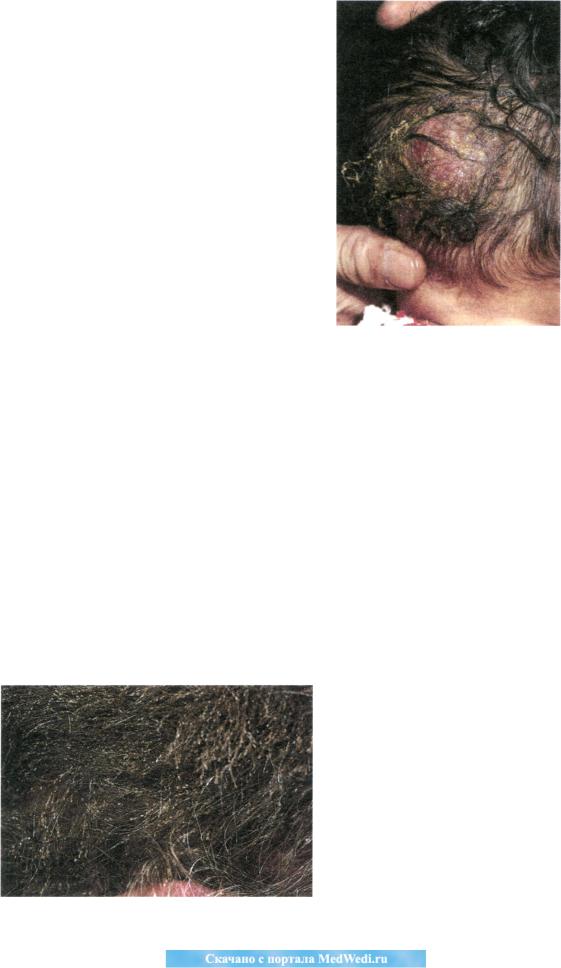
Головная вошь предпочитает обитать на во лосистой части головы в области затылка и за ушами. Другие участки с волосяным покро вом редко подвержены заражению. Гниды прочно прикреплены к стержню волоса как бутоны и, в отличие от перхоти, не удаляются щеткой для волос (Рис. 24). В местах, где вошь кормится, вначале видно только неболь шое петехиальное кровотечение. Через не сколько часов возникает интенсивно зудящая папула. Сочетание многократных расчесов, хронического заболевания и влажной окружа ющей среды часто приводит к дерматиту и вторичной инфекции Staphylococcus aureus или
Streptococcus pyogenes (Рис. 25). У некоторых детей наблюдается лихорадка, лимфаденопатия и другие общие признаки инфекции.
Платяная вошь кусает на тех участках, где одежда мешает ее передвижению, например, вокруг шеи, плеч, талии и ягодиц. Первич ные очаги в типичных случаях представляют собой уртикарные папулы или плотные узел ки, затем следуют экскориации, лихенификация и суперинфекция, поражающая обшир ные участки тела. Эта картина редко наблюдается у детей из индустриально разви тых стран.
Рис. 25. Вторично инфицированный дерматит, связанный с головным педикулезом. Мокнущая эритема
сжелтыми корками, а также гниды.
Вслучае лобковой вши геморрагия в мес тах укусов выражена сильнее, а через 8—24 часа очаги приобретают характерный синесерый цвет и называются maculae ceruleae. Они имеют неправильную форму и несколь ко миллиметров в диаметре. Экскориации не характерны. У маленьких детей может быть обширное поражение ресниц и бровей
(Phthiriasis palpebrarum). В экстремальных слу чаях ребенок не может разомкнуть веки.
Жалобы
При заражении головными и платяными вшами сильно выражен зуд, при заражении лобковыми вшами зуд выражен меньше. Зуд становится выраженным только после сенси билизации хозяина к белкам в слюне вшей. Как правило, это занимает несколько дней. В случае реинфекции зуд развивается в тече ние нескольких часов.
Рис. 24. Множество гнид головной вши.

Диагноз
ЗОЛОТЫМ стандартом диагностики является, конечно, обнаружение самой вши. Диагноз головного или лобкового педикулеза подтвер ждается наличием гнид, которые обычно легче обнаружить, чем сами организмы. При менение противогнидного гребня может ока заться более быстрым и чувствительным спо собом обнаружения вшей и гнид, чем простой осмотр. Если присутствуют только гниды, риск конверсии в заразное состояние очень мал, если гниды находятся дальше 6 мм от кожи головы. Если подозревают наличие пла тяных вшей, следует произвести тщательный осмотр одежды.
Дифференциальный диагноз
В случае головного педикулеза следует ис ключить другие воспалительные заболевания волосистой части головы, которые указаны в таблице 25. Лучшим подходом будет исклю чить заражение головным вшами, прежде чем ставить диагноз импетиго или другого пора жения волосистой части головы.
Глава 10. Педикулез • |
55 |
Таблица 25. Дифференциальный диагноз головного педикулеза
Диагноз |
Отличительные признаки |
|||
|
Атопический |
Поражение других типичных участков; |
||
|
дерматит |
положительный анамнез; |
||
|
|
отсутствие гнид |
|
|
• |
Псориаз |
Зуд слабее; типичное поражение на |
||
|
|
границе линии роста волос на лбу; |
||
|
|
другие признаки псориаза; |
||
|
|
отсутствие гнид |
|
|
Таблица 26. Лечение педикулеза |
|
|
||
Препарат |
Кратность |
Длительность |
||
|
|
применения |
|
лечения |
|
Аллетрин |
однократно |
|
30 минут |
|
(спрей) |
|
|
|
|
Перметрин |
два раза с интервалом |
30-45 минут |
|
|
(0,5%) |
в 1 неделю |
|
|
|
Линдан |
два раза с интервалом |
3 дня |
|
|
(гель 0,3%) |
в 1 неделю |
|
|
II |
Пиретрума |
два раза с интервалом |
30 минут |
|
|
экстракт |
в 1 неделю |
|
|
|
Малатион |
два раза с интервалом |
8-12 часов |
|
(0,5% лосьон) 8-10 дней
Лечение |
• Аллетрин. Спрей с аллетрином можно |
применять против всех трех видов вшей. Для |
|
Существует широкий спектр препаратов для |
элиминации головной вши нужно обязатель |
но обрабатывать заднюю часть шеи, виски и |
|
лечения головного педикулеза (таблица 26). |
особенно саму кожу волосистой части голо |
Специальные шампуни дают меньший эф |
вы, а не обрабатывать спреем только волосы. |
фект, чем препараты, которые наносятся на |
Через 30 минут волосы можно промыть лю |
кожу головы и волосы на более длительный |
бым шампунем. Затем вшей и гнид вычесы |
период времени. И в том, и в другом случае |
вают частым гребнем. |
следует избегать контакта препарата со сли |
|
зистыми поверхностями и глазами. Независи |
• Перметрин. Наиболее надежным действу |
мо от того, какой препарат применялся для |
ющим веществом для лечения головного и |
лечения, пациента следует повторно осмот |
платяного педикулеза является перметрин в |
реть через 7—10 дней после завершения лече |
концентрации 0,5 %-1 %. Раствор наносят на |
ния на предмет наличия вшей и гнид. Нали |
только что вымытую голову, оставляют на 30— |
чие многочисленных живых вшей через 1—2 |
45 минут, а затем споласкивают теплой водой. |
дня после лечения указывает на его неэффек |
В течение последующих трех дней волосы не |
тивность. Если обнаружена одна вошь, это |
моют. После однократного применения дос |
указывает на реинфекцию. Если лечение ока |
тигают излечения в 90 % случаев. При лобко |
залось неэффективным, весьма вероятным |
вом педикулезе лечение повторяют через одну |
объяснением может быть неправильное при |
неделю. |
менение препарата. Однако есть сообщения из |
|
Центральной Европы и США о повышающей |
• Линдан (гамма бензин-гексахлорид). |
ся устойчивости головной вши к пиретринам |
Линдан менее эффективно убивает гниды, |
и перметрину. Поэтому стоит подумать о при |
чем перметрин, поэтому курс лечения следует |
менении другого препарата. |
повторить через неделю. После мытья волос |

56 • О. Брандт
обычным шампунем гель линдан втирают в волосы и распределяют по длине волос, мно гократно расчесывая. Препарат смывают на четвертый день.
•Экстракт пиретрума. Один из наиболее популярных препаратов для уничтожения вшей в Германии называется «Goldgeist forte» и представляет сбой смесь экстрактов пирет рума. Жидкость втирают в пораженные уча стки, оставляют на 30 минут, а затем сполас кивают. При лечении грудных детей и детей дошкольного возраста рекомендуется приме нять не более 25 мл препарата. Лечение груд ных детей следует проводить под наблюдени ем врача. Второй цикл лечения проводят через 7—10 дней, поскольку пиретрум не уби вает гнид.
•Малатион. Малатион относится к органофосфатам и разрешен в форме 0,5 % лосьона для применения при головном педикулезе. Поскольку препарат эффективен и против вшей, и против гнид, достаточно однократ ного применения. Устойчивость возникает редко, поэтому препарат подходит как тера пия второй линии. Малатион имеет нейротоксические побочные действия, поэтому у младших детей, у которых абсорбция через кожу повышена, его следует применять с ос торожностью.
•Поражение ресниц и бровей. Ни один из вышеперечисленных препаратов не подходит для лечения ресниц и бровей. Лечением вы бора являются офтальмологические мази, содержащие симпатомиметики, такие как пилокарпин или неостигмин. Их следует на носить непосредственно на пораженные рес ницы и брови, не допуская контакта с глаза ми, так как они вызывают мидриаз и миопию, которые приводят к временному нарушению зрения, что особенно важно для водителей. Имеется еще один, самый обычный способ. Гнид смазывают вазелином и удаляют тонким пинцетом. Обычно мы одновременно назна чаем перметрин для волосистой части кожи головы.
•Другие методы. В качестве лечения иногда рекомендуют тепло, но этот способ явно не такой эффективный, как фармакологический подход. Пациент должен переносить темпе ратуру выше 65°С в течение, как минимум, 30 минут. Иногда для достижения таких темпе ратур используют сауну. Исследования пока
зали, что частое расчесывание волос (до часа в день) также не столь эффективно, как при менение медикаментов.
•Удаление гнид. Гниды лучше всего уда лять после смачивания волос раствором сто лового уксуса (1 часть) и воды (2 части) в те чение 30 минут. Затем волосы многократно расчесывают гребнем. Механическое удале ние гнид представляется важным, поскольку медикаменты плохо проникают внутрь обо лочки гнид.
•Поддерживающие мероприятия. Родите лей, братьев и сестер, и всех остальных лиц, которые контактируют с больным, следует внимательно осмотреть и лечить при наличии подозрительных признаков. Если отмечается сильный зуд, можно назначить внутрь антигистаминные препараты, пока педикулез не будет взят под контроль. Мы назначаем доксиламина сукцинат, диметиндена малеат или гидроксизин.
На воспаленную и раздраженную кожу сле дует два раза в день наносить базовый крем или лосьон, которые не содержат действую щего вещества. Если раздражение сильно выражено, несколько дней можно применять крем или лосьон с кортикостероидом слабой силы действия. При вторичной бактериаль ной инфекции назначают устойчивый к пенициллиназе пенициллин или цефалоспорин первого поколения.
Одежда (особенно головные уборы и укра шения!) и постельное белье должны стирать ся при температуре минимум 60°С или подвер гаться специальной сухой химической чистке. Если хотят избежать воздействия химикатов или если предметы одежды трудно поддают ся стирке и чистке, можно уничтожить вшей, заморив их голодом. Для этого вещи изолиру ют минимум на одну неделю. Мелкие предме ты можно поместить в герметичный полиэти леновый мешок и оставить в холодильнике на 24—48 часов. Гребни и расчески чистят 15 минут горячей мыльной водой, затем их мож но безопасно использовать снова.
Многие девочки жертвуют своими длинны ми волосами, ошибочно полагая, что они являются предрасполагающим фактором к заражению вшами. Длина волос не играет никакой роли ни в приобретении, ни в борьбе с педикулезом, за исключением случаев, ког да пытаются лечить педикулез одним расче сыванием. При этом короткие волосы расче сывать легче.

• Посещение школы / детского сада. Дети не должны посещать школу, пока они име ют живых вшей. Любой из перечисленных выше медикаментов убивает такой большой процент вшей, что после однократного при менения риск распространения очень мал. Поэтому после начальной терапии дети мо гут возвратиться в школу или детский сад.
Литература
Meinking Т. L., Taplin D.: Infestations. In: Schachner L. A., Hansen R. C. (eds.) Pediatric Dermatology, 2nd ed., pp. 1347—1367. Churchill Livingstone, New York (1995)
Meinking T. L., Taplin D.: Infestations: Pediculosis. Current Problems in Dermatology 24 : 157-163 (1996)
Глава 10. Педикулез • |
5 7 |
Meinking T. L., Serrano L., Hard В., Entzel P., Lemard G., Rivera E., Villar M. E.: Comparative in vitro pediculocidal efficacy of treatments in a resistant head lice population in the United States. Arch Dermatol 138 :220-224 (2002)
Molinari R.: Update on the treatment of pediculosis and scabies. Pediatric Nursing 18 : 600-602 (1992)
Roberts R. J.: Head lice. N Engl J Med 346 : 1645-1650 (2002)
Roberts R. J., Casey D., Morgan D. A., Petrovic M.: Comparison of wet combing with malathion for treatment of head lice in the UK: a pragmatic randomised controlled trial. Lancet 356 : 540—544 (2000)
Treating head lice. Atlanta: Centers for Disease Control. http://www. cdc. gov/ncidod/dpd/parasites/head-lice Williams L. K., Reichert A., MacKenzie W. R., Hightower A. W., Blake P. A.: Lice, nits, and school policy.
Pediatrics 107 : 1011-1015 (2001)
ГЛАВА 11 СКЛЕРОТИЧЕСКИЙ
ИАТРОФИЧЕСКИЙ ЛИШАЙ
С.Томсен / S. Thomsen
Эпидемиология
Склеротический и атрофический лишай (САЛ) значительно чаще встречается у лиц женского пола, причем в некоторых исследо ваниях соотношение полов составляет 10 : 1.
Данные о распространенности заболевания в детском возрасте отсутствуют, но по наше му опыту, диагноз САЛ явно ставится реже, чем заболевание имеет место на самом деле.
Этиология и патогенез
Причина САЛ неизвестна. Два самых попу лярных объяснения — это аутоиммунные процессы (ассоциация с определенными HLA -молекулами, различные аутоантитела, сочетание с локализованной склеродермией, ассоциация с аутоиммунными заболевания ми, положительный семейный анамнез) и инфекционная природа заболевания (в Евро пе, вероятно, Borrelia burgdorferi).
минающей папиросную бумагу, и выражен ными устьями фолликул. По мере развития заболевания формируются фарфоровые или голубовато-белые, плоские, овальные или атрофические очаги размером 0,5—1,0 см. По периферии очагов часто наблюдается эрите ма, очаги могут иметь фолликулярные, кератотические пробки (Рис. 26).
В аногенитальной области наблюдаются четко ограниченные участки белого цвета с эритемой по периферии и иногда гиперке ратозом в центре. В более тяжелых случаях возникают эрозии, геморрагии и даже гемор рагические пузыри (Рис. 27). Иногда наблю даются вторичные бактериальные и грибко вые инфекции, которые могут быть ухудшающим фактором. Часто клинические затруднения может вызвать пирамидальная протрузия у грудных детей, которая пред ставляет собой выпуклость между прямой кишкой и влагалищем вдоль промежностной линии. Она наблюдается преимущественно у девочек и гистологически представляет со бой САЛ.
Клиническая картина
САЛ намного чаще наблюдается в аногени тальной области, чем на других, экстрагенитальных, участках тела. Экстрагенитальное поражение выявляют в 20 % случаев либо как изолированное заболевание, либо в сочета нии с типичными изменениями в аногени тальной области. Экстрагенитальные пораже ния наблюдаются почти исключительно у девочек.
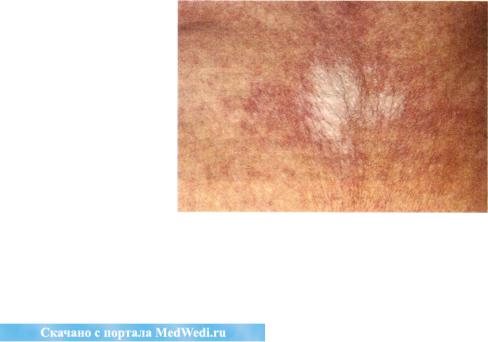
Экстрагенитальные очаги чаще всего воз никают на участках давления, таких как шея или линия талии, что предполагает возмож ную реакцию Кёбнера на травму. Очаги пред ставляют собой небольшие, белые, блестящие папулы с морщинистой поверхностью, напо-
Рис. 26. Склеротический и атрофический лишай. Белый очаг атрофии с морщинистой поверхностью и эритемой по периферии.
58
Глава 11. Склеротический и атрофический лишай • 59
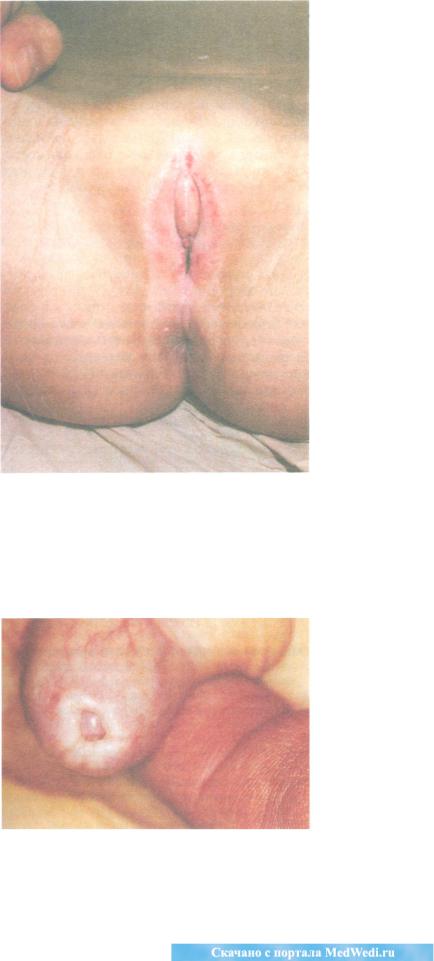
Рис. 27. Склеротический и атрофический лишай. Блестящие белые участки на вульве и в перианальной области в виде цифры 8 или в форме песочных часов. В зоне вульвы эритема более выражена, что свидетельствует о зуде и расчесах.
Рис. 28. Склеротический и атрофический лишай. Типичное поражение полового члена с явлениями фимоза.
У мальчиков обычным клиническим при знаком является рубцовый фимоз (Рис. 28), который часто не диагностируют как САЛ. Первым ключом к диагнозу в данном случае часто является гистологическое исследование образца, полученного при обрезании.
Жалобы
Экстрагенитальные поражения обычно сим птомов не имеют, очаги в области гениталий могут сопровождаться зудом, или же пациент может испытывать жгучую боль при мочеис пускании.
Диагноз
Диагноз легко устанавливается клинически и травматическая биопсия в этой чувствитель ной области редко бывает необходима. Неко торые авторы предлагают проведение скри нинга на наличие аутоиммунного заболевания, особенно заболевания щитовидной железы.
Дифференциальный диагноз
Наиболее трудным заболеванием для диффе ренциального диагноза при поражении аногенитальной области является витилиго, в то время как при локализации на туловище имеется клиническое сходство с ограничен-
Таблица 27. Дифференциальный диагноз склеротического и атрофического лишая
Диагноз |
|
Отличительные признаки |
|
Аногенитальное поражение |
|||
Дерматит |
Эритема с чешуйками, но без |
||
|
|
атрофии; выраженный зуд |
|
Витилиго |
Депигментация без атрофии |
||
|
|
или зуда; обычно поражены |
|
|
|
другие участки тела |
|
Сексуальное |
Внезапное начало; отсутствие зуда; |
||
насилие |
отсутствие атрофии; девственная |
||
|
|
плева никогда не поражается |
|
|
|
при САЛ, но может быть |
|
|
|
травмирована при сексуальном |
|
|
|
насилии |
|
Экстрагенитальное поражение |
|||
Ограниченная |
Отсутствует фолликулярный |
||
склеродермия |
гиперкератоз; лиловое кольцо |
||
|
|
по периферии |
|

60 |
С. Томсен: Склеротический и атрофический лишай |
Таблица 28. Схема лечения аногенитального САЛ
Неделя |
Лечение |
1-4 |
Мазь с мощными кортикостероидами |
|
два раза в день; частое применение |
|
смягчающей мази без действующего |
|
вещества в течение дня |
|
Можно применять влажные |
|
компрессы на 30 минут два раза |
|
в день после нанесения |
|
кортикостероида или смягчающего |
|
крема |
|
По мере улучшения эритемы и зуда |
|
переходят к следующему этапу |
|
лечения |
5-8 |
Кортикостероид применяют местно |
|
только вечером |
|
Продолжают применять смягчающую |
|
мазь по мере необходимости |
После 8 недели Продолжают применять смягчающую мазь. Кортикостероиды применяют местно один раз в неделю или один раз в месяц по мере необходимости
ной склеродермией (Табл. 27). В некоторых случаях два заболевания нельзя с увереннос тью разграничить, поэтому некоторые авто ры считают их частью спектра одного и того же заболевания. При наличии геморрагии, пузырей и эрозий в аногенитальной области необходимо помнить о возможности сексуаль ного насилия,.
Лечение
Экстрагенитальные очаги у детей часто раз решаются спонтанно, поэтому лечение час то не требуется. Заболевание в аногениталь ной области очень хорошо реагирует на местное применение кортикостероидов сред ней и высокой фармакологической активно сти. Имеются сообщения о достаточном те рапевтическом эффекте применения местных кортикостероидов у мальчиков, так что обре зание становится ненужным. Интересно, что у мальчиков обрезание (если проводится) практически всегда излечивает заболевание. Альтернатива лечению кортикостероидами — местное применение новых макролидных иммунодепрессантов. При этом характерный для кортикостероидов риск ятрогенной атро
фии в чувствительной зоне с высокой степе нью абсорбции сводится к минимуму, а карциногенез вследствие УФ-облучения пробле мы не представляет, так как эта зона постоянно закрыта от солнечных лучей (таб лица 28).
Пациентам и родителям следует пореко мендовать надлежащие меры гигиены в ано генитальной области. Им следует применять заменители мыла по мере необходимости, избегать раздражающих факторов, регулярно пользоваться смягчающими препаратами.
Прогноз
Данные о прогнозе САЛ у девочек предпубертатного возраста отсутствуют. У значительно го количества пациенток симптомы заболева ния исчезают в возрасте полового созревания, однако во взрослом возрасте САЛ развивает ся снова как минимум у 50 % из них. Часто нарушения незначительные, и заболевание может остаться незамеченным или устанавли вается неверный диагноз.
Литература
Cruces M. J., De la Torre С, Losada A., Ocampo С, Garcia-Doval I.: Infantile pyramidal protrusion as a manifestation of lichen sclerosus et atrophicus. Arch Dermatol 134 : 1118-1120 (1998)
Dalziel K. L, Wojnarowska F.: Long-term control of vulval lichen sclerosus after treatment with a potent steroid cream. Journal of Reproductive Medicine 38 :25-27 (1993)
Fischer G., Roger M.: Vulvar disease in children: a clinical audit of 130 cases. Pediatr Dermatol 17 : 1—6 (2000)
Garzon M. C, Paller A. S.: Ultrapotent topical corticosteroid treatment of childhood genital lichen sclerosus. Arch Dermatol 135 : 525-528 (1999)
Meuli M., Briner J., Hanimann В.: Lichen sclerosus et atrophicus causing phimosis in boys: a prospective study with 5-year follow-up after complete circumcision. Journal of Urology 152 : 987-989 (1994)
Powell J., Wojnarowska P.: Lichen sclerosus. Lancet 353 : 1777-1783 (1999)
Powell J., Wojnarowska R, Winsey S., Marren P., Welsh K.: Lichen sclerosus premenarche: autoimmunity and immunogenetics. Br J Dermatol 142 : 481-484 (2000)
Turner M. L. C: Management of lichen sclerosus. Current Opinion in Dermatology 3 : 3—9 (1996)
