
6 курс / Эндокринология / Эндокринология_подростков,_Строев_Ю_И_,_Чурилов_Л_П_
.pdf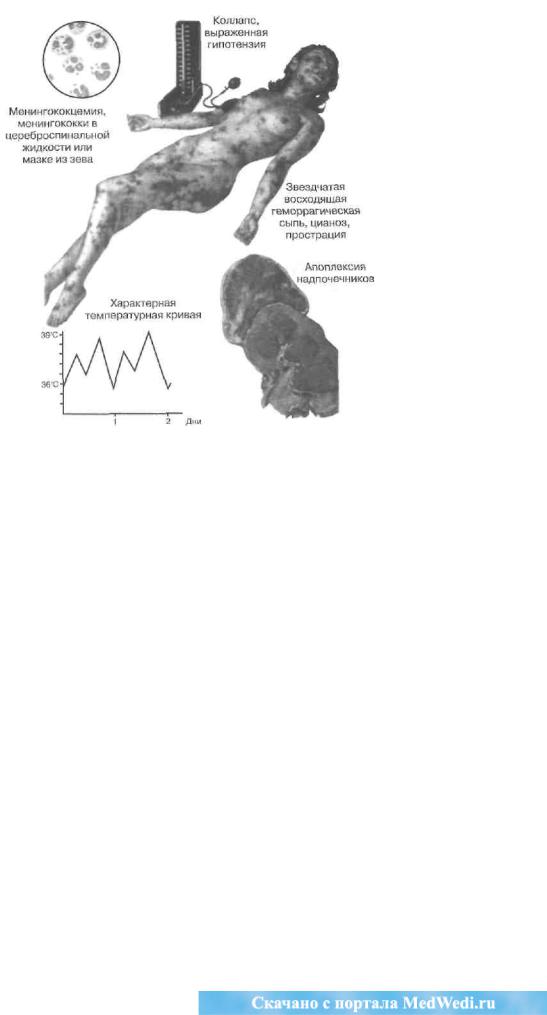
|
|
|
|
|
|
показателей калия, мочевины, креатинина, гематокрита |
|||
|
|
|
Рис. |
|
|
||||
49. |
|
|
|
|
|
и СОЭ. |
|||
|
|
|
|
|
|
В моче появляются белок, лейкоциты, эритроциты |
|||
|
|
|
|
|
|
||||
|
|
|
|
|
|
и цилиндры, кетоновые тела (несмотря на гипоглике- |
|||
|
|
|
|
|
|
мию). |
|||
|
|
|
|
|
|
ЭКГ отличается низким вольтажом, удлинением |
|
|
|
|
|
|
|
|
|
интервала QT, высокими и острыми зубцами Т. Арте- |
|
|
|
|
|
|
|
|
|
риальное давление всегда снижается в различной, но |
|
|
|
|
|
|
|
|
|
выраженной степени (вплоть до нуля), что всегда весь- |
|
|
|
|
|
|
|
|
|
ма подозрительно на острую патологию надпочечни- |
|
|
|
|
|
|
|
|
|
ков. |
|
|
|
Синдром |
|
|
|
||||||
|
|
|
|
Критерии диагноза. Общие клинические призна-ки |
|||||
Уотерхауза- |
|
|
|
|
|||||
|
|
этой патологии — острая сердечно-сосудистая не- |
|||||||
|
|
|
|
|
|
||||
|
|
|
|
|
|
достаточность, коллапс, абдоминальный синдром (без |
|||
|
|
|
|
|
|
симптомовраздражениябрюшины),геморрагии вкожуи |
|||
|
|
|
|
|
|
слизистые. |
|||
|
|
|
|
|
|
В диагностике ориентируются в основном на разви- |
|
|
|
|
|
|
|
|
|
тие коллапса и шока. Важно срочное исследование на- |
|
|
|
|
|
|
|
|
|
трия и калия в крови и определение их соотношения |
|
|
|
|
|
|
|
|
|
(величина Na/K падает до 20 и ниже), определение в |
|
|
|
|
|
|
|
|
|
крови уровня глюкозы (падает). |
|
|
|
|
|
|
|
|
|
Наблюдается типичная для гипокортицизма эози- |
|
|
|
|
|
|
|
|
|
нофилия (более 50 в 1 мкл крови). |
|||
|
|
|
|
|
|
При наличии технических возможностей необходи- |
|
||
|
|
|
|
|
|
мо срочное исследование крови на содержание корти- |
|
||
Фридериксена (поФ. Неттеру, СIВА) |
|
зола и альдостерона. Даже поздние результаты ана- |
|
||||||
|
—сердечно-сосудистый (с преобладанием артери- |
|
лизов крови на кортикостероиды очень важны для |
|
|||||
|
|
понимания причин гибели подростка при неясном ди- |
|
||||||
|
альной гипотонии, коллапса и шока); |
|
агнозе. |
|
|||||
|
—желудочно-кишечный (диспепсияи боли в живо- |
|
У подростков с аддисоновой болезнью в анамне-зе |
|
|||||
|
те); |
|
диагностика несравненно проще; острая недостаточ- |
||||||
|
—нервно-психический (бред, зрительныегаллюци- |
|
ность надпочечников при аддисоновом кризе (гипохло- |
||||||
|
нации, астения, депрессия). |
|
ремической коме) нарастает, к счастью, не так быстро, |
||||||
|
Диагностика. Отсутствие в рядовых медицинских |
|
с клиникой прекомы, что упрощает проведение диагно- |
||||||
учреждениях возможностей экстренного исследования |
|
стических процедур. |
|||||||
в крови кортикостероидов существенно затрудняет |
|
Пример диагноза. Эпидемический менингит. Me- |
|||||||
диагностику острой недостаточности надпочечников. |
|
нингококковый сепсис. Кровоизлияниев надпочечни- |
|||||||
Патогномоничных симптомов заболевания, кроме звёз- |
|
ки. Острая недостаточность надпочечников. Коллапс. |
|||||||
дчатой геморрагической сыпи на коже, нет (да и гемор- |
|
Геморрагии в области нижних конечностей, груди и |
|||||||
рагии в зависимости от этиологии синдрома наблюда- |
|
живота. |
|||||||
ются не всегда). |
|
Дифференциальный диагноз. Сходные симптомы |
|||||||
|
Всегда важен анамнез: предшествующие инфекции |
|
возможны при системных аллергоидных реакциях, |
||||||
или контакты с инфекциями (эпидемический менингит, |
|
вызванных разными суперантигенами. |
|||||||
грипп), травмы и ушибы (особенно поясничной облас- |
|
Поэтому исключают пищевую токсикоинфекцию, |
|||||||
ти), ожоги, затянувшиеся операции, облучение, хрони- |
|
синдром стафилококкового токсического шока, |
|||||||
ческая недостаточность коры надпочечников (аддисо- |
|
токсический вариант плевропневмонии, токсико- |
|||||||
нова болезнь). Нередко провоцирующий фактор |
|
дермии (синдром Лайелла-Стивенса-Джонсона), |
|||||||
установить невозможно. |
|
геморрагические диатезы (болезнь Шенляйн-Гено-ха, |
|||||||
|
В крови обнаруживаются умеренный нейтрофиль- |
|
тяжелая цинга). |
||||||
ный лейкоцитоз, эозинофилия, тромбоцитопения, сниже- |
|
Проводят дифференциальную диагностику кома- |
|||||||
ниеуровней натрияи хлоридов, глюкозы, повышение |
|
тозных состояний. |
|||||||
136 |
|
|
|
|
|
|
|
|
|

Нужно помнить о возможности интоксикаций
(наркотики, алкоголь, никотин), травм, ранений, а у девушек — криминальных абортов, обусловивших токсико-септический шок. Эти анамнестические обстоятельства подростки могут скрывать.
Для острой надпочечниковой недостаточности
важнопадениесоотношенияNa/Kвкрови(присгущенияхкрови другогогенеза ононеизменяется, и только при синдроме Конна показатель Na/K нарастает).
Исходы заболевания и прогноз. Прогноз всегда се-
рьезный. Без лечения всебольныепогибают, иногда— молниеносно.
Даже в наше время смертность от острой недостаточностинадпочечниковдостигает50%.
Исключительно важны своевременный ранний диагнозиначалораннейагрессивнойтерапии.
При болезнях, чреватых острой недостаточностью надпочечников (эпидемический менингит, аддисонова болезнь), надо проявлять соответствующую настороженность.
По выздоровлении, как правило, остаются признаки частичной или полной недостаточности надпочечников(увыжившихбольныхвозможныкальцификация и фибрознадпочечников сразвитиемхроническогогипокортицизма), чтотребует пожизненной заместитель-
ной терапии кортикостероидами.
Лечение. При подозрении на острую недостаточ-
ность надпочечников требуется немедленная транспортировка больного подростка в стационар бригадой реанимации с предварительным введением глюкокортикоидов, затем госпитализация в отделение реанимации до полного выведения из криза с последующим переводом в эндокринологическое или соматическое отделение (при наличии ин- фекции—изоляция). Больногосогревают.
Базисная терапия вовсех случаях одинаковая. Вводят большие дозы глюкокортикоидов или их синтетических аналогов (преднизон, преднизолон) из расчета 2 мг на 1 кг массы тела.
Предпочитают гидрокортизон гемисукцинат или сукцинат внутривенно и одновременно — внутримышечно для создания «депо», так как вводимые внутривенно глюкокортикоиды быстро выводятся почками. Расчетную дозу гидрокортизона вводят внутривенноструйноили капельнов 200 мл физраствора с 5 % глюкозой. Внутримышечновводят 100 мг препарата.
После первого внутривенного введения гидрокортизона еговводят каждые1-3 часа из расчета 1 мг на кг веса внутривенноили внутримышечнодонормализации кровяного давления и диуреза.
При легком кризе дают кортизон-ацетат — по 100-150 мг внутрь, затем каждые 2 часа — по 50-75 мг. Потребность в глюкокортикоидах может доходить до 1500 мг в сутки и более. Обычно для стабилизации состояния такого больного требуется 5 дней.
По достижении стабилизации состояния подростка и при снижении дозы гидрокортизона до 100 мг в сутки добавляют минералокортикоид флудрокор-
тизон (кортинефф) из расчета 0,1 мг 1 раз в сутки. Введение глюкокортикоидов вообще лучше сочетать с минер алокортикоидами (если лечат преднизолоном — в особенности). Минер алокортикоид де- зоксикортикостерон-ацетат (ДОКСА) вводят внутримышечно по 5 мг 2-3 раза в сутки, далее — по
5 мг 1-2 раза в сутки. Минералокортикоиды более эффективно препятствуют нежелательному в таких случаях снижению артериального давления.
При отсутствии гидрокортизона для внутривенного введения, его вводят внутримышечно в двойной дозе (в разные мышцы для лучшего всасывания), а затем — каждые 2-4 часа до улучшения состояния.
Если отсутствует гидрокортизон, вводят преднизолон в тех же дозах.
При передозировке минералокортикоидов могут появиться отеки, а при передозировке глюкокортикоидов — психозы и галлюцинации.
Регидратация достигается внутривенным введением 5 % глюкозы (2,5-3,5 литра в сутки). При рвоте вводят 10-20 мл 10 % раствора хлорида натрия.
При возможности пользуются гемодезом, полиглю-
кином, плазмой, викасолом, е-аминокапроновой кислотой, большими дозами аскорбиновой кислоты.
При падении артериального давления внутривенно вводят норадреналин или мезатон.
В комплекс лечения входят антибиотики (особеннопри инфекциях), устарших подростков можноисполь-
зовать ципрофлоксацин (ципробай, ципринол, цип-
ролет, цифран). При подозрении на туберкулёз необходимы специфические средства — туберкуло-
статики (препараты ГИНК), рифампицин, этио-
намид. При лечении рифампицином и его аналогами (рифадин, бенемицин) необходимо повышать дозы глюкокортикоидов, так как эти антибиотики ускоря-
ют обмен кортикостероидов.
По показаниям осуществляются консультации инфекциониста, невропатолога, фтизиатра, хирурга, по показаниям — гинеколога.
Профилактика. В профилактике острой надпочечниковой недостаточности важны своевременные профилактическиепрививки, а при явныхинфекциях — раннее введение антитоксических сывороток и антибиотиков.
137

Большую роль играют профилактика туберкулеза, ВИЧ-инфекции, сифилиса, подросткового травматизма и наркоманий.
Подросткам, получающим глюкокортикоиды, перед планируемыми стрессорными ситуациями (операции, лечение или удаление зубов), а также при любых инфекциях (даже при ОРЗ) необходимо увеличить их дозу
Прекращение лечения глюкокортикоидами при длительном их применении должно проводиться постепенно и крайне осторожно во избежание развития острого синдрома отмены.
Диспансеризация. Диспансерная группа — Д-3. Выжившие подростки нуждаются в пожизненном наблюдении эндокринологом. С эндокринологического
учета не снимаются.
При туберкулезной, а также при любой другой этиологии острой недостаточности надпочечников подростки должны встать на учет в туберкулезном диспансере, где наблюдаются (одновременно—в эндокринологическом диспансере) и получают бесплатное снабжение про-
тивотуберкулезными препаратами и глюкокортикоидами. Лечение глюкокортикоидами, как правило, пожизненное.
Профилактические прививки проводятся им строго по показаниям, с предварительным наращиванием дозы глюкокортикоидов в 2-3 раза.
Поддерживающая доза глюкокортикоидов — индивидуальная. При лечении преднизолоном (синтетический глюкокортикоид, лишенный минералокортикоидных свойств) периодически требуется обязательное внутримышечное введение небольших доз дезоксикор-
тикостерона-ацетата (ДОКСА) или флудрокорти-
зона (кортинеффа), особенно при тенденции к снижению артериального давления.
В легких случаях показано санаторно-курортное лечение, обычно—в санаториях для туберкулезных больных.
Запрещается чрезмерная инсоляция (загары, посещение соляриев).
Вопросы экспертизы. После перенесенной острой недостаточности надпочечников группа здоровья — 5, реже — группа 4.
Такие подростки освобождаются от всех видов физкультуры, от разных массовых мероприятий и от экзаменов.
Практически все они считаются инвалидами. При компенсированной функции надпочечников воз-
можна легкая работа без нервно-психических перегрузок, стрессов, без ночных смен, командировок, профессиональных вредностей. Нежелательна работа на высоте, на транспорте, на жаре или на холоде.
Всепереболевшиеостройнадпочечниковойнедостаточностьюнавоенныйучетнеберутся,апослеэпизода этой болезни с учета снимаются. В военныеучебные заведения их не принимают.
ХРОНИЧЕСКАЯ НАДПОЧЕЧНИКОВАЯ НЕДОСТАТОЧНОСТЬ
Определение. Хроническаянедостаточностькоры надпочечников—заболевание,обусловленноеснижен- нойпродукциейи/илинедостаточнойэффективностью действиякортикостероидныхгормоновкорынадпочечников.
Синонимы: болезнь Аддисона, синдром Аддисона, бронзовая болезнь, аутоиммунная болезнь Аддисона, хронический гипокортицизм, хроническая меланодермическая недостаточность надпочечников, хроническая надпочечниковая недостаточность.
Распространенность.Заболеваниечащевозникает устаршихподростков, безчеткихполовыхразличийв пораженности,счастотойот0,03до0,1на10тыс.населения. Смертность достигает 4 на 100 тыс. населения. В явной формеболезньнаблюдается сосреднепопуля- ционнойчастотой—приблизительно50случаевна1млн населения.Роствпоследниегодызаболеваемостиподростков туберкулезом и особенносифилисомможете недалеком будущем статьпричиной учащенияслучаев аддисоновой болезни.
Этиология и патогенез. Заболевание было впер-
вые описано Томасом Аддисоном (1855) как брон-
зовая болезнь (по характерной гиперпигментации, которая может присутствовать у больных) и в настоящее время носит имя этого выдающегося английского кли-
нициста — болезнь Аддисона.
Всего через полтора с небольшим десятилетия] (1872) клинику и развитие аддисоновой болезни у крестьянки Лукерьи классик русской литературы) И.С. Тургенев, который врачом, как известно, не был, ярко описал в рассказе «Живые мощи». Проявления данного недуга весьма характерны, и они не ускользнули от внимания наблюдательного писателя: «...Пе-
редо мной лежало живое человеческое существо, но что это было такое? Голова совершенно высохшая, одноцветная, бронзовая — ни дать ни взять, икона старинного письма; нос узкий, как лезет ножа; губ почти не видать — только зубы белеют и глаза, да из-под платка выбиваются на лоб жидкие пряди желтых волос. У подбородка, на складке одеяла, движутся, медленно перебирая пальцами, как палочками, две крошечных руки тоже бронзового цвета. Я вглядываюсь попристальнее: лицо не только не безобразное, даже красивое, — но страшное, необычайное...».
138

Хронический гипокортицизм, то есть недостаточ-
ные продукция и/или эффективность гормонов коры надпочечников, известен в общей (тотальной)и частичной (парциальной) формах.
Тотальный гипокортицизм может быть первич-
ным (связанным с разрушением или дисфункцией собственно коры надпочечников) и вторичным (вызванным последствиями хронического введения экзогенных кортикостероидов, а также гипоталамическими и гипофизарными опухолями, нарушающими продукцию
кортиколиберина и АКТГ). Первичный гипокорти-
цизм распространён намного более.
В основе первичного гипокортицизма лежит имен-
но первичная хроническая недостаточность функций коркового вещества надпочечников, то есть аддисоно-
ва болезнь.
В настоящее время известно, что этиология болезни Аддисона более чем в 80 % случаев является аутоаллергической. Деструкция коры надпочечников наступает в результате интенсивного аутоиммунного процесса, направленного против антигенов адренокортикоцитов или общихаутоантигенов коры надпочечниковигонад(антигеныстероидопродуцирующихклеток).
Наиболее часто мишенью аутоиммунитета при болезни Аддисона служат стероидогенные ферменты.
Впервую очередь характерны аутоантитела к 21 -гид- роксилазе (они присутствуют почти у 60 % больных). Эти иммуноглобулины не только блокируют фермент и вызывают нарушение перехода прогестерона в дезоксикортикостерон, но и служат эффекторами цитотоксического процесса, разрушающего адренокортикоциты. В надпочечниках обнаруживается иммунопато-
логическое воспаление — аутоиммунный адреналит.
Вних, нарядус деструктивными изменениями и фиброзом, развивается лимфоцитарнаяинфильтрациякоры, так как происходит гиперчувствительность не только немедленного, но и замедленного типа.
Нередко, особенно при раннем начале болезни, обнаруживаются аутоантитела к 17-а-гидроксилазе. Так как данный фермент присутствует в изобилии также в гонадах, у больных регистрируются взаимодействия иммуноглобулинов с цитоплазмой стероидпродуцирующих клеток гонад и надпочечников, почему, в дополнение к клинике болезни Аддисона, может возникать
гипергонадотропный гипогонадизм (Крон К. с со-
авт., 1992).
Как причина болезни Аддисона описаны аутоантитела и к рецепторам АКГГ(Финк Дж., Билл Г., 1982).
Вэтих случаях иммуноглобулины взаимодействуют не столько с цитоплазмой, сколько с плазматическими мембранами клеток коры надпочечников. Отмечают-
ся прекращение пролиферации и атрофия коры надпочечников, но без признаков адреналита.
Имеется экспериментальная модель болезни Аддисона, полученная у крыс индукцией аутоиммунного адреналита введением соответствующей специфической цитотоксической антисыворотки (Ирино Т., Грол-
лмен А., 1968).
Еще в начале прошлого века обсуждалась возможность наследственного характера болезни Аддисона. По Мараньону, который отмечал широкое распространение заболевания в Испании, при нем большое значение имеет фактор наследственности (цит. по А.Т. Ка-
мерону, 1948). Так, болезнь Аддисона встречается семикратночаще у носителей гена главного комплекса гистосовместимости DR3, который сцеплен с другими аутоиммунопатиями. Отмечается также ее учащение при гаплотипе этого комплекса, содержащем аллель
B8.
Не удивительно, что её проявления чаще всего входят в структуру комбинированных аутоиммунных синдромов, поражающих и другие эндокринные железы, а также неэндокринные клетки.
Наиболее известен синдром Шмидта (сочетание аддисоновой болезни, аутоиммунного тироидита, инсулинозависимого сахарного диабета). Это состояние характеризуется более поздним началом симптомов, сцеплением с гаплотипами главного комплекса гистосовместимости В8 и DR3. Распространена и такая ком-
бинация: «болезнь Аддисона — гипопаратироз — хронический кожно-мышечный кандидоз». В этом случае начало болезни раннее, имеется аутосомно-ре- цессивное семейное наследование, сцепления с упомянутыми аллелями главногокомплекса не обнаружено.
В общей сложности до 80 % больных с аддисоновой болезнью имеют аутоиммунные тиропатии, 1215% — аутоиммунный сахарный диабет, не менее 6% — аутоиммунный гипопаратироз (при частоте аутоантител к паращитовидным железам — до 26 %).
Не менее четверти женщин, больных аддисоновой болезнью (у кого отмечены аутоантитела к стероидпродуцирующим клеткам), развивают аутоиммунный оофорит, а 5 % мужчин — орхит, который приводит к
первичному гипергонадотропному гипогонадизму.
Почти в половине случаев присутствуют аутоантитела к клеткам слизистой желудка, в 9 % мишенями являются гастриновый рецептор или сам внутренний фактор Касла, что ведет к атрофическому гастриту с аутоиммунной пернициозной анемией (анемия Аддисо- на-Бирмера). Отсюда само собой напрашивается наше предположение о том, что Томасу Аддисону, повидимому, неслучайнопринадлежити честь описания
139

«идиопатической анемии» (пернициозной, В12-дефицит- |
хронического активного гепатита, миастении, аутоим- |
|
ной)—болезни, впоследствии также названной его име- |
мунной тромбоцитопенической пурпуры. Больные могут |
|
нем. Не исключено, что хроническую недостаточность |
страдать идиопатическим несахарным диабетом, син- |
|
коры надпочечников и пернициозную анемию он наблю- |
дромом множественных эндокринных опухолей, гипофи- |
|
дал усвоих пациентов как сочетанную патологию. |
зитом, болезнью Паркинсона, целиакией, дерматомио- |
|
Кстати, до сих пор не завершен спор между эндок- |
зитом, не исключено развитие мальабсорбционных |
|
ринологами, ревматологами и дерматологами, какую |
синдромов — с аутоантителами соответствующей спе- |
|
болезнь описал И.С. Тургенев в «Живых мощах». |
цифичности. |
|
В классических трудах по эндокринологии сквозит |
Вторая по значению и исторически первая, по опи- |
|
стопроцентная уверенность в том, что героиня расска- |
санию самим Томасом Аддисоном, причина болез- |
|
за Лукерья страдала именно болезнью Аддисона. Не- |
ни — инфекционные адреналиты, в первую очередь-в |
|
пререкаемый авторитет в ревматологии |
академик |
результате туберкулёза надпочечников. Эта причи- |
Е.М. Тареев в классическом труде «Коллагенозы» |
на ответственна примерно за 20 % случаев болезни. |
|
(1965) указывает, что описание И.С. Тургенева «слов- |
Туберкулёзные бактерии попадают в кору надпочеч- |
|
но конденсирует основные черты склеродермии и мо- |
ников при гематогенной диссеминации лёгочного, по- |
|
жет быть рекомендовано для изучения симптоматики |
чечного или гастроинтестинального туберкулёза. Мно- |
|
склеродермии». А. И. Картамышев в учебнике «Кож- |
гие отечественные фтизиатры подчёркивают значение |
|
ные и венерические болезни» также уверен, что И.С. |
так называемых «безлокальных» форм туберкулёза - |
|
Тургенев ярко описал склеродермию. Е.М. Тареев |
то есть ранней и хронической туберкулёзной интокси- |
|
далее обращает внимание на определенную связь |
кации. За рубежом эти формы в классификацию и ста- |
|
склеродермии с патологией эндокринных желез, в |
тистику не входят, так как при них нет локального ту- |
|
частности, щитовидной железы и, что особенно лю- |
беркулёзного очага ни в одном органе (что, между |
|
бопытно, — с патологией надпочечников ( ! ): «кли- |
прочим, даёт существенное кажущееся улучшение эпи- |
|
нические признаки нарушения функции коры над- |
демиологических показателей в этих странах). |
|
почечников в виде гиперпигментации кожных |
При туберкулёзной интоксикации нет туберкулёз- |
|
покровов, адинамии, значительной потери веса... |
ногоадреналита. Однакосимптомынадпочечниковой |
|
послужили причиной ошибочного диагноза адди- |
недостаточности столь очевидны, что дифференци- |
|
соновой болезни (в основном за счет бронзовой |
рование этого состояния с болезнью Аддисона нету- |
|
окраски кожных покровов)... В отношении щито- |
беркулёзной этиологии является одной из важныхза- |
|
видной железы более обоснованно признать по- |
дач терапевта и фтизиатра (Король О.И. с соавт., |
|
нижение ее функции при склеродермии ...В казуи- |
1997). Мы полагаем, чтона ранних стадиях туберку- |
|
стически редких случаях развитие склеродермии |
лёза это обусловлено способностью циркулирующих |
|
связывали с недостаточностью функции коры |
цитокинов угнетать продукцию кортикостероидов. |
|
надпочечников в результате ишемии передней доли |
Однако эти аспекты патогенеза туберкулёзной инток- |
|
гипофиза... Таким образом, более приемлема |
сикации пока изучены недостаточно (Самарина А.В. |
|
концепция снижения функции эндокринных желез, |
с соавт., 2004). |
|
своеобразного малого плюригландулярного синдрома, |
Туберкулёзный адреналит протекает хронический |
|
соответствующего фиброзу различных |
систем |
заканчивается казеозным некрозом, а часто — и каль- |
организма при склеродермии». |
|
цификацией как коркового, так и мозговоговеществ над- |
Учитывая приведенное высказывание Е.М. Таре- |
почечников, что хорошо выявляется на рентгенограм- |
|
ева и современные представления о полиэндокринном |
мах надпочечников и служит классическим признаком |
|
аутоиммунном синдроме, нам кажется, что болезнь |
туберкулезной причины болезни Аддисона. |
|
тургеневской Лукерьи следует отнести к указанному |
Кроме туберкулёза, в редких случаях хронический |
|
синдрому, что может положить конец междисциплинар- |
деструктивный адреналит вызывают другие инфекции, |
|
ным дискуссиям. |
|
в первую очередь — гистоплазмоз, кокцидиоз и другие |
По-видимому, неспроста в современной зарубежной |
гранулёматозы (в том числесаркоидоз, для котороговоз- |
|
литературе хроническая недостаточность коры надпо- |
будитель пока окончательноне установлен, но все боль- |
|
чечников описывается как «аутоиммунная болезнь |
ше исследователей склоняются в пользу туберкулезно- |
|
Аддисона» (Марова Е.И., 1996). |
|
го его происхождения). Для больных ВИЧ-инфекцией, а |
Другие аутоиммунные стигмы при аддисоновой бо- |
также для других иммунодефицитных состояний типич- |
|
лезни включают частое развитие витилиго, алопеции, |
ныадреналиты,вызванныеобычномалопатогеннойдля |
|
140

человека оппортунистической микрофлорой. Чащевсего этиологическим агентом являются цитомегаловирус (возможно внутриутробное поражение надпочечников плода), криптококки, Mycobacterim avium. Поражения надпочечников этими инфекциями могут быть диффузными, охватывающими 30-50 % их ткани, или процесс ограничивается их мозговым веществом (какпри многихслучаяхцитомегаловируснойинфекции).
В прошлом отмечались случаи болезни, спровоцированные сифилисом (кстати, один из описанных Томасом Аддисоном пациентов с хронической недостаточностью коры надпочечников имел сифилитическое ихпоражение, доказанноенааутопсии).
Таким образом, в принципе любые хронические инфекционные поражения надпочечников вызывают развитиекартины аддисоновой болезни. Нетолькоаутоаллергияи инфекции, нои любыефакторы, приводящиек постепенному разрушению коры надпочечников, могут вызывать или спровоцировать хроническую недостаточность надпочечников: амилоидоз, гемохроматоз, перенесенная острая недостаточность надпочечников (см. выше), операции на надпочечниках, различныетравматические повреждения.
Любопытно, чтоначало болезни у своей героини Лукерьи И.С. Тургенев описывает так: «... вот раз но-
чью я..., знать, спросонья оступилась, так прямо с рундучка и полетела вниз — да о землю хлоп! И, кажись, не сильно я расшиблась, потому — скоро поднялась и к себе в комнату вернулась. Только словно у меня что внутри — в утробе — порвалось... С самого того случая... стала я сохнуть, чахнуть; чернота на меня нашла; трудно мне стало ходить, а там уже — иполно ногами владеть; ни стоять, ни сидеть не могу; все бы лежала. И ни пить, ни есть не хочется: все хуже да хуже... И ни один лекарь даже сказать не мог, что за болезнь у меня за такая...».
Редкие и казуистические формы тотального гипокортицизма вызываются облучением, метастатическими негормонообразующими карциномами (лёгких, грудной железы) и лимфомами надпочечников.
Многие лекарственные интоксикации вызывают гипокортицизм, блокируя ферменты стероидогенеза
[метирапон, аминоглутетимид, трилостан, кето-
коназол). Последний, как и некоторые другие противогрибковые средства, обладает антистероидогенной активностью для надпочечников и гонад и применяется также при ВИЧ-инфекции против микозов, что уси-
ливает опасность ятрогенногогипокортицизма, так как
СПИД-ассоциированные инфекции и сами по себе приводят к адреналиту (см. выше). Применяемое при кортикостеромахлекарствомитотанкакцитотоксич-
ное для адренокортикоцитов при передозировке может вызвать гипокортицизм. Функция надпочечников понижается также при действии рифампицина, опиатов,
фенитоина.
Наконец, имеются наследственные и врожденные состояния с гипокортицизмом. Такова врожденная ги-
перплазия коры надпочечников, вызванная фермен-
тативными дефектами стероидогенеза, когда гипокортицизм носит мозаично-парциальный характер (см. выше). Гипокортицизм своим происхождением может быть обязан также врожденной гипоплазии надпо-
чечников, известной в двух формах — анэнцефальной, когда недоразвит и головной мозг, а также наслед-
ственной мегалоцитарной (когда недоразвиты только надпочечники, а немногие имеющиеся адренокортикоциты имеют гигантские размеры). Как причина врожденного тотального гипокортицизма представляет интерес наследственный аутосомно-рецессивный дефект фермента десмолазы (см. выше), осуществляющей отщепление боковой цепи холестерина, превращающее его в А -прегненолон.
Патогенез аддисоновой болезни связан прежде всего с дефицитом глюкокортикоидов — гипокортицизмом, в меньшей степени с дефицитом минералокортикоидов — гипоальдостеронизмом или половых гормонов — гипоандрогенизмом.
Типичная клиника гипокортицизма возникает при разрушении не менее 90 % ткани коры надпочечников. Болезнь развивается месяцами и нередко — годами, гораздо реже ее дебют происходит остро (например, при выживании подростков после менингококковогосеп-
сиса с синдромом Уотерхауза-Фридериксена).
Патогенез основных проявлений болезни Аддисона связан не только с дефицитом различных кортикостероидов, но и с компенсаторным избытком проопи-
омеланокортина и его дериватов.
Втечение длительного периода болезнь находится
влатентной фазе, когда уровень кортикостероидов достаточен для спокойного функционирования в обычной обстановке, но истощенные ресурсы коры надпочечников не позволяют адекватно стимулировать их выработку при стрессе и увеличении потребности в этих гормонах.
Влатентную фазу состояние больных — компенсированное, но травма, операция или сильные переживания способны спровоцировать острый надпочечниковый криз. Если этот порог перейдён, то появляются симптомы гипоалъдостеронизма (прежде всего потеря натрия
ихлоридов, обезвоживание, гиперкалиемия), а также ги- покортизолизма (похудание, слабость, утомляемость, сонливость, анорексия, гипогликемии,). Начинает ком-
141

пенсаторно повышаться продукция АКТГ и его предше-
ственика — прополигормона ПОМК. Это приводит к гиперпигментации кожи и слизистых за счет МСГподобного действия указанных регуляторов.
Гиперпигментация выражается не только в диффузном потемнении покровов тела. Обнаруживаются пигментные пятна и сгущения оттенка в складках кожи, в местах действия солнечных лучей, трения одеждой, браслетами, кольцами. Темнеют ареолярные кружки и соски, локти, колени, ногтевые ложа, перианальная и перивагинальная области, наружные половые органы. Очень характерны пигментные пятна на слизистой щек, нёбе, дёснах, что считают практически патогномонич-
ными для аддисоновой болезни.
Углеводный обмен характеризуется тенденцией к быстрому и стойкому понижению уровня глюкозы в крови натощак. У подростков возможны спонтанные гипогликемии, даже при своевременном приеме пищи. Характерна плоская гликемическая кривая, высокий дыхательный коэффициент натощак. В печени и мышцах резко уменьшено количество гликогена. Это вносит вклад в патогенез мышечной слабости и адинамии, весьма характерных для данного заболевания. Падение уровня гликемии может при аддисоновой болезни вызвать гипогликемическую кому, которая бывает и смертельной.
Нарушения белкового обмена определяются де-
фицитом глюкокортикоидов, что ведёт к снижению синтеза печёночных протеинов и к гипопротеинемии, а также нехваткой андрогенов, тормозящей анаболические процессы в мышцах. Мышечная масса уменьшается. Вместе с тем снимается катаболическое действие глюкокортикоидов на обмен белка во многих других тканях и органах, например, в лимфоидных. Для аддисоновой болезни типичны лимфоцитоз и эозинофилия, так как при гипокортицизме срок жизни этих кровяных клеток увеличивается. Ограничение распада белка и нуклеиновых кислот во многих тканях может привести к тому, что выведение азота уменьшается. Однако из-за нарушений водно-минерального метаболизма, ограничивающих скорость фильтрации (см. ниже), в крови может быть некоторая ретенционная преренальная азотемия.
Нарушается и липидный обмен. При аддисоновой болезни больные сильно худеют, что связано не только с обезвоживанием и потерей мышечной массы, но и с уменьшением жировых запасов. В условиях гипогликемии под влиянием изменения глюкагон-инсулиново- го соотношения в пользу глюкагона липогенез в жировой ткани ослабевает, и усиливается липолиз. К тому же сильно снижается аппетит.
Водно-солевой обмен изменен по типу гипоальдостеронизма. Многие больные испытывают неодолимую тягу к потреблению поваренной соли, фактически все они — сользависимы. Если адреналэктомированных крысам предлагают на выбор различное питье, то они предпочитают чистой воде только растворы поваренной соли. При исключении потребления соли у таких живот-ных и у больных с первичной болезнью Аддисона на-ступает смерть. Имеется гиповолемия, снижается ско-рость клубочковой фильтрации. При водной нагрузки больных усугубляется гипонатриемия, и их почки ока-зываются не в состоянии должным образом экскрети-ровать воду. К тому же имеется вызванная гипокорти-цизмом
гипервазопрессинемия. Таким образом пациенты легковпадаютвовнутриклеточнуюгипергид-ратацию с набуханием клеток и «водным отравлени-ем». Нехватка хлоридов и натрия обусловливает час-тые рвоты. Имеется выраженная гиперкальциемия.
Гипоосмолярность плазмы и внутриклеточная гипергидратация могут провоцироваться инфузиями глюкозы. Не один больной с аддисоновой болезнью был потерян при подобных попытках коррекции гипогликемии без повышения осмолярности внеклеточной жидкости. Глюкоза захватывается клетками, освобождается вода, которая дополнительно разводит и без того гипонатриемичную плазму. Следует набухание клеток гипоталамуса, их неспецифическое раздражение, акти-вация термостатического центра, лихорадка, коллапс и — смерть. Набухают клетки и других органов, что может вызывать растяжение капсул брюшных внут-ренностей и симптомы «острого живота».
Кислотно-основное равновесие сдвинуто в кис-
лую сторону. Ацидоз носит умеренный характер. Уровень бикарбоната в плазме повышен.
Важные проявления болезни Аддисона связаны с
артериальной гипотензией, которая характерна для
90%пациентови считается обязательнымпризнаком болезни. Кровеносные сосуды уменьшают свою чувствительностьккатехоламинам, возможноипрямое уменьшение продукции катехоламинов в мозговом веществе надпочечников. Течение болезни характеризуется частыми ортостатическими коллапсами и приступамипониженногокровяногодавления. Повышаетсяпроницаемостькапилляров,происходитрасширение микрососудов.
Сердечно-сосудистая система в условиях гипер-
калиемии страдает от аритмий. Гипотензия и аритмии могут привести к смертельному шоку в стрессорных ситуациях. Характерно рентгенологическое уменьше- ние размеров сердца — важный рентгеновский симп-
том аддисоновой болезни.
142

Выше уже шла речь о лимфоцитозе и эозинофи-
лии в крови при этой болезни. Отмечаются такженейтропения и моноцитоз. Вместе с тем существенного понижения противоинфекционного иммунитета не бывает. В связи с дефицитом андрогенов и глюкокортикоидов, стимулирующих эритропоэз, картина крови дополняется гипорегенераторной анемией, а иног- да—и мегалобластической.
Гипокортицизм меняет функции центральной нервной системы и поведение больных. Характерны эмоциональная лабильность, раздражительность, отсутствие способности к длительной концентрации внимания, часто доминирует апатия. Многие пациенты необычайно чувствительны к резким запахам, звукам, вкусовым раздражителям. Если при гиперкортицизме ритм ЭЭГ учащен, то при аддисоновой болезни на ЭЭГ появляются волны более медленные, чем а-ритм. Психическое состояние при аддисоновой болезни ярко описал один из пациентов французскогоклинициста Ж. Деля Фуа(1887):«Я совершен-
но разбит, силы оставляют меня, я не способен ни на малейшее усилие...». Всякое движение внушало этому пациенту такой страх, что он ложился, чтобы не производить никаких усилий.
Механизмы и проявления вторичной недоста-
точности коркового вещества надпочечников не-
сколько отличаются от классической болезни Аддисона, поэтому иногда такие состояния называют
«аддисонизмом».
Этиология вторичного гипокортицизма иногда связана с разрушением кортиколипотрофов аденогипофиза и/или кортиколибериновых нейронов гипоталамуса опухолями и аутоиммунными процессами. Приме-
ром может служить вторичный гипокортицизм при синдроме Шихена (см. выше).
Но самой частой причиной его является экзогенная — симптомы гипокортицизма становятся результатом быстрой отмены хронической глюкокортикоидной терапии. Применение кортикостероидов уже на протяжении 6-7 дней ведет к значительномуугнетению продукции собственного АКТГ. При многонедельном лечении доктор вынужден это учитывать и в случае ожидания сильногостресса, например, — операции — повышать больному дозы экзогенных кортикостеро-
идов.
Для нормализации реактивности гипоталамо-гипо- физарногонейросекреторногоаппарата послетакой терапии требуется не менее 2-3 месяцев, а продукция кортизола не возвращается к норме в течение 6-9 месяцев. Поэтому дозы отменяемых кортикостероидовнужноснижатьпостепенно.Прибыстромихсни-
жении проявляются симптомы гипокортицизма вплоть до аддисонового криза (см. ниже) даже при нормальной концентрации глюкокортикоидов в крови, так как ткани адаптированы к их хронически более высокому уровню (Голдфин А., 1998).
В течении хронического вторичного гипокорти-
цизма сменяются три стадии.
На I стадии базальная продукция и уровень кортизона нормальны, но ответ на стресс резко снижен, так как мала центральная стимуляция кортикостероидогенеза.
На II стадии секреция АКТГ и КРФ еще более угнетается, начинают проявляться симптомы снижения базального уровня кортизона вне стресса.
Наконец, отсутствие АКТГ по степенно ведет к вторичной атрофии коры надпочечников. Это способству-
ет переходу в глубокую базалъную и стимулированную гипокортизолемию (III стадия).
При вторичных формах гипокортицизма содержание АКТГ понижено или даже нулевое. Поэтому комплекс эффектов, связанных с избытком проопиомеланокор-
тина, отсутствует, а главное — нет гиперпигмента-
ции покровов тела. Наоборот, кожа может светлеть
(«белый аддисонизм»).
Вторичная надпочечниковая недостаточность
часто мозаична и ограничивается в основном гипоглюкокортикоидными проявлениями. Выраженные гипоаль-
достеронизм и гипоандрогенизм при этом более ред-
ки. Это облегчает состояние больных — гиповолемия и гиперкалиемия бывают не часто. Из-за неспособности к эффективной экскреции воды наблюдается гипонатриемия, но она не бывает столь глубокой. Менее выражены сдвиги кислотно-щелочного баланса. Не характерны выраженные азотемия и креатининемия, которые типичны для первичной болезни Аддисона. Однако гипогликемияможет быть ярковыраженной, таккакпервичноепоражениепроявляется в гипопитуитаризме.
Клиника. При хронической недостаточности коры надпочечников развиваются чрезвычайная слабость, утомляемость, похудание, тошнота, полная утрата аппетита, неустойчивый стул, никтурия, звон в ушах, головокружение («в глазах все плывет»), потемнение кожи. Отдых не приносит таким больным бодрости. У больных подростков эти симптомы гораздо более выражены.
Жалобы на боли в животе — достаточно типичный и частый симптом болезни. Вначале больные ощущают чувство тяжести в подложечной области, будто съели лишнее, затем появляется тошнота, интенсивность болей нарастает, они становятся разлитыми (по всему животу), схваткообразными, режущего характера. Боли могут быть такими интенсивными, что иногда заставляют больных подростков кричать. Живот при пальпа-
143

ции чаще болезненный, гипотоничный, впалый, иногда увеличивается печень. Нередко такие больные ошибочнопопадаютна операционный стол с диагнозом «острый живот», при этом нередкоисход оперативных вмешательств — плачевный.
Часто выявляется тяга к соленому.
Так, в Мариинской больнице в 1974 г. мы наблюдали пациента Наб-ва И.С, страдавшего аддисоновой болезнью, который пил по утрам чай только с солью (вместо сахара), получая от этого «наслаждение» и становясь более бодрым, чем от чашки крепкого кофе. Слабость у него доходила до того, что больной не мог самостоятельно раздеться на приеме у врача, повесить свою одежду на вешалку, у него «не хватало сил шевелить языком и губами», поэтому он предпочитал отмалчиваться
(Строев Ю.И., 1976).
У больных постепенно темнеет кожа, блондины могут превратиться в брюнетов. Оттенки пигментации — от желтоватой до цвета старой бронзы («бронзовая болезнь»), иногда такую кожу образно называют «цыганской» или «креольской». Подростки выглядят чрезмерно загорелыми. Кожа у них темнеет в основном на открытых местах и в местах трения кожи одеждой (под резинками от трусиков, под брючным ремнем, под бретельками, украшениями, например, — под кольцами, что некоторыми расценивается как «дурная примета»). Пигментируются также ареолы сосков, локти, колени, половые органы и область заднего прохода, ладонные складки (как у африканцев), послеоперационные рубцы, ссадины и царапины. Кожа приобретает «грязный» вид. Попытки отмыть кажущуюся «грязь» приводят к еще большей пигментации («симптом грязных локтей, тыла пальцев рук, коленок»).
J5 эндокринологическом отделении Мариинской больницы в 1969 мы наблюдали пациента Ф-ва В.Б., 23 лет (и/б № 3096), который был освобожден от военной службы спустя несколько месяцев после призыва в армию в связи с развившейся аддисоно-вой болезнью. Смуглым был с отрочества. В легких находили очаги Гона. Заболевание началось у него со слабости, которая не нравилась сержанту, считавшему рядового симулянтом (на кроссах прибегал последним в роте). Поэтому заболевший солдат умышленно подвергался дополнительным физическим нагрузкам (бег, отжимание на руках, подтягивание на турнике и пр.), которые ему были, конечно, не под силу, что вызывало еще большую ярость сержанта и новые, более изощренные, физические испытания, доводившие новобранца до полной прострации. Похудел на 17 кг. Была тяга к соленому, с его слов, постоянно «клянчил у повара
144
селедку». Затем у него стала особенно сильно тем неть кожа, за что он быстро получил от других новобранцев прозвище «копченый». Плачевный юмор ситуации заключался в том, что у этого заболевшего солдата новобранцы в бане всей ротой пытались отмыть его воображаемую «грязь» на шее, спине, локтях, усердно драя его мочалками и даже пемзой, что, естественно, только усиливало пигментацию в местах интенсивного трения. Больной поступил в эндокринологическое отделение в тя желом состоянии, резко истощенным, смуглым как индус, с АД 90/40 мм рт. ст.
Декомпенсация первичной недостаточности надпочечников всегда сопровождается нарастанием пигмен-тации, что является грозным симптомом и требует сроч-ной госпитализации больного в эндокринноеотделение
Интересно, что у больных на коже практически все-гда можнообнаружитьразныепоплощади участки пол-ной депигментации (витилиго аутоиммунной природы
При вторичной недостаточности надпочечников пол-ное отсутствие продукции МСГв аденогипофизе может привести к общей неестественно «алебастровой» де-пигментации (чаще это бывает после осложненных pо-дов при синдроме Шихена и сопровождается наруше-ниями месячных и лактации).
Как уже подчеркивалось выше, только для первичной аддисоновой болезни характерны темные пятна на слизистых: на кайме губ, на слизистых щек, также на всем протяжении желудочно-кишечного тракта, осо-бенно при декомпенсации болезни. Подобная пигмен-тация слизистых обычно не наблюдается у здоровых лиц европейского происхождения, что позволяет счи-тать этот симптом весьма характерным для аддисо-новой болезни.
Больные о б я з а т е л ь н о теряют вес (один из важнейших симптомов болезни!) в результате дегид-ратации, но жалкого впечатления такое похудание не производит. Они как бы равномерно «усыхают», что придает им вид изящных, как будто выточенных из эбе-нового дерева, статуэток восточных божков. В осо-бых редких случаях вес может не падать.
Так, мы наблюдали одного молодого больного который занимался профессиональным спортом почему тщательно старался «сбрасывать вес чтобы не попасть в другую весовую категорию Заболев аддисоновой болезнью, он стал неожиданно прибавлять в весе, что противоречило логике болезни и вызвало определенные диагностические затруднения. В дальнейшем выяснилось что этот больной из-за нарастающей слабости полностью прекратил занятия спортом и попытки худеть. Последнее, очевидно, и явилось причи-

ной нарастания массы тела, несмотря на наличие выраженного гипокортицизма.
Сердце обычно маленьких размеров, что подтверждаетсяпри ренгеновскихисследованиях. Тоны сердца глухие, иногда выслушивается ритм галопа. Артериальное давление всегда падает, даже если до заболеваниябыла артериальнаягипертензия. Ноподостижении компенсации болезни артериальнаягипертензия может вернуться.
Из-за дефицита андрогенов у больных подростков уменьшается оволосение лобка. У девушек могут нарушатьсямесячныевплотьдоаменореи. У юношей появляется резкоепонижениеполовой функции вплоть до безразличия к сексу.
Осложнения. Самое грозное осложнение болез- ни—хронической надпочечниковой недостаточнос-
ти— аддисонов криз или гипохлоремическая (гипо-
натриемическая) кома, т.е. острая надпочечниковая недостаточность на фоне хронической. Острый адди-
сонов криз является наивысшим проявлением, кульминацией гипокортицизма (как первичного, так и вторичного).
Это экстремальное состояние, вызванное резким несоответствием между потребностью в кортикостероидах и их поставкой. Онопровоцируется стрессорами. Так как хроническая надпочечниковая недостаточность имеет длительную латентную фазу, аддисонов криз может быть у больных хроническим гипокортицизмом даже дебютным проявлением заболевания, которое до этого было своевременно не распознанным — например, в ответ на травмы или медицинские вмешательства, проведённые без учёта особенностей надпочечниковой функции.
Неадекватная реакция больных хронической недостаточностью надпочечников на любые стрессы вызывает внезапные обострения (даже испуг, суровый окрик могут стать роковыми), поэтому угроза кризов существует у них постоянно.
В 1968 г. в эндокринологическое отделение Мариинской больницы скорой помощью прямо с работы был доставлен в состоянии коллапса инженер, которого мы знали ранее по неоднократным госпитализациям по поводу болезни Аддисона. Оказалось, что за 1 час до настоящей госпитализации он был приглашен в кабинет своего руководителя для нелицеприятной беседы. Для большего эффекта нотаций начальник сильно ударил кулаком по столу, в результате чего больной тут же оказался в коллапсе из-за остро развившегося аддисонова криза.
Первично острое течение надпочечниковой недостаточности при септическом синдроме Уотерхау-
за-Фридериксена, апоплексии гипофиза, при кро-
воизлиянии в надпочечники также даёт картину, по-
добную аддисонову кризу, но отличающуюся отсутствием предвестников.
Криз характеризуется быстрым развитием на фоне прогрессирующей гипогликемии глубоких гипонатриемии и гипохлоремии, внеклеточного обезвоживания, гиповолемии, но в присутствии гиперкалиемии и гиперкальциемии.
В то же время клетки мозга и других органов набухают. Возникают симптомы «водного отравле-
ния».
Аддисонов криз проявляется высокой лихорадкой, болями в суставах и мышцах, прострацией, тошнотой, рвотой и поносом, усугубляющими потери натрия и хлоридов. Растяжение капсул абдоминальных органов почти всегда присутствует при этом осложнении и провоцирует такие боли, что наблюдается картина «острого живота», и больной может ошибочно трактоваться как хирургический. Кома, аритмия и артериальная гипотензия, резистентная к катехоламинам, могут привести к смертельному нарушению кровообращения и дыхания. Картина гипохлоремической комы с выраженными желудочно-кишечными проявлениями в финальных стадиях трудноотличима от од-
ного из вариантов кетоацидотической комы, что может быть поводом к ошибочной попытке лечения та-
ких больных инсулином и привести к гипогликемичес-
кой коме, из которой их очень трудно вывести.
У больных подростков со временем может разви-
ваться задержка роста, пубертата, сексуальные нарушения, психозы, пирамидные расстройства с гемипарезами из-за лейкодистрофии и дегенерации клеток мозга.
При заместительной терапии глюкокортикоидами также могут возникать психозы, которые являются нередким поводом для госпитализации больных болезнью Аддисона в психоневрологические стационары. Психоневрологическая симптоматика вообще типична для этих больных. В. Фальта (1913) описывает это так:
«Сперва болезнь почти всегда проявляется в легкой утомляемости, неохоте работать, апатии. Временами к этому присоединяются головные боли, плохой сон, иногда — упорная бессонница, плохое настроение, угнетенное состояние. Часто — ненормальная возбудимость, потеря памяти, шум в ушах, головокружение и частые обмороки, зевота, икота, ревматические боли в крестце, конечностях, иногда
— эпилептиформные судороги. В позднейших стадиях могут наблюдаться очень бурные явления со стороны нервной системы: частый бред, острое помешательство, судороги, сильное угнетение и кома».
145
