

ББК 56.6
Д83
УДК 616.31
У навчальному посібнику на сучасному рівні висвітлені питання етіології, патогенезу, клініки, морфології, діагностики, лікування та профілактики близько 200 захворювань слизової оболонки порожнини рота і губ. Матеріалом для підготовки цього видання послужили більш ніж 40-річні клінічні спостереження його авторів, їхні біохімічні, цитологічні й морфологічні розробки, а також останні досягнення і дослідження вітчизняних та закордонних вчених. Спираючись на свій багаторічний клінічний досвід, автори розробили оригінальну систематику різних патологічних станів слизової оболонки рота, яка наведена у посібнику Видання ілюстроване 150 кольоровими малюнками. Для студентів стоматологічних факультетів, суборди-наторів, інтернів. Корисні відомості знайдуть для себе дерматологи, оториноларингологи й лікарі іншого фаху.
Рецензенти: К.М.Косенко, академік Української АН
національного прогресу, д-р мед. наук, Л. О.Хоменко, д-р мед. наук, проф.
Д
209-98 Isbn 5-311-02745-2
© М. Ф. Данилевськии, О. Ф. Несин, Ж. І. Рахній, 1998
ЗМІСТ
|
|
Список основних скорочень |
6 |
|
|
Вступ |
7 |
|
РОЗДІЛ 1 |
Гістологічна будова слизової оболонки порож |
|
|
|
нини рота |
10 |
|
РОЗДІЛ 2 |
Загальна морфологічна характеристика |
|
|
|
патологічних змін слизової оболонки порожни |
|
|
|
ни рота |
16 |
|
РОЗДІЛ 3 |
Обстеження хворих із захворюваннями слизо |
|
|
|
вої оболонки порожнини рота |
26 |
|
РОЗДІЛ 4 |
Елементи ураження слизової оболонки порож |
|
|
|
нини рота |
48 |
|
РОЗДІЛ 5 |
Загальні уявлення про захворювання слизової |
|
|
|
оболонки порожнини рота та їх систематика |
|
|
|
(класифікація) |
67 |
|
РОЗДІЛ 6 |
Травматичні ураження слизової оболонки |
|
|
|
порожнини рота |
79 |
|
|
Механічна травма |
79 |
|
|
Фізична травма |
87 |
|
|
Хімічна травма |
92 |
|
|
Лейкоплакія |
94 |
|
РОЗДІЛ 7 |
Інфекційні захворювання слизової оболонки |
|
|
|
порожнини рота |
105 |
|
|
Вірусні ураження |
105 |
|
|
Гострий герпетичний стоматит |
107 |
|
|
Хронічний рецидивний герпес |
110 |
|
|
Оперізувальний лишай |
111 |
|
|
Зміни слизової оболонки порожнини рота |
|
|
|
при гострих інфекційних захворюваннях |
116 |
|
|
Грип |
117 |
|
|
Кір |
119 |
|
|
Вітряна віспа |
119 |
|
|
Інфекційний мононуклеоз |
120 |
|
|
Ящур |
122 |
|
|
СНІД |
122 |
|
|
Бактеріальні інфекції |
139 |
|
|
Ерозивний стоматит |
139 |
|
|
Виразково-некротичний стоматит |
140 |
|
|
Гангренозний стоматит |
148 |
|
|
Ангіна Симановського—Плаута—Венсана |
149 |
|
|
Нома |
149 |
|
|
Дифтерія |
151 |
|
|
Скарлатина |
152 |
|
|
Туберкульоз |
153 |
|
|
Лепра |
158 |
|
|
Сифіліс |
163 |
|
|
Гонорейний стоматит |
171 |
|
|
Мікотичні ураження |
172 |
|
|
Гострий псевдомембранозний кандидоз |
173 |
|
|
Гострий атрофічний кандидоз |
174 |
|
|
Хронічний гіперпластичний кандидоз |
174 |
|
|
Хронічний атрофічний кандидоз |
175 |
|
|
Актиномікоз |
179 |
|
РОЗДІЛ 8 |
Захворювання губ |
182 |
|
|
Ексфоліативний хейліт |
182 |
|
|
Актинічний хейліт |
184 |
|
|
Метеорологічний хейліт |
186 |
|
|
Хронічна тріщина губи |
186 |
|
|
Гландулярний хейліт |
188 |
|
|
Лімфедематозний макрохейліт |
190 |
|
|
Контактний алергічний хейліт |
190 |
|
|
Екзематозний хейліт |
192 |
|
|
Атонічний хейліт |
193 |
|
|
Гранулематозний хейліт Мішера |
194 |
|
|
Синдром Мелькерсона—Розенталя |
194 |
|
РОЗДІЛ 9 |
Хвороби язика |
195 |
|
|
Десквамативний глосит |
195 |
|
|
Волосатий язик |
197 |
|
|
Ромбоподібний глосит |
199 |
|
|
Складчастий язик |
201 |
|
|
Неврогенні захворювання язика |
202 |
|
РОЗДІЛ 10 |
Передпухлинні захворювання й пухлини сли |
|
|
|
зової оболонки порожнини рота і червоної кай |
|
|
|
ми губ |
205 |
|
|
Передракові захворювання слизової |
|
|
|
оболонки порожнини рота і червоної кай |
|
|
|
ми губ |
205 |
|
|
Доброякісні новоутворення порожнини ро |
|
|
|
та і губ |
211 |
|
|
Рак слизової оболонки порожнини рота і |
|
|
|
червоної кайми губ |
215 |
|
РОЗДІЛ 11 |
Зміни слизової оболонки порожнини рота |
|
|
|
при алергічних ураженнях |
218 |
|
|
Алергічні реакції негайного типу |
222 |
|
|
Анафілактичний шок |
222 |
|
|
Набряк Квінке |
222 |
|
|
Алергічні реакції сповільненого типу |
223 |
|
|
Контактні та токсико-алергічні |
|
|
|
медикаментозні стоматити |
224 |
|
|
Хронічний рецидивний афтозний стоматит |
229 |
|
|
Багатоформна ексудативна еритема |
236 |
|
|
Синдром Лайєлла |
242 |
|
|
Синдром Стівенса—Джонсона |
245 |
|
РОЗДІЛ 12 |
Зміни слизової оболонки порожнини рота при |
|
|
|
дерматозах з автоімунним компонентом |
247 |
|
|
Пухирчаста хвороба |
247 |
|
|
Пемфігоїд |
257 |
|
|
Червоний плескатий лишай |
259 |
|
|
Червоний вовчак |
274 |
|
РОЗДІЛ 13 |
Зміни слизової оболонки порожнини рота при |
|
|
|
екзогенних інтоксикаціях |
279 |
|
|
Ртутний стоматит |
279 |
|
|
Свинцевий стоматит |
281 |
|
|
Вісмутовий стоматит |
282 |
|
РОЗДІЛ 14 |
Зміни слизової оболонки порожнини рота при |
|
|
|
захворюваннях внутрішніх органів і систем |
285 |
|
|
Захворювання травного каналу |
285 |
|
|
Серцево-судинна патологія |
290 |
|
|
Ендокринні захворювання |
293 |
|
|
Хвороби крові й кровотворних органів |
297 |
|
|
Гіпо- й авітамінози |
307 |
|
|
Колагенози |
314 |
|
РОЗДІЛ 15 |
Лікування захворювань слизової оболонки |
|
|
|
порожнини рота |
316 |
|
|
Загальні методичні підходи |
316 |
|
|
Засоби фармакотерапії |
317 |
|
|
Засоби загальної терапії |
317 |
|
|
Засоби місцевої терапії |
342 |
|
|
Фізичні методи лікування захворювань СОПР |
379 |
|
|
Гігієнічний догляд за ротовою порожниною |
|
|
|
при захворюваннях слизової оболонки |
|
|
|
порожнини рота |
397 |
|
|
Список літератури |
399 |
|
|
Предметний покажчик |
401 |
|
|
Алфавітний покажчик лікарських засобів |
403 |
список основних
СКОРОЧЕНЬ
АГ — антиген
AT —антитіло
БАР — біологічно активна речовина
БЕЕ — багатоформна ексудативна
еритема год — година ГРВІ — гостра респіраторна вірусна
інфекція ГРЗ — гостре респіраторне
захворювання ЕКТ — електрокардіограма л — літр мл — мілілітр с — секунда CO —слизова оболонка СОПР — слизова оболонка порожнини
рота
СЧВ — системний червоний вовчак
тиж — тиждень
хв — хвилина
ХРАС — хронічний рецидивний
афтозний стоматит ЦНС — центральна нервова система ЧВ — червоний вовчак ЧПЛ — червоний плескатий лишай
ВСТУП
Стоматологічні захворювання — найпоширеніші ураження організму людини. Серед них особливе місце посідають хвороби слизової оболонки порожнини рота (СОПР). Немає такого органу чи тканини, де б виникала більша кількість захворювань, ніж на СОПР. Незважаючи на те, що причини виникнення, механізми розвитку і клінічний перебіг їх досить різноманітні, для багатьох із цих хвороб характерні деякі спільні ознаки, що дають можливість об'єднати їх в окремі споріднені групи.
Найбільшою групою захворювань СОПР і губ, з якими лікар-стоматолог стикається повсякденно, є так звані самостійні стоматити. Умовно до них відносять захворювання, що первинне уражають тільки СОПР і губи. Стоматити цієї групи розвиваються переважно внаслідок дії на слизову оболонку (CO)певних чинників, їх об'єднують характерний механізм розвитку і обумовлений клінічний перебіг. Найчастіше самостійні стоматити виникають під впливом механічної, фізичної або хімічної травми. Крім того, причиною захворювання може бути дія вірусів, мікроорганізмів, грибів, різних алергенів тощо. Слід відзначити, що частота самостійних стоматитів останнім часом помітно зросла. Така тенденція пояснюється суттєвим впливом негативних зовнішніх чинників, пов'язаних з урбанізацією, загальними екологічними порушеннями, дією різних місцевих подразників. Все це призводить до значного зниження реактивних
резервів слизової оболонки порожнини рота і сприяє розвитку тих чи інших захворювань її.
До другої групи стоматитів, незалежно від їх клінічних проявів на СОПР, належать симптоматичні стоматити, виникнення яких пов'язане із загальними хворобами людини. Серед них найпоширенішими є стоматити при ураженнях травного каналу, захворюваннях крові, ендокринної системи, гіповітамінозах та ін. Результати спостережень і досліджень останніх десятиліть свідчать, що не буває жодного системного порушення в організмі людини, яке б тією чи іншою мірою не віддзеркалювалося на стані СОПР і губ. Слід пам'ятати, що при багатьох загальних захворюваннях такі зміни з'являються на COзадовго до появи загальних клінічних симптомів, тому вміння правильно діагностувати симптоматичні стоматити має дуже важливе значення не лише для лікарів-стоматологів, а й для спеціалістів загального профілю, особливо терапевтів, гематологів, ендокринологів.
До третьої групи відносятьстоматити, прияких зміни СОПР і губ виникають і розвиваються як обов'язкова ознакаі складовачастина захворювання. Такістоматити одержали назву синдромів. У даний час у літературі їх описано понад 300. Виникнення і розвитоксиндромів пов'язані з ураженням окремих органів і систем організму,що, крімзагальних проявів, супроводжується різними змінами окремих ділянок CO. Найчастіше при синдромах виникаютьафтоподібні утворення, зроговіння, зміни на язиці тощо. Більшістьсиндромів трапляютьсярідко, а деякі із них описаніокремими автораминавіть як казуїстичні спостереження. Полегшуєдіагностику синдромів розвиток захворювання з обов'язковимпроявом усіх або декількохсимптомів. Наприклад, синдроми Бехчетаі Мелькерсона — Ро-зенталя характеризуються трьома симптомами,один із якихпроявляється на СОПР. Завідсутності такогопрояву діагнозцих захворювань викликає великийсумнів. Природа більшості описаних синдромів невідома, тому лікування їх симптоматичне, пов'язане звпливом на окремісимптоми.
Із сказаного зрозуміло, яких труднощів зазнає лікар, діагностуючи захворювання СОПР і губ. Сподіваємося, що результати наших багаторічних спостережень хворих з ураженнями СОПР сприятимуть полегшенню цього завдання. З цією метою у посібнику докладно й академічно викладені особливості обстеження хворих, значна увага приділена висвітленню розвитку і клінічного перебігу окремих захворювань COПослідовність викладення матеріалу відповідає систематиці захворювань СОПР, якої ми багато років дотримуємось у нашій клініці.
Незважаючи на велику різноманітність захворювань СОПР і губ, їх розвиток, як і тих захворювань, що виникають в інших тканинах і органах людини, підпорядкований єдиним загально-
біологічним законам. Так, при розвитку таких процесів спостерігаються явища запалення, дистрофії чи виникнення пухлин. Ураження COнайчастіше супроводжуються ексудативними, альтеративними і проліферативними формами запалення. У деяких випадках відбуваються дистрофічні зміни, особливо в покривному епітелії; до них відносять процеси з порушенням зроговіння — пара-, гіпер-, дискератоз.
Відносноневелику групу складають доброякісні й злоякісні новоутворення СОПР і губ. Приїх діагностиці велике значення мають цитологічні й морфологічні дослідження, методика яких висвітлена у цьомупосібнику.
Розуміннясуті захворювань СОПР, причин їх виникнення, розкриття механізму розвитку необхідні як в оцінці розвитку процесу, так і привиборі патогенетичних методів лікування. У книжці описані медикаментозні й фізичні методи лікування, які дають змогу на різних етапах розвитку захворювання одержатинайвищийлікувальний ефект. Подані також рекомендації щодо усунення етіологічних чинників, проведення загальнозміцню-вальної терапії, гігієни ротової порожнини.
Автори будуть вдячні читачам за зауваження й побажання, спрямовані наполіпшення цієїпраці.
РОЗДІЛ 1
Гістологічна
будова слизової оболонки порожнини
рота
CO,що вистеляє порожнину
рота, на відміну від інших її відділів,
має низку особливостей. Вона стійка до
дії механічних, термічних і хімічних
подразників, проникнення інфекції,
великою мірою здатна до відновлення.
Ці властивості зумовлені її
топографо-анатомічним розташуванням,
оточуючим середовищем та
морфофунк-ціональними особливостями.
СОПР має чітку будову. Вона складається
з епітелію, власної пластинки та
підслизової основи. Співвідношення
товщини цих шарів на різних ділянках
порожнини рота неоднакове. В
CO твердого піднебіння, язика, ясен
епітеліальний шар найтовщий. Власна
пластинка добре виражена в
COгуби, щоки.
Підслизова основа єнайбільш
розвиненою в ділянцідна порожнини
рота таперехідних складок. Така
будовазумовлена особливостямифункцій різних ділянок СОПР.
Епітелій є багатошаровим, плескатим,
зверненим до ротової порожнини і
внаслідок злущування поверхневих
клітин постійно оновлюється. На
більшості ділянок COпостійно відбувається зроговіння
поверхневих епітеліальних клітин.
Ступінь зроговіння на різних ділянках
COнеоднаковий. Найвиразніше
зроговіння епітелію спостерігається
на тих ділянках, які зазнають найбільшого
механічного, термічного і хімічного
впливу, що є підтвердженням
захисно-пристосувального характеру
процесу зроговіння СОПР. Цей процес
особливо яскраво виявляється на твердому
піднебінні, спинці язика та яснах.
Роговий шар тут являє собою декілька
рядів повністю зроговілих клітин, які
вміщують кератин і втратили ядра (мал.
1).
Відомо, що60% поверхніясен
має схильність до зроговіння, а на 40%
їхньої поверхні спостерігаються явища,
подібні до па-ракератозу: клітини
роговогошару роговіють не повністю
і зберігаютьядра. До рогового
шару прилягає зернистий, якийскладається з витягнених клітин,
що мають у своїй цитоплазмі зерна
кератогіаліну. На іншихділянках
СОПР у нормі зроговіння не спостерігається
іповерхневий шар епітелію
представлений сплющенимиклітинами
шипуватого шару — шаром плескатих
клітин(мал. 2). Під ним, у відділах,де відбувається виразний процес
зроговіння, підзернистим шаром
знаходиться шар шипуватих клітин.
Йогоклітини мають полігональну
форму і розташованіу декілька
рядів. Найглибшим шаром є базальний.
Він утворенийклітинами циліндричноїформи, що розташовані в один ряд.
Гістохімічнимиметодами дослідження
встановлено, що епітелій ротової
порожниниздатен накопичувати
глікоген.Найбільша його кількістьміститься в CO щік,м'якого піднебіння, дна порожнинирота. В епітеліїясен і твердого
піднебіння є лише сліди глікогену,
відтак він накопичується в тихмісцях,
де епітелій не роговіє. Ця закономірність
зберігається і при патології. Уразі розвитку запалення процеси
зроговіння порушуються ізбільшується
вміст глікогену. Вважають,що в
епітелії,який роговіє, глікоген єджерелом енергії або пластичнимматеріалом для синтезу кератину.
Міжклітинні проміжки заповнені
глікозаміногліканами, які слугують
цементуючою речовиноюдля клітин
епітелію і виконують функцію
захистувід дії бактерій та їхніх
токсинів. Вміст великої кількостінуклеїнових кислот у клітинах базального
шару свідчить про високий рівень
обмінних процесів, зокрема білкового
обміну, що є основою високої мітотичної
активностіклітині регенерації.
У клітинах базального шару спостерігається
висока активність окисно-відновного
ферменту сукцинатдегідрогенази (СДГ)
— важливого ферменту циклу Кребса. У
клітинах шипуватого шару найвищою є
активність лактатдегідрогенази (ЛДГ)
— ферменту, пов'язаного з гліколізом.
Епітелій з'єднується з власною
пластинкою задопомогоюбазальноїмембрани, яка складається із густого
сплетення тонкихретикулярних
волокон певної орієнтації, тісно
пов'язаних з відростками цитоплазми
клітин базального шару епітелію.
Власна пластинка складається з пухкої
сполучної тканини, що представлена
основною речовиною, волокнистимиструктурами й клітиннимиелементами. Основну речовину складають
11
Мал. 1
Зроговілий ба-птошаровий плескатий
іій
іи шар 2
— зерни З
— шипуватий
і і ний цпп 5
—
іка ро ,
юарв пня ге' і
t оч 36
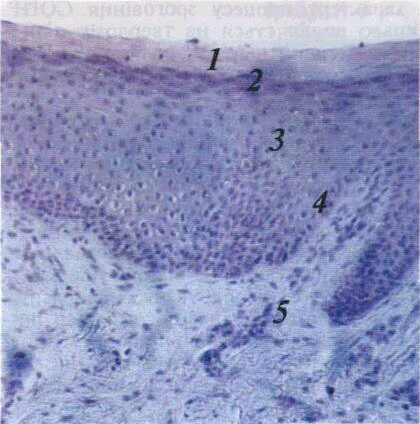
глікозаміноглікани (гіалуронова кислота, хондроїтинсульфати) Для нормального стану сполучної тканини важливе значення має субстрат-ферментна система гіалуронова кислота — па-луронідаза При збільшенні кількості тканинної або мікробної палуронідази спостерігається деполімеризація гіалуронової кислоти, що зумовлює більшу проникність сполучної тканини, особливо стінок судин
Клітинні елементи представлені в основному фібробластами, фіброцитами, осілими макрофагами, плазмоцитами і тканинними базофілами (тучні клітини) Основною клітинною формою, яка бере участь у побудові сполучної тканини власної пластинки, є фібробласти — продуценти проколагену Макрофаги виконують захисну функцію, беручи участь у запальних та імунних реакціях Тканинні базофіли забезпечують постійність складу сполучної тканини, н проникність, виділяють біологічно активні речовини (БАР) — гепарин, гістамін
Волокнисті структури представлені колагеновими та ретикулярними волокнами Товщина пучків колагенових волокон та щільність їх розташування варіюють Найщільніше пучки колагенових волокон розташовані в піднебінні, яснах, а також ділянках CO,які зазнають більшого механічного впливу
Власна пластинка утворює численні виступи (сосочки), що занурюються в епітелій на різну глибину 3 іншого боку вирости епітелію заповнюють проміжки між сполучнотканинними сосочками Таке взаємовідношення між епітелієм та сполучною тканиною збільшує площу їх контакту, що сприяє високому обмінові речовин між ними і щільнішому з'єднанню У власній пластинці залягають судини та нервові сплетення
12
Мал. 2 Незроговілий
багатошаровий плескатий епітелій
/ — шар плоских
клітин 2 —
ши п> ватии шар 3
— базальний
шар •f
— власна
пластинка Мікрофотографія Забарвлювання
гематокси ліном і еозином 36 об 9 ок 10
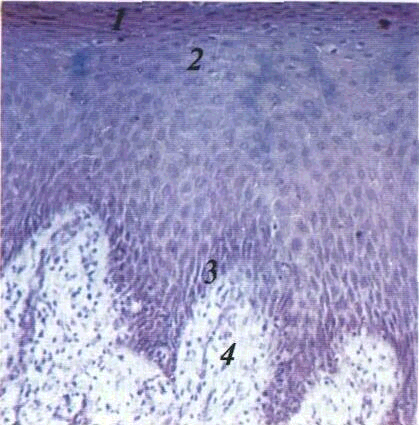
Власна пластинка без різких меж переходить у підслизову основу, яка складається із пухкої сполучної тканини, де поряд з волокнами і клітинами, характерними для пухкої сполучної тканини, є жирова тканина, слизові та слинні залози Підслизова основа відсутня в COязика, ясен і частково піднебіння, але добре виражена в ділянці дна порожнини рота, перехідних складок губ та щік Рухомість СОПР прямо залежить від товщини підслизової основи
Залежно від функціональних особливостей різних відділів СОПР мають місце виразні відміни в структурі окремих ділянок
Губи складаються з м'язового шару, зовні вкритого шкірою, а з боку присінка рота — слизовою оболонкою Між шкірою і COгуби є проміжна частина — червона кайма, в якій розрізняють зовнішню і внутрішню зони Багатошаровий плескатий епітелій зовнішньої (гладенької) зони червоної кайми губ роговіє Зроговіння супроводжується утворенням елеідину — проміжного продукту перетворення кератогіаліну в кератин Елеідин міститься в блискучому шарі, що розташований на межі рогового та зернистого шарів На поверхні епітелію, особливо біля кутів рота, відкриваються протоки сальних залоз Епітелій внутрішньої (сосочкової) зони перехідної частини губи у 3—4 рази товщий, ніж у зовнішній зоні, в основному завдяки потовщенню шипуватого шару Сполучнотканинні сосочки дуже високі, в них розташовані численні капіляри і величезна кількість нервових закінчень У нормі до червоної кайми губ не входять залозисті утворення Особливістю червоної кайми у деяких людей є наявність слизових губних залоз В інших випадках вивідні протоки нормально розміщених у слизовій час-
13
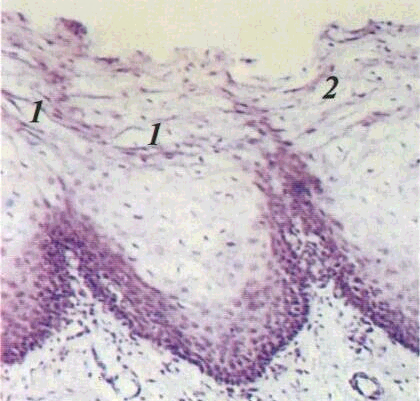
тині губних залоз виходять на поверхню червоної кайми. Червона кайма поступово переходить в CO.Епітелій COгуби не роговіє. Сполучнотканинні сосочки власної пластинки виражені меншою мірою, ніж у перехідній її частині.
COщік вкрита багатошаровим плескатим епітелієм, який не зазнає зроговіння. Сполучнотканинні сосочки помірно виражені. В підслизовій основі розташовані дрібні слинні та сальні залози, а також скупчення жирових клітин.
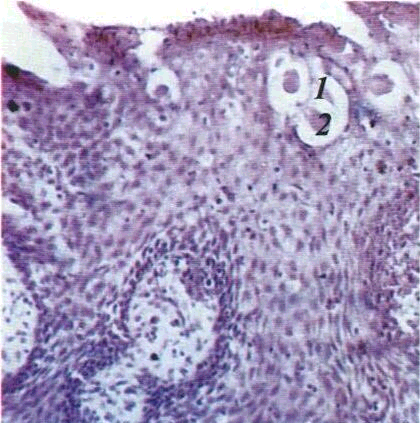
Ясна — це CO,що вкриває альвеолярні відростки верхньої та нижньої щелепи. Навколо кожного зуба є ясенна боріздка — щілиноподібний простір між поверхнею зуба та прилеглими яснами. Товщина епітелію ясен нерівномірна. Розрізняють три ділянки епітелію: ротовий (оральний), який вкриває ясна зовні;
боріздковий (сулькулярний) і з'єднувальний епітелій (епітеліальне кріплення). Оральний епітелій роговіє. Боріздкова і з'єднувальна ділянки епітелію не мають рогового шару, шар шипуватих клітин тонкий. В сулькулярній і з'єднувальній частинах COясен епітеліальні сосочки відсутні. В яснах також відсутня підслизова основа.
COтвердого піднебіння вкрита багатошаровим плескатим епітелієм, що проявляє тенденцію до зроговіння. У ділянці піднебінного шва і в зоні переходу в ясна підслизова основа відсутня, власна пластинка щільно зрощена з окістям. На інших ділянках твердого піднебіння його COмає підслизову основу. В передніх відділах твердого піднебіння у підслизовій основі знаходиться скупчення жирової тканини, а в задніх — велика кількість слизових залоз. Підслизова основа жирової і залозистої зон твердого піднебіння пронизана товстими пучками щільної волокнистої сполучної тканини, які з'єднують власну пластинку з окістям піднебінних кісток.
COдна порожнини рота, перехідних складок губ, щік вкрита епітелієм помірної товщини, що не виявляє тенденції до зроговіння. Сосочки власної пластинки невисокі. Підслизова основа добре розвинена, що забезпечує вільний рух язика, губ, щік.
Язик — м'язовий орган, вкритий CO.Рельєф її різний на бічних і нижній поверхнях та спинці язика. COнижньої поверхні язика за будовою найбільшою мірою подібна до інших ділянок. Вона вкрита багатошаровим плескатим епітелієм, що не роговіє. Власна пластинка з одного боку прилягає до м'язів, з іншого — занурюється в епітелій, утворюючи короткі сосочки.
COверхньої та бічних поверхонь язика утворює виступи — сосочки язика. Існує 4 різновиди їх: нитко-, грибо-, листоподібні, жолобчасті.
Ниткоподібні сосочки займають майже всю поверхню спинки язика, форма їх конусоподібна. Епітелій верхівок ниткоподібних сосочків роговіє і постійно злущується. У разі порушення функції органів травлення, наявності деяких інфекційних захворювань відторгнення поверхневого шару епітелію затри-
14
мується й епітеліальні клітини у великій кількості накопичуються на верхівці сосочків, утворюючи потужні пласти нашарувань («обкладений» язик).
Грибоподібні сосочки нечисленні. Вони розташовані на спинці язика серед ниткоподібних, у найбільшій кількості — на кінчику язика та його краях. Грибоподібні сосочки більші, ніж ниткоподібні, за розміром, мають вузьку основу і широку вершину, яка вкрита тонким шаром епітелію, що не роговіє. Це надає їм вигляду червоних крапок, які злегка підносяться над рівнем ниткоподібних сосочків. У товщі їх епітелію закладені смакові бруньки.
Листоподібні сосочки добре розвинені тільки у дітей. Вони розташовані двома групами по боках язика. Кожна група включає 4—8 паралельно розташованих сосочків, розділених глибокими вузькими боріздками. В епітелій бічних поверхонь листоподібних сосочків включені смакові бруньки. У проміжки, що розділяють сосочки, відкриваються вивідні протоки слинних залоз, фундальні відділи яких закладені між м'язами язика.
Жолобчасті сосочки розташовані вздовж лінії між тілом язика та його коренем у вигляді римської цифри V. Вони мають вузьку основу і широку плоску вільну частину. Навколо сосочка розташована вузька глибока щілина — жолобок, яка відділяє сосочок від оперізувального валика — потовщення CO,що оточує сосочок. В епітелії бічних поверхонь сосочка і валика розташовані смакові бруньки. У жолоб відкриваються вивідні протоки слинних залоз, кінцеві відділи яких закладені в пухкій сполучній тканині основи сосочка.
За сліпим отвором язика сосочки відсутні. В пухкій сполучній тканині власної пластинки розташоване скупчення лімфоїдної тканини, що утворює язиковий мигдалик.
РОЗДІЛ 2
Загальна
морфологічна характеристика патологічних
змін слизової оболонки порожнини рота
Патогістологічні процеси, що перебігають
у СОПР, підкоряються загаль-нопатологічним
законам. Однак через анатомо-фізіологічні
та топографо-анатомічні особливості
СОПР ці зміни мають своєрідний характер.
Розуміння багатопланових проявів,
розвитку і сутності патологічного
процесу має важливе значення для
розпізнавання морфологічних змін і
діагностики захворювання.
Захворювання COсупроводжуються різними патоморфологічними
проявами — запаленням, дистрофією
та пухлинними змінами. Запалення
відносять до найпоширеніших патологічних
процесів СОПР, воно є проявом захисної
реакції всього організму на дію
патогенного фактора. Перебіг і
завершення запального процесу залежать
від інтенсивності та тривалості дії
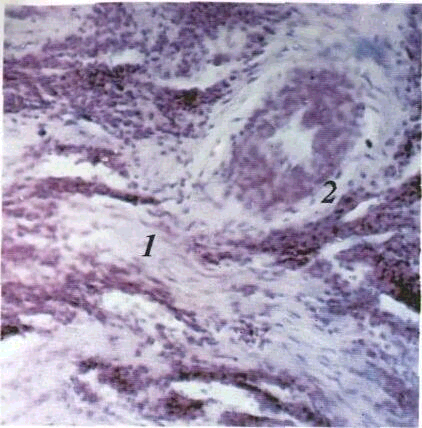
патогенного подразника. ^-{
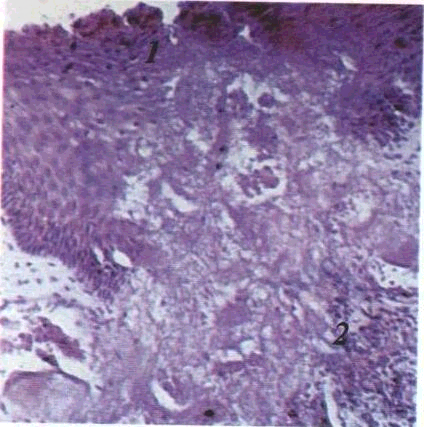
За морфологічними ознаками 3?рз-різняють
три форми запаленн^і: альтеративну,
ексудативну й проліфе^тивну. За перебігом
запалення буває гостцум і хронічним.
При гострому альтеративному запаленні
переважають дистрофічні та некротичні
процеси у клітинах епітелію й сполучної
тканини, набряк. мукоїдне та фібриноїдне
переродження стінок судин і волокнистого
компонента власної пластинки (мал.
3).
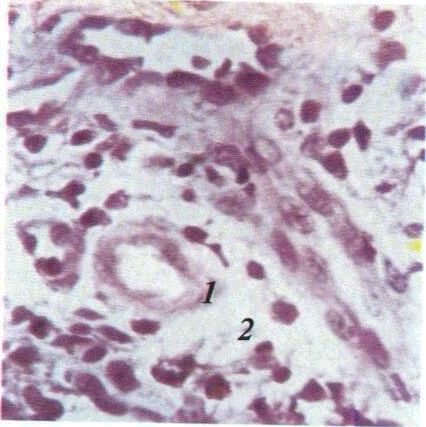
Для ексудативного запалення біль-.--шою
мірою-характери і розширення
су-^дгін^гіабух&н'ня'ендотеліальних
клітин,
^;^::
! і»;^." -..•
,A/iHT<''^
•• •'•'•'•
Мал.
3. Гостре альтеративне запалення:
/ — некробіотичні
і некротичні зміни епітелію: 2
— запальний
інфільтрат у сполучній тканині.
Мікрофотографія. Забарвлювання
гематоксиліном і еозином. 36.:
об. 9, ок. 10
Мал. 4.
Гостре ексудативне запалення:
/ — набряк стінок
судин: 2 —
набряк
периваскулярної сполучної тканини.
Мікрофотографія. Забарвлювання
гематоксиліном і еозином. 36.: об. 40.
ок. 10
набряк та інфільтрація стінок судин і
периваскулярної сполучної тканини
лейкоцитами (мал. 4). У випадку
проліферативного запалення переважають
процеси розмноження та трансформації
клітин, які завершуються утворенням
зрілої сполучної тканини
(мал-5)-!•h«-•::-•r•ЩM^
17
Мал.
5 Хронічне продуктивне запалення /
— ділянки фіброзу сполуч ноі тканини
2 — склероз судин Мікрофотографія
Забарвлювання гематоксиліном і
еозином
Мал. 6
Паракератоз
/ — потовщений
роговий шар 2
— паличкоподібні
ядра в клітинах, що роговіють
Мікрофотографія Забарвлю вання
гематоксиліном і еозином 36 об 9, ок
10
Здебільшого проліферативна форма запалення буває на слідком ексудативної форми, проте іноді процес з самого по чатку може набути рис хронічного продуктивного. Це пов'язане з реактивністю організму, а також є особливостями ушкоджую чого фактора.
18
Хронічний перебіг процесу не виключає періодичного його загострення.
При хронічному запаленні судинні зміни менш виразні, переважає накопичення сполучнотканинних клітин, що розмножуються, переважно лімфоідних, плазматичних, фібробластів та ін Останні завершують продуктивне запалення, секретуючи тропоколаген, який є попередником колагену — волокнистої сполучної тканини Як наслідок продуктивного запалення спостерігається формування зрілої сполучної тканини з явищами склерозу та гіалінозу судин.
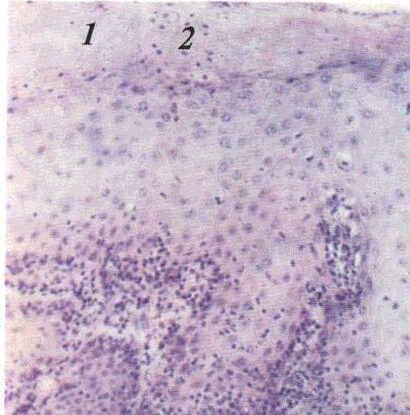
Зміни епітелію СОПР, що спричинюються різними патологічними процесами, можна розподілити на три типи: порушення зроговіння, ексудативні зміни та гіпертрофія. До порушень зроговіння відносять пара-, гіпер-_та дискератоз
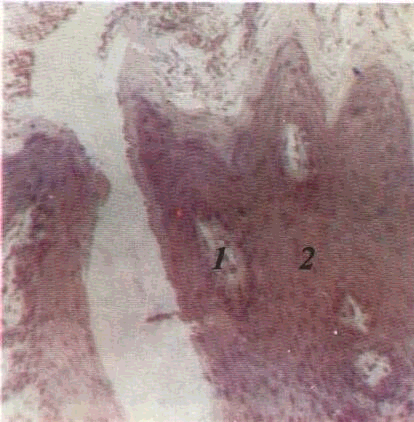
Паракератоз — неповне зроговіння, що пов'язане з втратою здатності клітин епітелію виробляти кератогіалін. Зернистий шар відсутній, роговий шар потовщується, а його клітини містять паличкоподібні ядра Клінічне це проявляється помутнінням епітелію CO(мал. 6)
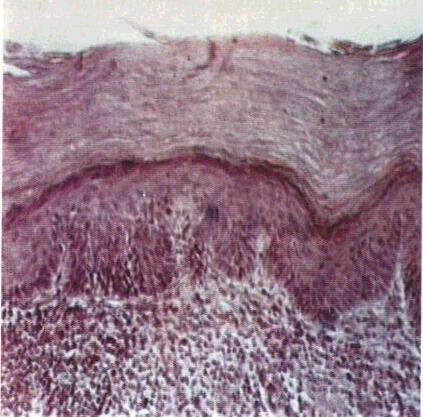
Гіперкератоз — надмірне потовщення рогового шару епітелію. Інколи роговий шар утворений декількома десятками рядів зроговілих клітин. Гіперкератоз виникає внаслідок надмірного утворення кератину, коли зернистий та шипуватий шари потовщуються, або через затримку злущування, коли зернистий, а інколи й шипуватий шари виявляються тоншими, ніж звичайно. В основі пперкератозу лежить інтенсивний синтез кератину в результаті підвищення функціональної активності клітин епітелію, що клінічно проявляється значним побілінням та потовщенням CO(мал. 7).
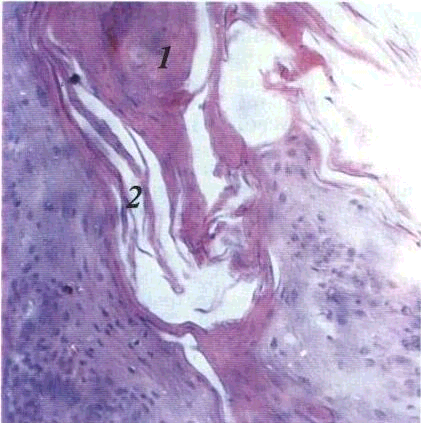
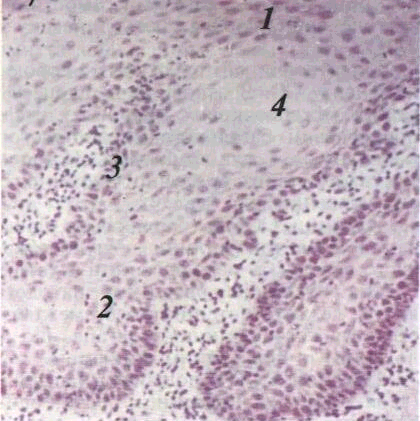
Дискератоз — порушення процесу зроговіння окремих епітеліальних клітин Вони збільшуються, стають округлими; ядра інтенсивно забарвлені, цитоплазма еозинофільна, злегка зерниста Такі клітини втрачають міжклітинні контакти, хаотично розташовані у більшості шарів епітелію. Доброякісний дискератоз характеризується утворенням круглих тілець і зерен у роговому шарі (мал 8). При злоякісному дискератозі відбувається зроговіння незрілих та поява атипових клітин, що характерно для хвороби Боуена та плоскоклітинного раку.
Ексудативні зміни в епітелії спостерігаються при запальних захворюваннях До цих змін відносять вакуольну дистрофію, спонгюз, балонуючу дистрофію, акантоліз (останній за механізмом розвитку)
Вакуольна дистрофія — це накопичення рідини усередині клітин шипуватого та базального шарів Розміри клітин збільшуються, ядро відтискується до периферії, змінює форму й розміри, а надалі розпадається з утворенням одноклітинної порожнини. У разі злиття кількох таких порожнин виникають порожнини більшого розміру (мал. 9)
2* 19
Мал.
7 Гіперкератоз Мікрофотографія
Забарвлювання гематоксиліном і
еозином 36 об 9, ок 10
Мал. 8 Дискератоз
/ — крупе тпьце в
роговому шарі 2
— розшарування
рого вого шару Мікрофотографія
Забарвлювання гематоксиліном і еозином
36 об 9 ок 10
Спонгіоз, або міжклітинний набряк, — накопичення рідини в міжклітинних просторах шипуватого шару Серозний ексудат потрапляє в міжклітинні проміжки з підстеляючої сполучної тканини Ексудат розтягує, а потім і розриває міжклітинні зв'язки, заповнюючи порожнини, що при цьому утворюються
20
Мал. 9
Вакуольна дистрофія
/ — скупчення
рідини в цитоплазмі клітин
шипуватого шару 2
— зміщення
ядер до периферії цитотазми Мікрофотографія
Забарвлювання гематоксиїїном і
еозином 36 об 9 ок 10
Мал. 10
Балонуюча дистрофія
/ — внутрішньоепіте'иальні
порожнини, виповнені ексуда том 2
— гомогенні
кулькопо дібні епітеїіальні клітини,
вільно розміщені в ексудаті пухирця
Мікрофотографія Забарвлювання
гематоксиліном і еозином 36 об 9, ок 10
Балонуюча дистрофія — вогнищеві зміни клітин шипуватого шару, які збільшуються, округлюються, набуваючи вигляду кульок або балонів Унаслідок колікваційного некрозу такої ділянки епітелію утворюються порожнини, заповнені ексудатом, в якому плавають гомогенні кулькоподібні клітини, що нагадують балони (мал 10).
21
Мал. 11.
Акантоз:
/ — потовщення
шипуватого шару епітелію; 2
— подовження
епітеліальних тяжів. Мікрофотографія.
Забарвлювання гематоксиліном і
еозином. 36.:
об. 9, ок. 10
Мал. 12.
Папіломатоз:
/ — розростання
сосочкового шару власної пластинки;
2 — потовщення
шипуватого шару епітелію. Мікрофотографія.
Забарвлювання гематоксиліном і
еозином. 36.: об. 9, ок. 10
Акантоліз — розплавлення міжклітинних містків, що спричинює втрату зв'язків між епітеліальними клітинами та утворення між ними щілин, а згодом і пухирів. Епітеліальні клітини, що втратили зв'язок, зменшуються в розмірі, округлюються, мають більші ядра, вільно плавають. Ці клітини отримали назву
22
Мал. 13.
Передрак слизової оболонки порожнини
рота:
/ — паракератоз;
2 —
акантоз:
З —
поліморфізм і диском-плексація клітин
базального і шипуватого шарів; 4
— зроговіння
клітин шипуватого шару. Мікрофотографія.
Забарвлювання гематоксиліном і
еозином. 36.: об. 9, ок. 10
Мал. 14.
Плоскоклітин-ний роговіючий рак
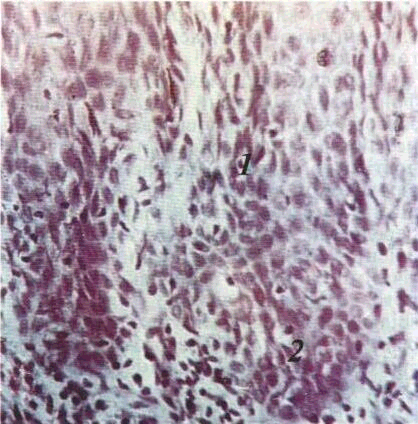
слизової оболонки порожнини рота:
/ — поліморфізм
і диском-плексація клітин базального
і шипуватого шарів; 2
— прорив
базальної мембрани. Мікрофотографія.
Забарвлювання гематоксиліном і
еозином. 36.:
об. 20, ок. 10
акантолітичних, або клітин Тцанка. Вони мають важливе діагностичне значення, бо їх наявність при доклінічних ознаках пухирчатки підтверджує діагноз.
Вакуольна дистрофія, спонгіоз, балонуюча дистрофія та акантоліз клінічно проявляються наявністю на COпухирів та
23
пухирців. Кожна з цих змін самостійно трапляється рідко, найчастіше вони відображають динаміку ексудативного запалення СОПР.
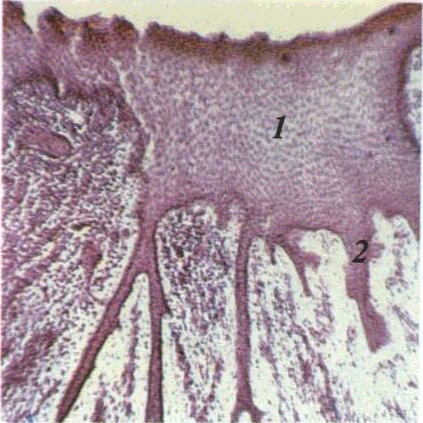
Гіпертрофія епітелію являє собою потовщення епітеліального шару CO.В основі цього процесу лежить акантоз — подовження міжсосочкових виростів епітелію внаслідок посилення проліферації базального та шипуватого шарів. Акантоз часто поєднується з папіломатозом. Папіломатоз — це розростання міжепітеліальних сполучнотканинних сосочків і вростання їх в епітеліальний шар (мал. 11, 12).
Пухлини СОПР трапляються рідше, ніж запальні захворювання. Розвиток пухлини є багатоступінчастим процесом, якому часто передують передпухлинні захворювання
Підпухлиною розуміють патологічний процес, в основі якого лежить потенційно безмежнерозмноження клітинних структур того чи іншого органа, щохарактеризуються морфологічним та біохімічним атипізмом.
Пухлини СОПР поділяють назрілі (доброякісні) та незрілі (злоякісні). У порожнині ротаспостерігаються пухлини з епітелію та сполучної тканини,рідше з судинної, м'язової й нервової' тканин,а також змішані,що складаються з декількох видів тканин.
Джерелом росту пухлин є ділянки тканин, де зберігається схильність клітин до розмноження. Сюди відносять базальний шар епітелію, периваскулярні тканини, епітелій вивідних проток залоз.
Передпухлинні захворювання, або передраки, це процеси, на фоні яких можливий розвиток злоякісних пухлин. Передракові захворювання відрізняються від злоякісних пухлин тим, що їм не вистачає однієї або кількох ознак, сукупність яких дає змогу поставити діагноз злоякісної пухлини. Залежно від ступеня вірогідності переходу процесу в злоякісний розрізняють об-лігатні та факультативні передпухлинні процеси. Для облігатних передраків характерна висока частота переходу процесу в злоякісний, для факультативних — мала. Основними морфологічними ознаками передраку є поліморфізм клітин епітелію різного ступеня, аж до атипізму, явища дискомплексації, збільшення числа мітозів та їх неправильність, зроговіння окремих клітин шипуватого шару, інколи розвиток справжніх «рогових перлин». Цілісність базальної мембрани зберігається (мал. 13).
Доброякісні пухлини СОПРскладаються із диференційованих клітин, що за своєю будовою мало відрізняються від материнської тканини. Вони ростутьповільно, експансивно,чітковідокремлені від оточуючих тканин.Збільшуючись в об'ємі, ціновоутворення не вростаютьу сусідні тканини, а лише розсувають або відтискають їх. Доброякісніпухлини неме-тастазують і не рецидивують.
24
Злоякісніпухлини побудовані з малодиференційованих клітин. Незрілимпухлинам властиві клітиннийатипізм, що характеризується зміною форми та збільшенням об'єму ядер і самих клітин паренхіми пухлин,невідповідність величини ядра розмірам клітини,поліморфізм клітинних елементів, поява гігантських багатоядернихклітин. Злоякісні пухлини відзначаються швидким інфільтративним ростом, схильністю до метастазів та рецидивів (мал. 14).Слід, однак, пам'ятати, що, окрім класичноїтріади злоякісності — атипії, поліморфізму та інвазивного росту, існують інші ознакималігнізації, які притаманні певним видамновоутворень. Тому, визначаючи вид і характерзлоякісної пухлини, слідгрунтуватися на сумі всіх цих ознак.
РОЗДІЛ З
Обстеження
хворих
із захворюваннями
слизової
оболонки порожнини
рота
Обстеження хворих із захворюваннями
СОПР — це комплекс цілеспрямованих
досліджень, які проводять на підставі
аналізу скарг пацієнта, історії розвитку
та характеру перебігу захворювання,
включаючи об'єктивне обстеження,
підкріплене результатами необхідних
допоміжних методів. Кінцевою метою
обстеження є постановка діагнозу,
виявлення індивідуальних особливостей
хворого, прогнозування перебігу хвороби
і вибір раціонального методу лікування.
У процесі обстеження застосовують
численні методи, які поділяють на
основні та допоміжні. До основних
методів належать: а) анамнез
(опитування), який складається із
з'ясування скарг хворого, анамнезу його
життя та розвитку захворювання, і б)
об'єктивне обстеження пацієнта,
складовими частинами якого є огляд
і пальпація. В разі потреби обстеження
доповнюють допоміжними методами
(лабораторні, функціональні, імунологічні,
інструментальні та інші дослідження),
вони особливо необхідні для одержання
інформації про загальний стан здоров'я
хворого та з'ясування окремих деталей.
Основні методи завдяки своїй високій
інформативності, доступності, простоті
й абсолютній нешкідливості для
обстежуваного є першорядними для
клініциста. Часом їх буває цілком
досить для встановлення діагнозу
захворювання.
Проте постановка остаточного діагнозу
потребує творчого поєднання основних
і допоміжних методів обстеження.
Вибір додаткових методів обстеження,
їх спрямованість та обсяг визначаються
завбачуваним видом патології, стадією
захворювання та загальним станом
здоров'я хворого з урахуванням його
індивідуальності й вимог медичної
деонтології.
Свої особливості мають обстеження
диспансерного характеру або те, яке
проводять з метою профілактики чи
контролю за ефективністю лікування.
Серед основних методів обстеження
хворих із патологією СОПР слід насамперед
виокремити необхідність загального
клінічного обстеження, оскільки воно
сприяє виробленню узагальненого
цілісного уявлення про стан здоров'я
пацієнта і дає можливість встановити
(або виключити) зв'язок ураження СОПР
з порушеннями в органах і системах
організму.
Перш ніж перейти до викладення методики
обстеження хворих із захворюваннями
СОПР, слід зауважити, що вона не претендує
на самостійність, а є лише ланкою ланцюга
загального обстеження хворого і вивчення
умов його буття у довкіллі. Обстеженню
при ураженнях СОПР притаманні тільки
певні особливості, які дещо відрізняють
його від загальних методів обстеження.
Анамнез (опитування хворого)—
початковий етап обстеження. Мета
анамнезу — на підставі опитування
пацієнта дістати інформацію, яка дасть
можливість поставити попередній діагноз
(чи кілька попередніх діагнозів) або
віднести захворювання до певної групи,
а отже, більш спрямовано проводити
об'єктивне обстеження, застосовуючи
необхідні для підтвердження діагнозу
допоміжні методи.
Під час опитування необхідно з'ясувати
відомості паспортної частини історії
хвороби, зокрема вік пацієнта, а також
його професію, екологічні й соціальні
умови життя. Ці дані дуже важливі для
визначення діагнозу. Так, наприклад, є
захворювання, характерні тільки для
дітей, або ж такі, що трапляються
переважно у людей похилого віку. Типові
захворювання СОПР можуть виникати у
працівників певних професій (приміром,
вісмутовий, ртутний, свинцевий стоматит).
Деякі захворювання зумовлені впливом
природного середовища, соціальних умов
тощо.
Важливо, щоб хворий найбільш повно і
конкретно виклав основні свої скарги.
Це допоможе лікареві орієнтуватися у
симптомах того чи іншого захворювання.
Розпитування доцільніше вести активно,
спрямовуючи допоміжними запитаннями
розповідь пацієнта у потрібне русло.
При цьому лікар має дотримуватись
правил медичної деонтології, щоб якимось
необережним словом чи запитанням не
травмувати психіку хворого, не навіяти
йому канцерофобію тощо.
У процесі збирання анамнезу захворювання
лікареві важливо пам'ятати ще й про
таку деонтологічну вимогу: абсолютно
не-
27
припустимі негативна оцінка проведеного раніше лікування і некоректний відгук на адресу лікаря, який до цього лікував хворого.
Особлива роль анамнезу полягає у виявленні доклінічної стадії захворювання. З'ясовуючи історію розвитку захворювання, слід установити, чи давно воно розпочалося, якими були його перші ознаки, які симптоми з'явилися з часом; чи були подібні прояви раніше; чи проводилося лікування і які його результати; як організм переносить лікарські препарати чи деякі продукти харчування. В разі алергологічного анамнезу необхідно провести детальніші дослідження в цьому напрямку, щоб запобігти ускладненням при наступному призначенні лікарських засобів.
Часто вже з перших слів хворого лікар робить висновки про певні об'єктивні симптоми. Передусім, це порушення мови, які проявляються зміною її звучання і характеру вимови окремих літер. Їх причиною бувають ураження тканин СОПР запальним процесом, уроджені або ж набуті дефекти СОПР. Запальні процеси на губах, розвиток пухлини через біль або набряк змінюють вимову губних звуків. Виразкові ураження язика, запальний інфільтрат, набряк утруднюють вимову майже всіх приголосних і спричинюють до шепелявості.
При ураженнях твердого і м'якого піднебіння (травма, природні щілини, сифіліс) вимова набуває гугнявого відтінку. Утруднюється вживання їжі — рідка їжа виливається через носову порожнину. Звертаючи увагу на ці порушення ще на початку розмови, лікар включає до анамнезу елементи функціонального обстеження СОПР.
При виразкових ураженнях СОПР, герпетичному, афтозному стоматитах поряд із болісністю під час приймання їжі хворих непокоїть неприємний запах з рота. Слід пам'ятати, що запах з рота може бути зумовлений також іншими причинами місцевого характеру (недостатній гігієнічний догляд за ротовою порожниною, хронічні форми тонзиліту, гострі запальні процеси COта пародонта, хронічні періодонтити, гангренозний пульпіт тощо).
За наявності скарг на біль лікар повинен уточнити характер його виникнення — самостійний чи причинний. Причинний біль з'являється внаслідок впливу якогось фактора (відкривання рота, рухи губ, щік, споживання їжі, вживання кислого, солоного і т.ін.). З'ясування всіх деталей, пов'язаних з виникненням болю, конче необхідно для діагностики.
В анамнезі важливо уточнити локалізацію та поширення болю. Якщо біль локалізований у певному місці CO,то це, як правило, свідчить про порушення цілісності її — дефект. Іррадіюючий біль, коли хворий не може вказати причинне місце, спостерігається при декубітальних виразках, тяжких формах виразково-некротичного стоматиту та оперізувального лишаю, проростанні пухлини СОПР у нервові стовбури тощо.
28
Неодмінно з'ясовують, коли виникає і протягом якого часу триває відчуття болю. Так, висипанню елементів ураження CO часто передує поява пекучого болю (наприклад, при опе-різувальному лишаї). У деяких випадках безперервний біль спостерігається протягом багатьох годин і навіть діб.
Анамнестичні відомості допомагають лікареві зорієнтуватися в характері перебігу захворювання (гострий, хронічний чи рецидивний), а відтак поетапно застосовувати відповідні методи дослідження. З анамнезу встановлюють індивідуальні особливості хворого, його спадковість, умови життя, трудової діяльності та загальне самопочуття на цей час. Слід з'ясувати, які захворювання пацієнт переніс у минулому і які хронічні захворювання органів і систем наявні у нього в період обстеження. Це допоможе установити причинно-наслідкові зв'язки зі змінами СОПР.
Аналіз даних, одержаних лікарем при опитуванні хворого, має самостійну діагностичну цінність, а також може сприяти спрямуванню подальшого діагностичного пошуку. Здебільшого правильно проведене детальне збирання анамнезу дає змогу зробити вірне припущення щодо діагнозу захворювання СОПР. Проте, оскільки дані анамнезу грунтуються на суб'єктивних відчуттях та оцінках хворого і залежать від стану його психіки, лікареві слід об'єктивно оцінити їх і зважено використовувати в постановці попереднього діагнозу. Такий діагноз обов'язково має бути підтверджений об'єктивними даними клінічних і лабораторних досліджень.
Об'єктивне обстеження СОПРвключає огляд, пальпацію та низку допоміжних методів.
Першим єтапом об'єктивного обстеження є огляд хворого, який проводять з метою виявлення макроскопічне видимих змін щелепно-лицьової ділянки та елементів ураження СОПР. Він складається із зовнішнього огляду і обстеження ротової порожнини.
Зовнішній огляд починають уже під час зустрічі з хворим. При цьому лікар звертає увагу на загальний вигляд пацієнта, його конституціональні особливості, активність, вираз обличчя, артикуляцію, колір склер та видимої поверхні шкіри (при деяких захворюваннях СОПР, що супроводжуються змінами на шкірі, потрібно оглянути всю поверхню тіла).
Для огляду СОПР необхідно усадовити обстежуваного так, щоб джерело світла знаходилося перед ним. Найдоцільніше при огляді СОПР (особливо це стосується лікаря-початківця, який ще не має досвіду обстеження хворих із захворюваннями СОПР) використовувати денне освітлення. Це дає змогу безпомилково виявити елементи ураження, передусім такі, як зміни забарвлення CO.Слід зауважити, що огляду підлягають усі відділи СОПР, незалежно від ділянки ураження або завбачуваного діагнозу.
29
Огляд СОГТР починають з червоної кайми губ. Зміни контурів і забарвлення червоної кайми часто свідчать про захворювання внутрішніх органів. Необхідно звернути увагу на стан кутів губ, бо саме тут можуть локалізуватися тріщини, ороговіння CO.Часом на поверхні червоної кайми губ трапляються білі або жовтувато-біпі вкраплення розміром з манну крупинку чи просяне зерно — це сальні залози, або залози Фордайса. Лікарю слід знати, що це є не патологією, а особливістю ембріогенезу, хоча у хворих на себорею кількість цих сальних залоз збільшена.
Далі оглядають вестибулярну частину СОПР — присінок ротової порожнини. Для цього хворим пропонують розслабити губи при зімкнутих щелепах і стоматологічним дзеркалом почергово піднімають верхню губу, опускають нижню, відводять щоки, послідовно і ретельно оглядаючи їх
На внутрішній поверхні губи виявляється горбкуватість, зумовлена маленькими слинними залозами, які знаходяться в підслизовій основі. На такій поверхні можна бачити крапчасті отвори — вивідні протоки цих залоз, з яких, якщо утримувати губи у відведеному положенні, можуть виділятися краплини секрету. При масажуванні поверхні шкіри в ділянці привушної залози в нормі з отвору протоки повинна виділятися слина. У разі запалення залози або закупорення протоки слина не виділяється або виділяється рідина з домішкою гною.
Оглядаючи присінок ротової порожнини, звертають увагу на забарвлення та зволоженість CO.По лінії змикання зубів на CO щік можна виявити такі самі, як і на поверхні червоної кайми губ, вкраплення — сальні залози. Наявність їх, а також сосочків вивідних проток привушних слинних залоз, що знаходяться на рівні67 | 67зубів, не є патологією.
У дистальних відділах щік крім сальних залоз трапляються ще ацинозні залози. Особливо велика залоза розташована навпроти 8 | 8зубів. Тут же по перехідній складці, в основному біля S_1_Sзубів, у місці переходу COна ясна, досить часто рельєфно просвічують поверхневі вени, які помилково можна прийняти за патологічні утворення.
Оглянувши присінок ротової порожнини, переходять до подальшого обстеження СОПР її оглядають, допомагаючи шпателем чи ротовим дзеркалом, у певній послідовності: ясна, тверде і м'яке піднебіння, язик, дно ротової порожнини. Слід при цьому звернути увагу на стан зубів, дна ротової порожнини, зубних протезів.
При огляді окремих частин СОПР голову пацієнта слід фіксувати у певному положенні. Так, для огляду СОПР верхньої щелепи та піднебіння хворий має дещо відкинути голову назад, а крісло треба підняти, щоб лікар не згинався під час проведення обстеження. Для детальнішого огляду інколи використовують лупу.
ЗО
При обстеженні щік, язика, під'язикової зони, дна ротової порожнини хворого слід усадовити нижче, щоб він не відкидав голову; іноді його просять дещо опустити підборіддя.
Здорові ділянки COмають забарвлення різних відтінків — від блідого до червоного, що пояснюється особливостями її будови. Так, COтвердого піднебіння привертає увагу значною блідістю, ущільненістю, відсутністю рухливості й своєрідним рельєфом. Біля фронтальної групи зубів рельєф її утворений симетричними трансверзально розміщеними складками. У людей похилого віку або при користуванні знімними протезами ці складки згладжуються Біля1 | 1зубів по серединній лінії розміщується грушоподібної форми сосочок (papilla incisiva),розміри якого можуть бути різними. Далі від сосочка вздовж серединного шва твердого піднебіння може траплятися досить значний за розміром валикоподібний виступ (torus palatini). Так само як і різцевий сосочок, це варіант норми, хоча при значних розмірах ці виступи частіше травмуються їжею і можуть мати елементи ураження з порушенням цілісності CO.
У дистальних відділах у товщі COтвердого піднебіння на межі з м'яким закладені численні залози, вивідні протоки яких відкриваються у вигляді крапчастих отворів на CO.За наявності горбкуватого висипу на твердому піднебінні лікар має ретельно провести диференціальну діагностику, оскільки подібні ознаки спостерігаються у хворих на горбкуватий сифіліс або вовчак твердого піднебіння.
Особливо інформативним є обстеження COм'якого піднебіння. Так, у хворих з патологією гепатобіліарної системи вона має жовтаве забарвлення різного ступеня інтенсивності; у стані хронічного запалення, а також в осіб, що курять, вона на-сичено-червона; при вадах серця — синювата.
Важливу інформацію дає огляд язика. Спинка його має рожеве забарвлення з матовим відтінком, ворсинчаста, бо утворена різними групами сосочків. Залежно від довжини ниткоподібних сосочків язик може здаватися обкладеним. Цей «наліт» змінюється протягом дня: вранці він більший, а після споживання їжі та на кінець дня меншає. Якщо ж на поверхні язика збирається справжній наліт, то це є ознакою запального процесу.
Нальоти можуть з'являтися на спинці язика, його корені, бічних поверхнях і навіть на кінчику. Наліт утворюється внаслідок інтенсивного злущування епітелію та взаємодії його з продуктами життєдіяльності мікроорганізмів, ротовим слизом, лейкоцитами, рештками їжі. Поява нальоту на одному боці язика пов'язана з обмеженою рухливістю цієї ділянки через наявність ерозій, виразок CO,розвиток невралгії трійчастого нерва або геміплегії тощо
Коренева частина язика не має сосочків і відмежована від сосочкової зони особливою групою сосочків (papilla circumvallatae),розташованих у вигляді римської цифри V, на
31
вершині кута якої знаходиться сліпий отвір. Ця зона, що багата на лімфатичні утворення та численні крипти, отримала назву язикового мигдалика.
Лімфатичний апарат язика збільшується при запальних процесах ротової порожнини і глотки, а також при змінах у лімфатичній системі організму.
На бічних поверхнях язика, біля кореня, видні венозні сплетення, які іноді нагадують листки. Ці сплетення можуть бути прийняті за прояв патології.
COнижньої поверхні язика переходить у його вуздечку і в епітеліальний покрив дна ротової порожнини. З обох боків вуздечки є дві складки, під якими знаходяться під'язикові залози;
дещо збокувід них — так зване під'язиковем'ясце, в якому розташованівивідні протоки і отворипід'язикових та підщелепнихслиннихзалоз.
Слідпам'ятати, що за наявності на СОПРвиразок або інших елементів ураження, які порушуютьїї цілісність, огляд має бути дуже обережним, неквапливим. Нетреба примушувати хворогонадмірно широко відкривати рот, боце завдасть йому болю або зумовить появу тріщин і кровотечу,а напружені м'язи щік завадять обстежити CO щік, особливо ретро моляр ногопростору.
Значно полегшує огляд СОПРвикористання ротового дзеркала абошпателя, якими лікарвідводить у бік м'які тканини губ, щік, язика. Інколи за наявності виразок,фістул чи горбків з метою уточнення їх глибини,характеру країв, а також виявлення розпаду використовують тонкіґудзикові зонди (колючіінструменти травмують СОПР). Шпателемабо пінцетом зручно знімати із СОПР нашарування. У разівиявлення порожнинних елементів (пухирці, пухирі або решткипухирів) за допомогою пінцета визначають наявність чивідсутність симптомуНікольського.
Послідовно оглядаючи СОПР, лікар може розпізнати відхилення в стані CO:зміну її забарвлення або рельєфу, нашарування чи скупчення рідини, розростання COабо різні її дефекти. Інколи навіть поверхневий огляд може дати цінну інформацію. Наприклад, лікар звернув увагу на те, що на зубах однієї половини щелепи скупчений зубний наліт, тоді як з протилежного боку зуби чисті. Отже, з якоїсь причини хворий вимушений не користуватися тією ділянкою, внаслідок чого порушилося самоочищення. Детальніший огляд допоможе виявити ерозію або виразку язика, щоки або ясенного краю, що примушує хворого «берегти» цей бік.
Виявивши змінизабарвлення, блиску,характеру поверхніCO,слід провести додатковеобстеження з метою визначення розташування елементів ураженнята його протяжності. Так,сифілісу властиве переважно фокуснерозміщення елементівураження,туберкульозу — зливне. Вовчаклокалізується головним чином на червоній каймі губта внутрішній поверхні щік у
32
ділянці молярів. Висип червоного плескатого лишаю має вигляд полігональних зроговілих папул, звичайно розміщених симетрично у ретромолярних ділянках.
Треба взяти за правило: при патології СОПР не забувати обстежити зовнішню поверхню шкіри, де можливі ідентичні або типові для даного захворювання елементи ураження (наприклад, «кокарди» при багатоформній ексудативній еритемі).
Визначаючи характер новоутворень абокраїв виразок, часто вдаються допальпації, тобтопальцем, захищеним гумовою рукавичкою,натискають на елемент ураження. У разі неясності отриманих даних кориснопровести порівняльну пальпацію на симетричному боці. Підчас пальпації новоутворень,крім консистенції, слід уточнити глибинуїх залягання, рухомість, характерзв'язку з оточуючими тканинами. При пальпаторному обстеженні виразоквизначають твердість виразкового краю, наявність запального інфільтрату в самому осередку, болісності, кровоточивості, характер інфільтрації прилеглих до виразки тканин. З'ясовуютьвластивості дна виразки (тверде воно чи м'яке, глибокечи плоске, рівне чи горбкувате), країв виразки (рівні, чіткі, підриті чи підняті, ущільнені чи м'які). Крім того, визначають її колір (сіруватий або червонуватий), характер виділень (серозні, фібринозні, гнійні; рясні чи незначні).
Іноді дані пальпації не досить інформативні, в такому разі схему обстеженнядоповнюють пункцією, передусім при обмеженихскупченнях ексудату. Пункцію здійснюють за допомогою тонкоготроакара аботовстої голки. COзнеболюють аплікаційним анестетиком. Прокол СОПР роблять у місці найбільшого випинання її. Цей метод застосовують з метою виявленнякісти, гематоми, гемангіоми або лімфангіоми.
Обстеження лімфатичних вузлів має значення для клінічної оцінки запальних та бластоматозних процесів. Оскільки окремі ділянки CO,м'яких тканин та кістки щелеп відводять лімфув певні групи лімфовузлів, то важливо знати і пам'ятати ці зв'язки. А саме: губи пов'язані з підщелепними лімфовузлами, за винятком середньої частини нижньої губи, яка відводить лімфу спочатку в підборідні лімфовузли, а вже по них лімфа надходить у підщелепні лімфовузли. Сюди ж надходить лімфаз дна ротової порожнини. Ділянка щік пов'язана з цими вузлами безпосередньо, а також через поверхневі лімфовузли обличчя. З дистальних відділів ясен нижньої щелепи лімфа відводиться у підщелепні й глибокі шийні лімфовузли; з фронтальної частини ясен — у підборідні лімфовузли. З ясен верхньої щелепи лімфа потрапляє тільки у глибокі шийні лімфовузли; з язика — в язикові, а також безпосередньо у верхні глибокі шийні лімфовузли. Піднебіння пов'язане безпосередньо з глибокими лімфовузлами обличчя.
Щоб про пальпувати підборідні та підщелепні лімфовузли, лікарю слід стати збоку і трохи позаду від хворого і попросити
33
ного розслабити м'язи шиї — трохи нахилити голову вперед. Кінчиками трьох пальців обох рук лікар проникає справа і зліва в підщелепну ділянку, притискуючи м'які тканини до внутрішньої поверхні щелепи. Великі пальці при цьому спираються на горизонтальні гілки нижньої щелепи, фіксуючи голову.
Підщелепні лімфовузли пальпуються вздовж внутрішнього краю нижньої щелепи. Спереду підщелепної слинної залози виявляються дві групи лімфовузлів: група А — спереду зовнішньої щелепної артерії, група В — поза нею. За слинною залозою знаходиться підщелепна група лімфовузлів С.
Підборідні лімфовузли розміщені по середній лінії між підборідно-під'язиковими м'язами. Лімфовузли обличчя розташовані переважно на щічному м'язі, шийні лімфовузли — уздовж внутрішньої яремної вени.
Спеціальні методи обстеження СОПР
Діаскопія.Метод дає можливість визначити характер еритеми й уточнити деталі елементів ураження. Обстеження полягає у натискуванні скляною пластинкою на елементи ураження. При цьому поблідніння плям червоного кольору свідчить про їх запальний характер, геморагічні плями при діаскопії забарвлення не змінюють і не зникають. Жовтавий відтінок плям засвідчує існування ексудації; наявність горбків, що маскуються еритемою (у хворих на туберкульоз), при діаскопії проявляється специфічною картиною «яблучного желе».
Проба Шіллера—Писарєвавиявляє ступінь запального процесу. Її застосовують для контролю ефективності протизапальної терапії, а також ступеня зроговіння епітелію. Проба грунтується на властивості вітального забарвлювання глікогену в клітинах епітелію.
Методика. На обстежувану поверхню CO на 1 хв накладають тампон, змочений розчином Люголя (розчин йоду у водному розчині калію йодиду). Здорова CO має солом'яно-жовтий колір (негативна проба), за наявності запального процесу — світло-коричневий (слаб-копозитивна проба) або темно-бурий (позитивна проба).
Стоматоскопія— візуальне обстеження ураженої COза допомогою спеціального приладу — фотодіаскопа люмінесцентного, який збільшує обстежувану зону у 20—30 разів. При огляді можна використовувати вітальні барвники (розчин Люголя, гематоксилін чи толуїдиновий синій), у такому разі цей метод називають розширеною стоматоскопією.
Методи вітального забарвлювання грунтуються на властивості клітин інтенсивно сприймати барвники. Для цього розчин барвника на 2—3 хв наносять на СОПР. Так, при використанні гематоксиліну атиповий епітелій забарвлюється в темно-фіолетовий, а нормальний — у блідо-фіолетовий колір. Більша
34
інтенсивність забарвлення клітин при раку пояснюється збільшеною кількістю ядерної субстанції й гіперхромністю ядер. При зроговінні ці зони СОПР бідні на клітини, що мають ядра;
при цьому виявляється ефект негативності забарвлювання (клітини не забарвлюються).
Методика використання толуїдинового синього ідентична методиці застосування гематоксиліну. Різниця є лише у відтінку забарвлення: атиповий епітелій забарвлюється у темно-синій колір, нормальний — у блідо-синій. До речі, забарвлювання толуїдиновим синім дає чіткішу картину, ніж забарвлювання гематоксиліном.
Стоматоскопія дає змогу конкретизувати клінічний діагноз ще у ранніх стадіях розвитку патологічного процесу, тому доцільно проводити її за наявності навіть незначних змін епітелію СОПР.
У процесі стоматоскопі'!' можливо документувати осередки ураження COза допомогою фотодіаскопа, фіксуючи їх на фотоплівці (фотостоматоскопія). Використовуючи фотодіаскоп або спеціальний прилад ОЛД-14, можна провести люмінесцентнедослідження(ЛД), яке грунтується на властивості тканин та їх клітинних елементів під дією ультрафіолетових променів (промені Вуда) змінювати свій колір — флуоресціювати. Флуоресценція власних речовин тканини називається первинною. Вторинна флуоресценція виникає під дією флуоресціюючих речовин (флуоресцеїн, флуорохром, еозин, рибофлавін, тетрациклін та ін.).
ЛД дозволяє одержати докладнішу інформацію про зону ураження COі допомагає в діагностиці, особливо при захворюваннях, що супроводжуються зроговінням епітелію. Здорова CO відсвічує блідо-синювато-фіолетовим кольором, кератоз дає середньої інтенсивності свічення з тьмяним жовтим відтінком, гіперкератоз — з голубувато-фіолетовим; запалення CO —інтенсивне синюшно-фіолетове забарвлення. Ерозії та виразки проявляються темно-коричневими або чорними плямами, що пояснюється відсутністю у крові флуоресцентних властивостей. Плями червоного вовчака, навіть погано помітні візуально, характеризуються білосніжно-голубуватим чи сніжно-білим свіченням. Дно ракової виразки дає коричнево-оранжеве свічення;
туберкульозні та сифілітичні виразки — темно-фіолетове. Зони застійної гіперемії червоної кайми губ набувають темно-фіолетового відтінку, серозно-кров'янисті кірочки — жовтаво-коричневого.
Визначення електричних потенціалів у порожнині рота.Сим-птомокомплексом, який розвивається при контакті м'яких тканин COіз стоматологічними металами та їх включеннями в умовах зсуву рН ротової порожнини у кислий бік, спричинюється виникнення гальванічного струму, що надалі зумовлює алергізацію тканин, місцеву подразливу дію. Якщо у порожнині
?* 35
рота є різнойменні метали, то в ній виникають електричні потенціали, які бувають позитивні й негативні. Щоб їх виявити. вимірюють величину мікрострумів між металевими парами або між металевими включеннями і здоровими ділянками CO.Для цього платинові електроди мікрогальванометра прикладають почергово до деталей протезів з різних металів. При цьому необхідно визначити рН слини (електроліт) з допомогою рН-метра або спеціальних лакмусових папірців, оскільки зсувом рН у кислий бік підтримується виникнення гальванічних струмів. Величина електропотенціалів у ротовій порожнині, де немає металевих включень, дорівнює 2—5 мкВ; за наявності золота — +20 ... +50 мкВ; нержавіючої сталі — —20 ... —120 мкВ; золота-сталі—амальгами — 500 мкВ.
Лабораторні методи обстеження
Таблиця Ї.
Показники гемограми периферичної крові
Показники
Значення в
одиницях СІ
Еритроцити
у жінок
3,8-4,5 Ю'Ул
у чоловіків
4,5-5,0 Ю'Ул
Гемоглобін
у жінок
120—140 г/л
у чоловіків
130—160 г/л
Кольоровий
показник
0.9-1,1
Лейкоцити
4,0-9,0 ІО'/л
паличкоядерні
1-6 %
сегментоядерні
47—72 % (66 %)
Еозинофіли
0,5-5 %
Базофіли
0-1 %
Моноцити
4-10%
Лімфоцити
19-37 %
ШОЕ
2—10 мм/год
Ретикулоцити
0.8-1,0 %
Тромбоцити
200,0-300,0 Ю'/л
Час зсідання
крові: початок — 1 хв 35 с — 2 хв,
закінчення — 2 хв 50 с — 4 хв. Час
кровотечі — 3 хв
Залежновід характеру ураження COзастосовують загал ь-ноклінічні (клінічний аналіз крові,сечі) та спеціальні методидослідження:морфологічні (цитологічнедослідження, біопсія),мікробіологічні(бактеріологічнедослідження,бактеріоскопія),гісто-,цитохімічні, імунологічні, серологічні, функціональні та інші методи.
Загальне клінічне дослідження кровіє важливим допоміжним методом обстеження,якогопотребує кожен хворий зпатологією СОПР(табл.1).
Безумовно необхідно досліджувати кров хворих з виразково-некротичними ураженнями СОПР та проявами геморагічного діатезу, а також при
36
підозрі на захворювання крові.Аналіз крові дає змогу уточнити характер захворювання СОПР, виявити його можливий зв'язок з патологією органів кровотворення. Так,при деяких захворюванняхзапального характеру згострим перебігом кількість лейкоцитів, а такожвідсоток нейтрофільних гранулоцитів, лімфоцитів вищі від норми, значно зменшена кількість моноцитів та еозинофілів (ацидофільнихгранулоцитів); швидкість осідання еритроцитів (ШОЕ)збільшена. У разі розвитку деяких хронічних захворювань та інтоксикації гемограма може мало змінюватися або,навпаки, характеризуватися значним зменшенням кількості еритроцитів, зниженням вмісту гемоглобіну, зміщеннямлейкоцитарної формули вліво, збільшенням ШОЕ. Неспецифічними тестами алергізації організму є такі: еозино-філія, тромбопенія, лейкопенія, лімфоцитоз. Значне зменшення кількості еритроцитів, зміна їх форми, зниження рівня гемоглобіну в них є типовимиознаками анемії.
Так званийпатологічний лейкоцитоз як захисна реакція має місце при запальнихпроцесах та виразково-некротичнихураженнях СОПР, різнихпроявах алергії тощо.
Лейкопенія може спостерігатися і у здорових людей (короткочасно після перегрівання, тяжкої фізичної праці), проте насамперед її слід розцінювати як ознаку серйозних порушень в організмі.
Лімфоцити відіфають велику роль у виробленні імунітету. Вони фіксують токсини і беруть участь в утворенні антитіл (можуть перетворюватися на так звані плазматичні клітини, які виробляють у-глобулін). Виявивши ті або інші зміни лімфоцитів, лікар не тільки може вірно оцінити розвиток захворювання, а й виробити тактику лікування.
Еозинофіліярозвивається при підвищенні рівня гістаміну в крові й має місце при алергізації організму, імунних та автоімунних захворюваннях, глистяній інвазії, гістіоцитозі Х тощо.
Тромбоцити відіграють важливу роль у спиненні кровотечі. В разі руйнування їх унаслідок підвищеної чутливості до деяких лікарських препаратів, при отруєннях певними хімічними сполуками тощо може розвинутися тромбоцитопенія. Проте не слід забувати про можливість фізіологічної тромбоцитопенії (під час сну, в період менструації). Визначення стану тромбоцитів при деяких захворюваннях буває вирішальним у діагностиці, особливо це стосується геморагічних синдромів.
Біохімічнедослідження кровіздійснюють з метою визначення протеїн о грами, концентрації протеїнів, електролітів у сироватці крові, вмісту вітамінів та ін.
Білки крові. Концентрація протеїнів у плазмі кровімає важливе діагностичне значення, оскільки за цим показником можна робити висновок про ступінь тяжкості захворювання. Так,якщо в нормі кількість білка в сироватці крові людини
37
становить 5—7,5 г/100 мл, то, наприклад, при пухирчатці вона знижується до 4,9 і навіть до 3,6 г/100 мл сироватки.
Протеїнограма дає змогу оцінити стан реактивності організму й зробити прогностичні висновки. Протеїнограму периферичної крові одержують за допомогою електрофорезу на гелі або папері (табл. 2).
Таблиця 2.Показники альбумінів і глобулінів у здорових людей
|
Альбуміни, Ж |
Глобуліни, % | |||
|
|
ttl |
Ct2 |
P |
Y |
|
61.2 ± 1,2 |
4,2 ± 0,36 |
9,2 ± 0,51 |
14,1 ± 1,4 |
15,1 ± 1,02 |
Підвищений рівень Р- і у-глобулінів є неспецифічним тестом діагностики алергічних станів.
Під час загострення запального процесу в СОПР кількість a,-, a;-і у-глобулінів зростає, а відсоток альбумінів помітно зменшується. При хронічних захворюваннях СОПР рівень альбумінів знижується незначно, кількість глобулінів збільшується за рахунок фракцій сії та у; фракції а; і р змінюються мало.
У клініці інколи виникає потреба у визначенні вмісту фібриногену. У хворих із запальними захворюваннями кількість фібриногену в плазмі крові збільшується і може досягати 58 мг/100 мл плазми крові при 29 мг/100 мл у здорових осіб.
При захворюваннях, що спричинюються порушенням вітамінного балансу, використовують методи визначення вмісту вітамінів у крові з метою остаточного з'ясування характеру гіповітамінозу, а також для контролю за ефективністю вітамінотерапії. В нормі у крові міститься 60—70 мг% вітаміну А, 0,9—1 мг% вітаміну С, 0,6—0,9 мг% вітаміну Е, 0,5 Мг% вітаміну К.
Пробу Роттера і «язикову» пробу застосовують для виявлення насиченості організму вітаміном С. При постановці проби Роттера0,1 мл 0,0025 N свіжого розчину барвника Тільманса вводять внутрішньошкірно на внутрішньому боці передпліччя, час знебарвлення розчину в разі достатньої насиченості організму вітаміном С не перевищує 10 хв.Язикова проба:на висушену поверхню спинки язика ін'єкційною голкою (діаметр 0,2 мм) із шприца наносять одну краплину індикатора — 0,06 % розчину натрієвої солі 2,6-дихлорфеноліндофенолу (барвник Тільманса), що відновлюється аскорбіновою кислотою при кімнатній температурі, знебарвлюючи при цьому індикатор. Час знебарвлення розчину, більший ніж 16—20 с, свідчить про дефіцит аскорбінової кислоти.
Визначення електролітів крові. У здорових людей концентрація натрію в сироватці крові становить 140 мекв/л, хлоридів — 120 мекв/л, кальцію — 5 мекв/л, калію — 4,5 мекв/л. Ступінь змін концентрації електролітів часто корелює з тяжкістю захворювання. Особливе діагностичне й прогностичне
38
значення ці показники мають при пухирчатці, коли кількість натрію, хлоридів, кальцію зменшується, а рівень калію може збільшуватися до 10—12,7 мекв/л.
Моноцитограма — тест, за яким можна визначити функціональний стан мезенхіми (метод диференційованого підрахунку різних форм моноцитів периферичної крові та визначення їх відсоткового співвідношення. У нормі відсоткове співвідношення різних груп диференційованих моноцитів таке:
промоноцити — 20—28 %, власне моноцити — 26—32 %, по-ліморфноядерні моноцити — 42—52 %. Зміна його у бік зростання рівня поліморфноядерних клітин свідчить про зниження захисної реакції організму.
Дослідження сечіпроводять при запальних процесах COта патології пародонта (з метою виявлення захворювання нирок), а також для визначення рівня глюкози в сечі й своєчасної діагностики цукрового діабету (в разі сухості в порожнині рота).
Цитологічні дослідженняє різновидом морфологічного методу. За їх допомогою вивчають клітинний склад елементів ураження COпри різних її патологічних станах. Простота одержання і доступність матеріалу, можливість без обмежень повторювати дослідження дають підставу застосовувати цитологічні дослідження як діагностичні з метою виявлення етіологічного чинника захворювання, а також для об'єктивної оцінки реактивності організму хворого, перебігу хвороби в jw-наміці й ефективності проведеного лікування. Методи клінічної цитологічної діагностики добре зарекомендували себе в стоматології при розпізнаванні онкологічних захворювань, виразково-некротичного стоматиту, пухирчатки, простого герпесу тощо.
Цитологічні препарати готують методом вщбитка або пере-відбитка (коли елементи ураження COзнаходяться в місцях, недоступних до одержання прямого відбитка) виразкової поверхні. Якщо одержати відбиток чи мазок неможливо, то препарат отримують із осаду ротової рідини.
При вивченні препаратів виявляють такі клітинні елементи' клітини гематогенного походження — нейтрофільні гранулоцити, еозинофіли (ацидофільні гранулоцити), лімфоцити та ін ;
клітини гістогенного походження — фібробласти, гістіоцити (осілі макрофаги), плазмоцити тощо; клітини епітелію — зроговілі, схильні до зроговіння, атипові, акантолітичні (клітини Тцанка); специфічні клітини — типу Лангганса, епітеліоїдні, «монструозні», клітини герпесу. Крім того, визначають мікроорганізми — коки, веретеноподібні бактерії, спірохети, гриби. Оцінка клітинного складу ексудату дає змогу скласти уявлення про захисні реакції CO.При цьому визначають якісне й кількісне співвщношення нейтрофільних гранулоцитів, активність фагоцитозу. Важливою для діагностики є кількість наявних у препаратах лімфоцитів, вільних макрофагів, епітеліальних та плазматичних клітин.
39
Як додатковий тест можна використати флуоресцентну цитодіагностику. З цією метою цитологічний препарат обробляють флуоресцентними барвниками і досліджують під флуоресцентним мікроскопом. При цьому у клітинах здорових зон CO цитоплазма флуоресціює зеленими (темно-зеленими) відтінками, її ядро — світло-зеленим кольором з переходом до жовтавого.
Індекскератинізації (ІК) виявляє ступінь кератинізації (зроговіння) та характеризує бар'єрну функцію CO.Для одержання ІК обчислюють загальну кількість епітеліальних клітин у полі зору мікроскопа, потім кількість виявлених зроговілих клітин множать на 100 і ділять на їх загальне число. Зниження ІК у процесі динамічного обстеження свідчить про спад захисної функції CO.
Мікробіологічне дослідження дає змогу уточнитипричину захворювання,виявити видінфекції, встановитиїї вірулентність і чутливість до антибіотиків та інших протимікробнихпрепаратів
Примікробіологічному дослідженні необхідно дотримуватись певнихправил. До взяттяматеріалу не можна вживатижодних лікарських засобів, полоскатирот абочистити зуби. Безпосередньо перед взяттямматеріалу слід промити рот теплоюводою, очистити поверхню виразкистерильним марлевимтампоном,після чого взяти матеріалз глибини виразки і терміновонаправити в лабораторію.Матеріал берутьстерильнимищільно згорнутими з ватикульками діаметром2—5 ммабомікробіологічноюпетлею. Висівають його наспеціальні живильні середовища в пробірки абона чашки Петрі.
Бактеріоскопічне дослідженняматеріалу (виявлення мікроорганізмів), одержаного зповерхні виразок,ерозій та інших елементів ураження СОПР,здійснюють з метою виявленнязбудників деяких захворювань і специфічнихінфекцій (туберкульоз, сифіліс, гонорея, актиномікоз,кандидоз, лепра). У лабораторній практиці проводятьмікроскопію як нативних (свіжих, необроблених), так і фіксованих препаратів. Останнючасто застосовуютьдля діагностикипатології, зумовленої дріжджеподібним грибом роду Candida.Матеріал для дослідження (білі бляшки та сирнистийналіт) беруть прожареною й охолодженою платиновоюпетлею або стерильним зуболікарським шпателем уранці, обов'язководо приймання їжі тачищення зубів. Поодинокі дріжджовіклітини в препараті, навіть у стадії брунькування, не маютьдіагностичного значення,оскількияк сапрофіт гриброду Candidaтрапляється у 60 % здорових людей Пропатологію свідчать виявлення значноїкількості елементівгриба і значне його брунькування,наявністьміцелію абопсевдоміцелію.
Виявленняблідої тре по не ми (мікроскопія втемному полі) уматеріалі первинної сифіломи або впунктаті лімфатичного вузла при первинному сифілісіта в папулах і ерозіях— при вторинному слугує цілковитим підтвердженням діагнозу.
40
При виразково-некротичному стоматиті та ангіні Венсана в 100 % випадків виявляють симбіоз веретеноподібної палички та спірохети Венсана. Значно складніше при бактеріоскопічному дослідженні виявити паличку Коха.
Алергологічніметоди обстеження застосовують при підозрі на алергічне ураження СОПР.
В алергологічному анамнезізвертають увагу на обтяжену алергічними захворюваннямиспадковість, схильність хворого до алергії в минулому і в данийчас, уточнюють можливу причину алергічної реакціїта реальний алерген. З цією метою виявляють супутні захворювання,реакцію організму хворого на продукти харчування,рослини, запахи, лікарські засоби, побутові та промисловіхімічні речовини тощо.
Алергологічне обстеження проводять за допомогоюспецифічних та неспецифічних алергологічних тестів.
Неспецифічні алергологічні тести. До них відносятьеозинофілію і лейкопенію секрету в зоні запалення та периферичної крові, тромбоцитопенію і лейкопенію до агранулоцитозу; підвищення вмісту глобулінів, особливо фракції у, у сироватці крові. Вірогідність цих тестів досягає ЗО—40 %.
Специфічні алергологічні тести дозволяють виявити сенсибілізацію організму до певного алергену. До них належать шкірна та мукозна проби; клітинні тести — реакція леикоцитолізу, показник порушення нейтрофілів (ППН); реакція агломерації лейкоцитів (РАЛ), індекс тромбоцитів, реакція дегрануляції базофілів (базофільний тест, або тест Шеллі) та ін.
Середшкірних проб розрізняють аплікаційну, краплинну, скарифікаційну тавнутрішньошкірну проби, які застосовують з метоюзапобігання інтенсивним загальним реакціяманафілактичного характеру.
Аплікаційна проба.На оброблену спиртом чи спирто-ефіром внутрішню поверхню шкіри передпліччя накладають марлю, яка складена в декілька шарів у формі квадрата розміром 1 х 1 або 1,5 х 1,5см ізмочена розчином або екстрактом однієї чи кількох досліджуваних речовин. Марлевий згорток закривають целофаном або компресним папером і фіксують лейкопластирем. Результати проби знімають через 10—20 хв (при реакції негайної дії) та через 24—48 год (при реакції уповільненої дії) За наявності гіперемії, гіперемії" та інфільтрації, набряку й гіперемії, пухирів реакцію вважають позитивною. Надмірно позитивна реакція може супроводжуватися набряком, гіперемією, утворенням великого пухиря чи некрозом всієїповерхні дотикання алергену до шкіри.
Краплинна проба.На здорову поверхню шкіри наносять 1—2краплини розчину досліджуваної речовини в спирті або ізотонічному розчині натрію хлориду і дають йому висохнути. Результати краплинної проби оцінюють через 2, 4, 12 і 24 год.
41
Скарифікаційна проба. Розчин тест-препарату наносять на скарифіковану шкіру або роблять скарифікацію крізь краплину цього розчину, нанесеного на поверхню шкіри передпліччя. Реакція негайної дії проявляється через 1—20 хв і супроводжується свербінням, почервонінням, набряком; інколи виникає пухир, а при гіперчутливості елементи кропив'янки можуть з'явитися і на віддалених ділянках шкіри. З огляду на це у дуже чутливих пацієнтів скарифікаційну пробу проводять лише за наявності негативних результатів краплинної та аплікаційної проб.
Об'єктивнимтестом установлення алергії до металів є скарифікаційно-плівковий (Ю.П.Бородін,1976). На внутрішнюповерхню передпліччя наносять по 1краплині спиртових розчинів такихсолей: 0,5 % К;,Сг:,От, 5% NiCL;,5 % СО(МОз);. Після цьогона глибину епідермісуроблять по дві паралельніподряпинизавдовжки 10 мм на відстані 3—4 мм одна від одної.Коликраплини розчину висохнуть, їх покривають клеєм БФ-6. Оцінкуреакції проводять через24—48 год за 4-бальноюсистемою.
Алергію до металів можна також виявити за результатами аплікаційної проби на СОПР або за допомогою спеціального пристрою для визначення чутливості тканин до досліджуваних матеріалів (а.с. № 1526652). Експрес-діагностику алергії до металів можна провести з використанням явища магнітоядерного резонансу речовин.
Внутрішньошкірна проба. Внутрішньошкірновводять0,02—0,05мл стерильної досліджуваної речовини і на деякійвідстані(35—40 мм) — таку саму кількістьізотонічного розчину натріюхлориду. Через24—48 годвизначають реакцію шкіри, порівнюючиїї на місці введення досліджуваного розчину з контролем. Внутрішньошкірні пробидуже чутливі, проте їх не можна застосовуватидля діагностикиалергії" до мономеру пластмаси, компонентівзубних паст,помади та інших матеріалів,які використовуютьв ортопедичній стоматології та косметиці.
М у козні пробиставлять у випадку високої чутливостіСОПР. Прицьому алерген вміщують у присоску чи приставку, в глибині якоїколодієм приклеюютьшматочок матеріалу, насиченого розчиномдосліджуваної речовини. Присоску прикріплюють до нижньої губи таким чином, щобця речовина не мала з губою прямого контакту.
В осіб,що мають зуби, точнішийрезультат отримують у тому разі, колиалерген вміщують на пластинку (але це більшкропітка робота).Спочатку з каучуку абошелаку лабораторнимметодомвиготовляють пластинку зкламерами, за допомогоюякихвона тримається на зубах. Післяприпасування пластинкив порожнинірота наїї поверхні,зверненій до піднебіння, роблять дві лункидіаметром 25 мм і глибиною 2 мм. В одну з них вносятьподразник, в іншу — ізотонічний розчиннатрію хлориду. Пластинкутримають на піднебінні 12—48год. Протягом
42
цього часу хворий має утримуватисявід споживання рідкої їжі. Оцінка результатів: 1 — гіперемія(+); 2 — гіперемія з набряком (++); 3 — гіперемія з маленькими пухирцями(+++); 4 —зливні елементи(++++); 5 — некроз(+++++).
Клітинні тести. Реакціялейкоцитолізу грунтується на виявленні деформівноїдії бактеріальних алергенів на лейкоцити периферичної крові. Впробірку беруть 1 краплину цитрату іЗ краплини крові пацієнта(в лейкоцитах крові хворих на бактеріальнуалергію є «факторпереносу», або «алергізувальнийфактор», який спричинює деформацію лейкоцитів при дії на них специфічного алергену), додають 1 краплину алергену, обережно змішують і на 1год ставлятьу термостат при температурі 37 °С. Потімготують 3 тонких мазки крові, які забарвлюють за Паппенгеймом—Крюковим Підраховуютьпо 100 нейтро-фільних гранулоцитів у трьох мазках, виокремлюючи деформовані та зруйнованілейкоцити. Специфічний алерген деформує і руйнує понад 14 % нейтрофільних гранулоцитів, неспецифічна деформація не перевищує 10 %.
Оцінкаагломерації лейкоцитів зводиться до окремого підрахунку клітин, що утворюють групи не менш як з трьох лейкоцитів. Відсоток склеювання лейкоцитів є показникомступеня агломерації. Реакцію вважають позитивною, якщо різниця дослідного і контрольного показників не менша від ЗО %.
Реакція базофільнихгранулоцитів за Шеллігрунтується на їх властивості виділятигістамін у відповідьна дію алергену. Лейкоцитиу цій реакції використовують як клітини-індикатори. Реакціюзастосовують для діагностики медикаментозної алергії та полінозів(алергії до пилку рослин).
Засадою реакції дегрануляції тканинних базофілів сполучної тканини є властивість цих клітин виділяти чи фіксувати із зовнішнього середовища гістамін і концентрувати його в гранулах. При постановці реакції використовують сироватку крові обстежуваного хворого, перитонеальні тканинні базофіли щура, специфічний алерген рослинного чи продуктового походження, який підозрюється як фактор сенсибілізації, а також контрольний неспецифічний алерген.
Тест оцінюють за даними мікроскопії препарату (х 280), в якому проглядають 100 тканинних базофілів, що не контактують один з одним. Серед них виділяють нормальні й дегрануль-овані. Дегрануляція тканинних базофілів проявляється ослабленням забарвлення гранул, віднаходженням у цитоплазмі вакуоль із знебарвленою «короною*», розривом і «виходом» гранул. Клітини, цілком позбавлені забарвлення, мають вигляд медових стільників. Відсоток дегранульованих тканинних базофілів обчислюють, віднявши від кількості цих клітин у досліджуваному препараті найбільше число їх в одному з контрольних препаратів. Тест вважають позитивним, коли відсоток дегранульованих клітин перевищує 10.
43
Методи оцінкиімунологічного стану хворих із ураженням
СОПР. При деяких захворюваннях СОПР виникає потреба у проведенні імунологічного обстеження хворого Існуючі серологічні реакції використовуютьу разі підозри на специфічну інфекцію (реакції Вассермана, Кана та цитохолеві осадові— длядіагностики сифілісу;реакцію Райта — бруцельозу, лепромінову пробу — лепри).Слід враховувати, що при первинному сифілісі серологічні реакції стають позитивнимитільки через 2—3 тиж після виникнення твердого шанкеру. В третинному періоді вірогідність серологічнихреакцій становить50—75 % При вторинному сифілісі вони, як правило, позитивні,проте можливеі негативне значення реакції. Ось чому,запідозривши сифіліс, стоматолог повинен залучити до обстеження дермато венеролога Разом з тимнеобхідно пам'ятати, що реакціяВассермана можебутипозитивною при хронюсепсисі, гострих інфекційних захворюваннях,малярії, інфаркті міокарда, раці тощо; слабкопо-зитивною— у вагітних і навіть призапорах
У хворих із ураженням COнеспецифічна резистентність знижена відповідно до тяжкості їхнього стану — спостерігаються пригнічення функціональної активності сполучної тканини, зниження титру лізоциму, фагоцитарної активності лейкоцитів, комплементарної активності сироватки крові, пригнічення активності макрофагів, підвищення ушкодження ней-трофільних гранулоцитів, високі показники РАЛ Неспецифічними тестами алергізації організму є еозинофілія периферичної крові й тканин зони ураження, тромбопенія, лейкопенія, агранулоцитоз, зміни протеїнограми, реакція адсорбції мікроорганізмів
Внутрішньошкірна проба Р.Е.Кавецькогов модифікаціїС.М Базар новоївиявляє функціональний стан сполучної тканини. Грунтується на властивості тканинизатримувати індиферентні барвники.
В COнижньої губи вводять 0,1 мл 0,25 % стерильного розчинутрипанового чи метиленового синього Про розповсюдження барвникасудять за розміром плями, її'діаметр вимірюють у момент введення барвника і через 3 год Величина співвідношенняквадрата радіуса плями у момент введення барвника і квадрата радіуса через 3 год є коефіцієнтом проби Кавець-кого Внормі він дорівнює 5—7 Значення нижче від 5 свідчитьпро пригнічення,а понад 7 — пропідвищення реактивностіВеличини 1—2є свідченням повної ареактивності організму.
Лізоцим у слині виявляють за методом Лоурі, який грунтується на властивості слини розщеплювати полісахариди клітинної оболонки бактерій. Активність лізоциму визначають за допомогою нефелометричного методу за зміною мутності суспензії Micrococcus lisoideisі виражають у мікрограмах кристалічного лізоциму на 1 мг білка за ЗО хв інкубації при температурі 37 °С. Крім того, визначають його рівень у 1 мл слини.
44
Фагоцитарна активністьлейкоцитів віддзеркалює рівень захисту CO при різних їїстанах. Для установлення фагоцитарної активності використовуютьдвомільярдну суспензію убитої нагріванням добової культури стафілокока (штам209). Іі змішують з 0,1 мл цитратної крові хворого. Суміш інкубують у термостаті при температурі37 °Спротягом ЗО хв за 2 год, готують мазки, підраховують для обох експозицій інкубаціїчисло клітин, що захопилимікроорганізми, — фагоцитарний індекс (ФІ), а потім встановлюють індексзавершеності фагоцитозу (ІЗФ) за формулою:
![]()
Реакція адсорбції мікроорганізмів (РАМ) розроблена і рекомендована нами для оцінки опірності організму при різних захворюваннях як прогнозуючий фактор і як метод оцінки ефективності лікування. Грунтується на оцінці кількості мікроорганізмів, що адсорбовані на поверхні епітеліальних клітин. Методом зскрібання беруть мазок з видимо здорової поверхні CO, забарвлюють за Романовським, Паппенгеймом чи Лейшманом і вивчають співвідношення мікрофлори й клітин епітелію СОПР. У мазках підраховують кількість коків, які адсорбовані на поверхні епітеліальних клітин
Залежно від кількості мікроорганізмів, адсорбованих на поверхні клітин епітелію, їх поділяють на 4 групи: І — епітеліальні клітини, що не мають на своїй поверхні адсорбованих мікроорганізмів або мають лише поодинокі коки; П — адсорбція 5—25 коків; III — адсорбція 26—50 коків; IV — адсорбція 51 кока і більше на поверхні епітеліальної клітини (тип «мурашника»).
Розрахунокпроводять на 100 епітеліальних клітинах І і II групи — негативнаРАМ, III іIV — позитивна. При мікроскопії вкожному мазку визначають відсоток клітин з позитивною та негативною РАМ За відсотком позитивної РАМ визначають опірність організму: 70 % позитивної РАМ і вище — функціональний стан організму добрий, 31—69 % — задовільний, ЗО % і нижче — незадовільний.
Досить поширеним методом діагностики захворювань СОПР є гістологічне дослідження.
Біопсія — прижиттєве взяття тканин для мікроскопічного (гістологічного) дослідження. Біопсію головним чином проводять у складних випадках диференціальної діагностики захворювань СОПР (новоутворення, передракові захворювання СОПР, виразки, шо тривало не загоюються) При цьому, дотримуючись правил асептики й антисептики, під інфільтраційною чи провідниковою анестезією тканин ножицями, скальпелем чи спеціальним інструментом (голки різних конструкцій при пункційній біопсії та трепанодиссектори при дослідженні кісткової, хрящової та фіброзної тканини) видаляють найхарак-
45
тернішу частку ураження СОПР (шматочок тканини розміром 3—5 мм3з підслизовою основою та підлеглими тканинами) з частиною здорової CO.Рану зашивають. Біопсійний матеріал вносять у пробірку з фіксуючим розчином (найчастіше — 10 % нейтральним формаліном) і направляють у патогістологічну лабораторію для дослідження. При цьому обов'язково зазначають дату проведення біопсії, паспортні й анамнестичні дані пацієнта, результати об'єктивного обстеження та попередній діагноз.
Флуоресцентна біомікроскопія. Застосовують для діагностики передпухлинних захворювань та раку СОПР і губ.
Оскільки ознакипочатку малігнізації практично невловимі, то необхідні додатковіметоди дослідження, якіпередуютьбіопсії. Особливо ціннимиє методи прижиттєвого мікроскопічногодослідження. Так,метод біомікроскопіїіз застосуванням толуїдинового синьоговикористовують для діагностики онкологічних захворювань СОПР та червоної каймигуб. Ще чутливішою з точкизору клінічноїдіагностики є люмінесцентнаметодикаприжиттєвого дослідження органів і тканин — контактна флуоресцентна біомікроскопія (КФБ)(Е.М.Брумберг,І.Я.Барський,1978).
Для КФБ використовуютьпристрій, якийзібраний з переоснащеної системи мікроскопа МБІ-1, люмінесцентногосвітильника01-28, комплекту дляконтактної біомікроскопіїОЛК-2 та підставки для підборіддя. Використовуючиконтактний об'єктив ЛК25 х 0,75 з різними окулярами,одержуютьзбільшенняоб'єкта в 120—240 разів. Для цього досліджувануділянкуобробляють розчином акрид й новогооранжевого 1:1000 (цей флуорохром дає жовто-зелене світінняз ДНК іоранжеве —з РНК)і розглядають її в полізору мікроскопа.Глибина проглядання тканин — 32—40 мкм.Для дослідження поверхні із зроговінням її додатково обробляють нефлуоресціюючою олією, що підвищує прозорість рогового шаруі дає можливість судити про зміниу глибині тканин.
У нормі на червоній каймігуб при КФБвиявляють неоднорідне зеленувате світіння поверхневого шарубез'ядерних зроговілих клітин безчітких меж між ними. На COдобре виділяються круглі клітинні ядра, що світятьсяжовто-зеленим нафонізеленуватої цитоплазми. В ядрах видно хроматин. Розташування ядер водному шарі однорідне.Форма їх кругла, розміщені вонина деякій відстані одневід іншого, межі клітинвидно нечітко.
Дослідження функції слинних залозпроводять у нормі, а також пригіпо- чи гіперплазії, ксеростомії.Склад слини дуже різноманітний і лабільний. Призахворюваннях фізичні, хімічні та біохімічніпоказники її мають дуже велике діагностичне і прогностичнезначення (табл. 3). Під часдослідження визначають швидкість і кількість виділенняслини, головним чином натще або післяпробного сніданку. Слину збираютьу мірну про-
46
бірку. Якщокількість слини менша за ЗО мл/год (0,5 мл/хв) натще і 50мл/год (0,8 мл/хв) після пробного сніданку, тошвидкість секреції вважаютьзменшеною. Для стимуляціїслиновиділення застосовують 1 % розчинпілокарпіну (8 краплин усередину), лимонну кислоту (кристалик під язик), 1 см- парафіну (для жування). Про функціюмалих слинних залоз судять за кількістю цих залоз, щофункціонують на поверхні CO площею 4 см2 (у нормі їх близько20). Секреторну функцію цих залоз визначаютьза кількістю виділеного секрету, що всмоктується з цієї поверхніпромокальним папером.Кількість секрету, що виділяється однієюзалозою, дорівнює (1,85±0,7) • Ю^/хв. Її визначають за формулою:
а (маса папірця, насиченого секретом) — b (маса папірця до насичення) Р п (кількість функціонуючих залоз)
Таблиця 3. Кількісний і якісний склад змішаної слини
|
Показник |
Середнє значення |
Показник |
Середнє значення |
|
Кількість слини |
1400—1500 мл/добу |
Загальний азот |
242 мг/100 мл |
|
Швидкість виділення |
0,1—1,8 мл/хв |
Альбуміни |
7,6% |
|
Густина |
1,002-1,020 г/см3 |
Глобуліни:1 к |
11,1 % |
|
рН |
5,6—7,6 (6,75) | ||
|
В'язкість лри 38°С |
22-23 |
Р |
43,3 % |
|
Вода |
99,14—99,42 Ж |
Т |
18,1 % |
|
Щільні речовини |
0,58—0,86 % |
Лізоцим |
18,1 мг/100 мл |
|
Гази слини: 0, |
0,5-0,8 % |
Муцин |
270,0 мг/100 мл |
|
Кисла фосфатаза |
22,0—23,0 мг/мл | ||
|
СОз |
8,0—44,0 |
Лужна фосфатаза |
5,5—6,0 мг/мл |
РОЗДІЛ 4
Елементи ураження
слизової оболонки порожнини рота
Розвиток будь-якого захворювання СОПР
характеризується виникненням на її
поверхні своєрідних елементів ураження.
Спостережувані на шкірі й COвисипи складаються із окремих елементів,
які за їхніми проявами можна об'єднати
у декілька груп: І) зміна кольору
CO;2) зміна рельєфу поверхні; 3)
обмежене скупчення рідини;
4) нашарування на поверхні; 5) дефекти
CO.
Елементи ураження умовно поділяють на
первинні, що виникають на нез-міненій
CO,і вторинні, які є наслідком
трансформації чи ушкодження уже існуючих
елементів.
Утворення однакових первинних елементів
на COрозглядають як
моно-морфний, а різних — як поліморфний
висип.
Знання елементів висипу дає змогу
правильно орієнтуватися у численних
захворюваннях СОПР і губ. А спів-ставлення
клінічної картини місцевих змін зі
станом всього організму, з чинниками
довкілля, що несприятливо впливають
як на ділянку ураження, так і на організм
у цілому, дає можливість правильно
поставити діагноз.
До первинних елементів висипу відносять
пляму, вузлик (папулу), вузол, горбик,
гнояк (пустулу), кісту, пухир, пухирець.
Вторинними елементами вважають ерозію,
афту, виразку, тріщину, лусочку,
екскоріацію, кірку, рубець, ліхенізацію.
Мал. 15.
Пляма •запального
характеру на яснах (а), схематичне її
зображення (б):
І —
епітелій. 2 — власна пластинка
слизової оболонки. З
— розширені
судини
Первинні елементи ураження.Пляма
(macula) —зміна кольору СОПР на
обмеженій ділянці (мал. 15).
Залежно від причин утворення плям колір
їх буває різний. Пляма ніколи не виступає
над рівнем CO.тобто не
змінює її рельєфу. Розрізняють плями
судинні, пігментні і такі, що виникають
унаслідок відкладання на COбарвних речовин.
49
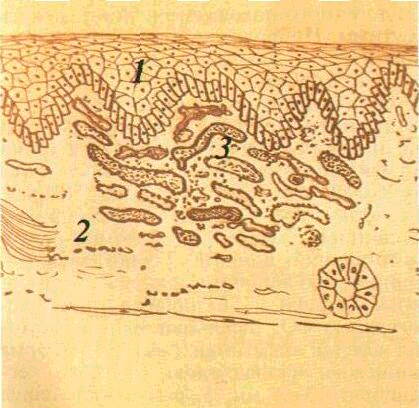
Судинні плями можуть бути наслідком тимчасового розши.-рення судин і запалення. Запальні плями мають забарвлення різних відтінків, частіше червоного, рідше синюватого кольору. При натискуванні на ці плями (діаскопії) вони зникають, а після припинення натискування з'являються знову.
Еритема — необмежене, без чітких контурів почервоніння CO.
Розеола — невеликі круглі еритеми діаметром від 1,5—2 до 10 мм, з обмеженими контурами. Спостерігаються при інфекційних захворюваннях (кір, скарлатина, тиф).
Геморагії — плями, виникнення яких спричинене порушенням цілості судинної стінки. Величина їх різна. Колір таких плям залежить від ступеня розкладання кров'яного пігменту й може бути червоним, синювато-червоним, зеленуватим, жовтим тощо. При діаскопії знебарвлювання геморагій не відбувається. З часом вони зникають безслідно.
Петехії — точкові крововиливи.
Екхімози — великі геморагії округлої або овальної форми.
Телеангіектазії — плями, які з'являються внаслідок стійкого незапального розширення судин або їх новоутворення. Вони формуються тонкими звивистими судинами, що анастомозують між собою. При діаскопії телеангіектазії трохи бліднуть.
Пігментні плями виникають у зв'язку з відкладанням в CO барвних речовин екзо- й ендогенного походження. Вони можуть бути природженими і набутими. Природжені пігментації називають невусами. Набуті пігментації мають ендокринне походження або розвиваються при інфекційних хворобах.
Екзогенна пігментація спричинюється проникненням у CO із зовнішнього середовища речовин, які її забарвлюють. Такими речовинами є виробничий пил, дим, хімічні речовини, зокрема лікарські засоби тощо. Пігментація в разі проникнення в організм важких металів і їх солей має чітко окреслену форму. Колір її залежить від виду металу. Так, колір плям, що спричинені ртуттю, — чорний, свинцем і вісмутом — темно-сірий, сполуками олова — синювато-чорний, цинком — сірий, міддю — зеленуватий, сріблом — чорний, або аспідний.
Папула, або вузлик (papula), —безпорожнинний елемент, що виступає над поверхнею CO.Інфільтрат папули знаходиться в сосочковому шарі власної пластинки (мал. 16). Форма папул може бути гострокінцевою, напівкруглою, круглою, кег-леподібною. Діаметр їх становить 3—4 мм. У разі злиття папул утворюються бляшки. При зворотному розвитку папула не залишає сліду.
Вузол (nodus) —обмежене значних розмірів ущільнення (від лісового горіха до курячого яйця), яке сягає підслизової основи (мал. 17). Утворення вузлів може бути наслідком запального процесу, доброякісного і злоякісного пухлинного росту, а також відкладення кальцію і холестерину в товщу тканин.
50
Мал. 16.
Вузлик (папула) на слизовій оболонці
шоки (о), схематичне його зображення
(б):
І —
епітелій. 2
— власна
пластинка слизової оболонки. З
— підвищення
епітелію
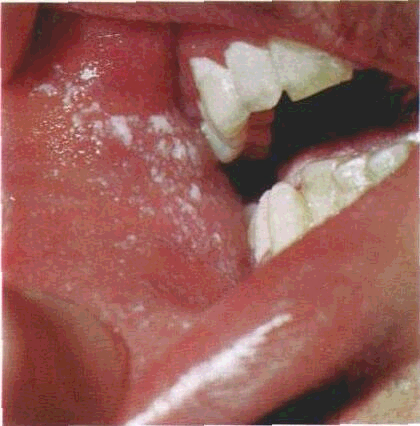
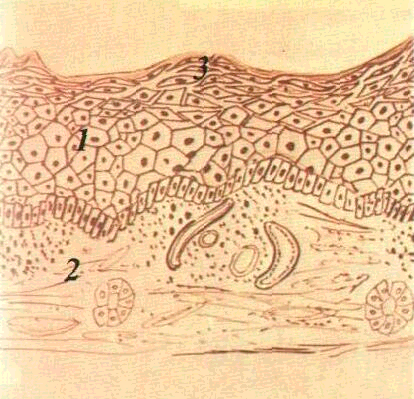
Запальні вузли, сформовані за рахунок неспецифічної і специфічної інфільтрації (при лепрі, скрофулодермі, сифілісі, туберкульозі), швидко збільшуються. Зворотний їх розвиток залежить від різновиду основного захворювання. Вони можуть розсмоктуватися, некротизуватися, розплавлятися з утворенням виразок, а надалі на їх місці — глибоких рубців.
51
Мал. 17.
Вузол на слизовій оболонці губи (а),
схематичне
його зображення (б):
І —
епітелій: 2
— власна
пластинка слизової оболонки: -? —
розростання тканин
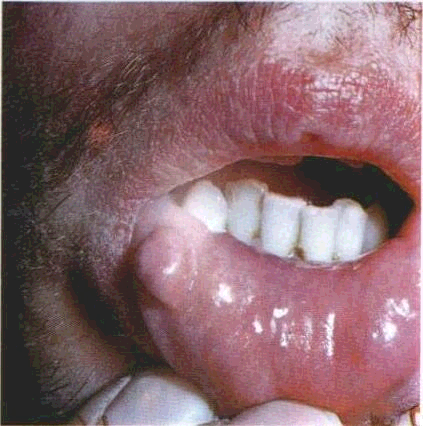
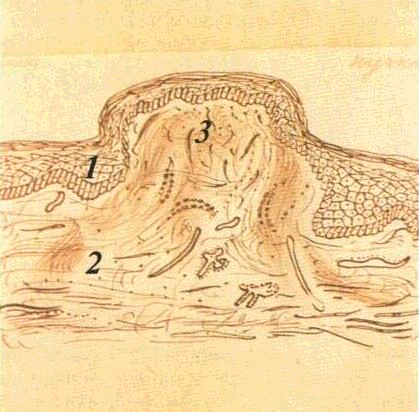
Горбик (tuberculum)— інфільтративний безпорожнинний елемент округлої форми, розміром до горошини, який виступає над рівнем CO(мал. 18). Інфільтрат захоплює всі шари CO. Особливістю горбика, який спочатку буває подібним до вузлика, є те, що центральна його частина, а іноді й увесь елемент, некро-тизується. Це призводить до утворення виразки, яка рубцюється
52
Мал. 18.
Горбик на слизовій оболонці верхньої
губи (а), схематичне його зображення
(б):
І —
епітелій: 2
— власна
пластинка слизової оболонки:
J — інфільтрат
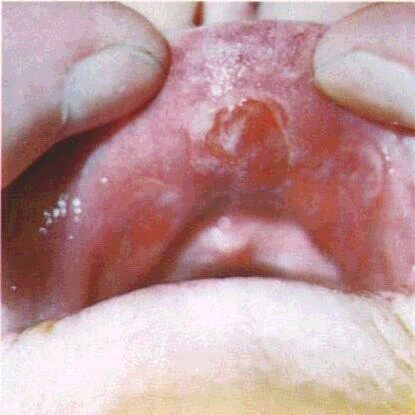
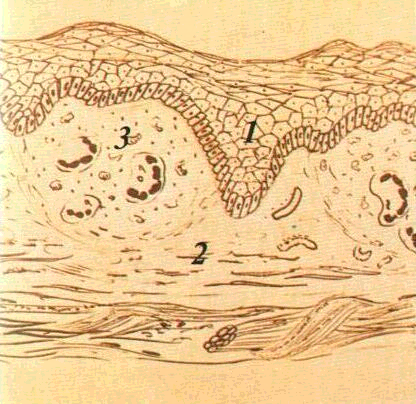
або розсмоктується без порушення цілості епітелію, з формуванням рубцевої атрофії. Горбики мають тенденцію до згрупування або злиття. Вони є первинними елементами при вовчаку, горбкуватому сифілісі, лепрі.
Пухирець (vesiculum) —порожнинний елемент розміром від просяного зерна до горошини, заповнений рідиною. Він
53
Мал. 19
Пухирець на нижній губі (а), схематичне
його зображення (б)
і —
епітечіи 2 —
власна
m стинка
счизової оболонки внутрішньоепіте
пальна рожнина

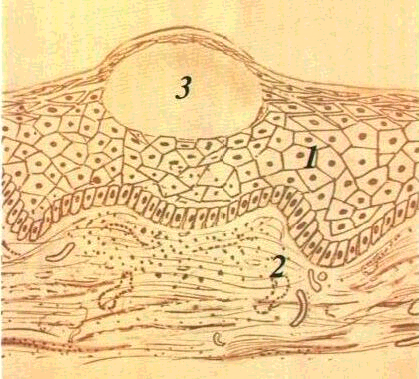
формується у шипуватому шарі епітелію, частіше має серозний, рідше геморагічний вміст (мал. 19) Висипання пухирців може спостерігатися як на незміненій, так і на гіперемійованій і набряклій основі Через те, що стінки пухирця утворені тонким шаром епітелію, його покришка швидко розривається з появою ерозії, по краях якої лишаються обривки пухирця При зворотному
54
Маї. 20
Пухир на сли зовіи обочонш язика (а),
схематичне його зображення (б)
І —
епітелій 2 —
власна та гинка сіизової оболонки
J
— пдепітеліальна
порожнина
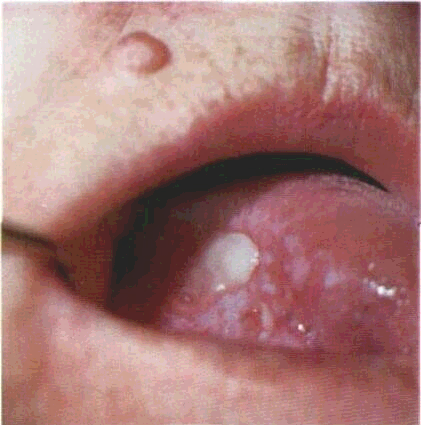

розвитку пухирець не залишає сліду Нерідко пухирці роз міщуються групами Формування пухирців відбувається внас лідок вакуольної і балонної дистрофії, як правило, при різних вірусних захворюваннях (герпес та ін ).
Пухир (bulla) —порожнинний елемент значних розмірів (до курячого яйця), заповнений рідиною (мал 20) Формується
55
Mai
21 1 чок нг
ш схе
\і аєн-
11
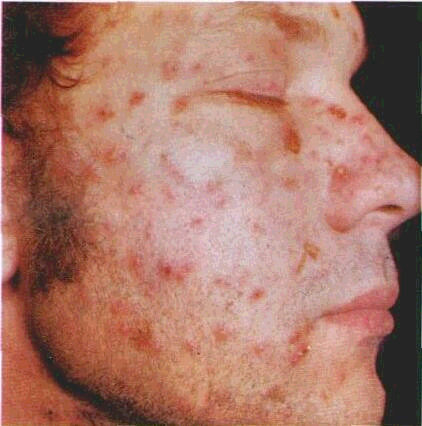
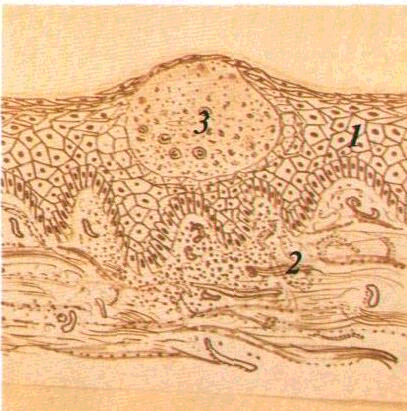
внутрішньо- чи підепітеліально В ньому розрізняють покришку, дно і вміст Ексудат може бути серозним або геморагічним Покришка підепітеліального пухиря товста, тому він існує на COдовше, ніж внутрішньоепітеліальнии пухир, покришка якого тонка і швидко розривається Ерозія, що утворюється на місці пухиря, загоюється без формування рубця.
56
УІал.
22 Кіста слизової оболонки порожнини
рота (а), схематичне Гі зображення
(б)
і —
порожнина 2
— епітен
аіьна вистпка
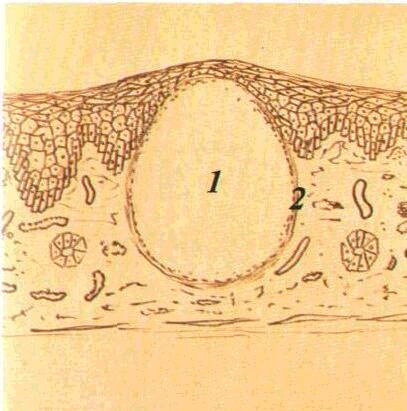
Гнояк (pustula) —обмежене скупчення гнійного ексудату (мал 21) Гнояки бувають первинні й вторинні Первинні гнояки розвиваються на незміненій COі відразу наповнюються гнійним вмістом білувато-жовтавого кольору Вторинні пустули виникають із пухирців і пухирів Утворення гнояків зу ювлене головним чином дією на епітелій ферментів і токсинів —
57
Мал.
23 Лусочки на нижній губі (а), схематичне
їх зображення (б):
/ — епітелій 2 —
власна пластинка слизової обп чіпки
-? — лусочки
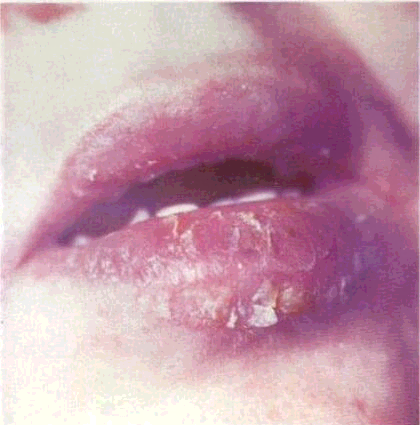
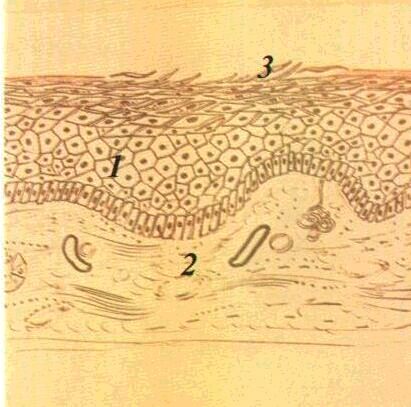
продуктів життєдіяльності стафіло- і стрептококів. Пустулиможуть бути поверхневими і глибокими.
Кіста (cystis) —порожнинний утвір, який має стінку і вміст (мал. 22). Кісти бувають епітеліального походження і ре-тенційні. Останні виникають унаслідок закупорення вивід ної протоки дрібних слизових (слинних) залоз. Епітеліальні кісти
58
Мал.
24 Ерозія на слизовій оболонці бічної
поверхні язика (а), схематичне й
зображення (б):
/ — епітелій, 2
— власна
пластинка слизової оболонки. З
— дефект
епітелію
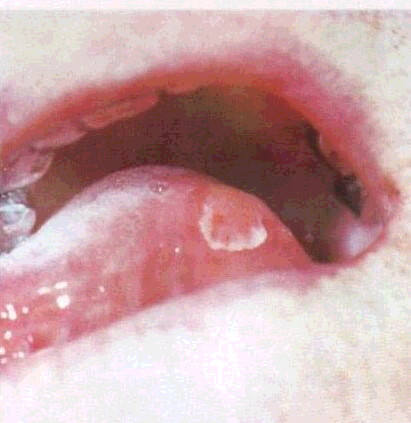
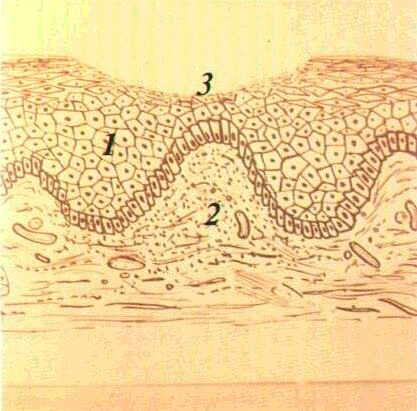
мають сполучнотканинну стінку, вистелену епітелієм. Вміст кісти — серозний, серозно-гнійний або кров'янистий. Ретен-ційні кісти розміщуються на губах, піднебінні й COщік, наповнені прозорим вмістом, який при інфікуванні стає гнійним.
Вторинні елементи ураження.Лусочка (squama) —пластинка, яка складається із десквамованих зроговілих клітин епітелію
59
Рис.
25 Афта на слизо він оболонці нижньої
г\би (а), схематичне Гі зображення (б)
І —
епітелій 2
— власна та стинка с-іизової обоїонки
З тефект
епітеїін ^ ритий фіб ринозним начь
•.і
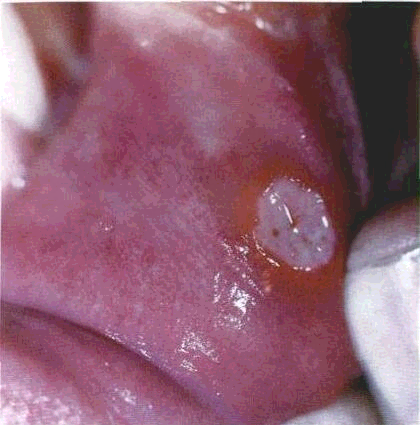
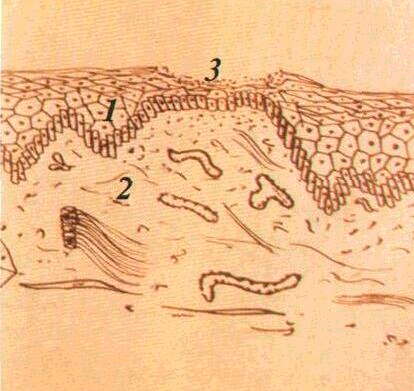
(мал 23). Лусочки виникають внаслідок гіпер- і паракератозу. як правило, на місцях зворотного розвитку плям, папул, горбиків Бувають різного кольору і розміру. Можуть розвиватися і пер винно- при м'якій лейкоплакії, ексфоліативному хеиліті, іхтіозі Для діагностики уражень з утворенням лусочок мають значення їх розміщення, товщина, колір, розмір, консистенція.
60
Мал.
26 Виразка на слизовій оболонці бічної
поверхні язика (а), схе •иатичне Гі
зображення (б)
І
епітелій 2
— власна та
пика слизової оболонки 3
— (іект
епітелію і віасної пла інки сіизової
оболонки

Ерозія (erosio) —дефект поверхневого шару епітелію. Оскільки ураження неглибоке, то після його загоєння не залишається сліду (мал. 24) Ерозія виникає від розриву пухиря, руйнування папул, травматичного ушкодження. При розриві пухиря ерозія повторює його контур. У випадку злиття ерозій утворюються великі ерозивні поверхні з різноманітними контурами.
61
Мал. 27 Тріщина
червоної кайми нижньої губи (а),
схематичне її зображення (6}
І —
епітелій 2 — віасна та стинка слизової
оболонки 3 —
лінійний
дефект тканин счизо воі оболонки
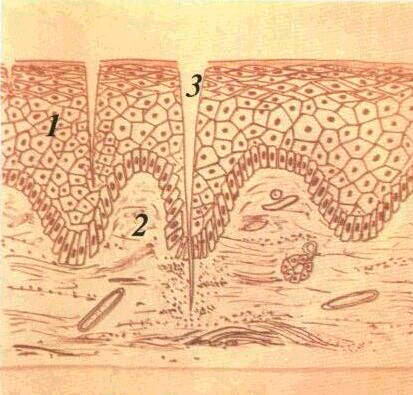
На СОПР ерозивні поверхні можут з'являтися без попереднього пухиря, наприклад, ерозивні папули при сифілісі, ерозив-но виразковій формі червоного плескатого лишаю і червоного вовчака Утворення таких ерозій є наслідком травматизації легко ушкоджуваної запаленої CO.Поверхневий дефект CO,який виникає при механічному ушкодженні, називається екскоріацією
62
Мал.
28 Кірка на верхній губі (а), схематичне
її зображення (б)
і —
епітелій 2 —
власна пла ^тинка слизової оболонки 3
— кірка
(ексудат, що ссохся)
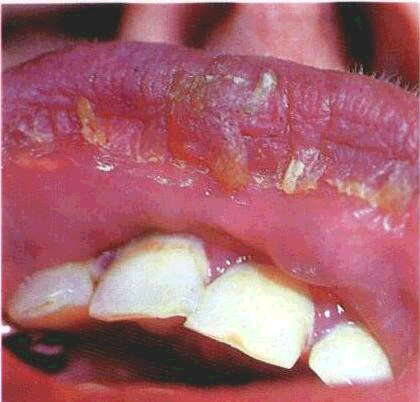
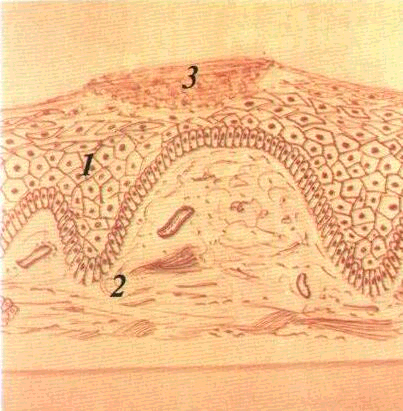
Афта (aphta) —поверхневий дефект епітелію круглої або овальної форми, діаметром 0,3—0,5 мм, розміщений на запа-^eнlй ділянці CO(мал. 25)
Афта вкрита фібринозним випотом, який надає елементу ураження білого або жовтого відтінку. По периферії афта оточена яскраво-червоним обідком
63
Мал.
29 Гіпертрофічний рубець на слизовій
оболонці нижньої
губи (а),
схематичне
його зобра ження
(б)
І —
епітени 2
— власна
та стинка с-іизової
оболонки ?
— вочокнисті утворення
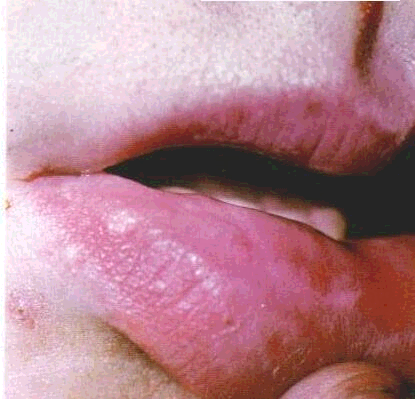
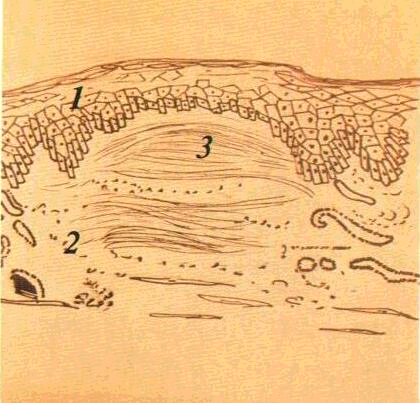
Виразка (ulcus)— дефект COв межах сполучнотканинного шару (мал 26) Загоєння її відбувається з формуванням глибокого рубця Оскільки утворення виразки властиве цілій низці патологічних процесів, то для полегшення диференціальної діагностики з'ясовують характер ураження' глибину, форму виразки, стан її країв і навколишніх тканин тощо
64
Мал.
ЗО Атрофічний рубець на нижній поверхні
язика (а), схематичне його зображення
(б)
/ _ потоншении
епітечіи 2
власна
пластинка сіизової обочонки 3
— воіокнисті
утворення
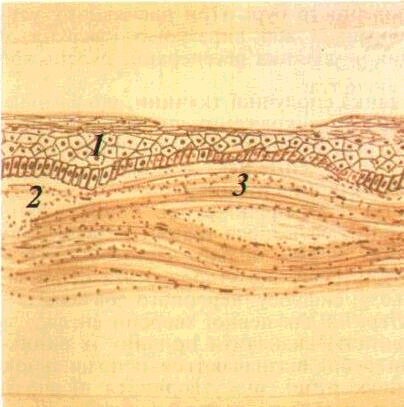
Краї виразки бувають підритими і навислими над дном, прямовисними і блюдцеподібними. Вони, а також дно виразки можуть бути м'якими і твердими Крім того. на дні виразки часто спостерігаються гнійний наліт, некротичні маси, грануляційні розростання. Воно може легко кровоточити при дотику Нерідко краї виразки зберігають рештки основного патологічного
65
процесу. Іноді виразка поширюється в
підлеглі тканини (м'язи, кістку) і навіть
руйнує їх.
Слід підкреслити, що сама лише клінічна
оцінка виразки є недостатньою для
уточнення діагнозу захворювання
Необхідно застосувати весь комплекс
лабораторних досліджень, а також
неодмінно провести загальне обстеження
хворого.
Тріщина (rhagas)— лінійний
надрив COабо червоної
кайми губ, який виникає при їх надмірній
сухості чи втраті еластичності, а
також при запальній інфільтрації (мал
27). Найчастіше тріщини спостерігаються
у місцях природних складок або на
ділянках, які підлягають травматизації
і розтягуванню.
Розрізняють поверхневі й глибокі
тріщини. Поверхнева тріщина локалізується
в межах епітелію, загоюється без рубця.
Глибока тріщина поширюється на сполучну
тканину власної пластинки, загоюється
з формуванням рубця.
Кірка (crusta) утворюється
внаслщокзсихання ексудату, якийвитікаєпісля проривання пухиря,
пухирця,пустули (мал 28).
Кіркаявляє собою суміш коагульованої
тканинної рідини і плазми крові, а також
клітин крові, щорозпалися, та
епітеліальних клітинКолір кірокзалежить від характеру ексудату У
разі зсихання серозного ексудату
формуються сірувато-чи медово-жовті
кірки, гнійного— брудно-сірі абозеленувато-жовті, геморагічного —
кров'янисто-бурі. Принасильному
усуненні кіркиоголюється
ерозивна або виразковаповерхня, а
після природного відпадіння — ділянка
регенерації,рубець або рубцева
атрофія
Рубець (cicatrix) —
ділянка сполучної тканини,що заміщає
дефект CO,який виникпри її ушкодженні чипатологічному
процесі Рубець складається в основному
ізколагенових волокон, покритий
тонким шаромепітелію, в якому відсутні
епітеліальні виступи. Форма і глибинарубців різні.
Розрізняють гіпертрофічні й атрофічнірубці. Гіпертрофічні (келоідні) рубці
(мал.29) виникаютьпісля травми і
хірургічних втручань. Вонимають
лінійну форму, щільні,часто обмежують
рухомість COАтрофічні
рубці (мал. ЗО) утворюються після
загоєння елементів туберкульозу,
сифілісу, червоногововчака.
Такі рубці мають характернийдля
певноїхвороби вигляд, заякимможна з великою точністю визначитипричину їх виникнення. Так,післявовчакові рубцівідзначаються
неправильною формою і значною глибиною;рубці, що утворилися після загоєння
туберкульозної виразки, порівняно
неглибокі,після гуми — гладенькі,
втягнені. При природженому сифілісі
рубці променеподібні, розташовуються
навколо рота
РОЗДІЛ 5
Загальні уявлення
про захворювання слизової оболонки
порожнини рота та їх систематика
(класифікація)
Серед стоматологічних захворювань
особливе місце посідають процеси,
пов'язані з ураженням СОПР. Підвищена
увага, яку приділяють цій патології
науковці і практичні лікарі, пов'язана
із значною частотою захворювань
СОПР, великою різноманітністю їх
форм, широким спектром етіологічних
чинників і доволі складним, а в
багатьох випадках не досить ясним
патогенетичним механізмом цих уражень.
Слід відзначити, що в останнєдесятиріччя у вітчизняній і
зарубіжній літературі з'явилися
окреміповідомлення, що свідчать
про глибокідослідження цієї
проблеми. Однакще багато аспектів
захворювань COпотребують
дальшого вивчення, деталізації й
конкретизації з метою розроблення
ефективних методів лікування і
профілактики цих хвороб.
Нині в літературі відсутні статистичні
дані, які відображають частоту і
кількість захворювань, що супроводжуються
ураженнями СОПР. Не завжди є однозначна
відповідь на питання, які зміни
COє самостійними процесами, а
які виникають як симптоми органної і
загальносоматичної патології, які
захворювання СОПР є синдромами тощо.
Ми спробували узагальнити відомості
про захворювання СОПР, що найчастіше
наводяться у вітчизняних
67
та зарубіжних посібниках. За нашими попередніми даними, на цей час загальна кількість описаних захворювань, в тому числі й тих, що рідко трапляються, становить близько 1000 нозологічних одиниць.
Однією із причин, що утруднюють створення повного уявлення про захворювання СОПР, є досить велика різноманітність факторів їхнього розвитку. Це характерно навіть для тих спостережень, коли клінічні прояви хвороб закономірно однакові і механізм їх розвитку єдиний 3 цієї точки зору, повне розуміння суті того чи іншого захворювання СОПР можливе лише при аналізі етіологічних, патогенетичних факторів і клінічних проявів хвороби як єдиного причинно-наслідкового процесу Такий підхід багато дослідників використовували при створенні ґрунтовних класифікацій захворювань СОПР Розглядаючи його як найбільш раціональний і методично вірний, коротко зупинимося на окремих ланках цього ланцюга
Етіологія.Свого часу, на ранніх етапах вивчення захворювань СОПР, всі ці патологічні процеси об'єднували під спільним діагнозом «стоматит». У подальшому, в міру накопичення великого фактичного матеріалу, клінічного досвіду, з'явилися спроби систематизувати захворювання СОПР, об'єднати деякі із них в окремі групи, що спричинило появу таких діагностичних термінів, як «хейліт», «гінгівіт», «глосит», «палатиніт» та ін. Зазначені діагностичні підходи стали помітним кроком уперед у різнобічному вивченні цих захворювань, зокрема, дали можливість докладніше розглядати закономірності клінічних симптомів, характерних для ураження окремих ділянок СОПР (губа, ясна, піднебіння тощо), а також їх причини, механізми розвитку, особливості перебігу.
Серед спеціалістів давно склалося переконання в тому, що основою більшості захворювань СОПР і підстеляючих тканин є численні причини як екзо-, так і ендогенного характеру, нерідко — їх поєднання і взаємозумовлений вплив.
За кількістю й різноманітністю етіологічнихчинників захворювання СОПРє провідними середзахворювань органів і систем людини. Твердження окремихдослідників про монопри-чинністьпроцесу і зусилля, спрямовані напошук єдиного фактора, що безпосередньо викликає захворювання, є непереконливими з точки зору методологічногопідходу і сутності поняття «етіологія». Таке спрощенеуявлення пов'язане з сутопрактичнимпоглядом на етіологію захворювання,при якомуобмежуютьсялише констатацією причиннихфакторів зовнішнього або внутрішнього середовища, не піддаючи ретельному аналізові їх причинно-наслідкові зв'язки.Численні дослідники узагальнили накопиченідані про ці зв'язки йвикористалиїх при створеннікласифікацій, побудованих наетіологічнихзасадах У такихсистематиках кожна група об'єднує захворювання СОПР за спорідненимиетіологічними
68
ознаками («інфекційністоматити», «алергічні захворювання», «травматичні ураження» тощо). Такийпщхід є раціональним при визначенні тактикилікування і виборі його методів.
На думку відомого вітчизняного вченого І.В.Давидовського (1962), систематики і класифікації за етіологічним принципом мають грунтуватися на чинникові, якийзавжди наявний при розвиткові захворювання, щорозглядається. Проте єдинийфактор ніколи не можебути всією причиною Основною при цьому є взаємодія, якавиключає всіляке абсолютно первинне і абсолютно вторинне.
Враховуючипевну спорідненість механізмів впливу на СОПР тих чи інших чинниківі найтиповішу її відповідь на таку дію, ряд дослідників об'єднали в окремі групи ураження СОПР,що є найближчими за механізмом розвитку. Найчастіше виділяють такі групи:
І. Захворювання, розвиток яких зумовлений травматичними чинниками. Середостанніх найпоширенішими є'
а) механічна травма.За механізмом дії розрізняють гостру і хронічну механічну травму. Гостра травма виникає переважно при пораненні СОПР сторонніми предметами з металу, дерева, кістки або пластмаси Хронічна дія проявляється при накушуванні COзубами, травмі знімними протезами, дефектами зубів, а також прикарієсі і неякісному пломбуванні, підвищеній запиленості на гірничорудних підприємствах. Звичайнопід впливом цих причин,за винятком несприятливих виробничихумов, виникають обмежені (локальні) ураження СОПР;
б) хімічна травмаПроявляється при разовій дії на СОПР концентрованих лугів, неорганічних і органічних кислот Причиною розвитку патологічного процесу можуть бутилікарські препарати, що використовуються в процесі лікування зубіві пародонта (спирт, йод, резорцин-формалінова суміштощо) Нерідко виникнення патології COпов'язане з виробничими умовами (перевищення гранично допустимих концентрацій парів різних токсичних речовин);
в) фізичні фактори.До них відносять вплив високих і низьких температур. Параметри впливу їх різні, від звичайного опіку І ступеня внаслідок вживання гарячих напоїв і страв до уражень з деструкцією тканин, що спостерігаються при використанні інструментів і апаратів, дія яких грунтується на значних коливаннях температури (від 70—100 °С і вище до -190 °С). Найчастіше такі ураження виникають під дією електричного струму, а також при використанні апаратів діатермокоагуляції, кріо-деструкції тощо) Низка уражень СОПР може виникати в осіб, що працюють в умовах низьких температур Півночі, в гарячих цехах, під дією підвищеного сонячного опромінювання, магнітних полів (в машинних цехах електростанцій, зонах високовольтних ліній електропередач). СОПР по-різному реагує на одноразове радіаційне опромінення в значних дозах і довготри-
69
вале опромінювання малими дозами (при перебуванні в зонах з підвищеним радіаційним фоном і вживанні харчових продуктів, що містять радіонукліди).
2. Захворювання, спричинені впливом інфекції. Ротова порожнина завжди заселена різними видами і формами мікроорганізмів, так званими сапрофітами. В умовах звичайної життєдіяльності людини вони постійно перебувають у біологічній рівновазі, не викликаючи будь-яких помітних порушень функції органів і тканин. Всього, за даними різних дослідників, у ротовій порожнині міститься понад 130 різновидів мікроорганізмів. Патологічних властивостей мікроорганізми ротової порожнини набувають під впливом цілої низки причин, пов'язаних із загальними порушеннями в організмі, та різних факторів довкілля. Слід пам'ятати, що на стан мікроорганізмів значною мірою впливають хімізм ротової рідини, вміст у ній клітинних елементів крові та епітелію, а також ферментів, особливо лізоциму, роданідів тощо. За участі різних видів мікроорганізмів у ротовій порожнині розвивається велика група захворювань з характерними для них клінічними ознаками. Встановлено, що найчастіше в розвиткові цих захворювань беруть участь різні штами вірусів, стрептокок, стафілокок, фузо-спірили, гриби. Особливо часто патологічні зміни СОПР трапляються в разі проникнення вірусів. Установлений зв'язок захворювань СОПР з вірусом простого герпесу, аденовірусом, ретровірусом, вірусами ящура і кору, вірусом імунодефіциту людини (ВІЛ) та ін.
Слід пам'ятати, що вірус, одного разу проникнувши в організм людини (первинна інфекція), залишається там в латентному стані назавжди. Вплив тих чи інших факторів на організм може викликати рецидив або загострення вірусного захворювання. До повторного розвитку процесу може призвести проникнення інших штамів вірусу.
В цьому нас переконали багаторічні спостереження в клініці, які дали змогу виявити і простежити певний тропізм того чи іншого штаму щодо різних органів і тканин. При вибірковому впливові на судинний апарат звичайно спостерігається утворення пухирів з геморагічним вмістом, крововиливів у CO.У разі вибіркового впливу на нервові рецептори з'являються дрібні пухирні утворення, які розташовуються гірляндами, ланцюжками за ходом гілочок трійчастого нерва і супроводжуються різкою болючістю. Такий зв'язок також ясно спостерігається при впливі вірусів, тропних до органів травлення (велика різноманітність болючих елементів на CO,утворення ерозій, вільних від нальоту, загальносоматичні розлади).
3. Велика група захворювань СОПР, пов'язаних із сенсибілізацією організму і порушенням імунних процесів у ньому. Наявність багатьох реактивних зон СОПР, її постійний контакт з алергенами різної природи, що надходять із зовнішнього сере-
70
довиша або утворюються в організмі, створює передумови для розвиткуконфліктних автоімунних ситуацій.
Сенсибілізація розвивається підвпливом алергенів переважно білкової природи у разі їхпотрапляння в організм або безпосередньогоконтакту з тканинами.На певному етапі надходження або(і) накопичення алергеніворганізм відповідає специфічними алергічними реакціяминегайного або сповільненого типів. У розвиткові автоімуннихреакцій головна роль належить конфлікту міжавтоантитілами і білковими комплексами організму. Прояв цих реакційнерідко носить закономірний і специфічний характер.
Однак сторонні білки — не єдине джерело алергенів. Ними можуть бути речовини небілкової природи, токсини, проміжні продукти обміну речовин в організмі, харчові продукти, численні лікарські препарати. Специфічність такого розвитку захворювань відбилася у їхніх назвах — «медикаментозний стоматит», «пеніциліновии язик» та ін. У літературі описано кілька тисяч речовин, які можуть спричинити сенсибілізацію організму різного ступеня.
Факторами сенсибілізації, що передують імунопатологічним реакціям, можуть бути часті запальні процеси СОПРі пародон-та. Намиекспериментальне встановлено, що сенсибілізація стороннім білком у цих випадках настає без введення вирішальної дози (М.Ф.Данилевський, О.В.Петрова, 1960). Цей факт частковопроливає світло на причини більш високої частоти алергічних реакційв осіб з ураженням органів і тканин порожнини рота: прирозвиткові патологічних процесів у цих органахі тканинах вонистають найдоступнішими вхідними ворітьми для надходження алергенів в організм людини.
Виникнення багатьох захворювань СОПР тісно пов'язане з імунним станом усього організму. Ураження СОПР частіше, ніж звичайно, спостерігаються при автоімунних захворюваннях. Відомо, що прояви сенсибілізації підсилюються і частішають з віком. Зокрема, в осіб похилого і старечого віку реактивність знижується, реакції пристосування організму послаблюються внаслідок збільшення загальної тривалості контактів із зовнішнім середовищем. Ці чинники безпосередньо впливають на \арактер реакції СОПР.
Специфічні й неспецифічні реакції СОПР можуть мати найрізноманітніші прояви. При одних захворюваннях переважають процеси ексудації або альтерації, при інших — проліферації, порушення процесів зроговіння або дистрофічно-запа-пьні зміни. Імунний характер захворювання підтверджується змінами окремих показників імунологічної реактивності:
вмісту циркулюючих імунних комплексів, рівня білка, титру комплементу, характеру коливання рівнів В- і Т-лімфоцитів тощо. Слід пам'ятати, що тривалий перебіг хронічного виразково-некротичногоабо катарального запалення СОПР може спри-
71
чинити імунологічні порушення в організмі, які не проявлялися до виникнення того чи іншого різновиду стоматиту. Такі зміни при афтозному стоматиті спостерігали С В.Бельчиков, Е.В.Скляр, А.М.Заверная, Н.М.Ткачук; при БЕЕ — А В.Відерська; виразково-некротичних процесах — Л Ф.Сидельникова, О.Ф.Несин, Л.Г. Швець; лімфедематозному й екзематозному хейлітах — М.Ф.Данилевський, Л.І.Урбанович, H.I.Коваль; при стоматиті курців — Л.В.Іщенко. Результати багаторічних досліджень співробітників нашої клініки свідчать, що до розвитку захворювання вміст лізоциму становить (17,5 ± 0,1) мг/мл, при розвиткові процесу — знижується до (4,8 ± 0,5) мг/мл, при лікуванні — збільшується до (9,0 ± 0,7) мг/мл. Така сама закономірність спостерігається і при визначенні інших показників: рівня бшка — відповідно (1,38 ± 0,006), (3,75 ± 0,28) і (1,65 ±0,8) мг/мл; титру комплементу — 0,02, 0,09 і 0,05 після лікування; вмісту циркулюючих імунних комплексів — (93,18 ± 8,7), (137,6 ± 18,23) і (90,39 ±14,13) од ЕК Фіксація антитіл у тканинах ясен до розвитку захворювання в контрольній групі виражається +, в процесі розвитку захворювання — ++++, після лікування — +++.
Короткий аналіз найчастіших причин виникнення захворювань COсвідчить про їх велику різноманітність і значні відмінності механізму дії безпосередньо на СОПР та організм у цілому. Однак для розвитку захворювань СОПР, як і для ураження інших органів та систем, характерні загальні патофізіологічні закони. З огляду на це стає цілком зрозумілим, чому багато дослідників, роблячи спроби систематизувати захворювання СОПР, логічно і обгрунтовано вносять у класифікації патоморфологічні аспекти їх проявів.
Багато з цих класифікацій знайшли широке застосування в лікарській практиці. Наприклад, такі формулювання, як катаральний стоматит, хронічний рецидивний афтозний стоматит, ексфоліативний хейліт, колагеноз, папіломатоз тощо, включають як клінічну, так і патоморфологічну інформацію.
Патогенез.Розкриття суті захворювань СОПР потребує чіткого уявлення про механізми розвитку цих процесів, їх складають функціональні, біохімічні та морфологічні порушення в тканинах або органах.
Накопиченідані промеханізми розвитку окремих захворюваньдосить часто використовуютьу систематиках хворобСОПР. Такікласифікації стаютьще кориснішими, якщопоєднують у собі патогенетичні йетіологічні підходи. Незважаючи на те що ці поняттянесуть різнуінформацію(етіологічний підхіддає змогу одержативідповідь на питання,чому розвивається хвороба, а патогенетичний — яксаме цевідбувається),наукове вивчення обох боківцієї проблеми звичайно здійснюється вєдності. Практикоювстановлено, щовідповідь організму на той чи інший чинникрідко буває однозначною. Патогенетичні механізми в широкомурозумінні — це
72
історичнопідготовлена можливість тієї абоіншої відповіді, яка обумовлена онто- іфілогенезом людини. Що стосується причин, то ними єфактори, які напевному етапі приводять у дію той чи іншийвирішальний або пусковиймеханізм На сучасному рівні розвиткумедичної науки ці процеси неважко диференціювати і визначити заданими клінічних спостережень, фізіологічних, біохімічних і морфологічнихдосліджень
Найчастіше у своїйпрактичній діяльності стоматолог-клініцист зустрічається іззахворюваннями, в механізмі розвитку яких основну рольвідіграють процеси запалення, рідше — пухлинні прояви,дистрофії'
Запалення — це захисно-пристосувальна реакція на надпо-роговий подразник. Розвитокзапалення, форми його прояву, характер перебігу є основними ознаками, які звичайно враховують при побудові систематик або класифікацій захворюваньСОПР.За характером перебігу запальний процес розвивається як гострий, підгострий, абозагострений, і хронічний. На такі групи звичайно і розподіляють захворювання в систематиках
Гострий перебіг запалення, локалізація процесу на СОПР, особливості клінічних ознак захворювання найповніше розкривають його суть Така характеристика здебільшого відбивається в назві хвороби (наприклад, гострий афтозний або герпетичний стоматит, гострий виразковий гінгівіт та ін.). При гострому перебігові захворювання основним його проявом є судинно-єксудативна реакція з переважанням процесів альтерації. В разі хронічного розвитку на фоні набряку, дегенеративних змін переважають проліферативні прояви з різного ступеня розростанням волокнистих сполучнотканинних структур. Під час загострення перебігу хронічного запалення на фоні закономірних для цього змін збільшуються інтенсивність судинних реакцій і проникність судин, посилюються явища ексудації й альтерації; в інфільтраті з'являються поліморфноцдерні лейкоцити. Такий перебіг притаманний окремим формам хейліту, глоситу, гінгівіту тощо. Особливо часто він спостерігається при захворюваннях травного каналу, ендокринних органів, крові, дії іонізуючого опромінювання.
Другим, не менш важливим, чинником, який нерідко враховують у класифікації, є форми розвитку запалення. Серед них розрізняють такі: ексудативне, альтеративне і проліферативне запалення. При кожному захворюванні превалює та чи інша форма запалення. Трапляються також процеси, при яких спостерігається розвиток різних форм запалення з дистрофічними порушеннями (кератози) або відзначається сполучення запалення й атрофії, утворення рубцевої тканини (червоний вовчак).
У разі гострого перебігу стоматитів більшість із них характеризується переважанням ексудативних процесів — катаральні й медикаментозні стоматити, хейліти, радіаційні мукозити та ін. При розвиткові цих процесів звичайно превалює рефлекторне
73
звуження просвіту усіх відділів поверхнево розташованих дрібних судин, яке змінюється стійким їх розширенням, що призводить до уповільнення плину крові й виникнення стазу. Розвивається стійка гіпоксія в зоні ураження СОПР.
Ще глибші зміни при багатьох захворюваннях СОПР супроводжують альтеративну форму запалення. Клінічними проявами при цьому є обмежені або значні порушення цілісності покривного епітелію, а нерідко і власної пластинки слизової оболонки. Яскравими прикладами такого розвитку є рецидивний афтозний стоматит, багатоформна ексудативна еритема, пухирчатка, стоматит Венсана, травматична або специфічна виразка та ін. При цих захворюваннях відзначаються запалення і дистрофія, що супроводжуються некротичними процесами, які захоплюють клітинні елементи, волокнисті структури та основну речовину СОПР. Спостерігаються глибокі зміни у судинах, ознаки реакції оточуючих тканин, лімфаденіти та ін.
Рідше трапляються захворювання СОПР, при яких переважає проліферативне запалення. Такий перебіг характерний для гіпертрофічного папіліту, гінгівіту, бородавчастої (або верукоз-ної) форми лейкоплакії. В основі морфологічних змін при цих захворюваннях лежать розмноження і трансформація клітинних структур, які зумовлюють новоутворення і розростання сполучнотканинних структур, утворення грануляційної тканини, розвиток гранульом.
На ранніх етапах вивчення патології СОПР при систематизації захворювань використовували, в основному, підходи, що грунтуються на їх клінічних ознаках. У таких класифікаціях захворювання об'єднували в окремі групи за спільним для них симптомом. Наприклад, якщо серед клінічних ознак захворювань основним елементом був пухир або пухирець, то їх об'єднували в групу пухирних стоматитів (герпетичний стоматит, хвороба Дюрінга, пемфігус та ін.). Якщо провідним був больовий синдром (невралгія трійчастого, язикоглоткового нерва, ураження гангліїв, глосодинія), то такі захворювання включали в групу неврогенних уражень. При одночасній локалізації процесу на СОПР і шкірних покривах захворювання об'єднували в групу дерматостоматитів. Такий підхід до оцінки проявів захворювання мав велике значення для вибору симптоматичних методів лікування.
Узагальнюючи матеріали, які різнобічне висвітлюють патологічні процеси СОПР, слід підкреслити, що опубліковані за останні 40—50 років у вітчизняній і зарубіжній літературі численні класифікації внесли певний вклад у систему вивчення і розуміння цього розділу стоматології, а отже, мають важливе значення для практичної діяльності. Особливий інтерес викликають ті класифікації, в структурі яких тією чи іншою мірою відбилися основні етіологічні, патогенетичні й клінічні ознаки окремих захворювань.
74
На жаль, до теперішнього часу відсутня вичерпна класифікація, яка б уповні розкривала суть кожного із захворювань СОПР, а відтак давала змогу найбільш професійно будувати методику його лікування і накреслювати раціональні шляхи профілактики. Створення оптимального варіанту систематики захворювань СОПР та прилеглих до неї шкірних покривів утруднюється існуванням великої різноманітності етіологічних, патогенетичних і клінічних ознак певного захворювання, які закономірно поєднуються при його розвиткові. Цим, передусім, і пояснюється наявність різних за методичними підходами класифікацій, якими користуються практичні лікарі у різних регіонах колишнього СРСР. Вважаємо за необхідне навести ті класифікації, які свого часу найчастіше розглядались у підручниках. Серед них найпоширенішими є класифікації А.І.Рибако-ва, Г.В.Банченка (1964, 1978) та Московського медичного стоматологічного інституту (1972).
Однією із ранніх систематик захворювань COє класифікація І.Г.Лукомського (1945):
1 Основна група стоматитів:
а) поверхневі — катаральний, афтозний, пліснявка, лейкоплакія;
б) глибокі — виразковий, гангренозний, гіпертрофічний
2. Симптоматичні стоматити — при інфекційних захворюваннях, хворобах крові й обміну речовин.
3. Дерматостоматити:
а) стоматити з явищами гшеркератозу;
б) стоматити з пухирними і пухирцевими явищами.
4. Специфічні стоматити — сифіліс, туберкульоз, лепра.
5. Ізольовані ураження язика і губ.
Класифікація А.І.Рибакова (1964), в яку 1978 p. внесено клінічно й експериментальне обгрунтовані доповнення (А.І.Рибакова, Г.В.Банченка):
Стоматити: катаральний, гострий афтозний (легка форма, серед-ньотяжка, тяжка), включаючи поодинокі афти, губний герпес, некротичні виразки, хронічний рецидивний афтозний (фібринозна, некротична, рубцююча, деформівна, гландулярна, ліхеноідна форми), виразково-некротичний.
Гінгівіти: катаральний, виразково-некротичний, гіпертрофічний, атрофічний, десквамативний, симптоматичні.
Захворювання язика: гострі запальні (глосит катаральний, виразковий, десквамативний, абсцес язика), хронічні (язик географічний, ворсинчастий, ромбоподібний, складчастий), язик при системних захворюваннях, аномалії язика.
Захворювання губ (хейліти: катаральний, гландулярний, ексфоліативний, екзематозний, метеорологічний; хронічні тріщини губ).
Ушкодження й алергічні ураження СОПР: механічні, фізичні, хімічні, медикаментозні, професійні, «протезні» стоматити, алергічні реакції.
75
Ураження СОПР при захворюваннях внутрішніх органів, інфекційних хворобах, специфічних інфекціях, гіповітамінозах
Кандидоз СОПР.
Ураження СОПР при дерматозах (ББЕ, пухирчатка, ЧПЛ, ЧВ та ін )
Передпухлинні й пухлинні ураження' лейкоплакія Тапейнера, плеската, верукозна, невуси порожнини рота, абразивний преканцерозний хейліт Манганотті, обмежений передраковий гіперкератоз нижньої губи, бородавчастий передрак червоної кайми нижньої губи, хвороба Боуена і еритроплазія Кейра, шкірний ріг, рак та інші пухлини
Прояви синдромів на СОПР
Дещо відрізняється від наведеної класифікація, якою користуються в Московському медичному стоматологічному інституті, — класифікація ММСІ (1972), що включає 9 груп захворювань. Слід відзначити, що з часом у різних виданнях наводилися окремі зміни й доповнення. Найзначніші із них вміщені в «Атласе заболеваний слизистой оболочки рта» (Е.В.Боровский, Н.Ф.Данилевский, 1981, 1991), де ця класифікація наводиться від двох авторів — Є В.Боровського та А.Л.Машкіллейсона.
І Травматичні ураження (механічні, хімічні, фізичні) слизової оболонки (травматична ерозія, виразка, лейкоплакія, актинічний хейліт, променеві, хімічні ураження та ін )
II Інфекційні захворювання
1. Вірусні (простий лишай, оперізувальний лишай та ін., вірусні бородавки, грип, кір)
2 Виразково-некротичний стоматит Венсана.
3 Бактеріальні інфекції (стрептококовий стоматит, пюгенна гранульома, шанкриформна піодермія, туберкульоз та ін.).
4. Венеричні захворювання (сифіліс, гонорейний стоматит).
5 Мікози (кандидоз, актиномікоз та ін.).
III. Алергічні стани (набряк Квінке, алергічний стоматит, хейліт, гінгівіт, глосит, БЕЕ, ХРАС)
IV Медикаментозні ураження та інтоксикації (ртутні, вісмутові)
V. Зміни СОПР при деяких системних захворюваннях 1) ппо- й авітамінозах, 2) ендокринних, 3) шлунково-кишкового тракту, 4) серцево-судинної системи, 5) системи крові, 6) нервової системи, 7) ко-лагенозах та ін
VI Зміни CO при дерматозах (пухирчатка, герпетиформний дерматит Дюрінга, червоний плескатий лишай, червоний вовчак та ін )
VII. Аномалії і захворювання язика (складчастий, ромбічний, чорний, волосатий, географічний)
VIII Самостійні хейлгги (гландулярний, ексфоліативний, макро-хейліт, хронічна тріщина губ)
IX Передракові захворювання (хвороба Боуена, абразивний хейліт Манганотті та ін.) і новоутворення
Після глибокого аналізу результатів багаторічних спостережень хворих у нашій клініці, вітчизняної та закордонної
76
літератури з цього питання, порівняльного аналізу різних поглядів багатьох дослідників ми об'єднали у три основні групи всі патологічні прояви, які виникають на СОПР, враховуючи, по можливості, причини виникнення процесу, механізм його розвитку, клінічні ознаки та характер перебігу захворювання.
До 1-ї групи віднесені самостійні стоматити. Вони являють собою захворювання, виникнення яких пов'язане з основною дією окремих причин на CO.Клінічний перебіг обмежується СОПР, мар чіткі клінічні ознаки, а можливі зміни з боку інших органів пов'язані з впливом захворювання.
Симптоматичні стоматити (2-га група) об'єднують велику групу проявів на COта її уражень, які виникають при різних системних захворюваннях і супроводять їх. До найпоширеніших із них належать стоматити при захворюваннях травного каналу, серцево-судинної та ендокринної систем, змінах у системі крові, гіпо- й авітамінозах.
Третю групу складають зміни та захворювання, які описані в літературі під назвою синдроми. Характерні зміни тієї чи іншої частини слизової оболонки (язик, губа, ясна) є обов'язковою складовою частиною (симптомом) того чи іншого захворювання, причина якого часто залишається невстановленою (наприклад, синдроми Мелькерсона — Розенталя, Бехчета та ін).
Систематика НМУ
|
Захворювання слизової оболонки порожнини рота | ||
|
Самостійні |
Симптоматичні |
Синдроми |
|
Травматичні ураження | ||
|
Механічна травма |
|
|
|
Хімічна травма |
|
|
|
Фізична травма |
|
|
|
Лейкоплакія |
|
|
|
Інфекційні захворювання | ||
|
Вірусні |
Грип, кір, ящур, вітряна віспа, інфекційний мононуклеоз |
СНІД |
|
Бактеріальні |
Кашлюк, дифтерія, скарлатина, туберкульоз, сифіліс, лепра |
Бідерманна |
|
Мікотичні |
|
|
|
Захворювання губ | ||
|
Ексфоліативний хейліт |
Екзематозний хейліт |
|
|
Метеорологічний хейліт |
Атопічнии хейліт |
|
|
Актинічний хейліт |
|
|
|
Хронічна тріщина |
|
|
|
Гландулярний хейліт |
|
Пуенте — Асеведо |
|
Лімфедема |
|
Мелькерсона — Розенталя, Мішера |
77
Продовження
РОЗДІЛ 6
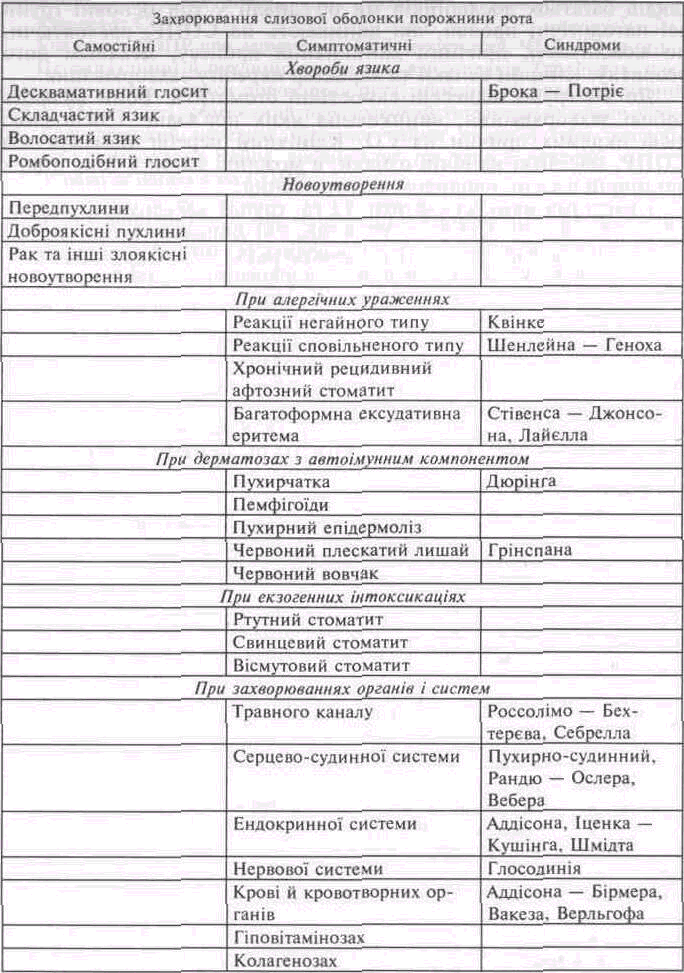
Травматичні ураження СОПР виникають внаслідок дії на неї різних місцевих чинників (механічних, фізичних, хімічних), якщо інтенсивність їх впливу перевершує фізіологічний запас міцності CO.
МЕХАНІЧНА ТРАВМА
Механічна травма може бути гострою або хронічною.
Гостра механічна травма (trauma mechanicum acutum) COвиникає випадково при прикушуванні, ударі чи пораненні різними предметами. Найчастіше ушкоджується COязика, губ та щік по лінії змикання зубів. При цьому спочатку з'являється біль, а на місці травми може утворитися гематома, екскоріація, ерозія або виразка. Часто їх розміри, форма і локалізація на CO збігаються з такими травмуючого агента (мал. 31).
Гематоми і поверхневі ушкодження (екскоріація, ерозії) відносно швидко (за 1—3 доби) зникають.
Лікування.При гострих травматичних ушкодженнях СОПР, якщо травмуючий чинник походить з порожнини рота, треба оглянути зубні ряди і з метою профілактики хронічної травми провести лікування карієсу та його ускладнень, відновивши анатомічну форму коронки ураженого зуба чи просто зішліфувавши його гострий край.
79
Мал. 31.
Гематома (а),
ерозія (о)
на слизовій оболонці верхньої губи при
гострій механічній травмі
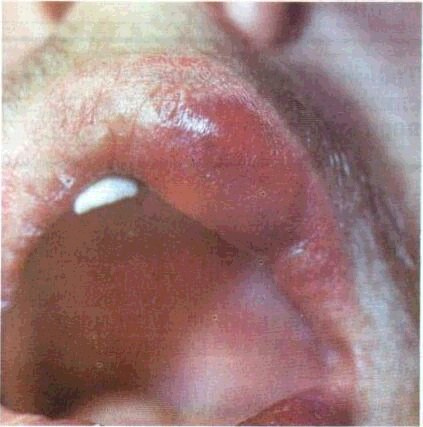
Неглибокі ураження COдосить обробити антисептичними засобами (фурацилін, етоній, перекис водню та ін.) та призначити полоскання ротової порожнини штучним лізоцимом, розчином калію перманганату, напаром листків шавлії, цитралем, а за наявності ерозій — додати аплікації з кератопластичними засобами (сік каланхое, ектерицид, олійний розчин ретинолу та ін.).
80
Мал.
32. Гіперемія і набряк ясен при
хронічній механічній травмі
При глибоких травматичних виразках, якщо вони ще не ускладнені вторинною інфекцією, після їх оброблення накладають шви. Якщо ж виразки уже покриті нальотом, мають інфільтрат, то перебіг їх затягується. В такому разі для лікування застосовують протеолітичні ферменти у поєднанні з антисептичними засобами або антибіотиками, а з появою чистих грануляцій — препарати, що поліпшують репаративні властивості тканин (метацил, піримідант, солкосерил та кератопластичні засоби).
Хронічна механічна травма (trauma mechanicum chronicum) COтрапляється досить часто. Вона буває спричинена гострими краями зубів при ураженні їх карієсом чи патологічною стертістю, відсутністю зубів та порушенням прикусу, неякісне виготовленими протезами, ортодонтичними апаратами, зубним каменем, поганими звичками тощо.
На дію цих факторів СОПР може відреагувати зміною кольору (гіперемія — катаральне запалення), порушенням цілісності (ерозії, виразки), проліферативними явищами і розростаннями (гіпертрофія ясенних сосочків, папіломатоз), посиленим зроговінням (лейкоплакія) або їх комбінаціями (мал. 32, 33, 34). Такі порушення можуть інколи не турбувати хворих, але більшість із них скаржаться на відчуття дискомфорту й болю, припухлість, часте прикушування чи наявність задавненої виразки.
При хронічній механічній травмі спочатку виникають застійна гіперемія, набряк, на місці яких може з'явитися ерозія, а потім і виразка, яку називають декубітальною. Локалізується така виразка в основному на язиці та на губах і щоках по лінії змикання зубів, а також у межах протезного поля. Як правило, вона поодинока, болюча, оточена запальним
81
Мал. 33 і слизо-в
обо альвеола ого ,ю
(а), ви-pj
,і елі: .ої
оболонки нижньої губи (б) при
хронічній механічній травмі
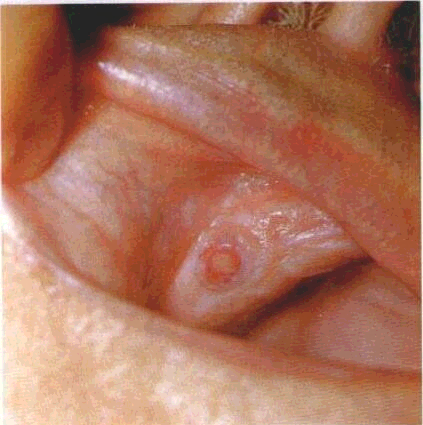
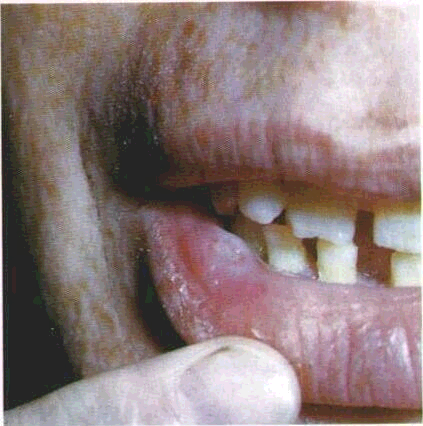
інфільтратом; дно її вкрите фібринозним нальотом (мал. 35). Регіонарні лімфатичні вузли збільшені, болючі при пальпації. При тривалому перебігу краї виразки і її основа ущільнюються, можлива малігнізація.
Серед чинників, які можуть викликати подразнення і ушкодження СОПР, слід виділити протези. Пластинковий протез
82
Мал. 34.
Гіпертрофія ясенного краю при хронічній
механічній травмі металевою коронкою
(а), підвищене зроговіння слизової
оболонки нижньої губи при хронічній
механічній травмі (б)
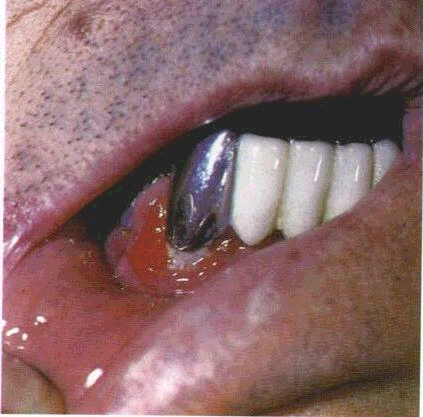
передає жувальний тиск на CO,затримує самоочищення порожнини рота, що призводить до порушення сталої рівноваги між різними видами мікроорганізмів, змінює аналізаторну функцію рецепторів CO.Ці зміни нерідко є пусковим моментом Для розвитку патології COта нейростоматологічних захворювань або загострень хронічних вогнищ, що перебували в стадії
б*
83
Мал.
35 Декубітальна виразка на слизовій
оболонці бічної поверхні язика
Мал. 36
Гіперемія, набряк і гіперплазія
слизової оболонки протез-

ремісії Виникнення запалення COпід протезом слід
пов'язувати з дією мінімум двох факторів — травматичного і токсико-алергічного
Запалення буває вогнищевим і дифузним. Воно супроводжується набряком і гіперемією CO.на фоні яких можуть спостерігатися крововиливи, ерозії і гіперплазія CO \вигляді зер-
84
Мал.
37 Протезна гранульома
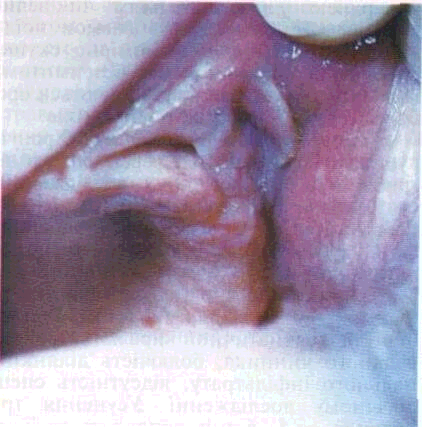
Мал.
38 Набряк і мацерація слизової
оболонки щоки при звичному
ку санні
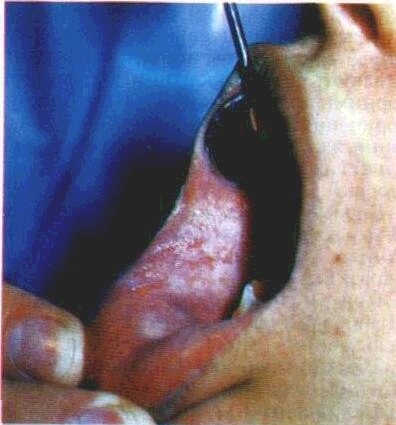
нистості (мал 36) Крім того, можливий проліферативний про цес на місці травмування краєм протезу COпо перехідній складці (протезна гранульома, мал 37)
В осіб, яким властива звичка кусати чи смоктати губи, язик, шоки. CO(в основному по лінії змикання зубів) набуває своєрідного вигляду вона набрякла, з білуватою мацерованою
85
поверхнею у вигляді плям чи великих нечітко обмежених ділянок або бахромчаста (немов поїдена міллю) через безліч дрібних клаптиків нерівномірно скушеного епітелію (мал 38). Здебільшого ураження має безсимптомний перебіг, проте у разі глибокого скушування утворюються ерозії, які супроводжуються болем при дії хімічних подразників.
Диференціальна діагностика.Хронічну травму при звичці закушувати COтреба диференціювати від кандидозу (відсутність грибів при цитологічному дослідженні), білого губчастого неву-су Кеннона (проявляється ще з раннього дитинства і з роками прогресує; COщік виглядає потовщеною, з глибокими складками, губчаста). Припинення кусання COзумовлює спонтанне одужання.
Травматичну виразку слід відрізняти від ракових, трофічних виразок, міліарно-виразкового туберкульозу, твердого шанкеру.
Для травматичної виразки характерні наявність подразнювального чинника, болючість ділянки ураження, існування запального інфільтрату, відсутність специфічних змін при цитологічному дослідженні Усунення травмуючого чинника, як правило, за 5—6 днів приводить до її загоювання
Ракова виразка відрізняється від травматичної більшою щільністю країв і основи, наявністю розростання по краях, інколи їх зроговінням. Після усунення подразника загоєння не відбувається. Вирішальним у діагностиці є проведення цитологічного чи гістологічного дослідження. При ракових виразках виявляють атипові клітини з характерним для них клітинним і ядерним поліморфізмом. При цьому визначають порушення ядерно-цитоплазматичного співвідношення за рахунок збільшення ядра, багатоядерні клітини з ядрами різної, часто неправильної форми, а також голі ядра, неправильні мітози, явища автофагії.
Виразкові ураження СОПР при міліарно-виразковому туберкульозі характеризуються болючістю, підритими краями, дно їх зернисте, жовтувате. Вони не епітелізуються після усунення подразника.
При цитологічному дослідженні виявляють епітеліоїдні клітини і гігантські клітини Лангганса, при бактеріоскопічному дослідженні — мікобактерії туберкульозу.
Твердий шанкер (виразкова форма) відрізняється від травматичної виразки наявністю щільного інфільтрату, що оточує виразку, рівними краями, гладеньким дном м'ясо-червоного кольору. Оточуюча його COбез змін. Регіонарні лімфовузли збільшені, не болючі, ущільнені (склероаденіт). Діагноз уточнюють знаходженням блідої трепонеми у виділеннях виразки. Реакція Вассер-мана стає позитивною через 3 тиж після виникнення твердого шанкеру.
Усунення травмуючого чинника, якщо такий існує, суттєво не впливає на перебіг твердого шанкеру.
86
Трофічна виразка відрізняється від травматичної тривалим існуванням, млявим перебігом, маловираженими ознаками за палення, наявністю у хворого загальних захворювань (найчастіше серцево-судинної системи). Усунення передбачуваного травмуючого чинника не зумовлює швидкого загоєння виразки.
Лікуванняхронічних травматичних ушкоджень СОПР передбачає обов'язкове усунення травмуючого агента, оброблення виразки і порожнини рота розчинами антисептиків (перманганату калію 1:5000, перекису водню, фурациліну 1:5000, етонію та ін.). За наявності некротизованих тканин їх видаляють механічно під анестезією або з допомогою протеолітичних ферментів. Чисті ерозії і виразки обробляють препаратами, що посилюють епітелізацію (олії шипшини, обліпихи, олійний розчин ретинолу, солкосерил, метацил, сік каланхое тощо).
Профілактикатравматичних ушкоджень полягає в усуненні всіх подразнювальних чинників у порожнині рота і її своєчасній санації.
ФІЗИЧНА ТРАВМА
Фізична травма (trauma physicum)є досить частим ураженням СОПР Найпоширенішими серед уражень СОПР, які спричинені фізичними факторами, є термічні (вплив високих та низьких температур), ураження електричним струмом (опіки, гальваноз) та променеві ураження (при локальному впливі великих доз іонізуючого випромінювання).
Термічні ураженнявиникають унаслідок дії на COвисоких (опіки) або низьких (обмороження) температур. Опіки COможуть бути спричинені гарячою їжею, парою, гарячими предметами, вогнем, гарячим повітрям. Під дією гарячої води чи пари розвивається гострий катаральний стоматит, який супроводжується болем. COстає різко гіперемійованою, відзначається мацерація епітелію. При сильному опіку епітелій злущується великими шарами або виникають пухирі, на місці яких утворюються поширені поверхневі виразки чи ерозії. Приєднання вторинної інфекції та дія місцевих подразнювальних чинників ускладнюють перебіг стоматиту і сповільнюють епітелізацію ділянок ураження.
Лікування.Ділянку опіку COтреба знеболити, застосувавши місцевоанестезуючі засоби. Після цього проводять антисептичне оброблення, призначають обволікаючі та протизапальні препарати у поєднанні з протимікробними засобами. У фазі дегідратації використовують кератопластичні засоби.
З впливом низьких і наднизьких температур на СОПР лікар зустрічається в основному при кріотерапії різних уражень COта пародонта. При цьому в осередку кріовтручання одразу виникає різке локальне катаральне запалення, яке за 1—2 доби переходить у некроз (мал. 39). У післяопераційний період з перших
87
Мал. 39 Виразка на
червоній каймі нижньої губи, зумовлена
дією термічного фактора (після
кріотерапії)
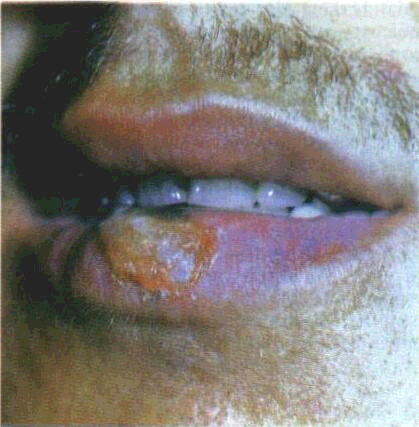
годин після кріодеструкцн призначають ротові ванночки чи полоскання антисептичними засобами, а з розвитком кріонекро-зу проводять лікування, як при виразково-некротичному стоматиті.
Електротравма COчасто буває пов'язана з електролікуванням (гальванізація, електрофорез) або розвитком гальванізму в ротовій порожнині.
Гальванічний опік утворюється на місці контакту активного електрода із COв разі порушення методики проведення електрофорезу чи гальванізації. Осередок ураження нагадує форму електрода і має білувато-сіру болісну поверхню. Згодом на ній утворюється майже суцільна болісна ерозія, яка оточена реактивним запаленням прилеглих тканин і супроводжується болісною реакцією регіонарних лімфовузлів.
Гальванізм та гальваноз.Ці несприятливі явища спостерігаються в порожнині рота у зв'язку із наявністю у ній різнойменних металів.
Гальванізм — це виникнення реєстрованих електропотенціалів у порожнині рота за наявності металевих включень, без виражених суб'єктивних і об'єктивних ознак.
Гальваноз — патологічні зміни місцевого і загального характеру, що з'являються унаслідок електрохімічної взаємодії між металевими включеннями у порожнині рота.
Наявність різнорідних металевих включень сприяє виникненню електрохімічних реакцій, появі значних катодних і анодних ділянок та накопиченню електрорушійної сили на межі металу і ротової рідини, що забезпечує виникнення гальванічних пар. Катодні й анодні ділянки можуть мігрувати по поверхні
88
металевого зубного протезу, періодично накопичуючи заряд і розряджаючись Електрохімічні процеси посилюють корозію металів. Припої паяних конструкцій протезів мають значну пористість та темний колір поверхні за рахунок корозії і утворення оксидів металів, які постійно розчиняються у ротовій рідині.
Значний вміст іонів металів у ротовій рідині зумовлює їх накопичення в CO.м'яких тканинах порожнини рота, кістках щелеп та постійне надходження в травний канал, що веде до їх поширення, по всьому організму і виникнення сенсибілізації до металів
При гальванозі хворі скаржаться на металічний присмак у роті, спотворення смакових відчуттів, печіння чи пощипування, біль у язиці, щоках, сухість або гіперсалівацію, легку подразливість, біль голови, слабість. Ці ознаки більшою мірою виражені вранці, причому ступінь суб'єктивного відчуття може не залежати від різниці потенціалів, а визначатися загальним станом організму, його індивідуальною чутливістю до гальванічного струму.
Клінічні прояви гальванозу COзалежать від сили струму, часу його впливу та індивідуальної чутливості тканин. Гальванічні струми можуть викликати гіперкератоз або опіки окремих ділянок CO,які клінічно проявляються катаральним чи ерозивно-виразковим ураженням. Осередки ураження при гальванозі частіше з'являються на кінчику, бічних і нижній поверхнях язика, значно рідше — на щоках (по лінії змикання зубів), губах, піднебінні.
При катаральному ураженні виникають яскрава гіперемія, набряк та печіння. Вогнища запалення чітко відмежовані від незміненої поверхні CO.
Ерозивно-виразкова форма електрогальванічного стоматиту трапляється рідко, характеризується вогнищевим або дифузним запаленням COз утворенням поодиноких чи множинних ерозій (інколи — виразок або пухирів), покритих білувато-сірим нальотом.
Діагностика.Для встановлення діагнозу «гальваноз» необхідна наявність принаймні 5 критеріїв: 1. Скарги хворого на ме-алічний присмак у роті. 2. Більша виразність суб'єктивних •имптомів уранці і збереження їх протягом дня. 3. Наявність у юрожнині рота 2 металевих включень і більше. 4. Визначення реєстрація) різниці потенціалів між металевими включеннями. ' Поліпшення самопочуття хворого після видалення протезів з юрожнини рота.
Лікування.Етіотропна терапія гальванозу COзводиться до видалення з порожнини рота протезів та пломб із неоднорідних металів. Крім того, при ураженнях COкатарального характеру в ранніх стадіях застосовують інгібітори протеаз, протизапальні та антисептичні засоби. Осередок ураження обробляють 5% розчином унітіолу
89
Гальванічні опіки, які перебігають з ерозіями, виразками, пухирями і супроводжуються вираженою болісністю, обробляють антисептичними засобами у поєднанні з місцевоанестезуючими речовинами, 4—10% олійними розчинами анестетика, 10% спиртовим розчином прополісу з гліцерином (1:1), 20—40% розчином ДМСО. Знеболювальний протизапальний ефект дають настої подорожника, деревію, зеленого чаю, листків кропиви.
Для поліпшення епітелізації ділянок уражень застосовують солкосерил (мазь, желе), ербісол, вінілін, протиопікову рідину тощо.
Ураження слизової оболонки порожнини рота при променевій терапії новоутворень щелепно-лицевої ділянки.Під час проведення променевої терапії новоутворень щелепно-лицевої ділянки під вплив опромінювання потрапляють і неуражені ділянки CO. Реакції різних зон СОПР на опромінення не є тотожними. Притаманні їм певні клінічні особливості залежать від виду променевої терапії, одноразової і сумарної дози опромінення, радіочутливості тканин та стану порожнини рота до початку опромінювання.
Перші клінічні ознаки порушення стану COз'являються на ділянках, що покриті незроговілим епітелієм: гіперемія, набряк, які збільшуються з підвищенням дози опромінювання. Надалі, внаслідок посиленого зроговіння CO,вона мутніє, втрачає блиск, ущільнюється, стає складчастою. При подальшому опромінюванні відбувається вогнищеве відторгнення зроговілого епітелію, а відтак з'являються ерозії, покриті клейким некротичним нальотом (вогнищевий плівчастий радіомукозит, мал. 40). Якщо некроз поширюється на прилеглі ділянки, то ерозії зливаються і виникає зливний плівчастий радіомукозит.
Особливо чутлива до опромінення COм'якого піднебіння:
тут радіомукозит виникає відразу, без фази зроговіння. У ділянках CO,які в нормі вкриті зроговілим епітелієм, відзначаються лише осередкова десквамація епітелію або поодинокі ерозії.
Надалі розвиток процесу ускладнюється ураженням слинних залоз, епітелій яких дуже чутливий до опромінення. В перші З— 5 діб слиновиділення може бути посиленим, а потім швидко настає стійка гіпосалівація. Через 12—14 діб розвивається ксе-ростомія, яка супроводжується дисфагією та спотворенням і втратою смакового відчуття. Пізніше з'являються гіперемія кінчика та бічних поверхонь язика і атрофія його сосочків.
Променеві зміни у порожнині рота значною мірою оборотні. За 2—3 тиж після припинення опромінювання стан COповертається до відносної норми. Однак при великій поглинутій дозі (5000—6000 рад) можуть виникнути необоротні зміни в слинних залозах і CO(гіперемія, атрофія, променеві виразки).
У профілактиці променевих реакцій важливе значення має санація порожнини рота. Її слід проводити у такій по-
90
Мал. 40.
Вогнищевий плівчастий радіомукозит
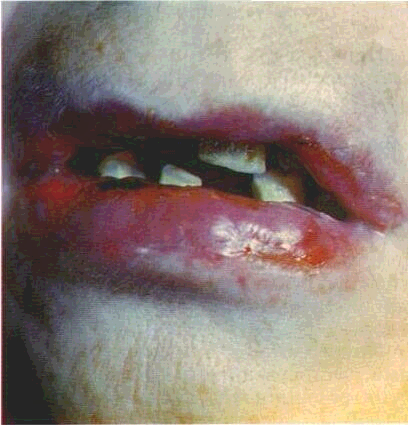
слідовності: 1) не пізніше ніж за 3—5 діб до іючаік\ променевої терапії видалення розхитаних і зруйнованих зубів з хронічними вогнищами в періодонті з наступним накладанням швів; 2) видалення над- і під'ясенного зубного каменю, кюретаж пародон-тальних кишень; 3) пломбування всіх каріозних порожнин цементом або пластмасою. При цьому необхідно зняти металеві протези та пломби з амальгами або виготовити на зубні ряди гумові чи пластмасові захисні капи зовтовшки 2—3 мм і накладати їх безпосередньо перед сеансом променевої терапії. Замість кап можна використовувати тампони, просочені вазеліновою олією чи новокаїном. Безпосередньо перед опромінюванням CO зрощують розчином адреналіну в ізотонічному розчині натрію хлориду (2:100) або адреналін вводять під шкіру, a COобробляють преднізолоном.
При початкових проявах променевої реакції рекомендується обробляти COі ясна 4—5 разів на добу слабкими розчинами антисептичних засобів (1% розчин перекису водню, фурацилін 1:5000, 2% розчин борної кислоти та ін.). У розпал променевої реакції для знеболювання застосовують 1% розчин новокаїну чи тримекаїну, 1% розчин дикаїну, 10% олійну емульсію анестезину; пародонтальні кишені промивають теплим розчином антисептичних засобів, проводять аплікації ферментів з антибіотиками, а потім COобробляють 1% спиртовим розчином цитралю на персиковій олії, олією шипшини або обліпихи. У цей час протипоказані видалення зубів, зубного каменю і кюретаж пародонтальних кишень.
Терапія постпроменевих реакцій і ускладнень спрямована на підвищення опірності організму, зменшення проникності тка-
91
нин, а також усунення чинників, які негативно впливають на СОПР
Призначають рутин, нікотинову кислоту, ціанокобаламін, аєвіт. препарати кальцію, галаскорбін Відносна нормалізація СОПР настає за 2—3 міс.
ХІМІЧНА ТРАВМА
Хімічне ушкодження (trauma chymicum)виникає при потраплянні на COхімічних речовин Воно може бути гострим і хронічним. Гостре хімічне ушкодження виникає у разі потрапляння на COхімічних речовин досить високої концентрації. Найчастіше це буває при помилковому застосуванні їх у побуті, на виробництві; при спробі самогубства, під час прийому у стоматолога
Опіки COможуть виникнути при контакті з кислотами, лугами, застосуванні миш'якової пасти, фенолу, формаліну, фор малін-резорцинової суміші, нітрату срібла Клінічна картина ураження (гіперемія, набряк, ерозія, некроз, виразка) залежить від характеру хімічної речовини, Гі кількості, концентрації та часу дії (мал 41, а,б).
Опік кислотами призводить до виникнення коагуляційного некрозу — щільної плівки, яка при опіку сірчаною кислотою має бурий колір, азотною — жовтий, іншими кислотами — сіро-білуватий. Навколо плівки спостерігаються значно виражені явища запалення з набряком і гіперемією.
Опік лугами призводить до колікваційного некрозу COбез утворення щільної плівки Від дії лугів ураження більш глибоке, ніж при опіках кислотами, і може захоплювати всі шари CO. Після відторгнення некротизованих тканин оголюються вельми болючі ерозивні чи виразкові поверхні, які загоюються дуже повільно.
Лікування.Передусім необхідно швидко видалити ушкоджуючу хімічну речовину і промити порожнину рота слабким розчином нейтралізуючої речовини. Якщо опік спричинений кислотами, то використовують мильну воду, 1% вапняну воду, палену магнезію (оксид магнію), 0,1% розчин аміаку, або нашатирного спирту (15 крапель на 1 склянку води) Луги нейтралізують 0,5% розчином оцтової або лимонної кислоти, а також 0,1% розчином хлористоводневої кислоти (10 крапель на 1 склянку води), чим зупиняють подальше проникнення хімічної речовини в тканини
Щоб зменшити всмоктування концентрованих розчинів нітрату срібла, вживають 2—3% розчин натрію хлориду або розчин Люголя, при цьому утворюються нерозчинні сполуки срібла При ураженні фенолом COобробляють рициновою олією або 50% етиловим спиртом
92
Мал. 41.
Вогнище некрозу слизової оболонки
перехідної складки нижньої губи,
зумовіене дією азотнокислого сріб іа
(й), вогнище некрозу слизової оболонки
язика, зумовлене дією резорцин-формаліну
(б)
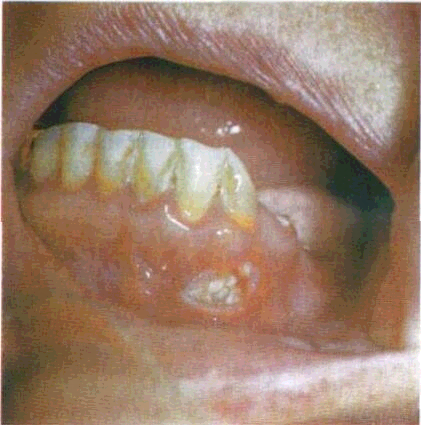
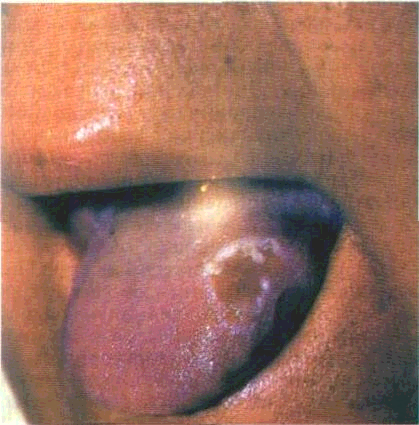
Подальше лікування хворих з хімічними опіками проводять за зразком терапії гострого неспецифічного запального процесу знеболювальні засоби, слабкі розчини антисептичних препа ратів у вигляді ротових ванночок, полоскань, а також засоби, що прискорюють епітелізацію (1% розчин цитралю на персиковій олії, метилурацилова мазь, ретинол, токоферол, цигерол)
93
ЛЕЙКОПЛАКІЯ
Лейкоплакія (leucoplacia,від грецьк leucos —білий, plax — пластинка) — ураження CO,що характеризується патологічним зроговінням покривного епітелію, яке здебільшого виникає у відповідь на хронічні екзогенні подразнення.
Перший клінічний опис цього захворювання належить Базе-ну (A.Bazin,1868). Термін «лейкоплакія» запропонував Швіммер (Е Schwimmer,1877), лейкоплакію у порожнині рота досконало описав Відаль (F.Vidal,1883)
Лейкоплакія трапляється у 13% хворих з патологією СОПР віком понад ЗО років. У старшому віці, переважно у чоловіків, вона спостерігається у 7—10 разів частіше
Лейкоплакія належить до розряду факультативних перед-раків Частота злоякісної трансформації лейкоплакії (залежно від схильності до малігнізації окремих Гі клінічних форм) становить 15—75%. Тому профілактика, своєчасна діагностика та раціональне, диференційоване для кожної з її форм, лікування є відповідальним завданням лікаря-стоматолога в запобіганні онкологічним захворюванням.
ЕтіологіяВиникненню лейкоплакії СОПР сприяють подразнювальні чинники, які викликають хронічні запальні процеси. До них належать гострі краї каріозних зубів, нависаючі краї пломб, патологічний прикус, недоброякісно виготовлені протези, гальванізм ротової порожнини, надмірне вживання прянощів, гарячої їжі і особливо куріння. Виникнення лейкоплакії пов'язують з деякими чинниками виробничого середовища (електромагнітні поля високої напруги, шкідливі фактори коксохімічного, електролізного, силумінового, йодного, залізорудного та інших виробництв). Із ендогенних чинників неабияку роль відіграють порушення функції травного каналу, патологія ендокринної системи, недостатність ретинолу та вітамінів групи В Не виключена вроджена чи спадкова схильність до розвитку захворювання Слід пам'ятати (докладніше про це йтиметься далі), що лейкоплакія може бути симптомом чи синдромом різних хронічних, у тому числі й специфічних, захворювань (сифіліс, червоний вовчак, туберкульоз, СН1Д).
Патологічна анатомія.Захворювання характеризується різного ступеня потовщенням епітеліального шару і втягненням у хронічний запальний процес власної пластинки CO,тобто лейкоплакія проявляється як гіперпластичний хронічний запальний процес, при якому прояви гіпер- і паракератозу чергуються між собою
У випадках, коли зроговіння носить характер паракератозу. найбільш вираженими є явища акантозу. Власна пластинка CO в зоні ураження має запальний інфільтрат із лімфоїдних клітин та плазмоцитів, що часто чергується з осередками фіброзу та склерозу власної пластинки CO(мал 42).
94
Мал. 42 Патопстоло-гічна
картина при під-вишеніи формі лейкоплакії
/ — пперкератоз 2
— дифузний
лімфоідно-плазмоцитар ний інфільтрат
\ власній пла стик ці слизової оболонки,
Мікрофотографія Забарвлювання
гематоксиліном і еозином 36 об 9, ок
10 V

К/іінікаГоловною клінічною ознакою лейкоплакії є бляшка — перламутрово-білии чи крейдоподібний елемент, що часто підноситься над рівнем COі має чіткі, зазублені або розмиті межі з цупкуватою при пальпації поверхнею. Крім спільних ознак лейкоплакії, в її перебігу може спостерігатися низка особливостей, які відображені у різних класифікаціях.
Так, І.О.Новик виділяє плоску (гладеньку), підвищену, бородавчасту (верукозну), ерозивну та виразкову форми лейкоплакії; М.Ф.Данилевський, крім того, — початкову (передкера-тозну) форму; Б.М.Пашков — м'яку. Як своєрідна форма лейкоплакії у курців з локалізацією кератозу на піднебінні виділена так звана лейкоплакія Таппейнера.
Ці форми дають змогу найповніше охопити особливості перебігу захворювання. Так, при початковій, плоскій та м'якій формах лейкоплакії хворий вказує на тривале існування або появу «білої плями», що нічим не турбує хворого. Частіше таке ураження лікар виявляє випадково при лікуванні зубів чи проведенні планового профілактичного огляду різних груп населення. При підвищеній, а особливо при верукозній формі лейкоплакії хворих непокоїть відчуття шорсткуватості або випинання CO.Ще неприємніші відчуття виникають у разі порушення цілісності епітелію На поверхні зроговіння чи в основі бородавчастого розростання утворюються ерозії, тріщини або виразки, виникає відчуття печіння чи болісності COБіль посилюється віл дії механічних, хімічних, термічних інгредієнтів їжі. Особливо бореними є ерозії й виразки на червоній каймі губ та язиці
95
Мал.
43. Плоска лейко плакія в ділянці кута
рота
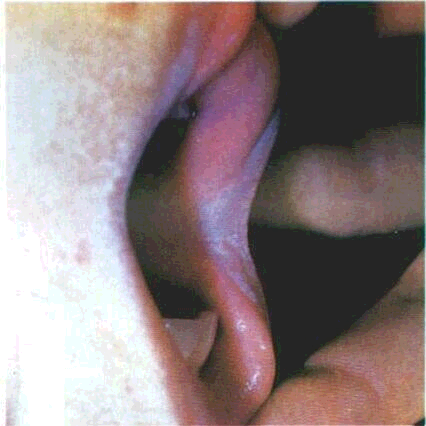
При лейкоплакії курців (Таппеинера) хворі здебільшого скаржаться на відчуття сухості в порожнині рота і печіння CO
Оскільки лейкоплакія є процесом хронічним, то вони досить часто не можуть назвати термін виникнення захворювання. Лише у разі порушення цілісності епітелію хворі більш конкретно зазначають час появи садніння, печіння чи болю, бо саме ці симптоми примусили "їх звернутися до лікаря.
Під час огляду інколи звертає на себе увагу незадовільний гігієнічний стан ротової порожнини, який ускладнює перебіг лейкоплакії. При обстеженні, як правило, виявляють травмуючі подразники, зруйновані зуби, неповноцінні протези, наявність різнойменних металів у мостоподібних протезах, що межують з ураженою ділянкою CO
У разі локалізації ураження у ділянці щік гіперкератозна бляшка має класичні обриси, тобто форму трикутника, основа якого звернена до кута рота, а вершина — по лінії змикання зубів у напрямку до ретромолярного простору (мал. 43).
Бляшки на бічній поверхні язика мають витягнуту форму, на твердому пшнебінні — підковоподібну вздовж альвеолярного гребеня. На інших ділянках COформа бляшок різноманітна Зокрема, вони можуть мати вигляд м'яких суцільних білувато-перламутрових, опалесціюючих плівок, часом поділених борозенками на частки Краї бляшки досить часто зірчасті. При початковій, плоскій формах лейкоплакії осередок ураження не виступає над рівнем CO(мал. 44). При подальшому розвиткові патологічного процесу бляшки молочно-білого чи солом'яного кольору піднімаються над рівнем CO(підвищена форма лейко-
96
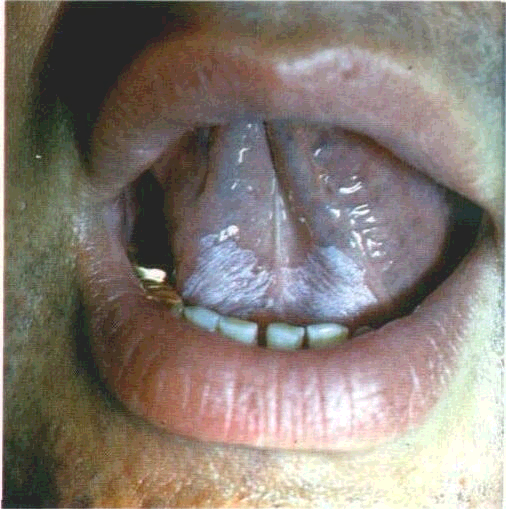
Мал. 44
Плоска лейкоплакія нижньої поверхні
язика (а); слизової оболонки щоки по
лінії змикання зубів (б)
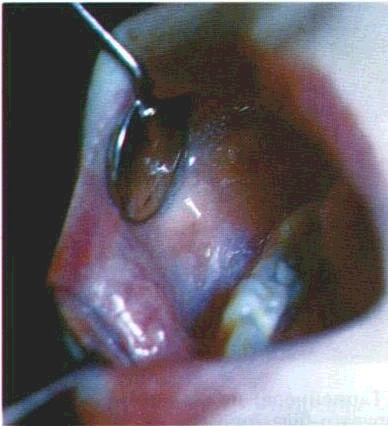
плакії). Помутніння \ паленої частини і втрата специфічного перламутрового блиск\ і-ьичать про прогресування кератозу (мал. 45)
8 151
97
Мал.
45. Підвищена форма лейкоплакії слизової
оболонки спинки язика
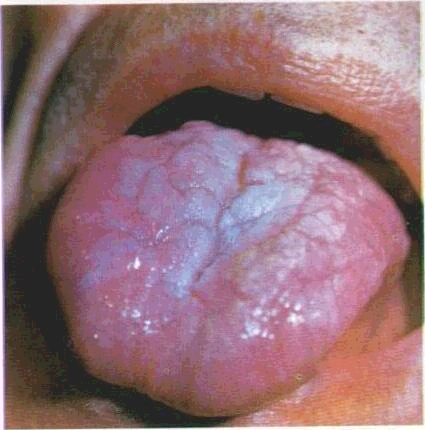
Мал. 46.
Лейкоплакія курців (Таппейнера)
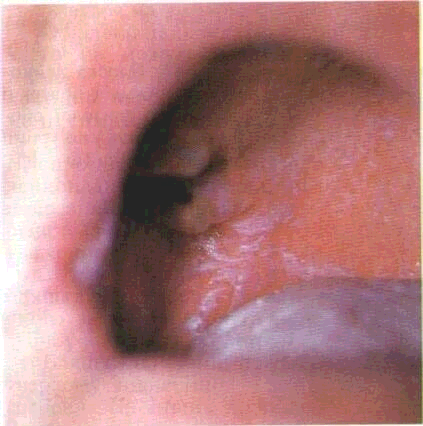
При лейкоплакії курців (Таппейнера) на твердому піднебінні видно ділянку зроговіння: сірувато-біла, опалесціююча поверхня;
нерідко COмереживоподібна, з червоними вкрапленнями — нез-роговілі ділянки навкруги проток малих слинних залоз (мал. 46).
При бородавчастій лейкоплакії на фоні гіперкератозної бляшки частіше в одному, інколи у кількох місцях спостерігаєть-
98
Мал.
47. Бородавчаста форма лейкоплакії
сливової оболонки щоки по лінії
змикання зубів (а);
слизової оболонки
дна порожнини рота(о)
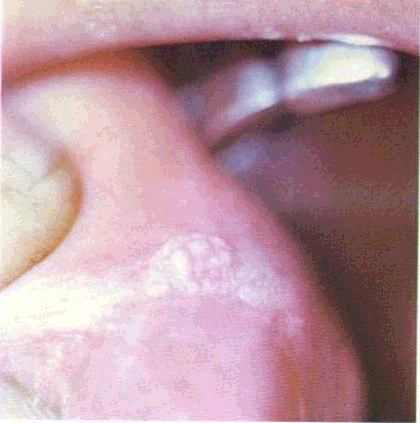
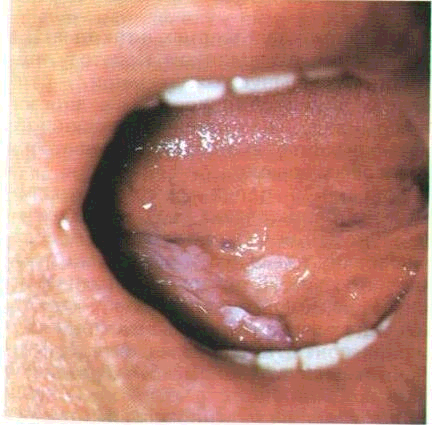
c^цупке горбисте утворення типу бородавки з широкою основою, неболюче, не спаяне з підлеглими шарами CO (мал. 47).
Для ерозивної та виразкової форм лейкоплакії характерна, окрім кератозу, наявність ерозій, виразок, тріщин, які під дією подразників збільшуються в розмірах, не виявляють схильності
7. 99
Мал.
48. Ерозивна форма лейкоплакії слизової
оболонки дна порожнини рота
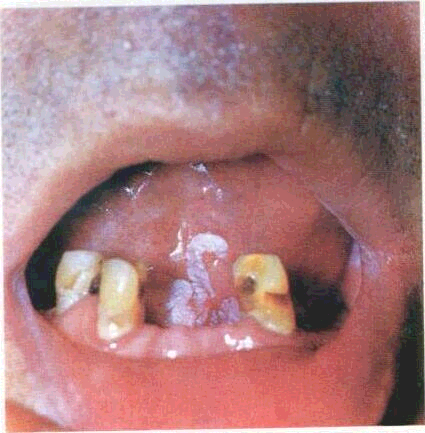
до загоєння і завжди супроводжуються виникненням больових реакцій (мал. 48).
При верукозній, ерозивній, виразковій формах лейкоплакії в разі, коли розвивається ущільнення під ділянкою кератозу, посилюються процеси зроговіння, збільшуються розміри і цупкість бородавчастих утворень, виникнення ерозій та виразок повинні насторожити лікаря з огляду на можливість злоякісного переродження. Ці форми справедливо відносять до кератозів, які належать до передракових захворювань.
При м'якій формі лейкоплакії в місцях хронічної травми (частіше прикушування, жування) щік, язика, губ виявляється своєрідне оксамитово-біле злущування CO,що нагадує поверхневий опік чи губчасту мацеровану поверхню. Інколи такі утворення значною мірою нашаровуються на поверхню, яка нагадує поверхню губки з різними за формою і розмірами комірками. Якщо прикласти деяке зусилля, то верхні її шари видаляються з поверхні. Нерідко до цих явищ приєднується запалення. Найчастіше м'яка лейкоплакія виникає в осіб віком 16—20 років, у період формування організму.
У клініці м'якої лейкоплакії виділяють типову (вогнищеву і дифузну) та атипову форми. Для типової дифузної форми характерна широта осередків ураження, що локалізуються на CO щік, губ. COздається розпушеною, набряклою, губчастою, вкритою великою кількістю лусочок. Інколи вона набуває своєрідного вигляду через чергування ділянок, що вкриті лусочками, і ділянок без видимих змін. Значно розпушені, з надто великим злущенням вогнища заважають під час споживання
100
Мал. 49. М'яка
лейкоплакія слизової оболонки
шоки
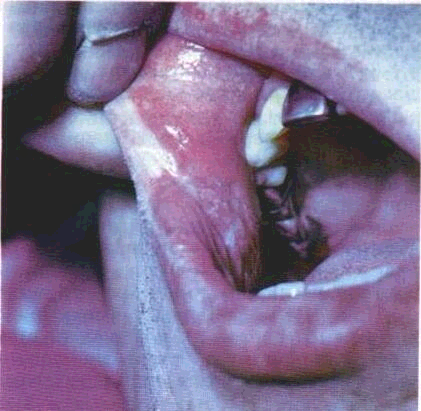
їжі, розмови. Ці утворення хворі схильні скушувати, не контролюючи цю звичку, чим і підтримують патологічний процес (мал. 49). При типовій вогнищевій формі на COгуб, щік трапляються поодинокі вогнища кератозу з мінімально вираженою симптоматикою.
Для атипової форми м'якої лейкоплакії характерне помутніння COщік, губ; інколи вона може мати вигляд злегка підвищеної над поверхнею COбілої опалесціюючої смужки або бляшки на рівні змикання зубів.
Клінічний перебіг різних форм лейкоплакії може ускладнюватись утворенням інших елементів ураження (тріщина, ерозія, виразка), розростань, схильних до рецидивів, з можливим злоякісним переродженням.
З метою уточнення діагнозу лейкоплакії, крім клінічного обстеження, вдаються до додаткових методів дослідження: стоматоскопи', цитологічного дослідження, біопсії.
При стоматоскопи' початкова форма лейкоплакії являє собою осередок COбілясто-матового відтінку, плоска — потовщення епітелію з хронічним запальним процесом підлеглих тканин. Підвищена форма характеризується різко потовщеним шаром зроговілого епітелію; верукозна — височіючим нашаруванням епітелію з сосочковими розростаннями, що чергуються із звичайним кератозом.
Інформативним є люмінесцентне дослідження, при якому простежується закономірність змін інтенсивності кольору світіння ділянок ураження. Так, білясто-блакитний колір спостерігається при початковій лейкоплакії, блакитний — при
101
плоскій; малоінтенсивне світіння з жовтуватим відтінком з переходом у фіолетовий характерне для підвищеної лейкоплакії, фіолетове — для верукозної, коричневе — ерозивно-виразкової.
Диференціальна діагностика.Для постановки остаточного діагнозу лейкоплакію необхідно диференціювати від інших проявів кератозу CO,а також деяких захворювань, що супроводжуються нашаруванням білих бляшок тощо.
Від червоного плескатого лишаю (ЧПЛ) лейкоплакія відрізняється відсутністю полігональних папул, що утворюють при злитті характерний малюнок (мережива, кільця, листа папороті, морозних візерунків, сітки Уїтхема та ін.). Важливо враховувати при цьому «улюблену локалізацію» елементів ураження: лейко-плакічна бляшка найчастіше трапляється на COщік та в кутах рота у вигляді трикутника, основа якого звернена до кута рота.
При ЧПЛ елементом ураження є папула. Папули полігональної форми, як правило, розміщені симетрично, частіше в ретромолярному просторі. На червоній каймі губ папули ЧПЛ мають застійно-жовтий колір (тимчасом як бляшки лейкоплакії — сірувато-білі). Набагато полегшує діагностику ЧПЛ наявність частого висипу папул на шкірі.
Червоний вовчак характеризується тріадою: кератоз, еритема, рубцева атрофія. Від лейкоплакії він відрізняється наявністю останніх двох симптомів.
Папульозні сифіліди спостерігаються при вторинному сифілісі CO.Вони мають вінець запалення по периферії, а маце-рований сірувато-білий епітелій на поверхні папул при наполегливому зскрібанні знімається, відкриваючи ерозію м'ясо-червоного кольору.
Гіперпластичний кандидоз, пліснявка інколи можуть бути помилково прийняті за лейкоплакію через наявність білих бляшок нальоту на поверхні CO.Однак при кандидозі цей наліт знімається і за допомогою мікроскопії в ньому виявляють гриби.
Лікування.Передусім необхідна ретельна санація ротової порожнини. Потрібно виявити і усунути всі подразнювальні фактори, провести лікування карієсу і його ускладнень, систематично видаляти зубну бляшку, над- і під'ясенний зубний камінь. Важливим лікувальним заходом є раціональне зубне протезування (безпаєчні, цільнолиті конструкції протезів, використання благородних металів, знімні пластинчасті протези із безбарвної пластмаси та ін.). Дуже важливо своєчасно виявити і усунути гальваноз ротової порожнини, зумовлений пломбами з амальгами або різнойменними металами ортопедичних конструкцій зубних протезів.
Обсяг місцевого лікування залежить від форми лейкоплакії. Патогенетичними завданнями є усунення гіперкератозу, а також нормалізація процесу кератинізації епітелію. Ці завдання вирішуються використанням медикаментозних, фізіотерапевтичних і хірургічних методів лікування. З метою усунення
102
гіперкератозу при початковій, плоскій і підвищеній формах лейкоплакії у випадках, коли зроговіння поступово не зникло після ретельної санації і усунення подразників, використовують кератолітичні засоби (3—5—10% саліцилова кислота, настої іьонку, чистотілу, листків суниці). З успіхом для цього застосовують похідні етиленамідів (бензотеф, тіотеф, фторбензотеф) як для аплікацій, так і для введення методом електрофорезу (20— 25 сеансів на курс лікування). При ерозивно-виразковій формі лейкоплакії першочерговим завданням є відновлення цілісності епітелію, для чого використовують тактику, що прийнята для лікування виразково-некротичних уражень СОПР. За потреби з метою очищення виразкових дефектів проводять їх оброблення протеолітичними ферментами, застосовують протизапальні та кератопластичні засоби: ретинол, токоферол, препарати рослинного походження (олію обліпихи, мазь календули), прополіс, солкосерил, кортикостероїдні мазі («Синалар», «Лорин-ден», «Фторокорт», преднізолонову та ін.).
Ерозивно-виразкова і верукозна форми лейкоплакії у випадках, коли консервативне лікування не досить ефективне, потребують хірургічного лікування. З цією метою проводять кріообдування чи крюдеструкцію, діатермокоагуляцію або традиційне хірургічне видалення вогнища.
Останніми роками серед фізичних методів лікування лейкоплакії досить широко застосовують кріотерапію: кріообдування парорідинним струменем азоту при початкових формах лейкоплакії і крюдеструкцію — при ерозивній, виразковій та веру-козній формах.
Дія наднизьких температур на COпри лейкоплакії викликає гомо- і гетерогенну нуклеацію, яка супроводжується внутрішньо- та зовнішньоклітинним зледенінням Унаслідок внутрішньоклітинного утворення льоду (внутрішньоклітинної кристалізації") відбуваються розрив клітинної мембрани і денатурація білків, а також спостерігаються токсична дія електролітів, що зумовлена їх високою концентрацією, судинний стаз і розвиток мікроінфарктів. Можливий розвиток температурного шоку, що веде до негайної загибелі клітини через різке зниження температури.
Встановлено, що від кріовпливу протягом 10 с настає некроз епітеліального шару CO,а при експозиції 60 с некроз поширюється до підслизової основи. Після відтанення спочатку виникає набряк CO,потім елементи ураження перетворюються на некротичну тканину, після відділення якої (через 6—8 діб) відбувається епітелізація CO.В разі малігнізації лейкоплакії лікування проводять так само, як при плоскоклітинному ракуCO,в умовах онкодиспансеру. Загальне лікування передбачає призначення значних доз вітамінів (ретинолу, вітамінів групи В, аскорбінової кислоти). Ретинолу ацетат призначають по 5—10 крапель 3 рази на день; нікотинову кислоту — по 0,5 г 3 рази на
103
день протягом 1 міс. За показаннями
проводять гіпосен-сибілізуючу терапію.
В разі сталого перебігу ерозивної та
виразкової форм лейкоплакії
призначають кортикостероїдну терапію-у
1-й тиждень — по 1 таблетці 4 рази на
день; 2-й — по 1 таблетці 3 рази на
день; 3-й — по 1 таблетці 2 рази на день;
4-й — по 1 таблетці один раз на добу (в
розрахунку на преднізолон).
Прогнозє найсприятливішим при
початковій та плоскій формах лейкоплакії.
Всі хворі на лейкоплакію повинні
перебувати під постійним диспансерним
наглядом і з'являтися для профілактичного
огляду та лікування від 2 (при початковій
та плоскій формах) до 4—6 разів на рік
(при підвищеній, бородавчастій та
ерозивно-виразковій формах).
Профілактикалейкоплакії потребує
старанного підтримання санованого
стану ротової порожнини. Дефекти коронок
та зубних рядів слід своєчасно
заміщувати раціональними зубними
протезами. Дуже важлива повна відмова
від куріння, оскільки тютюн і продукти
його згоряння містять понад 1000 різних
речовин, які негативно впливають не
тільки на CO,а й на весь
організм людини. Обов'язковим є лікування
у відповідних спеціалістів патології
травного каналу, авітамінозів, супутньої
ендокринної патології.
Методи захисту СОПР від дії хімічних,
механічних, термічних чинників на
виробництві стоматолог розробляє і
впроваджує у співдружності з
гігієністом чи виробничим лікарем.
Такі заходи сприяють значному зниженню
поширеності захворювань СОПР серед
працівників промисловості і сільського
господарства.
РОЗДІЛ 7
Інфекційні
захворювання слизової оболонки порожнини
рота
ВІРУСНІ УРАЖЕННЯ
До цієї групи належать захворювання,
викликані вірусами звичайного (простого)
герпесу, Коксакі, ECHO,вітряної віспи, грипу, парагрипу та
аденовірусом.
Герпетична інфекція — одна з
найпоширеніших і неконтрольованих
вірусних інфекцій людини, спричиняється
вірусом простого герпесу. Згідно з
сучасними поглядами, частинка вірусу
простого герпесу є клубком ДНК
двоспіральної структури з високим
вмістом гуаніну та цитозину (74%), що
замкнений в білкову капсулу. При
потраплянні на чутливу клітину
відбувається вивільнення нуклеїнової
кислоти і інфікування клітини. Це
призводить до синтезу нової нуклеїнової
кислоти, білка та інших компонентів,
із яких формуються вірусні частинки.
Процес завершується загибеллю
чутливої клітини. Повний інфекційний
цикл вірусу простого герпесу
складається з адсорбції вірусу на
клітинній стінці, проникнення його в
середину клітини, латентної або
ек-ліпс-фази, синтезу вірусних
компонентів, складання вірусних
частинок (віріонів), звільнення заново
сформованого вірусу з клітини.
Основна форма взаємодії вірусу і
клітини характеризується швидким
розмноженням вірусу і прогресуючою
дегенерацією клітини, що призводить
до її загибелі.
Вірус простого герпесу добре зберігається
в тваринних тканинах та 50%
105
гліцерині. При —70 °С він зберігається 5 міс, при 37 °С — інактивується за 10 год, при 50—52 °С — за ЗО хв. Найсприятливіша для культивації вірусу температура — 34 °С.
Вірус досить чутливий до дії ефіру, що пов'язане з наявністю ліпідів у його оболонці, детергентів (мийних засобів), протеолітичних ензимів, фосфатаз, жовчі, які є сильними інактива-торами. Він швидко інактивується у кислому середовищі. Навіть невеликі дози ультрафіолетового та рентгенівського опромінення можуть зруйнувати вірус. Аналогічно впливає фотоди-намічна дія барвників.
Вірус простого герпесу, проникнувши в організм через CO порожнини рота і носової частини глотки ще в ранньому дитинстві, залишається персистувати в організмі переважно у латентній формі, не викликаючи клінічних ознак захворювання. Під впливом провокуючих чинників при несприятливих умовах (зниження імунологічної реактивності організму) вірус може перейти в активний стан і викликати ураження СОПР. Такими чинниками є захворювання на грип, малярію, туберкульоз, пневмонію, ураження зубів, пародонта, придаткових пазух носа, переохолодження, вплив радіації, тривала інсоляція, авітаміноз, алергія, гарячка, стресові ситуації (секреція адреналіну), хірургічні втручання, приймання лікарських засобів, що пригнічують імунний захист (кортикостероїдів), інтоксикація, менструація. Для людини, що раніше перенесла гострий герпетич-ний стоматит, ці фактори досить часто стають причиною рецидиву захворювання.
Клінічні прояви герпетичної хвороби у людини багатогранні. Залежно від локалізації ураження вони мають різні назви: пу-хирцевий герпетичний гінгівостоматит, герпетичний менінго-енцефаліт.
Для герпетичної хвороби характерна поява на обмежених ділянках шкіри і COвезикулярного висипу. В пухирцях вірус зберігається до 48 год.
Описані 4 стадії розвитку герпетичного пухирця:
І — поява гіперемійованої ділянки на шкірі й CO,що супроводжується більшою чи меншою мірою вираженим відчуттям печіння, свербіння чи поколювання.
II — утворення пухирців через декілька годин після появи гіперемії. Пухирці мають напівкулясту форму і виповнені прозорою рідиною, яка потім мутнішає. Ця везикулярна стадія триває 4—7 діб і нерідко супроводжується болем або аденопатією різного ступеня.
Ill —утворення кірочок з відшарованого епідермісу після розриву пухирця і звільнення його від рідини. Ділянка пухирця гіперемійована, інколи набрякла. На COзалишаються ерозії, які можуть вторинно інфікуватися.
IV — одужання. Кірочки відокремлюються і відпадають. На місцях висипу залишається почервоніння, яке швидко минає.
106
При герпетичних ураженнях СОПР нерідко розвиваються різні загальні симптоми: ще за декілька годин до появи висипу з'являються відчуття розбитості й нездужання, свербіж та печіння в місцях майбутнього ураження, невралгічний біль та артралгія, гарячка (до 40—41 °С), більшою чи меншою мірою виражена аденопатія.
Вірус простого герпесу може зумовити 2 форми патології в порожнині рота: первинну герпетичну інфекцію і рецидивну — хронічний рецидивний герпес.
ГОСТРИЙ ГЕРПЕТИЧНИЙ СТОМАТИТ
При первинній формі гострого герпетичного стоматиту (stomatitis herpetica acuta)відбувається первинний контакт губ та СОПР з вірусом герпесу. Первинний герпес частіше виникає у дітей віком 6 міс — 3 роки, коли зникають специфічні до вірусу герпесу антитіла, отримані з кров'ю матері. У більшості випадків первинний герпес має субклінічний перебіг і лише у 1—10% інфікованих розвиваються клінічно виражені симптоми гострого герпетичного стоматиту, що являють собою первинну імунну відповідь на вторгнення вірусу.
Клінічно виражена первинна герпетична інфекція на СОПР — гострий герпетичний стоматит — найчастіше спостерігається у дітей віком до 3 років. Особливо схильні до захворювання ослаблені діти, і саме серед них відзначається досить висока летальність (до 27%), яка зумовлена здебільшого дисемінацією вірусу. При цьому, як правило, уражається і печінка.
Інкубаційний період гострого герпетичного стоматиту становить пересічно 6—8 діб. Захворювання розпочинається гостро — із загального нездужання, болю голови, підвищення температури тіла до 37—41 °С. До цих симптомів протягом 24—48 год приєднується біль у порожнині рота, що посилюється при розмові та вживанні їжі. COстає гіперемійованою, набряклою. У ділянці губ, щік, язика, дна порожнини рота, піднебінних дужок з'являються дрібні (з просяне зерно) пухирці, що розміщуються групами (від 2—3 до десятків пухирців). Вони наповнені прозорою рідиною, яка згодом мутнішає. Пухирці можуть зливатися в 1—2 пухирі і через 2—3 доби лопаються, утворюючи поширені ерозії яскраво-червоного кольору, з дрібнофестончастими обрисами, вкриті нальотом (мал. 50,а, б). Герпетичний стоматит супроводжується змінами в пародонті і характеризується катаральним, а часом і виразковим гінгівітом. Виділення слини збільшується, вона стає в'язкою. Поряд з цим нерідко уражаються червона кайма губ, а також шкіра, що межує з нею, і кисті; можливе ураження й інших CO:очей, стравоходу, глотки.
Герпетична інфекція може носити професійний характер (ураження шкіри обличчя і пальців кистей у стоматологів), при-
107
Мал. 50
Гострий герпе-тичний стоматит Афти на
межі твердого і м'якого піднебіння
(а)
Ерозія з фестончастими обри сами, вкрита
фібринозним нальотом, на слизовій
оболонці щоки (б)
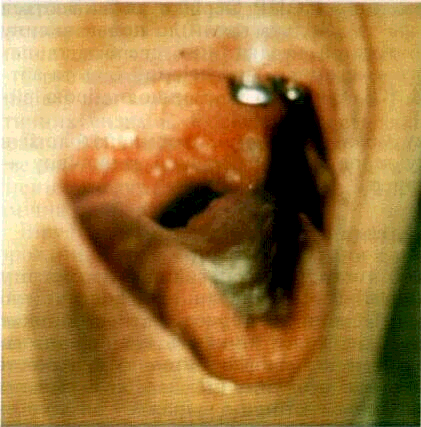
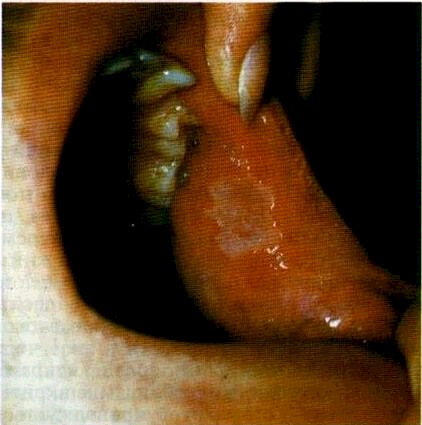
водити до тяжких уражень — герпетичного кератиту, енцефаліту, гепатиту.
За ступенями поширеності процесу, температурної реакції та інтоксикації виділяють легку, середньої тяжкості та тяжку форми захворювання.
Herpes simplex, Herpes labialis acuta,або простий (звичайний)
108
Мал.
51 Простий
герпес Пухирці на межі червоної
кайми верхньої губи і шкіри (а) Пухирці
на межі червоної кайми губ і шкіри (о)

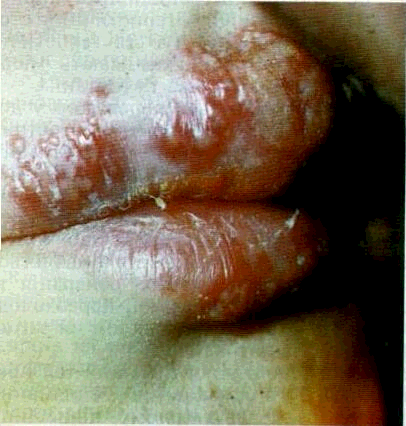
герпес, простий пухирцевий лишай, «вогник», має первинний елемент ураження — пухирець. Улюбленою локалізацією висипання пухирців є межа: слизова оболонка — шкіра біля природних отворів (червона кайма губ, що переходить у шкіру, крила носа, носогубний жолобок, очі, статеві органи, шкіра рук).
Спочатку у місці ураження виникають відчуття свербіння.
109
заніміння, печіння, а потім на їх фоні з'являється група (від 2— 7 до 15 і більше) напружених пухирців, заповнених прозорою рідиною. З часом можливе збільшення їх кількості або виникнення нової групи пухирців. У межах групи пухирці можуть зливатися між собою. Рідина, яка в них міститься, через 1—2 доби мутнішає; пухирці м'якшають, починають лопатися. Ексудат підсихає, утворюючи кірку жовто-сірого кольору. Висипання пухирців протягом усього періоду захворювання і навіть ще 5—7 діб після епітелізації ерозій супроводжується збільшенням регіонарних лімфатичних вузлів (мал. 51, а, б)і болем у них.
Перебіг первинної герпетичної інфекції переважно становить 3—5 діб, інколи затягується до 10—14 діб. Ерозії гояться без рубців.
ХРОНІЧНИЙ РЕЦИДИВНИЙ ГЕРПЕС
Після перенесеної первинної герпетичної інфекції вірус залишається в організмі людини, очевидно, протягом усього її життя, і захворювання переходить у латентну фазу тривалого вірусоносійства, яка часто супроводжується рецидивами (рецидивна форма).
У порожнині рота — це хронічний рецидивний герпес (Herpes chronica recidiva)СОПР (рецидивний герпетичний стоматит, гінгівостоматит), рецидивний герпес губ та герпетичні рецидивні гангліоневрити; в рідкісних випадках мають місце рецидивні герпетичні ураження стравоходу, зіва та гортані.
Хронічний рецидивний герпес трапляється переважно у дорослих та кожної десятої дитини (12,5%), що перенесла гострий герпетичний стоматит. Розвиток захворювання є свідченням зниження загального імунітету та реактивності СОПР, воно може проявлятися на шкірі (Herpes simplex labialis, nasalis recidiva) і CO (Stomatitis herpetica recidiva).
Досить часто, незалежно від пори року, часу, що минув після попереднього висипу, рецидив захворювання з'являється після травм (накладання матриці, прикушування, сепарація та оброблення зуба з ортопедичною метою), інфекції, переохолодження або має чіткий зв'язок з менструальним циклом чи загостренням хронічних захворювань травного каналу.
Клінічні прояви як первинної герпетичної інфекції, так і рецидивної форми на шкірі можуть бути однаковими. Рецидивний герпес СОПР частіше локалізується на твердому піднебінні, щоках, язиці і виникає здебільшого внаслідок дії зазначених вище провокуючих чинників. У більшості випадків рецидивного герпетичного стоматиту висип обмежений, з типовою динамікою процесу: пухирці з'являються групою, зливаються, лопаються, утворюючи ерозію з поліциклічними обрисами. У перші кілька діб існування ерозій вони дуже болючі, при цьому спостерігається больова реакція регіонарних лімфатичних вузлів.
110
Загальний стан хворих на рецидивний герпес СОПР та губ, як правило, не порушений.
Залежно від частоти рецидивів виділяють легку (1—2 рецидиви протягом 3 років), середньої тяжкості (1—2 рецидиви на рік) і тяжку (4—5 рецидивів на рік або перманентний перебіг) форми рецидивного герпесу.
При патогістологічному дослідженні визначають балонуючу дистрофію, що виявляється вогнищевою зміною клітин шипуватого шару, які набувають вигляду кульок, відокремлюються одна від одної. Водночас унаслідок амітотичного поділу утворюються багатоядерні великі клітини. Серозний ексудат роз'єднує змінені клітини, утворюючи порожнину пухирця, заповнену ексудатом із завислими у ньому епітеліальними клітинами. У прилеглій власній пластинці COспостерігається гострий запальний процес.
Цитологічне дослідження виявляє нейтрофільні лейкоцити з різним ступенем їх дистрофії та елементи гістогенного походження (осілі макрофаги), а також шари епітеліальних клітин з явищами поліморфізму і клітини-монстри (гігантські багатоядерні клітини герпесу — так звані клітини балонуючої дистрофії).
ОПЕРІЗУВАЛЬНИЙ ЛИШАЙ
Оперізувальний лишай (Herpes zoster)викликається герпес-подібним вірусом (Varicella— herpes zoster,V—Z-вірус), який у дітей спричинює ще й вітряну віспу.
Трапляється захворювання переважно у холодну пору року, в основному у людей середнього та похилого віку. Може проявлятися як самостійне захворювання, проте частіше супроводжує і ускладнює перебіг загальносоматичних хвороб (нефрит, пневмонія, лейкози, рак), які створюють фон імунодефіциту. Розвитку herpes zosterсприяють також травматичні ушкодження в зоні висипу.
Хоч захворювання має гострий початок, однак з анамнезу вдається з'ясувати, що нерідко висипу ще за 1—4 доби передували нездужання, біль голови, озноб, підвищення температури тіла до 38—39 °С, невралгії або парестезії, збільшення регіонарних лімфатичних вузлів. У рідкісних випадках перебіг захворювання зупиняється на цьому єтапі, не досягаючи стадії висипання пухирців на шкірі та СОПР. Проте звичайно на шкірі або СОПР з'являється одна чи кілька еритематозних набряклих плям, що локалізуються тільки з одного боку за ходом гілок трійчастого нерва. Через кілька годин (інколи діб) на них висипає група пухирців. Пухирці можуть розміщуватися також на шкірі підборіддя, щоки, лоба, волосистої частини голови, потилиці, шиї за ходом гілок нервів або на CO(улюблена локалізація — тверде піднебіння, щока, губа, язик). Ці висипи однобічні і супроводжуються надзвичайно сильним пекучим болем та регіонарним лімфаденітом (тобто ураження нервової системи характеризуються сегментарністю, гіперестезіями в зоні висипу та герпетичною невралгією).
111
Важливо підкреслити, що всі пухирці при herpes zoster з'являються одночасно, розташовані у вигляді ланцюга, гірлянди або грона винограду на незміненій чи злегка гіпереміиованій і набряклій COабо шкірі. Заповнені серозним ексудатом пухирці на COшвидко (через кілька хвилин) лопаються. Поверхня ерозій, що при цьому утворилися, чиста, м'ясо-червоного кольору, згодом вона покривається фібринозним нальотом. Такі ерозії мають вигляд афт, різко болючі, гояться без рубців і ніколи не зливаються (мал. 52,а, б}.У людей з ослабленою реактивністю і часто в осіб похилого віку ерозії можуть трансформуватись у некротичні виразки (гангренозна форма). В такому разі посилюється слиновиділення, приєднуються дисфагія та гнильно-некротичний запах.
Діагностикагерпетичних уражень СОПР грунтується на їх клінічній характеристиці та даних лабораторних досліджень.
Діагностуючи первинну герпетичну інфекцію, необхідно враховувати 5 ознак: 1) відсутність даних про попередні герпе-тичні ураження якої-небудь частини тіла; 2) контакт з хворим на герпес; 3) пересічна тривалість інкубаційного періоду 5 діб;
4) наявність характерних уражень; 5) регіонарна лімфаденопатія і системні прояви.
У лабораторній діагностиці головним є виділення герпес-вірусу та визначення підвищення титрів вірусспецифічних антитіл у крові, а також виявлення клітин балонуючої дистрофії при цитологічному дослідженні.
Диференціальна діагностикавірусних уражень СОПР проводиться з метою розмежування їх між собою (первинна герпе-тична інфекція, рецидивний герпес, герпангіна, оперізувальний лишай) та з захворюваннями, що супроводжуються пухирцево-пухирними, ерозивними чи афтоподібними елементами (пухирчаста хвороба, БЕЕ, пухирно-судинний синдром, пемфігоїдна форма ЧПЛ, ерозивний стоматит, СНІД, ХРАС). Крім того, оперізувальний лишай розмежовують із синдромом Ханта (ураження g.geniculi n.intermedius).
Лікування(див. схему). З метою терапії вірусних уражень СОПР слід вжити таких заходів: 1) нейтралізувати вірус і запобігти новим висипанням елементів ураження; 2) усунути ознаки загальної інтоксикації; 3) посилити рівень імунологічної опірності організму і СОПР; 4) усунути біль, прискорити очищення ерозій, зворотний розвиток запальної реакції та епітелізацію елементів ураження СОПР.
Етіотропну терапію вірусних уражень СОПР проводять противірусними засобами (бонафтон, ацикловір, інтерферон, ріодоксол, теброфен, флореналь, алпізарин, госипол, оксолін, полудан, ар-бідол, зовіракс), дія яких спрямована на блокування репродукції вірусів у клітинах і на елімінацію їх з організму.
Використовуючи противірусні засоби, слід зважати на такі особливості лікування ними: 1) противірусні засоби ефективні
112
Мал.
52 Оперізувальний іишаи Пухирці у
вигляді ланцюга на слизовій оболонці
шоки (а)
Пухирці, ерозії, кірки на червоній
каймі нижньої губи і шкірі підборіддя
(б)
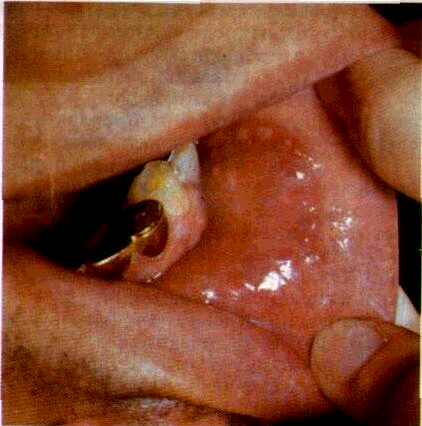

лише в перші 2—3 доби захворювання; 2) застосовувати їх треба якомога раніше, щоб запобігти проникненню вірусу в інші клітини і обмежити поширення ураження; 3) незалежно від кількості елементів ураження, противірусними засобами обробляють всю поверхню СОПР.
Місцеве застосування противірусних засобів проводять на
S 8 151
113
фоні попереднього оброблення знеболювальними, протимікробними, некролізуючими та протизапальними засобами у поєднанні з препаратами, що підвищують імунобюлогічні властивості СОПР (лізоцим, інтерферон, вілозен, Т-активін та ін ) З З—4-і доби застосовують протимікробні, протизапальні, імунокоригуючі засоби та препарати кератопластичної дії. Після епітелізації ерозій проводять санацію порожнини рота.
При оперізувальному лишаї поряд з оброблянням уражень противірусними засобами проводять новокаїнові блокади або електрофорез 2—5% розчину новокаїну з тіаміном і нікотинової кислоти; застосовують ультразвукову терапію, еритемні дози УФО, діатермію, УВЧ, випромінювання гелій-неонового лазера тощо Одним із показників одужання є відпадання кірочок на більшості елементів ураження
Плануючи загальну терапію вірусних уражень, слід виходити з того, що вони насамперед є свідченням імунодефіцитного стану організму 3 огляду на це при середньої тяжкості та тяжкій формах перебігу гострого герпетичного стоматиту, herpes zosterта при рецидивному герпесі хворі потребують загально-зміцнювального лікування, причому не лише в період загос трення, а й під час проведення курсу реабілітаційної терапії
У таких випадках необхідно призначити один із противірусних засобів (ремантадин по 2 таблетки 3—2—1 раз на добу або бонаф-тон по 1 таблетці 3—4 рази на добу), протизапальні аналгетичні препарати (мефенамова кислота по 3—4 таблетки на добу протягом 5—6 діб або саліцилат натрію по 1 таблетці 4 рази на добу) Поряд з цим доцільним є застосування адаптогенів (настойки женьшеню або ехінацеї пурпурової по 15—25 крапель за ЗО хв до вживання їжі), вітамінів групи В (тіамін, ціанокобаламін) та вітамінних комплексів (оліговіт, гексавіт, аеровіт та ін.)
Для підвищення імунологічної реактивності організму призначають один із імунокоректорів (декарис по 150 мг 1 раз на тиждень; курс лікування — 2—4 тиж). Одночасно застосовують аерозоль 0,1% розчину декарису (по 10 хв щодня, курс лікування — 10 сеансів). Призначають також тималін (по 10 мг внутрішньом'язово щодня, 5—10 ін'єкцій), кемантан (по 0,2 г З рази на добу після іди протягом 14 діб), нуклеінат натрію (по 0,2—0,3 г 3—4 рази на добу протягом 10—15 діб), метацил (по 0,'3—0,5 г 3—4 рази на добу протягом 10 діб), пентоксил (по 0,1 г 3—4 рази на добу протягом 15 діб) При ускладненні вторинною інфекцією та з метою запобігання їй вдаються до анти-бютикотерапп або призначення сульфаніламідних препаратів
За показанням призначають засоби гіпосенсибілізуючої терапії — препарати кальцію, протипстамінні препарати, глюко-
кортикоіди
При рецидивному герпесі, щоб запобігти рецидивам, необхідно усунути вогнища стоматогенної інфекції з перюдонта, па-родонта, а також з носової частини глотки, придаткових пазух
114
