
- •Кесарево сечение
- ••Кесарево сечение (caesarean section) - хирургическая операция, при которой рассекают беременную матку и
- ••Кесарево сечение небезопасно и в настоящее время, но материнская смертность и заболеваемость стали
- •Виды операций кесарево сечение:
- •По технике выполнения:
- •По отношению к брюшине:
- •Предоперационная подготовка и обезболивание
- ••В случае планового кесарева сечения беременная накануне принимает гигиенический душ; вечером и утром
- •Анестезия при кесаревом сечении
- •При кесаревом сечении регионарная анестезия обладает рядом преимуществ перед общей:
- •Некоторые врачи предпочитают эпидуральную анестезию: (1) она снижает АД плавнее, чем спинномозговая; (2)
- •Преимущества общей анестезии перед регионарной: (1) очень быстрая индукция анестезии
- •Регионарная анестезия
- •1.Спинномозговая анестезия
- •2. Эпидуральная анестезия
- ••Некоторые анестезиологи добавляют к раствору местного анестетика бикарбонат натрия (1 мэкв/10 мл раствора
- •Эпидуральная инъекция морфина (5 мг) в конце операции обеспечивает хорошее обезболивание в течение
- •3. Комбинированная спинально- эпидуральная анестезия
- •Общая анестезия
- ••(4) После того как акушер готов к работе, то проводят быструю последовательную индукцию
- ••(5) Операцию начинают только после подтверждения правильного положения интубационной трубки в трахее с
- ••(7) После рождения ребенка и отхождения плаценты к каждому литру инфузионного раствора добавляют
- •Алгоритм действий при трудной интубации у беременных
- •Анестезия при экстренном кесаревом сечении
- •Корпоральное кесарево сечение
- •Разрез Пфаннештиля
- ••При нижнесрединном разрезе хирург обычно стоит справа от беременной и скальпелем рассекает кожу
- ••Разрез апоневроза можно полностью произвести скальпелем, но менее опытному хирургу лучше сделать сначала
- ••В настоящее время переднюю брюшную стенку чаще вскрывают поперечным надлобковым разрезом по Пфанненштилю.
- ••Для лучшего доступа к матке рассечение передней брюшной стенки можно производить по методу
- •Поперечный надлобковый разрез передней брюшной стенки
- ••Тело матки смещают рукой влево в связи с ее физиологической ротацией в правую
- ••При предлежании в рану плаценты ее также рассекают скальпелем или пробуравливают пальцем.
- ••На кровоточащие края раны накладывают зажимы Микулича. Потягиванием за пуповину удаляют послед и
- ••Наиболее целесообразным является ушивание раны на матке непрерывным двухрядным швом или однорядным (викрил,
- ••После туалета брюшной полости послойно зашивают переднюю брюшную стенку наглухо. На кожу обычно
- •Кесарево сечение в нижнем
- •Поперечный разрез матки в нижнем сегменте
- ••При крупном плоде вскрытие нижнего сегмента матки можно производить дугообразным разрезом. Вначале скальпелем
- ••Затем в полость матки вводят правую руку, захватывают головку плода, осторожно поворачивают ее
- •Выведение головки плода при кесаревом сечении
- ••Если нет уверенности в проходимости канала шейки матки, необходимо пройти его расширителем Гегара
- •Некоторые авторы не рекомендуют прокалывать слизистую оболочку при зашивании раны на матке, но
- •Осложнения
- ••М.Stark (1994) предложил несколько видоизмененную методику проведения операции кесарева сечения в нижнем сегменте.
- •Истмико-корпоральное кесарево сечение с продольным разрезом матки
- •Кесарево сечение в нижнем сегменте матки с
- ••Затем удаляют непрерывный кетгутовый шов, соединяющий верхний край пузырно-маточной складки и париетальной брюшины,
- •Внебрюшинное (экстраперитонеальное) кесарево сечение
- ••Поперечный разрез нижнего сегмента матки производят примерно на 2—3 см ниже переходной складки
- ••Преимуществом экстраперитонеального кесарева сечения перед интраперитонеальным являются меньшая длительность операции и величина кровопотери;
- •Противопоказания к
- •Способ оценки и прогнозирования инфекционного риска гнойно- септических осложнений после кесарева сечения
- ••Изобретение относится к медицине, а именно к акушерству.
- •Способ осуществляется следующим образом: у каждой беременной перед операцией кесарева сечения проводится бальный
- •3.Выявление при ультразвуковом исследовании многоводия, мелкодисперсной взвеси в околоплодных водах оценивается 1 баллом;
- •Пример конкретного применения:
- •Авторы патента: Пономарева Надежда Анатольевна Конопля Алексей Александрович Смирнов Алексей
- •Послеоперационное течение и
- ••После операции производят коррекцию водно-электролитного баланса, газов крови и т.д. Целесообразно мониторное наблюдение
- ••Что касается переливания крови, то показания к нему определяются исходным состоянием женщины до
- ••В первые 6—8 ч после операции у родильниц могут возникать кровотечения, обусловленные гипотонией
- ••Через несколько часов после операции рекомендуют поворачиваться в постели, двигать руками и ногами.
- ••Для оценки течения послеоперационного периода, кроме клинического наблюдения, лабораторных данных (анализ крови, мочи),
- ••Кесарево сечение — операция, которая сама по себе приводит к условиям, способствующим подавлению
- •Спасибо за внимание!
- ••Региональная анестезия – это обезболивание какого-то конкретного участка тела, например, исключительно области от
•Преимуществом экстраперитонеального кесарева сечения перед интраперитонеальным являются меньшая длительность операции и величина кровопотери; исключение попадания околоплодных вод и мекония в брюшную полость; отсутствие опасности ранения кишечника, возможности образования спаек в брюшной полости; профилактика перитонита; меньшая выраженность болевого синдрома; возможность раннего вставания после операции (через 8—10 ч); уменьшение частоты паретического состояния кишечника. При нагноении околоматочной или околопузырной клетчатки имеется легкий доступ для опорожнения.
•По сравнению с интраперитонеальным кесаревым сечением операция, выполняемая внебрюшинным доступом, является технически более сложной и поэтому может быть рекомендована специалистам, хорошо владеющим оперативной техникой.
При выполнении данной операции возможны ранение мочевого пузыря, вскрытие брюшной полости, иногда возникают затруднения при выведении головки плода.
Противопоказания к
экстраперитонеальному кесареву сечению:
• разрывы матки и несостоятельность послеоперационного рубца на матке;
• преждевременная отслойка нормально расположенной плаценты;
• предлежание плаценты,
• наличие симптомов острого живота;
• выраженное варикозное расширение вен нижнего сегмента матки;
• опухоли матки и придатков,
• аномалии развития матки;
• необходимость проведения стерилизации.
Способ оценки и прогнозирования инфекционного риска гнойно- септических осложнений после кесарева сечения
•Изобретение относится к медицине, а именно к акушерству, и может быть использовано для оценки и прогнозирования инфекционного риска гнойно- септических осложнений после кесарева сечения. Индивидуально у каждой пациентки перед кесаревым сечением оценивают в баллах: анамнез и показатели данных лабораторных исследований, ультразвуковые признаки внутриутробного инфицирования по степени их выраженности, динамику нарастания реологических нарушений в системе мать-плацента-плод инфекционного генеза по допплерометрии, изменения иммунологического гомеостаза, ранжирование по степени тяжести интранатальных факторов осложнений родового акта. Затем оценивают сумму баллов, при этом сумма баллов 4 и менее отражает минимальную степень риска, сумма 5-8 баллов - среднюю степень риска, сумма более 9 баллов расценивается как высокая. Способ позволяет повысить эффективность прогнозирования гнойно- септических осложнений после кесарева сечения, что необходимо для дальнейшего выбора соответственно степени риска, варианта безопасного абдоминального родоразрешения и тактику оптимального ведения послеоперационного периода.
•Изобретение относится к медицине, а именно к акушерству.
•Известен способ оценки степени риска инфекционных осложнений после кесарева сечения, заключающийся в выделении 5 степеней инфекционного риска. Авторы предлагают выделять 5 спепеней риска по развитию гнойно-септических осложнений после кесарева сечения в зависимости от наличия или отсутствия очагов инфекции в экстрагенитальных и половых органах, клинического их состояния с учетом длительности родов и безводного промежутка перед оперативным родоразрешением.
•Недостатком известного способа является: отсутствие индивидуального подхода, не учитываются лабораторные показатели и показатели гомеостаза беременных накануне родоразрешения, не оценивается стадия и степень обострения выявленных инфекционных очагов.
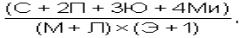
Способ осуществляется следующим образом: у каждой беременной перед операцией кесарева сечения проводится бальный подсчет факторов по 6 наиболее информативным параметрам (таблица №1):
1.Наличие хронических инфекционных очагов оценивается 1 баллом, при их обострении - 2 балла, острые инфекционные заболевания мочеполовой системы - 3 балла.
2.Результаты лабораторного обследования:
- ЛИИ* (Я.Я.Кальф-Калиф:) - где С - сегментоядерные, П - палочкоядерные, Ю - юные нейтрофилы, Ми - миелоциты, М - моноциты, Л - лимфоциты, Э - эозинофилы) <1, бак.посев из цервикального канала и мочи <102 КОЕ, не измененные биохимические показатели крови оцениваются в 0 баллов;
-ЛИИ<4, бак.посев из цервикального канала и мочи <105 КОЕ, диспротеинемия, острофазовые белки (+) оцениваются в 2 балла;
-ЛИИ>4, бак.посев из цервикального канала и мочи >105 КОЕ, диспротеимия, острофазовые белки > +, выявленная TORCH-инфекция оцениваются в 4 балла.
*ЛИИ- Лейкоцитарный индекс индекс
интоксикации
3.Выявление при ультразвуковом исследовании многоводия, мелкодисперсной взвеси в околоплодных водах оценивается 1 баллом; много-, маловодия, мелкодисперсной взвеси в околоплодных водах, отека плаценты и кожи плода оцениваются 2 баллами; много-, маловодия, мелкодисперсной взвеси в околоплодных водах, отека плаценты и плода, структурных изменений в органах плода (расширение петель кишечника, вентрикуло-, гепато-, сленомегалия, пиэлоэктазия) оцениваются 4 баллами.
4.Выявление при допплеровском исследовании маточно-плацентарно-пуповинно-плодового кровотока на фоне плацентарной недостаточности инфекционного генеза: снижение маточного кровотока на 10% оценивается 1 баллом; снижение маточного кровотока на 20% и компенсаторного увеличения пуповинного кровотока на 20% оцениваются 2 баллами; снижение маточного кровотока на 30%, пуповинного на 20%, плодового на 15% оценивается 3 баллами.
5.Данные иммунологических методов исследования
•- IgM, IgG (специфические) слабоположительные (титр 1/200, 1/20); IL-4 390±40 пкг/мл, IL-8 78±6 пкг/мл; С3 700±30 мг/л, С4 62±5 мг/л оцениваются 1 баллом;
•- IgM, IgG (специфические) положительные (титр 1/400, 1/40); IL-4 480±40 пкг/мл, IL-8 150±20 пкг/мл; С3 600±50 мг/л, С4 42±15 мг/л оцениваются 3 баллами;
•- IgM, IgG (специфические) резко положительные (титр>1/400,>1/40); IL-4 640±40 пкг/мл, IL-8 300±26 пкг/мл; С3 400±80 мг/л, С4 32±10 мг/л оцениваются 5 баллами.
6. При длительности родов <12 часов, безводного промежутка <6 часов оценка составляет 0 баллов; длительность родов >12 часов и безводного промежутка <12 часов, число вагинальных исследований >3 оцениваются в 3 балла; безводный промежуток >12 часов и наличие клинических признаков хориоамнионита оцениваются в 5 баллов.
При суммарной оценке 4 и менее баллов степень инфекционного риска - низкая; 5-8 баллов - средняя; 9 и более баллов - высокая.
Пример конкретного применения:
•Беременная К. 25 лет поступила в родильный дом с жалобами на регулярные схватки в течение 6 часов, околоплодные воды излились при поступлении (0 баллов по табл.1). В анамнезе хронический пиелонефрит в стадии ремиссии (1 балл по табл.1). IgM, IgG на наличие TORCH-инфекции отрицательны. Открытие шейки матки составляло 4 см. Поставлен диагноз: 1-й период 1-х срочных родов, латентная фаза. Чистоягодичное предлежание плода. Раннее излитие околоплодных вод. При УЗИ и допплерометрии признаков внутриутробного инфицирования не выявлено (0 баллов по табл.1). Через 4 часа роды осложнились дискоординацией родовой деятельности, т.о. длительность родов составила 10 часов, безводный промежуток - 4 часа (0 баллов по табл.1). При лабораторном исследовании: Нв 112 г/л, лейкоцитоз 7,4×109, лейкоформула и биохимические показатели без патологических изменений, из влагалища бактериоскопически патогенной флоры не выделено, при бак.посеве мочи выделена E.colli 104 КОЕ, иммунограмма в пределах нормы (2 балла по табл.1). Оценка степени инфекционного риска - низкая (3 балла по оценочной шкале). Учитывая тазовое предлежание плода и осложненное течение родов по сочетанным показаниям, проведено родоразрешение путем кесарева сечения. По ходу операции проведена периоперативная антибиотикопрофилактика. Послеоперационный период протекал без осложнений. Женщина выписана на 9 сутки домой.

Авторы патента: Пономарева Надежда Анатольевна Конопля Алексей Александрович Смирнов Алексей
Михайлович Степаненко Инна Викторовна Лебедев Александр Сергеевич Иванова Оксана Юрьевна
© FindPatent.ru - патентный поиск, 2012-2018
Послеоперационное течение и
уход
• После кесарева сечения роженицу переводят в палату интенсивной терапии. Ведение женщин после операции кесарева сечения осуществляют с учетом кровопотери, сопутствующей акушерской и экстрагенитальной патологии, метода операции. Целесообразно соблюдение принципов ранней послеоперационной активности. По окончании операции прикладывают пузырь со льдом на нижний отдел живота на 1,5—2 ч.
В послеоперационном периоде, особенно в первые 6—8 ч после операции, необходимо следить за общим состоянием родильницы, величиной и тонусом матки, выделениями из половых путей, функцией мочевого пузыря.

•После операции производят коррекцию водно-электролитного баланса, газов крови и т.д. Целесообразно мониторное наблюдение за показателями гемодинамики (пульс, АД и др.) и за дыханием (частота дыхания, минутный объем дыхания, газы крови и др.). Вводят растворы, улучшающие реологические свойства крови (реополиглюкин). Инфузионную терапию дополняют растворами глюкозы и хлорида натрия. Общее количество введенной жидкости варьирует в зависимости от исходных данных, объема кровопотери и составляет примерно 1500—2000 мл. Количество введенной жидкости корригируют в зависимости от диуреза. Применяют обезболивающие, утеротонические, спазмолитические средства, витамины, антигистаминные препараты, по показаниям антикоагулянты.
