ПА. Вторичный тубик, чума, сибирская язва, натуральная оспа. Семинар 13. Семестр 2
.docx1. Вторичный туберкулез. Характерные клинико-морфологические особенности. Экзогенный и эндогенный пути развития.
Вторичный туберкулез – это форма туберкулеза, которая развивается из очагов отсевов в срок после заживления первичного туберкулеза.
ВТОРИЧНЫЙ ТУБЕРКУЛЕЗ. ОЧАГ АШОФФА-ПУЛЯ.
В начале найдите макроскопически очаг некроза. Микроскопически - это однородно-розовая масса, местами инкрустирована солями кальция (фиолетовое пропыление), местами в ней сохранился черный угольный пигмент. Поле некроза отграничено соединительнотканной капсулой с узелками из лимфоцитов иммунного генеза. В окружающей легочной ткани - полнокровие и умеренно выраженный склероз
Пути развития вторичного туберкулёза:
• эндогенная суперинфекция (реактивация) остаточных послепервичных очагов (частично кальцинированных лимфатических узлов)
• экзогеннаясуперинфекция (реинфекция) – повторное туберкулезное инфицирование.
Формы:
1. генерализованный гематогенный туберкулез
2. Гематогенный туберкулез с преимущественным поражением легких
3. Генерализованный туберкулез с внелегочным поражением (на слизистой оболочки матки, костно-суставной системы, суставов, лимфоузлов, кожи)
Для вторичного туберкулеза характерны:
• избирательное поражение легких;
• контактное и интраканаликулярное(метастазирование) распространение (по бронхам, желудочно-кишечному тракту);
• смена клинико-морфологических форм, которые являются фазами туберкулезного процесса.
Если кратко, то клинико-морфологические формы вторичного тубика:
• Очаговый туберкулез – ограниченный по протяженности и небольшой по величине воспалительный процесс в легких.
• Фиброзно-очаговый туберкулёз – зоны казеозного некроза, окруженные фиброзной капсулой.
• Инфильтративный туберкулёз – характеризуется воспалением вокруг свежего или обострившегося старого туберкулезного очага. Свежий инфильтрат представляет собой очаг туберкулезной пневмонии, центральная часть которой подвергается казеозному некрозу.
Типы инфильтратов:
- бронхолобулярный – инфильтрат неправильной округлой формы, располагающийся в 1 и 2 сегментов верхней доли легкого. При томографии он состоит из 2-3 или нескольких слившихся свежих очагов.
- округлый
- облаковидный – вид облачка, поражает два сегмента сразу
- облаковидный в фазе распада
- лобит – захватывает целую долю легкого
- перисциссурит - краевой облаковидный инфильтрат верхнейдоли, располагающийся вдоль междолевой щели.
• Казеозный некроз - про него в лекции ничего не было, а в инете пишут вот что:
Казеозный некроз описание формы смерти биологических тканей, разновидности коагуляционного некроза, выделенного в особую группу из-за своего внешнего вида.
Наиболее тяжелая форма туберкулёза лёгких, характеризующаяся :
• резко выраженным казеозно-некротическим компонентом туберкулёзного воспаления.
• быстрым прогрессированием
• формированием множественных полостей распада.
• Туберкулома легких – крупные очаги казеозного некроза ( см 3 в диаметре). Ограничен фиброзной капсулой с хроническим торпидным течением.
• Острый кавернозный туберкулез – наличие тонкостеночной двухслойной каверны с незначительным переферическим воспалением и единичными очагами, расположены в окружающей легочной ткани.
• Фиброзно-кавернозный туберкулез – хронический деструктивный процесс с наличием выраженного фиброза в капсуле каверны и в окружающей легочной ткани и очагами бронхогенного обсеменения.
• Цирротический туберкулез – характеризуется развитием распространенных фиброзных изменений в лёгких, плевре, нарушением функции лёгкого при сохранении клинико-морфологических признаков специфического процесса.
2. Морфологическая характеристика ограниченных форм вторичного туберкулеза – очагового, инфильтративного, авернозного, туберкуломы - в период обострения и затухания процесса.
Очаговый туберкулез – ограниченный по протяженности и небольшой по величине воспалительный процесс в легких.
По течению:
1. Острый (свежий). Морфологически характеризуется эндобронхитом и перибронхитом в области сегментарных бронхов, при вовлечении альвеол - лобулярной бронхопневмонией.
2. Хронический. Характеризуется наличием воспалительных очагов, которые инкапсулируются, а после замещаются соединительной тканью или обызвествляются. При определенных условиях могут реактивироваться, вызывая обострение туберкулезного процесса и увеличение границ поражения.
Инфильтративный туберкулёз – характеризуется воспалением вокруг свежего или обострившегося старого туберкулезного очага. Свежий инфильтрат представляет собой очаг туберкулезной пневмонии, центральная часть которой подвергается казеозному некрозу. Локализация - чаще 1, 2, 6 сегменты
Типы инфильтратов:
- бронхолобулярный – инфильтрат неправильной округлой формы, располагающийся в 1 и 2 сегментов верхней доли легкого. При томографии он состоит из 2-3 или нескольких слившихся свежих очагов.
- округлый
- облаковидный – вид облачка, поражает два сегмента сразу
- облаковидный в фазе распада
- лобит – захватывает целую долю легкого
- перисциссурит - краевой облаковидный инфильтрат верхнейдоли, располагающийся вдоль междолевой щели.
По течению:
1. Острый.
• Экссудативное воспаление с пропитыванием экссудатом, вышедшим из сосудов
• Быстрое образование участков казеозного некроза
• Разжижение сухого казеоза и отделение его с мокротой, с образованием полости распада (Каверна - резервуар, в ней находятся 10¹² микобактерий)
• Вовлечение в процесс концевых отделов бронхов
• На более поздних этапах вокруг пневмонического фокуса появляется продуктивная тканевая реакция, которая ограничивает воспалительный фокус от окружающей ткани
2. Хронический. Морфологически инфильтрат представляет собой зону полиморфного экссудата, заполняющего просвет альвеол и состоящего из большого количества фибрина, макрофагов, мононуклеаров различной степени зрелости, умеренного количества полиморфноядерных лейкоцитов и слущенного альвеолярного эпителия
Кавернозный туберкулёз - форма туберкулеза лёгких, при которой обнаруживаются каверны (полости). Развивается кавернозный туберкулез у больных с инфильтра- тивным, диссеминированным очаговым туберкулезом при распаде туберкулем.
Каверна состоит из:
1) слой казеозно-некротических масс
2) Туберкулезные грануляции (эпителиоидные и гигантские клетки)
3) Тонкий фиброзный слой
Виды каверн:
• Протеолитические - Расплавление казеозных масс начинается в центре пневмонического фокуса и постепенно распространяется к периферии.
• Секвестирующие - Расплавление казеозных масс начинается в краевых участках с продвижением к центру казеозного фокуса.
• Альтеративные - Нарушается микроциркуляция и питание тканей в зоне туберкулезного воспаления с последующим некрозом отдельных участков.
• Атероматозные - Расплавление казеозных масс начинается в инкапсулированных очагах.
По течению:
1. Острый. Свежая / острая каверна – округлой или овальной формы, окружена малоизмененной легочной тканью без существенных воспалительных и фиброзных изменений.
Если не лечить острый кавернозный туберкулез, то он перетечет в ХОНИЧЕСКИЙ ПРОЦЕСС
2. Хронический. Воспаление распространяется за пределы стенки каверны, образуются новые очаги специфического воспаления в ранее не пораженных тканях легкого. Фиброзный слой каверны становится толстым и непрерывным, а внутри может находится небольшое количество слизисто-гнойного отделяемого. В будущем эти каверны могут соединятся друг с другом и будут образовываться гигантские многокамерные каверны. В перегородках, разделяющих каверну, находятся кровеносные сосуды, и их разрушение нередко приводит к легочному кровотечению.
Туберкулома легких – крупные очаги казеозного некроза ( см 3 в диаметре). Ограничен фиброзной капсулой с хроническим торпидным течением.
По течению:
• Для стационарных (стабильных) туберкулом характерно бессимптомное течение.
• прогрессирующим – при разрыхлении капсулы, расплавлении казеоза, его выделении через дренирующий бронх с образованием каверны и бронхогенным обсеменением окружающей легочной ткани;
• регрессирующим – в случае обызвествления казеоза и гиалинизации фиброзной капсулы
3. Клинико-морфологические особенности казеозной пневмонии как остро прогрессирующей формы вторичного туберкулеза.
Казеозная пневмония - форма вторичного туберкулёза, характеризующаяся быстрым прогрессированием специфического воспаления, сопровождающееся разрушением лёгочной паренхимы и образованием каверн. Развивается как самостоятельное заболевание либо является осложнением прогрессирующего туберкулёзного процесса.
Патогенез: Болезнь формируется на фоне дефицита активных в отношении инфекции клеток иммунитета. Микобактерии беспрепятственно размножаются, выделяя ряд токсичных веществ. Продукты жизнедеятельности микроорганизмов повреждают мембрану иммунокомпетентных клеток. Образуется замкнутый круг – иммунные расстройства усугубляются, туберкулёз прогрессирует, ещё больше угнетая иммунитет.
Классификация казеозной пневмонии по локализации очага в легком:
• Ацинозную. В патологический процесс одновременно вовлекается большое количество ацинусов – структурных единиц альвеолярной ткани. Нередко осложняет течение острого милиарного туберкулёза.
• Лобулярную. Поражаются дольки лёгкого. Казеозная лобулярная пневмония характеризуется наличием многочисленных, довольно крупных участков специфического некроза. Иногда развивается на фоне туберкулёзной диссеминации.
• Лобарную. Воспаление занимает всю лёгочную долю. Расплавление массивных участков казеоза приводит к образованию полостей деструкции. Обычно возникает как самостоятельная патология.
4.Патологическая анатомия фиброзно-кавернозного и цирротического туберкулеза.



5. Осложнения и причины смерти больных вторичным туберкулезом.

6. Натуральная оспа. Этиология и патогенез заболевания. Патологическая анатомия основных форм – папулопустулезной, геморрагической и вариолоида.


7. Осложнения и причины смерти больных натуральной оспой.
развитие оспенных гнойников в конъюнктиве глаза - приводит к разрушению роговицы и слепоте.
Поражение слизистой оболочки среднего уха приводит к глухоте.
Оспенные пустулы могут быть источником флегмоны кожи.
В легких развиваются абсцессы, гангрена.
Смерть больного оспой наступает от оспенного токсикоза, сепсиса или от осложнений присоединившейся бактериальной инфекции.
8. Чума. Этиология, эпидемиология и патогенез заболевания.
Чума (pestis) — острое инфекционное заболевание из группы карантинных (конвенционных) болезней.
Этиология.
Палочка чумы ( Yersenia estia)
— аэроб и факультативный анаэроб,
выделяет фибринолизин и гиалуронидазу и
персистирует в полиморфно-ядерных лейкоцитах и макрофагах.
Антигены ее близки антигенам тканей человека.
Эпидемиология и патогенез.
Чума — типичный антропозооноз.
Источник заражения и резервуар возбудителя чумы
дикие животные - грызуны (суслики, тарбаганы, тушканчики, белки, крысы),
из домашних животных — кошки, верблюды.
Среди грызунов нередки эпидемии (энзоотии) чумы, которые имеют характер геморрагической септицемии.
Энзоо́тиявспышка инфекционной или инвазионной болезни животных, привязанная к определённой местности, приурочены трансмиссивные болезни, связанные с природными условиями, а также болезни (напр., сальмонеллёзы), вызываемые неудовлетворительными условиями содержания и кормления животных.
Возможны два пути заражения человека:
часто от больных грызунов при укусе блох (бубонная или кожно-бубонная чума),
реже — воздушно-капельный путь от больного человека с чумной пневмонией (первично-легочной чумой).
Инкубационный период — от нескольких часов до 6 сут.
От места заражения при укусе блохи возбудитель распространяется лимфогенно,
в регионарном лимфатическом узле развивается воспаление — лимфаденит (первичный чумной бубон первого порядка).
При дальнейшем лимфогенном распространении появляются бубоны второго, третьего порядка и т.д.
!Однако независимо от формы для чумы наиболее характерна гематогенная генерализация.
Заболевание течет, как сепсис (геморрагическая септицемия), что объясняют недостаточностью при чуме фагоцитарной реакции (эндоцитобиоза) и гуморального иммунитета.
Антитела вырабатываются медленно и не достигают высоких титров. -связано с тем, что палочка чумы обладает антигенной близостью к клеткам человеческого тела.
Чума подавляет фагоцитоз и за счет своих ферментов агрессии гиалуронидазы и фибринолизина и будет наблюдаться тканевые изменения:
серозно-геморрагическое воспаление,
сменяемое геморрагически-некротическим и гнойным,
как реакция на некроз
9. Патологическая анатомия бубонной, кожно-бубонной, первично-легочной ипервично-септической форм чумы. Осложнения и причины смерти.
Различают формы чумы:
бубонную,
кожно-бубонную (кожную),
первично-легочную
первично-септическую формы чумы.
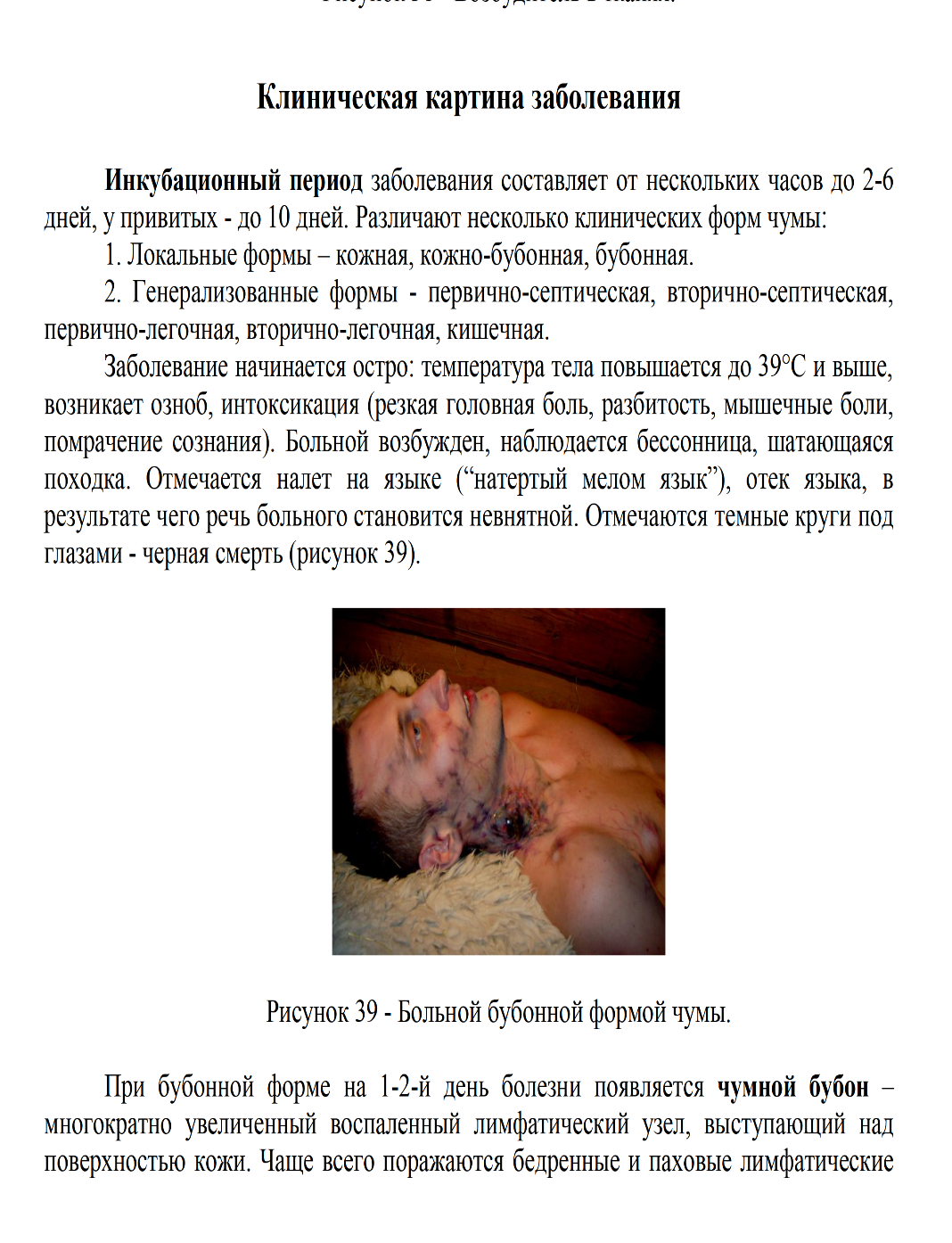
1.Бубонная чума характеризуется
увеличением регионарных по отношению к воротам инфекции лимфатических узлов
чаще — паховы,
реже — подмышечные, шейные
Такие узлы носят название «первичные чумные бубоны» первого порядка.
Они могут быть:
единичными
множественными
Бубоны достигают 5–8 см в диаметре;
лимфатические узлы спаяны,
тестоватой консистенции,
неподвижны,
на разрезе темно-красного цвета,
с очагами некроза.
Ткань, окружающая бубоны, отечна.
Микроскопическая картина острого серозно-геморрагического лимфаденита:
ткань лимфатического узла пропитана кровью и серозной жидкостью
в которой содержится масса микроорганизмов
и пролиферация ретикулярных клеток
появляются очаги некроза, лимфаденит становится геморрагически-некротическим.
Как реакция на некроз развиваются гнойное воспаление и расплавление ткани лимфатического узла, появляются язвы.
Исход :
При благоприятном язвы рубцуются.
Распространение инфекции лимфогенного и гематогенного
Лимфогенно - появляются новые бубоны: первичные бубоны второго, третьего порядка в которых отмечают те же морфологические изменения, что и в регионарном лимфатическом узле.
Гематогенно – быстрое развитие чумной бактериемии и септицемии, которые проявляются :
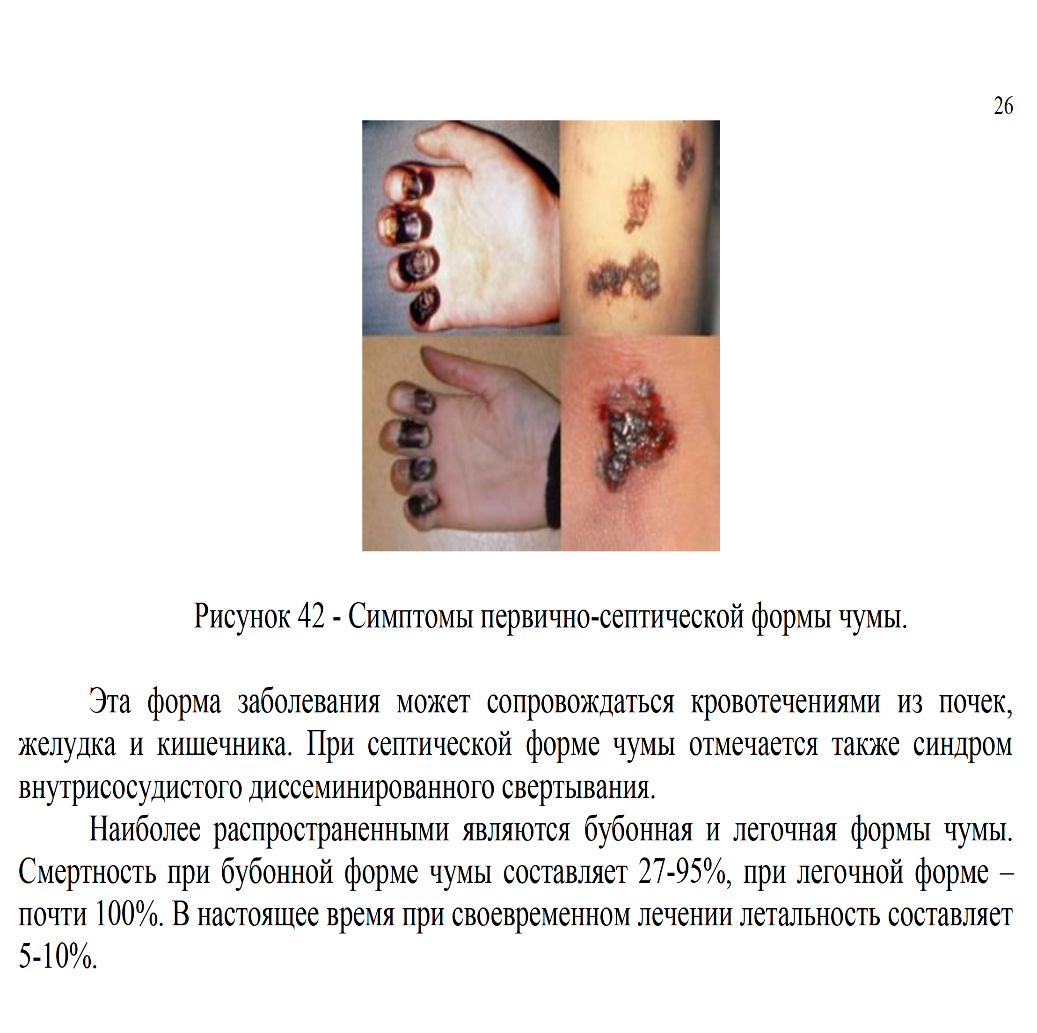
Сыпью в виде пустул, папул, эритем с обязательным геморрагическим и некротическим компонентом, нередко с образованием язв.
множественными геморрагиями в серозных и слизистых оболочках.
гематогенным поражением лимфатических узлов, селезенки, вторичной чумной пневмонией,
появляются вторичные бубоны —
серозно-геморрагический,
геморрагически-некротический лимфаденит
Селезенка септическая, резко увеличена (в 2–4 раза), дряблая, дает обильный соскоб пульпы, с очагами некроза и лейкоцитарной реакцией на некроз.
Вторичная чумная пневмония в результате гематогенного (эмболического) заноса инфекции имеет очаговый характер.
В легких в связи с серозно-геморрагическим воспалением появляются множественные темно-красные очаги с участками некроза, где обнаруживают огромное количество возбудителя.
Больные вторичной чумной пневмонией могут быть источником воздушно-капельной инфекции, т.е. возникновения первично-легочной чумы.
Дистрофия и некроз паренхиматозных органов— сердце, печени, почках и т.д.
2.Кожно-бубонная (кожная) форма чумы
отличается от бубонной тем помимо бубона, развиваются изменения в месте заражения
— первичный аффект в виде «чумной фликтены» -пузырек с серозно-геморрагическим содержимым) либо чумного геморрагического карбункула.
Между первичным аффектом и бубоном наблюдают лимфангиит.
На месте карбункула отмечают отек, уплотнение кожи, которая становится темно-красной.
На разрезе видны кровянистое пропитывание всех слоев кожи,
очаги некроза, окруженные скоплениями лейкоцитов.
В дальнейшем карбункул изъязвляется.
Развивается септицемия с теми же изменениями в органах, что и при бубонной чуме.
3.Первично-легочная чума чрезвычайно контагиозна.
Возникает долевая пневмония, как правило, поражается плевра — развивается плевропневмония.
На разрезе ткань легкого серо-желтая, плеврит серозно-геморрагический.
В начале заболевания отмечают полнокровие ткани,
в просвете альвеол содержится серозно-геморрагический экссудат;
в дальнейшем образуются стазы,
кровоизлияния,
очаги некроза и вторичного нагноения.
Выражены явления тяжелой интоксикации. Во внутренних органах, слизистых оболочках, коже обнаруживают множественные кровоизлияния.
Продолжительность заболевания — 2–3 сут.
4.Первично-септическая чума характеризуется
сепсис без видимых входных ворот инфекции.
Течение болезни крайне тяжелое.
Для диагностики чумы у секционного стола обязательны бактериоскопическое и последующее бактериологическое исследования с посевом культуры палочки чумы.
Подтверждают диагноз биологическим опытом — введением животным материала, взятого на вскрытии.
В случае чумы смерть животных наступает на 3–6-е сутки опыта от геморрагической септицемии.
При вскрытии трупа соблюдают особые меры предосторожности.
Осложнения чумы обычно смертельны.
При бубонной, кожно-бубонной и первично-септической формах чумы больной умирает от септицемии или кахексии, чумного маразма -маразм – это истощение
При
первично-легочной чуме — от интоксикации
или легочных осложнений.



![]()
![]()

10. Сибирская язва. Этиология, эпидемиология и патогенез заболевания.

11. Патологическая анатомия кожной, кишечной, первично-легочной и первичносептической форм сибирской язвы. Причины смерти больных