- •Министерство здравоохранения республики узбекистан ташкентский государственный стоматологический институт
- •6.1 Теоретическая часть
- •Используемые на данном занятии новые педагогические технологии: «Ручка на середине стола». Использование метода «ручка на середине стола»
- •Вопросы для проведение игры: «ручка на середине стола»
- •6.2. Аналитическая часть тесты 1-го уровня сложности
- •Тесты 2-го уровня сложности
- •Ситуационные задачи:
- •6.3. Практическая часть
- •Мануальный навык № 1 Проведение инфраорбитального обезболивание на фантоме.
- •Выполнение мануального навыка:
- •Мануальный навык № 2 Проведение инфраорбитального обезболивания внеротовым способом у больных (волонтер).
- •Мануальный навык № 3 Проведение инфраорбитального обезболивания внутриротовым способом у больных (волонтер).
- •Критерии оценки текущего контроля
- •10. Контрольные вопросы
- •11. Рекомендуемая литература Основная литература:
- •Дополнительная литература:
- •Интернет сайты
6.1 Теоретическая часть
Местная анестезия предполагает обезболивание тканей операционного поля без выключения сознания больного, когда воздействие осуществляется на периферические механизмы, восприятия и проведения болевого раздражения, т. е. на периферические отделы нервной системы. Различают инъекционный (инфильтрационная, проводниковая) и неинъекционный методы (химический, физический, физико-химический) местной анестезии.
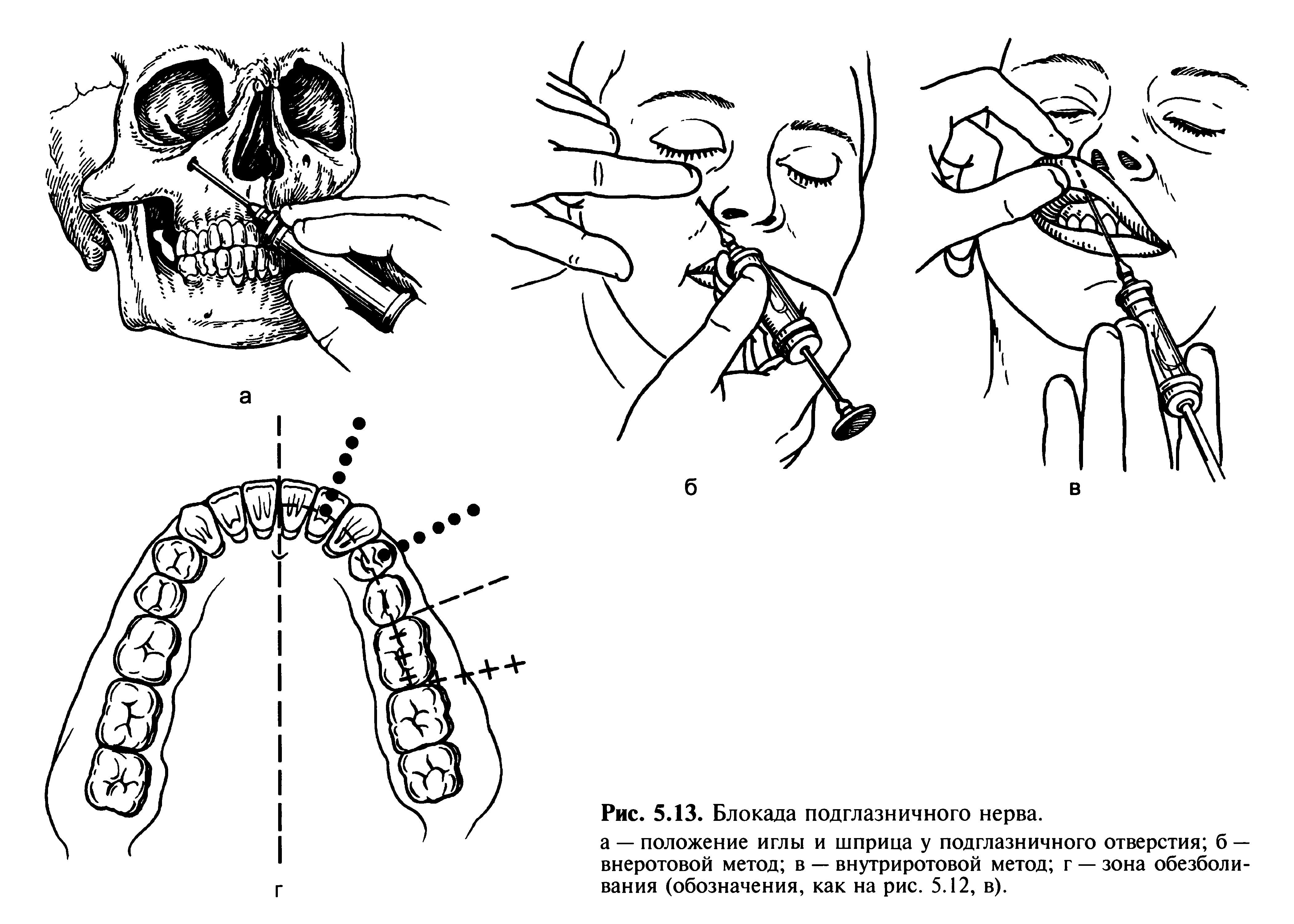
Инфраорбитальная анестезия. При инфраорбитальной анестезии блокируют периферические ветви подглазничного нерва (малая «гусиная лапка»), верхние передние альвеолярные ветви и верхнюю среднюю альвеолярную ветвь. Анестетик вводят в подглазничный канал, чаще создают депо раствора анестетика в области подглазничного отверстия.
Для определения подглазничного отверстия, ведущего в канал, используют анатомические ориентиры:
• при пальпации нижнего края глазницы нащупывают костный выступ или желобок, соответствующий месту соединения скулового отростка верхней челюсти со скуловой костью. Как правило, он находится на
• подглазичное отверстие находится на 0,5— 0,75 см ниже точки пересечения нижнего края глазницы с вертикальной линией, проведенной через середину второго верхнего малого коренного зуба;
• подглазничное отверстие определяется на 0,5—075 см ниже места пересечения нижнего края глазницы с вертикальной линией, проведенной через зрачок глаза, смотрящего строго вперед.
Следует помнить, что ось переднего отрезка канала направлена вперед, кнутри, вниз и пересекает ось канала, находящегося на противоположной стороне, несколько выше десневого сосочка между верхними центральными резцами. Направление иглы во время проведения анестезии противоположно направлению оси канала (кзади, кнаружи и вверх)
Инфраорбитальная анестезия может быть проведена внеротовым и внутриротовым методами.
Внеротовой метод. По указанным ориентирам определяют проекцию подглазничного отверстия на кожу. Указательным пальцем левой руки фиксируют ткани в этой точке к кости с целью профилактики случайного ранения глазного яблока. Кроме того, это помогает быстрее обнаружить вход в канал. Затем, отступя от проекции отверстия на кожу вниз и внутри 1 см, делают вкол иглы. Придав игле правильное положение, продвигают ее вверх, кзади и кнаружи по направлению к подглазничному отверстию до кости. В области подглазничного отверстия выпускают 0,5—1 мл анестетика и, осторожно перемещая иглу, определяют вход в канал по ее характерному проваливанию или болевой реакции. Войдя в подглазничный канал, продвигают иглу на глубину 7—10 мм и впрыскивают еще 0,5— 1 мл раствора анестетика (рис. 5.13, б). Анестезия наступает через 3—5 мин.
Часто войти в канал не удается, что обусловлено различием формы, размеров и расположения подглазничного отверстия. Трудно отыскать канал при наличии глубокой клыковой ямки. В литературе описаны случаи выхода подглазничного нерва из 2—3 отверстий. Введение 2 мл раствора анестетика в области только подглазничного отверстия не оказывает существенного влияния на выраженность обезболивания в зоне иннервации верхних передних и средней альвеолярных ветвей (малой «гусиной лапки»).
Внутриротовой метод. Отыскав проекцию подглазничного отверстия на кожу, указательным пальцем левой руки прижимают мягкие ткани в этой точке к кости. Большим пальцем верхнюю губу отводят вверх и вперед, при этом подвижная слизистая оболочка смещается кпереди. Вкол иглы производят на 0,5 см кпереди от переходной складки, на уровне промежутка между центральным и боковым резцами. Иглу продвигают кзади, вверх и кнаружи по направлению к подглазничному каналу, выпуская при этом небольшое количество анестетика для обезболивания тканей на пути продвижения иглы (рис. 5.13, в). Последующие этапы проведения анестезии не отличаются от таковых при внеротовом методе.
Если нельзя ввести иглу между боковым и центральным резцами, то следует вколоть ее на уровне клыка, первого или второго малого коренного зуба. Попасть иглой в канал с помощью этого метода не представляется возможным. Анестезия наступает вследствие диффузии анестетика из области подглазничного отверстия в одноименный канал.
Внутриротовой метод инфраорбительной анестезии имеет существенные недостатки по сравнению с внеротовым: он сложнее; с его помощью труднее подвести иглу к подглазничному отверстию через значительную толщу тканей; его нельзя использовать при периостите переднего отдела альвеолярного отростка. В связи с этим данный метод редко применяют в условиях поликлиники.
Зона обезболивания: резцы, клыки и малые коренные зубы, костная ткань альвеолярного отростка, слизистая оболочка альвеолярного отростка с вестибулярной стороны в области этих зубов, слизистая оболочка и костная ткань передней, задненаружной (частично), нижней и верхней стенок верхнечелюстной пазухи, кожа подглазничной области, нижнего века, крыла и перегородки носа, кожа и слизистая оболочка верхней губы. Следует помнить о наличии анастомозов с нервами на противоположной стороне и с верхними задними альвеолярными ветвями. При необходимости их «выключают», вводя по переходной складке 1—2 мл анестетика в области центральных резцов или второго малого — первого большого коренных зубов.
Иногда зона обезболивания уменьшается от середины центрального резца до середины первого малого коренного зуба, реже увеличивается в результате включения области первого большого коренного зуба.
Осложнения. При повреждении иглой сосудов в подглазничном канале или вне его возникает кровоизлияние в окружающую ткань. Возможно образование гематомы. Иногда появляется ишемия ограниченного участка кожи в подглазничной области. При попадании анестетика в глазницу можно блокировать нервы, иннервирующие мышцы глазного яблока, в результате чего у больного возникает диплопия. При прободении нижней стенки подглазничного канала раствор анестетика может попасть в верхнечелюстную пазуху. В случае травмы иглой нервного ствола может развиться неврит подглазничного нерва. Профилактика осложнений — тщательное соблюдение техники выполнения анестезии.
Для предотвращения образования гематомы после анестезии следует прижать пальцем на 2— 3 мин место выхода сосудистого пучка из канала.