
4 курс / Акушерство и гинекология / Весенний семестр / 2 Экстрагенитальная, ВУИ / Экстрагенитальная патология у беременных
.pdf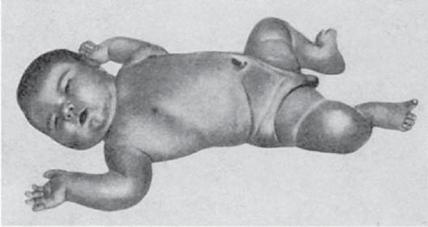
736 |
Chapter 22. Pregnancy, labor and postpartum period in women... |
В родах наблюдают слабость родовых сил (10–15%), обусловленную перерастяжением матки крупным плодом, многоводием. По тем же причинам отмечают клинически узкий таз, асфиксию и высокий травматизм плода (перелом ключицы, дистоция плечиков, внутричерепная травма) и матери (разрывы шейки матки, стенок влагалища, промежности). Несвоевременное излитие околоплодных вод диагностируют у 20–30% беременных.
Опасное осложнение беременности при СД — коматозные состояния: кетонемическая и гипогликемическая кома.
Диабетическая фетопатия — симптомокомплекс, включающий характерный внешний вид, функциональную незрелость органов и систем плода, ускорение темпов роста его массы тела, высокую частоту пороков развития, отклонения от нормального течения периода новорожденности, высокую перинатальную смертность.
Выделяют две формы диабетической фетопатии:
•гипертрофическая (макросомия плода при обычной длине тела; увеличение размеров и массы плаценты) (рис. 22.11);
•гипопластическая (плацентарная недостаточность проявляется ЗРП, низкой массой тела при рождении; уменьшенными размерами плаценты и более тяжелыми симптомами внутриутробной гипоксии и асфиксии при рождении);
Рис. 22.11. Новорожденный с диабетической фетопатией
Частота рождения детей с массой 4 кг и более втрое превышает таковую в общей популяции. Нарастание массы тела плода до 28 нед беременности существенно не отличается от нормы. Наибольший прирост массы тела отмечается в период 28–36 нед беременности. В последние 2 нед беременности нарастание массы тела менее выражено, поэтому у незрелых новорожденных от больных СД матерей масса тела значительно превышает соответствующую гестационному возрасту.
УЗ-признаки диабетической фетопатии:
• крупный плод — макросомия (размеры диаметра живота ≥75 перцентиля);

Глава 22. Беременность, роды и послеродовой период... |
737 |
•гепатоспленомегалия;
•кардиомегалия/кардиопатия;
•двуконтурность головки плода;
•отек и утолщение подкожного жирового слоя;
•утолщение шейной складки.
Следует обратить внимание на впервые выявленное или нарастающее многоводие при установленном диагнозе гестационного СД (в случае исключения других причин многоводия).
22.3.2.5.Диагностика Diagnostics
Наиболее точный метод диагностики заболевания — определение уровня глюкозы в крови и ее компонентах натощак и в любое время суток.
Несмотря на то что в моче здорового человека сахара нет, у беременных может определяться глюкозурия, связанная с изменением фильтрационной функции почек, а не с нарушением углеводного обмена. Для того чтобы убедиться в том, что это не признак гестационного диабета, следует определить содержание глюкозы в крови натощак. При нормально функционирующих почках глюкозурия проявляется только в том случае, когда уровень сахара в крови выше 8,88–9,99 ммоль/л.
Кетонемия (увеличенное количество продуктов жирового обмена кетоновых тел: ацетона, ацетоуксусной и β-оксимасляной кислот в крови) и ацетон в моче появляются при декомпенсации СД. Кетоновые тела, обнаруживаемые в моче, не проникают к плоду, а кетоновые тела, содержащиеся в крови, проникают в организм плода.
22.3.2.6.Профилактика и прогнозирование осложнений гестации Prevention and prediction of pregnancy complications
Стабильная компенсация СД за 2–3 мес до зачатия и в течение первых 7 нед беременности — профилактика врожденных пороков развития.
Ведение беременности у больных СД осуществляют в условиях амбулаторного и стационарного наблюдения. Алгоритм профилактики фетопатий и перинатальной смертности у беременных с СД следующий.
•Все женщины, страдающие СД и планирующие беременность, за 5−6 мес до зачатия должны быть направлены к эндокринологу для уточнения степени компенсации СД, уточнения наличия и выраженности поздних осложнений сахарного диабета, обучения методам самоконтроля в Школе диабета и решения вопроса о возможности вынашивания беременности.
•При наступлении беременности женщина должна быть неоднократно комплексно обследована, при необходимости госпитализирована:
–на ранних сроках беременности (желательно в 4–6 нед):
◊клиническое исследование;
◊коррекция доз инсулина;
◊обучение в Школе диабета;
◊уточнение наличия и выраженности поздних осложнений диабета;

738 |
Chapter 22. Pregnancy, labor and postpartum period in women... |
◊решение вопроса о возможности вынашивания беременности;
◊выявление и лечение акушерских осложнений;
◊консультация генетика;
–на 12–14-й неделе, когда понижается потребность в инсулине и возрастает частота гипогликемических состояний;
–на 23–24-й неделе беременности:
◊коррекция доз инсулина;
◊контроль течения диабетических осложнений;
◊выявление и лечение появившихся осложнений беременности (угрожающее прерывание беременности, многоводие, урогенитальные инфекции);
◊оценка состояния фетоплацентарного комплекса;
◊курс симптоматической терапии;
–на 34–36-й неделе беременности:
◊коррекция инсулинотерапии;
◊выявление и лечение осложнений диабета;
◊оценка состояния фетоплацентарного комплекса с помощью функциональных методов исследования (фето- и плацентометрия, допплерография, КТГ);
◊диагностика гестационных осложнений;
◊профилактика развития болезни гиалиновых мембран легких плода;
◊подготовка к родоразрешению;
◊выбор срока и метода родоразрешения.
Вопрос о возможности беременности, ее сохранении или необходимости прерывания решают консультативно при участии врачей акушерагинеколога, терапевта, эндокринолога до срока 12 нед.
Противопоказания к беременности при СД
•Наличие быстро прогрессирующих сосудистых осложнений, которые обычно встречают при тяжело протекающем заболевании (ретинопатия, нефропатия), осложняют течение беременности и значительно ухудшают прогноз для матери и плода.
•Наличие инсулинорезистентных и лабильных форм СД.
•Сочетание СД и резус-сенсибилизации матери, которое значительно ухудшает прогноз для плода.
•Сочетание СД и активного туберкулеза легких, при котором беременность нередко приводит к тяжелому обострению процесса.
Госпитализация в стационар при выявлении гестационного СД или при инициации инсулинотерапии не обязательна и зависит лишь от наличия акушерских осложнений. Дородовую госпитализацию беременных с гестационным СД, компенсированных на диете и без признаков диабетической фетопатии, производят в 37 нед гестации. При назначении инсулинотерапии беременную совместно ведут эндокринолог, акушер-гинеколог и терапевт.
NB! Лечение пероральными сахароснижающими ЛС во время беременности и грудного вскармливания противопоказано!

Глава 22. Беременность, роды и послеродовой период... |
739 |
Беременных, получающих инсулинотерапию, или при наличии признаков диабетической фетопатии госпитализируют в 36 нед.
22.3.2.7.Родоразрешение Delivery
При компенсированном СД и нормальном состоянии плода нецелесообразно родоразрешать беременных досрочно. Акушер и эндокринолог определяют метод и сроки родоразрешения. Компенсированный СД не является показанием к плановому кесареву сечению за исключением ситуаций, обусловленных крупным размером плода и/или его тазовым предлежанием. При наличии выраженных признаков диабетической фетопатии (даже при предполагаемой массе <4 кг) во избежание родового травматизма показания для планового кесарева сечения целесообразно расширить.
22.3.2.8.Послеродовое наблюдение и планирование последующей беременности
Postnatal care and planning subsequent pregnancy
Всем женщинам с гестационным СД в течение первых 3 сут после родов необходимо обязательное измерение уровня глюкозы венозной плазмы с целью выявления возможного нарушения углеводного обмена.
Пациентки, перенесшие гестационный СД, являются группой высокого риска по его развитию в последующие беременности и СД 2-го типа в будущем. Следовательно, эти женщины должны находиться под наблюдением эндокринолога.
•Через 6–12 нед после родов всем женщинам с уровнем глюкозы венозной плазмы натощак <7,0 ммоль/л проводят ПГТТ с 75 г глюкозы (исследование глюкозы натощак и через 2 ч после нагрузки) для реклассификации степени нарушения углеводного обмена по категориям гликемии (норма, нарушенная толерантность к глюкозе, нарушенная гликемия натощак, СД).
•При нормогликемии последующее ПГТТ осуществляют через 3 года, а при нарушенной толерантности к глюкозе или нарушенной гликемии натощак — через 6 мес.
•Диета, направленная на снижение массы при ее избытке.
•Расширение физической активности.
•Планирование последующих беременностей.
Необходимо информировать педиатров и подростковых врачей о необходимости контроля за состоянием углеводного обмена и профилактики СД 2-го типа у ребенка, мать которого перенесла гестационный СД.
Хорошая компенсация диабета позволяет предотвратить развитие осложнений как у матери, так и у плода. Важно не допустить развития гипергликемии, кетоацидоза и тяжелой гипогликемии.

740 |
Chapter 22. Pregnancy, labor and postpartum period in women... |
22.4.АРТЕРИАЛЬНАЯ ГИПЕРТЕНЗИЯ ARTERIAL HYPERTENSION
Гипертензивные расстройства во время беременности (в том числе ПЭ) встречаются в 2–8% беременностей.
Гипертензивные осложнения беременности остаются одной из важнейших причин материнской и перинатальной смертности во всем мире (26% в Латинской Америке, 9% в Африке, в среднем — 15%). Ежегодно во всем мире более 50 000 женщин погибают в период беременности из-за осложнений, связанных с АГ. По данным Минздрава РФ, гипертензивные осложнения занимают 3–4-е место в структуре причин материнской смертности в течение последнего десятилетия. АГ увеличивает риск ПОНРП и массивных кровотечений, может стать причиной нарушения мозгового кровообращения у женщины, отслойки сетчатки, эклампсии. Осложнениями АГ являются также прогрессирующая плацентарная недостаточность и синдром ЗРП, а в тяжелых случаях — асфиксия и гибель плода. Отдаленный прогноз для женщин, перенесших гипертензивные осложнения в период беременности, характеризуется повышенной частотой развития ожирения, СД, ишемической болезни сердца, инсультов. Дети этих матерей также страдают различными метаболическими, гормональными, сердечно-сосудистыми заболеваниями
22.4.1.Классификация гипертензивных расстройств во время беременности
Classification of hypertensive disorders during pregnancy
Коды по МКБ-10 (International Classification of Diseases) представлены в табл. 22.5.
Таблица 22.5. Классификация гипертензивных расстройств во время беременности по МКБ-10
Нозология |
Код |
Класс: беременность, роды и послеродовой период Блок: отеки, протеинурия и гипертензивные расстройства во время беременности, родов и послеродовом периоде
Хроническая АГ |
О10 |
Хроническая АГ (ГБ) |
О10.0 |
Хроническая АГ (вторичная гипертензия) |
О10.4 |
ПЭ на фоне хронической АГ |
О11 |
Гестационная АГ |
О13 |
Преэклампсия |
О14 |
ПЭ умеренно выраженная |
О14.0 |
ПЭ тяжелая |
О14.1 |
Эклампсия |
О15 |
Эклампсия во время беременности |
О15.0 |
Эклампсия в родах |
О15.1 |
Эклампсия в послеродовом периоде |
О15.2 |

Глава 22. Беременность, роды и послеродовой период... |
741 |
Хроническая АГ — это АГ, диагностированная до наступления беременности или до 20 нед; это ГБ, или вторичная (симптоматическая) гипертензия. В период беременности у пациенток с хронической АГ адекватно оценить степень АГ не удается, так как в I и во II триместрах обычно отмечается физиологическое снижение уровня АД.
Выделяют АГ:
•первичную;
•симптоматическую.
Стадии ГБ:
•стадия I — отсутствие поражений органов-мишеней;
•стадия II:
–гипертрофия левого желудочка;
–локальное или генерализованное сужение сосудов сетчатки;
–микроальбуминурия, протеинурия, повышение концентрации креатинина в плазме крови;
–признаки атеросклеротического поражения аорты, венечных, сонных или бедренных артерий;
•стадия III:
–со стороны сердца: стенокардия, инфаркт миокарда, сердечная недостаточность;
–со стороны головного мозга: преходящее нарушение мозгового кровообращения, инсульт, гипертоническая энцефалопатия;
–со стороны почек: почечная недостаточность;
–со стороны сосудов: расслаивающая аневризма, симптомы окклюзивного поражения периферических артерий.
Преэклампсия/эклампсия на фоне хронической АГ. ПЭ на фоне хронической АГ диагностируют у беременных с хронической АГ в случаях:
•появления после 20 нед протеинурии впервые (0,3 г/л белка и более в суточной моче) или заметного увеличения ранее имевшейся протеинурии;
•прогрессирования АГ у тех женщин, у которых до 20 нед беременности АД легко контролировалось;
•появления после 20 нед признаков полиорганной недостаточности. Гестационная АГ — повышение уровня АД, впервые зафиксированное
после 20 нед беременности и не сопровождаемое значительной (патологической) протеинурией.
Преэклампсия/эклампсия. ПЭ — специфичный для беременности синдром, который возникает после 20 нед беременности, определяется по наличию АГ и протеинурии (больше 0,3 г/л в суточной моче).
NB! Эклампсию диагностируют в случае возникновения у женщин с ПЭ судорог, которые не могут быть объяснены другими причинами.
Критерии АГ во время беременности
•Уровень ДАД — более прогностически ценный показатель ПЭ, чем САД, так как менее подвержен колебаниям.

742 |
Chapter 22. Pregnancy, labor and postpartum period in women... |
•Диагноз АГ при беременности правомочен при уровне ДАД 90 мм рт.ст. и более или САД 140 мм рт.ст. и более, полученном при двукратном измерении на одной и той же руке с перерывом (не менее 4 ч).
•У 30–70% беременных при повторном измерении в течение одного визита или суточном мониторировании фиксируют нормальное АД.
•ДАД 90 мм рт.ст. и САД 140 мм рт.ст. считают пограничными, они указывают на необходимость тщательного наблюдения за состоянием матери и плода.
•Несмотря на повышенные значения АД, значительное число беременностей протекает нормально; в некоторой степени гипертензия положительно воздействует на маточно-плацентарно-плодовый кровоток в условиях повышенного сосудистого сопротивления и является компенсаторным механизмом.
•Диагноз тяжелой АГ правомочен при уровнях САД 160 мм рт.ст. и более или ДАД 110 мм рт.ст. и более, зафиксированных при серийном измерении (периодичность измерения — не реже чем 1 раз за 15 мин).
•Относительное повышение АД (на 30 мм рт.ст. от начального САД и на 15 мм рт.ст. от начального ДАД) имеет небольшую прогностическую ценность из-за значительных индивидуальных колебаний уровня АД в течение беременности и, следовательно, высокой частоты ложноположительных результатов.
•Показатель среднего АД может быть использован в качестве индикатора прогноза развития ПЭ (табл. 22.6).
Таблица 22.6. Классификация степени повышения уровня артериального давления у беременных
Категории АД |
ДАД, мм рт.ст. |
|
САД, мм рт.ст. |
Нормальное АД |
<90 |
и |
<140 |
Умеренная АГ |
90–109 |
и/или |
140–159 |
Тяжелая АГ |
≥110 |
и/или |
≥160 |
Данную классификацию можно использовать для характеристики степени повышения уровня АД при любой форме АГ в период беременности (хронической АГ, гестационной АГ, ПЭ)
22.4.2. Патогенез осложнений гестации Pathogenesis of pregnancy complications
NB! С ранних сроков беременности при ГБ развиваются морфологические и функциональные изменения плаценты, что ведет к нарушению функции плаценты, развивается ФПН. В результате ухудшается обмен газов, питательных веществ и шлаков в плаценте, что способствует гипотрофии и даже гибели плода.

Глава 22. Беременность, роды и послеродовой период... |
743 |
АГ вызывает функциональные и морфологические изменения сосудов, связанные с сужением их просвета (рис. 22.12).
Рис. 22.12. Биоптат париетального эндометрия. Выраженная гипертрофия мышечной оболочки и сужение просвета спиральных артерий — эквиваленты системной артериальной гипертензии. Окраска гематоксилином и эозином, ×100
При этом в ранние сроки беременности возникают нарушения в плацентарном ложе, что впоследствии может приводить к плацентарной недостаточности, ЗРП плода. АГ повышает опасность преждевременной отслойки плаценты, развития ПЭ с характерными осложнениями для плода и для матери (рис. 22.13).
|
|
|
Плацентарная |
|
|
|
недостаточность, |
|
|
|
гипоксия, |
|
|
|
гипотрофия плода |
|
Недостаточность |
|
|
|
|
|
|
|
инвазии |
|
|
|
цитотрофобласта |
|
Преэклампсия |
|
|
|
|
Артериальная |
Неполноценность |
|
|
плацентарного |
|
|
|
гипертензия |
|
|
|
ложа матки |
|
Преждевременная |
|
|
|
||
|
|
|
отслойка |
|
|
|
|
|
Микроангиопатия |
|
плаценты |
|
|
|
|
|
|
|
|
|
|
|
Несвоевременное |
|
|
|
завершение |
|
|
|
беременности |
|
|
|
|
Рис. 22.13. Патогенез осложнений гестации при артериальной гипертензии
Ишемия плаценты может реализоваться в метаболический, гормональный и гемодинамический ответ. При микроскопическом исследовании плаценты выявляют тромбозы сосудов и межворсинчатых пространств; признаки склероза и облитерации, сужение просвета, атероматоз артерий; отек стромы ворсин; некротические изменения в плаценте; преобладание хаотичных склерозированных ворсин. Спиральные сосуды плацентарного

744 |
Chapter 22. Pregnancy, labor and postpartum period in women... |
ложа сохраняют мышечный и эластический слои на всем протяжении сосуда либо в его отдельных участках.
Необходимо помнить о депрессивном влиянии беременности на величину АД в I триместре. Известно, что на различных этапах физиологически протекающей беременности показатели АД претерпевают закономерные изменения. В течение I триместра беременности АД (особенно САД) имеет тенденцию к снижению, а в III триместре оно постепенно повышается. Кроме того, во время беременности и особенно в родах наблюдается умеренная тахикардия, и сразу после родов, т.е. в раннем послеродовом периоде, — брадикардия. Установлено, что уровень АД достигает максимума при потугах за счет окклюзии дистального отдела аорты.
АД у больных ГБ во время беременности подвергается колебаниям — закономерное снижение и повышение в различные сроки беременности. У одних больных высокий уровень АД существенно не изменяется, у других повышается еще больше, а у третьих АД нормализуется или даже оказывается ниже нормального. Увеличение уровня ранее повышенного АД часто обусловлено присоединением ПЭ, тогда появляются отечность и альбуминурия.
Временное снижение АД у больных АГ обычно наблюдается в I или II триместрах. В III триместре и после родов после устранения депрессорных влияний АД вновь повышается и может превышать значения, установленные до наступления беременности.
Большая частота ПЭ при ГБ обусловлена общностью патогенетических механизмов нарушения регуляции сосудистого тонуса и деятельности почек. Одно из тяжелых осложнений беременности — преждевременная отслойка плаценты.
NB! ПЭ различной степени тяжести развивается у 28–89,2% беременных с ГБ и нередко появляется рано, на 24–26-й неделе беременности.
Присоединение ПЭ к ГБ представляет опасность как для матери так и для плода — повышается риск мертворождения, преждевременных родов, отслойки плаценты, эклампсии, острой почечной недостаточности, нарушения мозгового кровообращения. Инсульт, эклампсия и кровотечение вследствие синдрома ДВС, вызванного отслойкой плаценты, — основные причины смерти беременных и рожениц, страдающих ГБ.
22.4.3. Клиническая картина Clinical features
ГБ определяется степенью повышения АД, функциональным состоянием нейроэндокринной системы, различных органов (прежде всего паренхиматозных), состоянием гемодинамики (макро- и микроциркуляции) и реологии крови.

Глава 22. Беременность, роды и послеродовой период... |
745 |
Жалобы больных разнообразны: повышенная утомляемость, головная боль, головокружение, сердцебиение, нарушение сна, одышка, боли в грудной клетке, нарушение зрения, шум в ушах, похолодание конечностей, парестезии. Иногда возникают жажда, никтурия, гематурия, немотивированное чувство тревоги. Реже наблюдают носовые кровотечения.
Основной симптом болезни — повышение АД, как САД, так и ДАД. Вначале повышение АД носит транзиторный (непостоянный) характер, затем оно становится постоянным, и степень его соответствует тяжести болезни. В большинстве случаев у беременных с ГБ имеются анамнестические данные о повышении АД еще до беременности. При недостаточно определенном анамнезе наличие ГБ можно предполагать при отягощенной по этому заболеванию наследственности, раннем повышении (до 20 нед беременности) АД, не сопровождающемся отеками и альбуминурией, относительно немолодом возрасте больной, ретинальном ангиосклерозе, гипертрофии левого желудочка, данных о повышении АД во время предшествующих беременностей.
22.4.4. Диагностика Diagnostics
Физикальное исследование. Проводят определение пульса на обеих руках
иногах, измерение АД на обеих руках и ногах (в норме АД на ногах должно быть на 20–40 мм рт.ст. выше, чем на руках). При аускультации сердца
исосудов делают акцент на состояние аортального клапана, сонных и феморальных артерий. Обращают внимание на частый или редкий пульс. Проводят пальпацию почек.
Лабораторные исследования:
•общий анализ крови;
•анализы мочи: общий и по Нечипоренко;
•определение уровня глюкозы в плазме крови (натощак), содержания в сыворотке крови калия, мочевой кислоты, креатинина, общего холестерина;
•определение уровней калия, фосфора, мочевой кислоты сыворотки;
•определение уровня креатинина сыворотки или азота мочевины;
•определение соотношение калия и натрия.
Инструментальные исследования:
•ЭКГ;
•ЭхоКГ;
•исследование глазного дна;
•амбулаторное суточное мониторирование АД;
•УЗИ почек и надпочечников;
•рентгенография грудной клетки.
Показания к консультации других специалистов
•Консультация терапевта, окулиста (обязательно).
•Консультация эндокринолога, уролога, нефролога.
