
- •►ПОВРЕЖДЕНИЕ И ГИБЕЛЬ КЛЕТОК И ТКАНЕЙ◄
- •ДИСТРОФИИ
- •ПАРЕНХИМАТОЗНЫЕ (ВНУТРИКЛЕТОЧНЫЕ) ДИСТРОФИИ
- •ПАРЕНХИМАТОЗНЫЕ БЕЛКОВЫЕ ДИСТРОФИИ (ДИСПРОТЕИНОЗЫ)
- •ПАРЕНХИМАТОЗНЫЕ ЖИРОВЫЕ ДИСТРОФИИ
- •ПАРЕНХИМАТОЗНЫЕ УГЛЕВОДНЫЕ ДИСТРОФИИ
- •СТРОМАЛЬНО-СОСУДИСТЫЕ (МЕЗЕНХИМАЛЬНЫЕ, ВНЕКЛЕТОЧНЫЕ) ДИСТРОФИИ
- •СТРОМАЛЬНО-СОСУДИСТЫЕ БЕЛКОВЫЕ ДИСТРОФИИ
- •СТРОМАЛЬНО-СОСУДИСТЫЕ ЖИРОВЫЕ ДИСТРОФИИ
- •СТРОМАЛЬНО-СОСУДИСТЫЕ УГЛЕВОДНЫЕ ДИСТРОФИИ
- •СМЕШАННЫЕ ДИСТРОФИИ
- •НАРУШЕНИЕ ОБМЕНА ХРОМОПРОТЕИДОВ (ЭНДОГЕННЫХ ПИГМЕНТОВ)
- •НАРУШЕНИЕ ОБМЕНА НУКЛЕОПРОТЕИДОВ
- •НАРУШЕНИЯ ОБМЕНА МИНЕРАЛОВ
- •КЛЕТОЧНАЯ ГИБЕЛЬ. СМЕРТЬ
- •НЕКРОЗ
- •АПОПТОЗ
- •СМЕРТЬ, ПРИЗНАКИ СМЕРТИ
- •НАРУШЕНИЯ КРОВООБРАЩЕНИЯ
- •НАРУШЕНИЯ КРОВЕНАПОЛНЕНИЯ
- •АРТЕРИАЛЬНАЯ ГИПЕРЕМИЯ
- •ВЕНОЗНАЯ ГИПЕРЕМИЯ
- •ИШЕМИЯ
- •НАРУШЕНИЯ ПРОНИЦАЕМОСТИ СОСУДИСТОЙ СТЕНКИ
- •КРОВОТЕЧЕНИЕ
- •ПЛАЗМОРРАГИЯ
- •НАРУШЕНИЯ ТЕЧЕНИЯ И СОСТОЯНИЯ КРОВИ
- •СТАЗ, СЛАДЖ-ФЕНОМЕН
- •ТРОМБОЗ
- •СИНДРОМ ДИССЕМИНИРОВАННОГО ВНУТРИСОСУДИСТОГО СВЕРТЫВАНИЯ
- •ЭМБОЛИЯ
- •ЭТИОЛОГИЯ. МОРФОГЕНЕЗ
- •ВОСПАЛЕНИЕ
- •ЭКССУДАТИВНОЕ ВОСПАЛЕНИЕ
- •ПРОЛИФЕРАТИВНОЕ (ПРОДУКТИВНОЕ) ВОСПАЛЕНИЕ
- •ИММУНОПАТОЛОГИЯ
- •КОМПЕНСАТОРНО-ПРИСПОСОБИТЕЛЬНЫЕ ПРОЦЕССЫ
- •АТРОФИЯ
- •ГИПЕРТРОФИЯ
- •ГИПЕРПЛАЗИЯ
- •РЕГЕНЕРАЦИЯ
- •ОРГАНИЗАЦИЯ
- •МЕТАПЛАЗИЯ
- •ДИСПЛАЗИЯ
- •I. ЭПИТЕЛИАЛЬНЫЕ ОПУХОЛИ
- •II. МЕЗЕНХИМАЛЬНЫЕ ОПУХОЛИ
- •III. ОПУХОЛИ МЕЛАНИНОБРАЗУЮЩЕЙ ТКАНИ
- •IV. ОПУХОЛИ НЕРВНОЙ СИСТЕМЫ И ОБОЛОЧЕК МОЗГА
- •V. ОПУХОЛИ КРОВИ
- •VI. ТЕРАТОМЫ
- •ОПУХОЛИ ДЕТСКОГО ВОЗРАСТА
- •ГЕМОБЛАСТОЗЫ
- •ЛЕЙКОЗЫ
- •ЛИМФОМЫ
- •АНЕМИИ
- •СОДЕРЖАНИЕ
98
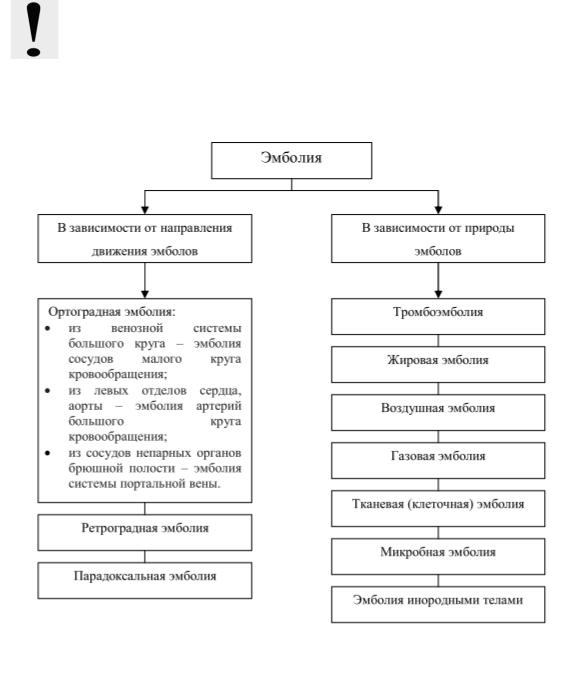
ЭМБОЛИЯ
Эмболия – типовой патологический процесс, обусловленный присутствием и циркуляцией в крови частиц, не встречающихся в нормальных условиях, нередко вызывающий окклюзию (закупорку) сосуда с последующим нарушением местного кровоснабжения. Сами частицы называются
эмболами.
Классификация эмболии представлена на рис. 27.
Рис. 27. Классификация эмболии.
По направлению движения эмболов различают:
ортоградную (прямую) эмболию – по ходу тока крови:
из венозной системы большого круга – эмболия сосудов малого круга кровообращения;
из левых отделов сердца, аорты – эмболия артерий большого круга кровообращения;
из сосудов непарных органов брюшной полости – эмболия системы портальной вены.
99
ретроградную эмболию – против тока крови в нижней полой вене (как правило, при эмболии инородными телами, когда движение эмбола осуществляется по направлению силы гравитации, но против тока крови);
парадоксальную эмболию – эмболы поступают из вен большого круга кровообращения, но минуют легкие и закупоривают артерии большого круга. Это возможно лишь при наличии сообщения между предсердиями (незакрытое овальное окно) или между желудочками сердца.
ЭТИОЛОГИЯ. МОРФОГЕНЕЗ
1. Тромбоэмболия
Наиболее частая форма эмболии – тромбоэмболия, которая характеризуется отрывом тромба или его фрагмента и его переносом током крови. Наиболее частая локализация источника тромбоэмболов – вены большого круга кровообращения (вены нижней конечности). При этом тромбоэмболы попадают с током крови в сосуды малого круга кровообращения, вызывая потенциально угрожающее жизни состояние
– тромбоэмболию легочной артерии (ТЭЛА).
Легочная эмболия наиболее часто наблюдается при состояниях, которые предрасполагают к возникновению флеботромбоза:
хирургические вмешательства, ранний послеоперационный период;
ранний послеродовой период;
длительная иммобилизация;
сердечная недостаточность;
использование пероральных контрацептивов и т.д.
Источником тромбоэмболии легочной артерии при этом обычно являются возникающие при венозном застое тромбы вен нижних конечностей, вен клетчатки малого таза.
Оторвавшийся тромб с током крови через правые отделы сердца попадает в легочные артерии и их ветви, облитерируя просвет сосудов. Последствия зависят от размеров, количества эмболов, реакции легких и активности тромболитической системы организма. Крупные эмболы ухудшают перфузию легких, что приводит к нарушению газообмена и развитию гипоксии. В ответ на это рефлекторно сужается просвет сосудов малого круга кровообращения, повышается давление в легочных артериях. При массивной тромбоэмболии может развиваться пульмокоронарный рефлекс: механическое воздействие тромбоэмбола на интиму ветвей легочного ствола приводит к спазму коронарных артерий и остановке сердца и одновременному спазму бронхом с формированием острой дыхательной недостаточности.

100
Часто тромбоэмбол лежит в просвете легочного ствола в виде клубка, или концы его внедряются в обе главные ветви ("седловидный тромбоэмбол"). Плотный, крошащийся, сухой, бурого цвета, не связан со стенкой сосуда. При тромбоэмболии мелких и средних ветвей легочной артерии объем легких увеличен, на разрезе – множественные тромбоэмболы в просвете средних и мелких артерий. Легкие отечны, полнокровны, очаги кровоизлияний и геморрагические инфаркты.
Микроскопически тромбоэмбол состоит из двух перемежающихся слоев, называемых линиями Захна
(Zahn):
1.тромбоциты и фибрин;
2.эритроциты.
В легочной ткани – геморрагические инфаркты (кровоизлияние и некроз легочной ткани), лейкоцитарная инфильтрация (инфаркт пневмония), дистелектазы и ателектазы, отек, полнокровие.
Отдельной разновидностью тромбоэмболии является артериальная тромбоэмболия.
Источником артериальной эмболии чаще являются пристеночные тромбы, образующиеся в сердце:
тромбы в левом предсердии при стенозе левого атриовентрикулярного отверстия (митральный стеноз) и фибрилляции;
тромбы в левом желудочке при инфаркте миокарда;
тромбы на створках левого предсердно-желудочкового (митрального) и аортального клапанов при ревматических, септических и других эндокардитах, пристеночные тромбы, возникающие в аорте в случае атеросклероза.
При этом наиболее часто возникают тромбоэмболия ветвей сонной артерии, средней мозговой артерии (что приводит к инфаркту мозга), ветвей брыжеечных артерий с развитием гангрены кишки и ветвей почечной артерии с развитием инфаркта почки. Часто развивается тромбоэмболический синдром с инфарктами во многих органах.
101
2. Жировая эмболия
Причины:
обширные травмы с разрушением подкожно-жировой клетчатки;
переломы длинных трубчатых костей;
оперативные вмешательства;
внутривенное введение жиросодержащих веществ.
Массивная жировая эмболия приводит к острой легочной
недостаточности: при окрашивании гистологических препаратов легкого на жир (см. дифференциальные методы окраски), в капиллярах межальвеолярных перегородок выявляются капли жира. Менее значительная жировая эмболия имеет, как правило, благоприятный прогноз.
3. Воздушная и газовая эмболии
Возникает при попадании свободного воздуха (газа) в кровяное русло.
Причины:
операции на открытом сердце;
ранение крупных вен шеи и грудной клетки;
послеродовый период;
при случайном введении воздуха в вену;
быстрая декомпрессия – газовая эмболия (кессонная болезнь). Распространение воздушных (газовых) эмболов возможно как по
венозной, так и по артериальной системе, что определяет клиникоморфологическую картину. Например, воздушный пузырь блокирует доступ венозной крови в правое предсердие и, следовательно, в малый круг кровообращения. При вскрытии находят раздутое правое предсердие, а при проколе его под водой из него вырываются воздушные пузыри.
Кессонная болезнь – обусловлена резким перепадом атмосферного давления (при быстром подъеме с больших глубин, разгерметизации кабины самолета на большой высоте). Резкое снижение давления ведет к высвобождению газов (азота), растворенных в крови под относительно большим давлением; при этом кровь наполняется множеством пузырьков газа ("вспенивается").
4. Тканевая (клеточная) эмболия
Причины:
разрушение тканей в связи с травмой или патологическим процессом;
фрагменты клапанов сердца (фиброзной ткани) при язвенном эндокардите;

102
ткань головного мозга при травме головы (у новорожденных – при родовой травме);
эмболия амниотической жидкостью;
эмболия клетками злокачественной опухоли (метастаза) (см. фото № 3).
Чаще тканевая (клеточная) эмболия наблюдается в сосудах большого круга, реже – в сосудах малого круга кровообращения.
5. Микробная эмболия
Эмболы – циркулирующие бактерии, грибы, животные паразиты, простейшие. Пример, септическое расплавление тромба. На месте закупорки сосуда микробными эмболами образуются метастатические абсцессы: при эмболии сосудов малого круга – в легких; при эмболии сосудов большого круга – в почках, селезенке, сердце и других органах.
6. Эмболия инородными телами
Эмболы – осколки снарядов, пуль и других тел, катетеры, иглы. Часто приводит к развитию ретроградной эмболии вследствие большой массы эмболов. Также к этому типу относят эмболию кальцификатами и конгломератами кристаллов холестерина при атеросклерозе.
ШОК
Шок – циркуляторный коллапс (острая недостаточность кровообращения), вызванный сверхсильным воздействием на гомеостаз и сопровождающийся гипоперфузией тканей и снижением их оксигенации.
Причины шока:
снижение сердечного выброса, что обычно бывает при кровопотерях или тяжелой (левожелудочковой) сердечной недостаточности;
распространенная периферическая вазодилатация, что наблюдается чаще при сепсисе или тяжелой травме, сопровождающейся гипотензией.
Выделяют следующие виды шока:
гиповолемический шок – в основе лежит циркуляторный коллапс; обусловлен острым уменьшением объема циркулирующей крови. Наблюдается при следующих состояниях:
103
тяжелая кровопотеря;
массивная потеря плазмы поврежденной кожей (при обширных ожогах или травме, аллергических повреждениях кожи);
потеря жидкости и электролитов желудочно-кишечным трактом при тяжелой рвоте и диарее;
кардиогенный шок – возникает вследствие снижения сердечного выброса при быстром падении сократительной функции миокарда (при обширном инфаркте миокарда и других состояниях, приводящих к острой сердечной недостаточности);
септический (токсико-инфекционный) шок:
эндотоксический – вызывается липополисахаридами; наиболее часто возникает при инфекциях, вызванных грамотрицательной микрофлорой;
экзотоксический – при инфекциях, вызванных грамположительной микрофлорой, например экзотоксином
Staphylococcus aureus;
сосудистый шок – может быть анафилактическим и нейрогенным, который чаще всего связан с тяжелой травмой (травматический шок). Пусковым механизмом нейрогенного шока является афферентная (преимущественно) болевая импульсация, что приводит к реактивной периферической вазодилатации.
МОРФОЛОГИЧЕСКИЕ ПРОЯВЛЕНИЯ ШОКА
Во внутренних органах развивается гипоксическое повреждение в виде дистрофии и некроза. Характерны быстрая мобилизация гликогена из тканевых депо, а также нарушения гемокоагуляции в виде ДВСсиндрома, геморрагического диатеза, жидкой трупной крови, которые могут явиться основой для диагностики шока на вскрытии.
Микроскопически выявляют микротромбы в системе микроциркуляции, сочетающиеся с признаками повышенной проницаемости капилляров и геморрагиями.
Морфологические изменения при шоке могут иметь ряд особенностей, обусловленных как структурно-функциональной специализацией органа, так и преобладанием в патогенезе шока одного из его звеньев – нейрорефлекторного, токсического, гипоксического.
Руководствуясь этим положением, при характеристике шока стали использовать термин "шоковый орган":
шоковая почка – один из наиболее важных "шоковых" органов; развивается некротический нефроз (при наличии ДВС-синдрома
104
возможно развитие симметричных кортикальных некрозов), что обусловливает острую почечную недостаточность;
шоковая печень – характерно развитие центролобулярных некрозов с возможным развитием острой печеночной недостаточности. При сочетании острой почечной и печеночной недостаточности говорят о гепаторенальном синдроме;
шоковое легкое – развиваются очаги ателектаза, серозногеморрагический отек с выпадением фибрина в просвет альвеол (гиалиновые мембраны), стаз и тромбы в микроциркуляторном русле, что обусловливает развитие острой дыхательной недостаточности – респираторного дистресс-синдрома взрослых;
миокард при шоке – изменения представлены жировой дистрофией, контрактурами миофибрилл, некробиотическими изменениями кардиомиоцитов с развитием мелких фокусов некроза.
Выраженные изменения при шоке выявляются и в других органах: в желудочно-кишечном тракте определяются кровоизлияния, в головном мозге – фокусы некроза, мелкие кровоизлияния, в надпочечниках – истощение коркового вещества (исчезновение липидов).
