
Родовые пути
Родовые пути (родовой канал) представлены костными и мягкими тканями. Они включают нижний сегмент матки, цервикальный канал, влагалище, вульварное кольцо, мягкие и костные образования таза.
Костный таз состоит из двух тазовых костей, крестца и копчика. Тазовая кость образуется путем окостенения хрящей, соединяющих подвздошную, седалищную и лобковую кости, в 15 - 17-летнем возрасте. Все кости таза соединены с помощью симфиза (синхондроза), крестцово-подвздошных (синдесмозов) и крестцово-копчикового (синхондроза) соединений.
В тазе располагаются внутренние женские половые органы, прямая кишка, мочевой пузырь и окружающие их мягкие ткани (мышцы, фасции, клетчатка). Различают большой и малый тазы, разделяющиеся безымянной (пограничной) линией.
Большой таз достаточно емкий и не создает трудностей при прохождении через него плода, доступен для измерения, что имеет большое значение при оценке размеров и емкости малого таза. Большой таз ограничен с боков подвздошными костями, сзади - поясничным отделом позвоночника и спереди - брюшной стенкой.
Малый таз представляет собой сплошное костное кольцо, через которое проходит плод во время родов. Поэтому в акушерстве важно знать плоскости, условные отделы и размеры костного таза. Различают плоскости входа в малый таз, выхода из него, широкую и узкую части.
Плоскость входа в малый таз ограничена спереди симфизом и верхним краем лонных костей, сзади - мысом и по бокам - безымянной линией. Размеры этой плоскости: прямой - расстояние от середины мыса - промонтория (выступ между V поясничным и I крестцовым позвонками) - до внутренней поверхности края лонного сочленения (иначе он называется истинной конъюгатой, равен в норме 11 см); косые - расстояние от крестцово-подвздошного сочленения каждой стороны до соединения подвздошной и лонной костей противоположной стороны (подвздошно-лонного бугорка) - 12 см; поперечный - расстояние между двумя наиболее отдаленными точками обеих терминальных линий справа и слева - 13 см; в акушерской практике измеряют диагональную конъюгату (c.diagonalis) -расстояние между серединой нижнего края лонного сочленения и серединой промонтория - 13 см.
Выход из малого таза образуется спереди лонной дугой, по бокам - седалищными буграми, сбоку и сзади - крестцово-бугровыми связками и копчиком. Размеры плоскости выхода: прямой - расстояние от свободного конца копчика до нижнего края лонного сочленения, равен 9,5 см, а в родах за счет отхождения копчика кзади увеличивается на 2 см (до 11,5 см); поперечный -расстояние между буграми седалищных костей, 11 см.
Плоскость широкой части малого таза образуется спереди лонным сочленением, по бокам - самыми высокими точками вертлужных впадин, а сзади - серединой тела III крестцового позвонка. Ее размеры: прямой - расстояние от середины внутренней поверхности лонного сочленения до места соединения II и III крестцовых позвонков, 12,5 см; поперечный -расстояние между средними точками вертлужных впадин, 13,5 см.
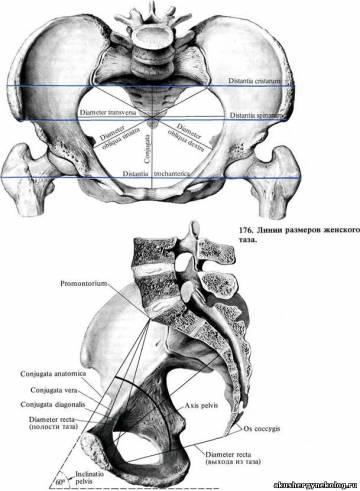
Плоскость узкой части малого таза образуется спереди нижним краем симфиза, сзади - верхушкой крестца и по бокам - остями седалищных костей. Ее размеры: прямой -расстояние между вершиной лонной дуги и крестцово-копчиковым соединением, 11 см; поперечный - расстояние между остями седалищных костей, 10,5 см.
Проводная ось(линия)таза - это вогнутая кпереди линия, которая образуется при соединении центров всех прямых размеров таза. Отношение плоскости входа в малый таз к горизонтальной плоскости представляет собой угол наклона таза, равный в норме 55 - 60°. В процессе родов он может изменяться.
Женский таз отличается от мужского. Он шире и ниже, кости тоньше и глаже, крестец шире и не так сильно вогнут, крестцовый мыс выступает вперед меньше, симфиз короче и шире, вход в малый таз шире и имеет поперечно-овальную форму (мужской - как карточное сердце), полость малого таза более емкая, в виде цилиндра, изогнутого вперед (у мужского воронкой книзу), выход таза шире, так как больше расстояние между седалищными буграми, шире лобковый угол (у женщин 90 - 100°, у мужчин 70 - 75°), копчик выдается вперед меньше,
Мягкие ткани малого таза (тазовое дно) представлены: краями поясничных мышц (m. lumbalis) по сторонам входа в таз, запирательными (m. obturatorius) и грушевидными (т, pyrifomis) мышцами по боковым стенкам малого таза с сосудами и нервами; мочевым пузырем с клетчаткой позади лонного сочленения; прямой кишкой в области крестцовой впадины; мышечно-фасциальным комплексом выхода из таза. В состав последнего входят: мышца, поднимающая задний проход (m. levator ani); диафрагма таза, закрывающая заднюю половину его выхода. В переднем крае диафрагмы имеется мочеполовая щель (hiatus urogenitale), охватывающая влагалище и уретру. Кзади мышца охватывает прямую кишку, образуя при этом пластинку, плотно вплетающуюся в ее стенку (m. levator ani). В передней половине выхода таза, ниже ножек леватора, находится мочеполовая диафрагма (diaphragma urogenitale), а еще ниже - запирательная мышца влагалища (m. bulbo-spongiosus seu constrictor cunni) и наружный сфинктер прямой кишки (m. sphincter ani externus). Все три слоя мышц (m. levator ani, diaphragma urogenitale и т. bulbo-spongiosus) сверху и снизу покрыты фасциями. Для представления о родовом процессе необходимо знать строение мышечного тазового дна, которое состоит из трех этажей.
Нижний этаж (наружный слой) представлен четырьмя мышцами: луковично-губчатой (m. bulbo-spongiosus), наружным сфинктером прямой кишки (m. sphincter ani externus), парной поперечной мышцей промежности (m. transfersus superficialis) и парной седалищно-кавернозной мышцей (m. ischio-cavernosus).
Средний этаж- это мочеполовая диафрагма (d. urogenitale) с проходящими в ней влагалищем и мочеиспускательным каналом, наружным его сфинктером и глубокой поперечной мышцей промежности (m. transphersus perinei profundus).
Верхний слой (внутренний) состоит из диафрагмы таза (diaphragma pelvis seu m. levator ani), которая спереди (hiatus urogenitale) двумя ножками охватывает с обеих сторон влагалище и уретру, а сзади (hiatus rectalis) - прямую кишку. Все мышцы таза покрыты фасциями с клетчаточными образованиями между ними.
Тазовое дно является опорой для органов малого таза и брюшной полости, участвует в регуляции внутрибрюшного давления и функции органов малого таза, во время родов - компонент родовых путей.
Плод как объект родов
Плод как объект родов рассматривается в основном с учетом размеров головки. Головка - самая объемная и плотная часть, испытывающая наибольшие трудности при продвижении по родовым путям. Она является ориентиром, по которому осуществляется оценка динамики и эффективности родовой деятельности.
Доношенный плод в среднем имеет массу 3000 - 3500 г, длину - 50 см. Мозговая часть черепа образуется 7 костями: двумя лобными, двумя височными, двумя теменными и одной затылочной. Отдельные кости черепа соединены швами и родничками. Головка плода обладает эластичностью и способна сжиматься в одном направлении и увеличиваться в другом.
Диагностическое значение в родах имеют швы и роднички: лобный шов (sutura frontalis), разделяющий в сагиттальном направлении обе лобные кости; стреловидный (s.sagitahs) отделяет друг от друга теменные кости; венечный (s.coronaria) - лобную кость от теменных; лямбдовидный (s.lambdoidea) - теменные кости от затылочной; височный fs.temporalis) - височные кости от теменных.
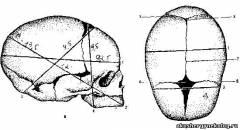
Большой родничок, или передний (fonticulus magnus), имеет форм> ромба. В центре между четырьмя костями (двумя лобными и двумя теменными) к нему сходятся четыре шва -лобный, стреловидный и две ветви венечного)
Малый родничок (f.parvus), или задний, представляет собой небольшое углубление, в котором сходятся три шва - стреловидный и обе ножки лямбдовидного.
Для понимания биомеханизма родов важно знать следующие размеры головки:
большой косой (diameter mento-occipitalis) - от подбородка до самого отдаленного пункта на затылке - 13,5 см, с соответствующей окружностью по нему 40 см;
малый косой (d.suboccipito-bregmatika) - от подзатылочной ямки до переднего угла большого родничка -9,5 см, с окружностью 32 см;
средний косой (d.suboccipito-frontalis) - от подзатылочной ямки до границы волосистой части лба - 9,5 - 10,5 см, с окружностью 33 см;
прямой (d.fronto-occipitalis) - от переносицы до затылочного бугра - 12 см, с окружностью 34 см; отвесный, или вертикальный (d.tracheo-bregmatica), - от верхушки темени до подъязычной кости - 9,5 см, с окружностью 33 см; большой поперечный (d.biparietalis) - наибольшее расстояние между теменными буграми - 9,25 см; малый поперечный (d.bitemporalis) - расстояние между наиболее отдаленными точками венечного шва - 8 см.
Размеры туловища: плечевой пояс - окружность на уровне плечиков - 35 см, размер плечиков - поперечник плечевого пояса (distantia biacromialis) - 22 см. Поперечный размер ягодиц (distantia biiliacalis) - 9,0 - 9,5 см, тазовый пояс - окружность на уровне вертелов бедренных костей -27-28 см. Эти размеры также имеют важное значение в процессе родов.
Положение плода (situs)- отношение продольной оси плода к длиннику матки. Различают продольное, поперечное и косое положение плода.
Позиция плода (positio)- отношение его спинки к правой или левой стороне тела матери (стенке матки). Если спинка повернута к левой половине тела матки, то это первая позиция, к правой - вторая позиция.
Вид позиции (visus)- отношение спинки плода к передней и задней стенкам матки. Если спинка повернута кпереди - передний вид, кзади - задний вид.
Предлежание плода (praesentatio)- отношение крупной части плода ко входу в таз. Различают головное и тазовое предлежание или предлежание плечика при поперечном положении.
Членорасположение плода (habitus)- взаимное положение различных частей плода по отношению к его туловищу и друг к другу.
Типичное членорасположение: головка согнута; подбородок соприкасается с грудкой; спинка согнута; ручки перекрещены, согнуты и помещаются на груди; ножки согнуты в тазобедренных и коленных суставах; пуповина находится на животике между конечностями. Если головка разогнута, то имеет место ее разгибательное предлежание (лобное, лицевое или переднетеменное).
Вставление головки (inclinatio)- отношение стреловидного шва к входу в таз, т. е. к мысу и симфизу.
Схема положений и предлежаний:
I. Продольные положения (99,5%).
Головное предлежание (94%), сгибательный (93%) и разгибательный (1%) типы.
Тазовые предлежания (5,5%), сгибательный (4%), разгибательный (полное и неполное ножное) (1,5%) типы.
II. Поперечное и косое положения (0,5%).

Диагностика беременности основывается на простых приемах исследования (сбор анамнеза, осмотр, пальпация, аускультация) с привлечением более сложных (лабораторные, аппаратные методы). Собирая анамнез, следует обратить внимание на возраст женщины (репродуктивный) и наличие определенных жалоб (отсутствие или изменение характера менструаций, появление жалоб на тошноту, рвоту, извращение вкуса, сонливость, нагрубание молочных желез и т. д.). Ответы на эти вопросы помогут заподозрить наличие беременности.
Объективные методы обследования состоят из общих, позволяющих судить о здоровье женщины, и акушерских, на основании которых можно установить наличие беременности, ее срок, размеры и состояние плода и т. д. Разнообразные признаки беременности по их диагностической значимости могут быть разделены на 3 группы: предположительные, вероятные и достоверные.
Предположительные признаки связаны с субъективными ощущениями женщины и изменениями в организме беременной, не касающимися внутренних половых органов. Такими диагностическими признаками являются:
1) слюнотечение, тошнота, рвота по утрам, изменение аппетита, отвращение к некоторым видам пищи, пристрастие к острым и кислым блюдам, извращение вкуса (желание употреблять в пищу известь, мел, глину и др.), у женщин могут появляться диспепсические расстройства, ощущение тяжести в эпигастральной области, запоры;
2) функциональные изменения нервной системы: раздражительность, плаксивость, замкнутость, обострение обоняния, слуха;
3) изменение обмена веществ: увеличение объема живота, связанное с отложением жира в подкожном слое, пигментация сосков и околососковых кружков, белой линии живота, появление пигментных пятен на лице;
4) появление рубцов беременности (striae gravidarum).
К вероятным признакам относятся объективные изменения в половой сфере женщины и в молочных железах. Эти признаки, особенно в их совокупности, в большинстве случаев свидетельствуют о наступлении беременности, однако иногда они могут встречаться при некоторых гинекологических заболеваниях. Вероятными признаками беременности принято считать:
1) прекращение менструации;
2) изменения во влагалище, матке и молочных железах;
3) лабораторные реакции.
Задержка менструации является важным признаком, особенно у женщин с регулярным циклом, но все же его нельзя считать абсолютным. Значение данного симптома увеличивается, если он сочетается с нагрубанием молочных желез и появлением в них молозива, с возникновением цианоза влагалища, и особенно влагалищной части шейки матки, с изменениями величины, формы и консистенции матки.
С наступлением беременности и по мере ее прогрессирования размеры матки меняются. Причем каждому сроку соответствует определенная величина матки. Подробнее это рассмотрено в статье «Определение срока беременности»
Изменение формы матки определяется при двуручном (бимануальном) исследовании. Матка у небеременных женщин обычно имеет грушевидную форму, несколько уплощенную в переднезаднем размере. С наступлением беременности и по мере ее развития форма матки меняется. С 5-6-недельного срока матка приобретает шаровидную форму. Начиная с 7—8 нед. матка становится асимметричной, может выпячиваться один из ее углов, или появляться разница в толщине и размерах левой и правой половины тела матки, или возникать гребневидный выступ, продольно расположенный на передней стенке. Примерно к 10-й неделе матка вновь становится шаровидной, а к концу беременности приобретает овоидную форму.
Во время беременности матка становится мягкой, размягчение более выражено в области перешейка. Консистенция матки легко меняется в ответ на раздражение ее в процессе исследования: мягкая в начале пальпации, она быстро становится плотной.
Основываясь на разнообразных изменениях формы и консистенции матки, многие авторы описали вероятные признаки беременности, вошедшие в практику акушерства под их именами. Диагностируют эти признаки с помощью бимануального исследования.
Признак Пискаъека состоит в появлении куполообразного выпячивания в одном из углов матки, соответствующего месту имплантации плодного яйца (рис. 31). Этот симптом может определяться с 7-й по 12-ю неделю беременности.
Признак Геншера Iможно обнаружить при беременности сроком от 5 до 8 недель: на передней поверхности матки пальпируется продольно расположенный гребневидный выступ, не переходящий ни на дно, ни на шейку матки, ни на заднюю ее поверхность и по консистенции не отличающийся от других отделов матки (рис. 32).
Признак Снегирева состоит в уплотнении мягкой беременной матки при ее пальпации.
Признак Горвица—Гегара появляется в ранние сроки беременности и заключается в том, что из-за размягчения перешейка кончики пальцев обеих рук при бимануальном исследовании легко сближаются (рис. 32).

Рис. 32. Признаки беременности:
а—Горвица—Гегара; б—Гентера; в—Пискачека
Признак Геншера IIтакже связан с размягчением перешейка, вследствие чего матка под собственной тяжестью занимает положение hyperanteflexio.
Признак Гауса заключается в легкой смещаемости шейки матки во всех направлениях, не передающейся на тело матки.
К достоверным признакам, которые с несомненностью свидетельствуют в пользу беременности, относятся все симптомы, исходящие от плода и определяемые различными методами акушерского обследования беременной. Иными словами, чтобы безусловно установить диагноз беременности, необходимо обнаружить:
1) плод или его части;
2) сердечные тоны;
3) двигательную активность плода.
Крупные и мелкие части плода можно определить во второй половине беременности, проводя наружное акушерское обследование. Уже с 16-й недели при помощи внутреннего исследования через передний влагалищный свод удается пальпировать предлежащую часть плода.
Сердечные тоны плода во второй половине беременности можно выслушать с помощью акушерского стетоскопа.
К достоверным признакам беременности относят движения плода, определяемые рукой акушера или другими объективными методами. Шевеления плода, которые ощущает сама женщина, не являются достоверными.
Таким образом, чтобы правильно ответить на вопрос, имеется ли у пациентки беременность, необходимо учесть данные анамнеза, оценить результаты объективного обследования, а при необходимости прибегнуть к специальным методам диагностики.
Лабораторные диагностические методы дают возможность определять вероятные признаки беременности. К ним относятся кольпоцитоло-гическое исследование и определение в сыворотке крови или в моче хориально-го гонадотропина (ХГ) или его р-субъединицы (р-ХГ).
Организация работы женской консультации. Диспансерное наблюдение беременных.
Женская консультация (ЖК) является подразделением поликлиники, МСЧ или родильного дома, оказывающим амбулаторную лечебно-профилактическую, акушерско-гинекологическую помощь населению. Основными задачами женской консультации являются: оказание квалифицированной акушерско-гинекологической помощи населению прикрепленной территории; проведение лечебно-профилактических мероприятий, направленных на предупреждение осложнений беременности, послеродового периода, предупреждение гинекологических заболеваний; оказание женщинам социально-правовой помощи в соответствии с законодательством об охране здоровья материи ребенка; внедрение в практику работы современных методов профилактики, диагностики и лечения беременных и гинекологических больных; внедрение передовых форм и методов амбулаторной акушерско-гинекологической помощи. В соответствии с основными задачами женская консультация должна осуществлять: организацию и проведение санитарно-профилактической работы среди женщин; профилактические осмотры женского населения; проведение работы по контрацепции для предупреждения не планируемой беременности; обеспечение преемственности в обследовании и лечении беременных, родильниц и гинекологических больных между женской консультацией и родильным домом, детской консультацией, другими лечебно-профилактическими учреждениями (консультация “Семья и брак”, консультативно-диагностические центры, медико-генетические консультации). Важной задачей врача женской консультации является взятие на учет беременных и осуществление лечебных мероприятий беременным, включенным в группу риска. Деятельность консультации строится по участковому принципу. Акушерско-гинекологический участок рассчитан на 6000 женщин, проживающих на территории деятельности данной консультации. На каждом из них до 25% женщин находятся в репродуктивном возрасте (от 15 до 49 лет). Режим работы женской консультации установлен с учетом безотказного обеспечения амбулаторной акушерско-гинекологической помощью женщин в их не рабочее время. Один день в неделю выделен врачу для оказания помощи и профилактических осмотров работниц прикрепленных промышленных предприятий, территориально расположенных на участке врача или для специализированного приема. СТРУКТУРА ЖЕНСКОЙ КОНСУЛЬТАЦИИ: регистратура, кабинеты врачей акушеров-гинекологов для приема беременных, родильниц, гинекологических больных, манипуляционная комната, физиотерапевтический кабинет, где проводят лечебные процедуры, кабинеты терапевта, стоматолога, венеролога и юриста для консультаций по социально-правовым вопросам. Организованы кабинеты специализированного приема для женщин, страдающих бесплодием, невынашиванием беременности, для консультаций по вопросам контрацепции, патологии пременопаузального, климактерического и постменопаузального периодов, лаборатория, кабинет УЗД. Регистратура женской консультации обеспечивает предварительную запись на прием к врачу на все дни недели при личном посещении или по телефону. Врач участка, кроме приема в женской консультации оказывает помощь на дому беременным, родильницам, гинекологическим больным, которые по состоянию здоровья не могут сами явиться в женскую консультацию. Если врач находит нужным, он активно посещает больную или беременную на дому без вызова (патронаж). Санитарно-просветительную работу проводят врачи и акушерки по плану. Основные формы этой работы: индивидуальные и групповые беседы, лекции, ответы на вопросы с использованием аудио- и видеокассет, радио, кино, телевидения. Правовую защиту женщин осуществляют юрисконсульты женской консультации, которые вместе с врачами выявляют женщин, нуждающихся в правовой защите, читают лекции, проводят беседы по основам российского законодательства о браке и семье, льготам трудового законодательства для женщин. Одной из главных задач женской консультации является выявление предраковых заболеваний, профилактика онкологических заболеваний. Существуют три вида профилактических осмотров: комплексные, целевые, индивидуальные. Профилактические осмотры женского населения проводят с 20-летнего возраста, два раза в год с обязательным цитологическим и кольпоскопическим обследованиями. НАБЛЮДЕНИЕ БЕРЕМЕННЫХ Главная задача женской консультации - диспансеризация беременных. Срок взятия на учет - до 12 недель беременности. При первом посещении заполняют “Индивидуальную карту беременной и родильницы” (форма 111у), в которой записывают все данные опроса, обследования, назначения при каждом посещении. После клинического и лабораторного обследования (до 12 недель) определяют принадлежность каждой беременной к той или иной группе риска. Для количественной оценки факторов риска следует пользоваться шкалой "Оценка пренатальных факторов риска в баллах" (приказ №430). ГИНЕКОЛОГИЧЕСКАЯ ПОМОЩЬ Выявляют гинекологические заболевания при посещении женщинами женской консультации, на профилактических осмотрах в женской консультации или предприятиях, смотровых кабинетах поликлиник. На каждую женщину, первично обратившуюся в женскую консультацию, заводят “Медицинскую карту амбулаторного больного” (форма 025у). При наличии показаний для диспансеризации, заполняют “Контрольную карту диспансерного наблюдения” (форма 030у).
СТРУКТУРА И ОРГАНИЗАЦИЯ РАБОТЫ РОДИЛЬНОГО СТАЦИОНАРА. АСЕПТИКА И АНТИСЕПТИКА В АКУШЕРСТВЕ. КОСТНЫЙ ТАЗ С АКУШЕРСКОЙ ТОЧКИ ЗРЕНИЯ.
