
ekzamenatsionnye_voprosy_i_otvety_po_OPKh_1_1
.pdf1.Известные отечественные хирурги: Шевкуненко, Оппель, Греков и другие. Их вклад в развитие хирургии.
Научная деятельность В. Н. Шевкуненко посвящена вопросам типовой и возрастной анатомии человека. Практическим результатом учения В. Н. Шевкуненко стало обоснование ряда оперативных доступов к различным органам, с учѐтом типовых, половых и возрастных топографоанатомических особенностей человека. Он установил существование крайних форм в строении органов и объяснил их происхождение с эволюционных позиций. Внес большой вклад в изучение венозной и периферической нервной систем. Известны его работы по иннервации органов пищеварительной системы, ортопедии. Автор 50 научных трудов, в том числе первого отечественного капитального руководства по оперативной хирургии (в трех томах) и руководства по топографической анатомии. Под его редакцией вышел «Краткий курс оперативной хирургии с топографической анатомией» (1951), переведѐнный на многие иностранные языки.
В. А. Оппель является автором 240 печатных научных работ, в том числе 13 учебников и наставлений, 10 монографий, опубликованных на русском и иностранных языках. Круг его научных интересов был чрезвычайно обширен. Особое внимание он уделял проблемам организации хирургической помощи во время военных действий, травматологии, нарушения кровообращения, хирургической эндокринологии, урологии. В период с 1909 по 1911 год В. А. Оппель вместе со своими учениками разработал теорию «редуцированного кровообращения», заключавшуюся в том, что «отсасывающее» влияниевен ухудшало деятельность коллатеральных артерий при таких сосудистых заболеваниях, как облитерирующий эндартериит и артериальный тромбоз.
Наибольшего признания И. И. Греков добился благодаря своим научным работам в области абдоминальной хирургии. Глубокое изучение Грековым проблемы кишечной непроходимости показало необходимость разработки и внедрения новых оперативных вмешательств, главным образом при заворотах толстой кишки, в связи с чем им в 1910 году предложена операция инвагинации омертвевшей при завороте петли сигмовидной кишки в отводящую еѐ часть, получившая впоследствии название «Греков I». Отсутствие полного удовлетворения автора и других хирургов результатами лечения по этой методике привели к поиску И. И. Грековым новых, более совершенных методов. В итоге в 1924 году им была предложена двухмоментная резекция сигмовидной и нисходящей толстой кишки, которая по своей простоте вытеснила предыдущую методику и сделала оперативное лечение более безопасным, войдя в руководства по оперативной хирургии под названием операции «Греков II».
С. П. Фѐдоров - выдающийся русский и советский хирург, доктор медицинских наук, профессор, основатель крупнейшей отечественной хирургической школы, «отец русской урологии». Фѐдоровым были разработаны новые операции: пиелотомия, субкапсулярная нефрэктомия, предложены новые хирургические инструменты (специальный инструментарий для трепанации черепа, зажимы для остановки кровотечения из твѐрдой мозговой оболочки, ректоскоп, набор инструментов для операций на жѐлчных путях).
И.В. Буяльский много сделал для создания хирургического инструментария отечественного производства. В частности, им предложен хирургический инструмент для оттеснения тканей без их повреждения, представляющий собой слегка изогнутую неширокую лопаточку овальной формы с гладкой поверхностью и тупыми краями, снабжѐнную плоской ручкой (лопатка Буяльского). Им внедрено дренирование околопузырного пространства при мочевых затѐках или для их предупреждения, осуществляемое через запирательное отверстие.
2.Известные зарубежные хирурги: Бильрот, Кохер и другие. Развитие хирургии путѐм совершенствования оперативной хирургии.
Сименем Т. Бильрота связан ряд важных достижений хирургии, в частности: первая эзофагэктомия, первая ларингэктомия и, что особо значимо, первая успешная гастрэктомия по
поводу рака желудка. Именем Бильрота названа одна из наиболее часто применяемых
модификаций хирургических зажимов. Его же имя носят две основные принципиальные схемы резекции желудка (резекции Бильрот-1 и Бильрот-2). Огромная заслуга Бильрота в том, что он активно внедрял чистоту в медицинскую практику: в своем отделении он требовал производить ежедневную уборку, операционные столы стали мыть после каждой операции. Помимо этого он ввѐл обязательное ношение ежедневно сменяемых белых кителей для врачей. Все эти меры в значительной степени уменьшили послеоперационную смертность.
Э. Т. Кохер Его именем названа точка наложения фрезевого отверстия при пункции переднего желудочка головного мозга. Кроме того разработал ряд хирургических инструментов, применяемых в хирургии в наши дни. Разработал оперативные доступы к крупным сосудам, хирургические методы лечения заболеваний щитовидной железы.
Р. Фолькман был приверженцем и пропагандистом антисептики. Он внес заметный вклад в разработку методов лечения раненых в военно-полевых условиях. Проволочные Т-образные шины Фолькмана послужили прототипом для многих видов современных шин. Он разработал и усовершенствовал способы лечения переломов вытяжением, описал ряд новых нозологических форм, нек-рые из к-рых носят его имя, напр. ишемическая контрактура Фолькмана. Им опубликованы работы, посвященные вопросам клинической хирургии, в том числе костному туберкулезу и другим заболеваниям костей, разработаны новые методы хирургических операций (артротомия по Фолькману, клиновидная остеотомия и др.), изобретен ряд инструментов (напр., крючок Фолькмана, острая ложечка Фолькмана и др.).
3. Н.И. Пирогов - вклад в развитие хирургии и топографической анатомии.
Н.И. Пирогов – основоположник топографической анатомии.
Окончив Профессорский институт в возрасте 26 лет Н.И. Пирогов увлечѐнно работает в области экспериментальной и клинической медицины, и уже в конце 1837 года выходит его первый фундаментальный труд «Хирургическая анатомия артериальных стволов и фасций». После того как Н.И. Пирогов занял место профессора госпитальной хирургической клиники Медико – хирургической академии СПб, где с первых же дней стал читать знаменитый курс лекций по топографической анатомии, он организовал анатомический институт, в котором объединил практическую, описательную и патологическую анатомию. В 1843 – 1848 г. Н.И. Пирогов оформил все основные положения созданной им науки – топографической анатомии – в монументальном труде «Полный курс анатомии человеческого тела. Анатомия описательно – физиологическая и хирургическая». Огромной заслугой Н.И. Пирогова является введение им новых методов исследования – распилов (пироговские срезы), «ледяной скульптуры» и эксперимента на трупе. Эти исследования обобщены в его капитальном труде «Иллюстрированная топографическая анатомия распилов, проведѐнных в трѐх направлениях через замороженное человеческое тело» (1851 – 1859). Большое значение для топографической анатомии имело предложение учѐного производить послойную препаровку при изучении той или иной области.
4.В.Н. Шевкуненко – создатель современного учения топографической анатомии на основе изменчивости.
Совместно с А.М. Геселевичем ввѐл понятие типовой анатомии человека, «которая исследует распределение тканевых и системных масс в организме и расположение органов и частей тела с точки зрениях их развития». Типовая анатомия отмечает крайние типы строения и положения органов, наблюдаемые у людей определѐнного телосложения.
По В.Н. Шевкуненко, исходными побуждающими моментами к таким исследованиям были: частое несоответствие формы и положения органов, видимых во время операции, с нормой, описываемой в руководствах; несовершенство многих хирургических доступов, при которых не учитывались индивидуальные различия; непостоянство клинических симптомов, особенно болевых, при одной и той же болезни у разных лиц; неудовлетворенность хирургов анатомическими данными, особенно при разработке новых хирургических операций.
Основные положения учения об анатомической изменчивости человека
1-е положение. Все органы и системы тела человека подвержены индивидуальным различиям.
Это положение устанавливает факт наличия различий практически для всех параметров, характеризующих анатомическое строение и топографию внутренних органов, топографоанатомических областей, целых систем органов.
2-е положение. Индивидуальные различия можно расположить в виде вариационного ряда, на концах которого окажутся формы, наиболее удаленные друг от друга.
Это крайние формы индивидуальной изменчивости, а весь ряд составляет диапазон индивидуальных различий. Его составные части - это варианты. Графически такой диапазон выражается гауссовой кривой, отражающей динамику частоты вариантов, сопоставляющих весь диапазон. Обычно крайние формы, находящиеся на концах диапазона, наиболее редкие. В середине или другом месте кривой находятся наиболее частые варианты с постепенным уменьшением частоты вариантов к одному и другому концам кривой.
3-е положение. Индивидуальные анатомические различия не сумма случайностей. В своей основе они детерминированы (т.е. причинно обусловлены) процессами фило- и онтогенеза.
Появление индивидуальных анатомических различий обусловлено тремя основными факторами:
•генетической (наследственной) обусловленностью индивидуальных особенностей организма;
•индивидуальными различиями (особенностями) процессов развития, т.е. эмбриогенеза каждого организма;
•индивидуальными различиями (особенностями) постнатального онтогенеза под влиянием внутренних и внешних факторов.
Между разными группами или видами анатомических различий существует взаимозависимость. Так, имеется зависимость между типом телосложения человека и особенностями анатомии и топографии внутренних органов.
Например, для людей с брахиморфной, т.е. короткой и широкой, грудной клеткой, характерны поперечное положение сердца, широкая и плоская дуга аорты, а для людей с долихоморфной, т.е. узкой и высокой, грудной клеткой, - косовертикальное положение сердца, узкая и выпуклая дуга аорты.
5. Шовные материалы. Капрон, пролен, дексон, викрил и другие.
Шовный материал – общее название материалов, применяемых для соединения краѐв раны или перевязки сосудов. В большинстве выполняемых операций является единственных инородным телом, остающемся в тканях. Основные требования к шовному материалу:
Биосовместимость – отсутствие токсического, аллергенного и тератогенного влияния шовной нити на ткани организма.
Резорбтивность (биодеградация) – способность шовного материала распадаться и выводиться из организма Шовный материал должен удерживать ткани до образования рубца, а затем он становится ненужным. ьнТемп рассасывания не должен превышать скорости образования рубца (искл.: шов сосудистого протеза).
Прочность нити и сохранение еѐ свойств до образования рубца. Чем тоньше нить, тем меньшая масса инородного шовного материала остаѐтся в тканях, следовательно, уменьшается реакция тканей. Необходимо учитывать прочность нити в узле!
Атравматичность зависит от структуры и вида нити, еѐ манипуляционных свойств (эластичности и гибкости). Понятие атравматичности включает несколько свойств, присущих шовным материалам:

oПоверхностные свойства нити: кручѐные и плетѐные нити имеют шероховатую поверхность и при прохождении через ткань создают пилящий эффект. Монофиламентные нити и полифиламентные нити с полимерным покрытием уменьшают пилящий эффект и облегчают скольжение нити. Но полимерное покрытие уменьшает надѐжность узла и
требует наложения узлов сложной конфигурации.
oСпособ соединения нити с иглой. Лучшими считаются атравматичные иглы, в них нить впаяна в иглу и представляет как бы еѐ продолжение.
oМанипуляционные свойства нити (эластичность и гибкость). Манипулировать жѐсткими иглами сложнее, они повреждают кань, и образование рубца всегда проходит через стадию воспаления. В то же время излишняя эластичность может привести к расхождению краѐв раны. Наилучшими манипуляционными свойствами обладает шѐлк («золотой стандарт»).
Шовные материалы
Рассасывающиеся |
Нерассасывающиеся |
|
||
Естественные: кетгут, коллаген, сухожильная |
Естественные: лѐн, шѐлк, хлопок. |
|
||
|
нить. |
|
|
|
Синтетические: викрил, полидиоксанон, |
Синтетические: капрон, нейлон, дакрон, |
|
||
|
дексон. |
лавсан, полиэстер, марилон, пролен. |
|
|
|
|
|
Металлические: стальная проволока, тановые |
|
|
|
|
и танталовые скрепки (клипсы) |
|
Строение нити: |
|
|
|
|
|
|
|
|
|
|
|
Состоит из пучка более тонких нитей. Такая нить достаточно прочна |
|
|
Плетѐная нить |
|
на разрыв, но наиболее травматична. Даѐт «фитильный эффект», |
|
|
|
|
позволяющий инфекции распространяться по нити. |
|
|
Кручѐная нить |
|
Используется в современной хирургии редко. |
|
|
Монофиламентная |
Синтетическая нить в виде единого волокна – не травмирует ткани при |
|
||
нить |
|
|
прохождении через них. |
|
6.Современные хирургические инструменты для высоких технологий. Ультразвуковые, плазменные СВЧ – инструменты, сшивающие аппараты, лазеры в хирургии.
Ультразвуковые приборы для разъединения тканей
Такие приборы в большинстве случаев основаны на преобразовании электрического тока в ультразвуковую волну (магнитострикционное или пьезоэлектрическое явление). В ультразвуковой хирургии применяют инструменты, режущий край которых непрерывно колеблется с частотами 10—100 кГц и амплитудой 5—50 мкм. Механизм воздействия ультразвука на ткани основан на том, что высокочастотная вибрация приводит к механическому разрушению межклеточных связей; и на кавитационном эффекте (создание за короткий промежуток времени в тканях отрицательного давления, что приводит к закипанию внутри—и межклеточной жидкости при температуре тела; образующийся пар приводит к разделению тканей). Также происходит коагуляция в связи с денатурацией белков. Образующаяся пленка коагуляции насколько прочна, что современные ультразвуковые скальпели позволяют пересекать даже крупные (до 7–8 мм) сосуды без предварительного их лигирования. Применение ультразвукового ножа наиболее целесообразно при выделении и иссечении рубцов, удалении опухолей, вскрытии воспалительных очагов, а также при выполнении пластических операций. Кроме того, ультразвуковой нож может быть использован как ультразвуковой щуп для нахождения в тканях металлических и других инородных тел (т. е. работает по принципу эхолокации). Для этого не нужно соприкосновения с объектом. Особенно удобны для работы на костях.
В основе рассечения ткани потоком плазмы лежит образование плазменного потока при пропускании через высокоскоростную струю инертного газа (аргона) электрического тока большой силы. Мощность получаемой при этом струи плазмы обычно составляет около 100 Вт.

Манипуляторы установок представляют собой взаимно заменяемые металлические цилиндры с заостренной частью и соплом диаметром 2 мм (коагулятор) или 0,6 мм (деструктор), которые предварительно стерилизуются в парах формалина. Наибольшая эффективность достигается при работе с мышцами, тканью легкого, при рассечении ткани паренхиматозных органов, когда диаметр поврежденных в ходе разреза сосудов и протоков не превышает 1,5 мм (эффект коагуляции). При операциях на желудке и кишечнике плазменные скальпели используются для рассечения стенок полых органов. Плазменное воздействие на ткань сопровождается ультрафиолетовым излучением и выделением атомарного кислорода, что способствует дополнительной стерилизации раны. Кроме того, плазменный поток обладает выраженным анальгезирующим действием, позволяет обработать любую точку операционной раны, не оказывает отрицательного влияния на репаративные процессы.
Электрохирургические приборы
Электрохирургия основана на преобразовании электрической энергии в тепловую. Для рассечения и коагуляции ткани используется электрический ток высокой частоты. Для работы в режиме коагуляции применяют модулированный (импульсный) электрический ток высокой частоты. Для работы в режиме «резание» применяют немодулированный переменный ток низкого напряжения. Эффект электрохирургического резания оптимален, когда кончик электрода находится в непосредственной близости от тканей, но не касается их. Рассечение тканей более эффективно, если электрод имеет острый край, что обеспечивает максимальную плотность энергии. Маловаскуляризированные ткани (жировая клетчатка) обладают относительно высоким тканевым сопротивлением, поэтому рассечение таких тканей требует более высокой мощности. Для рассечения тканей с хорошим кровоснабжением (мышцы, паренхима) достаточно минимальной мощности. В зависимости от способа применения тока высокой частоты различают следующие методики: монополярная (рабочим инструментом хирурга является активный электрод, пассивный же электрод обеспечивает электрический контакт с телом пациента за пределами операционного поля; создание тепла в рассекаемом участке ткани обусловлено разницей в размерах электродов); биполярная (оба выхода генератора соединены с активными электродами, тепловое воздействие осуществляется на ограниченном пространстве между двумя электродами).
Сшивающие аппараты
Полуавтоматические устройства, предназначенные для соединения механическим швом
некоторых органов (или их частей), а |
также ушивания наглухо остающейся части органа |
при хирургических |
операциях. |
В качестве шовного материала обычно используют тантал или кобальто-хромо-никелевый сплав
— материалы, не вызывающие в тканях организма воспалительных реакций. Для всех аппаратов при наложении циркулярного или линейного шва принцип сшивания заключается в том, что П- образные скобки, находящиеся в магазине аппарата, выталкиваются толкателем, прокалывают сшиваемые ткани и, упираясь в углубления матрицы, загибаются, принимая В-образную форму.
Преимущества сшивающих аппаратов — быстрота наложения шва (одним сжатием ручек или
рычага аппарата накладывается весь шов), минимальная травматизация прилежащих тканей, герметичность и большая механическая прочность шва. Реакция тканей на шовный материал незначительна.
Основным противопоказанием к применению сшивающего аппарата является патологическое
изменение сшиваемых тканей, обусловленное опухолевым или воспалительным процессами.
Лазеры в хирургии
Механизм действия лазерного скальпеля основан на том, что энергия монохроматичного, когерентного светового пучка резко повышает температуру на соответствующем ограниченном участке тела и приводит к его мгновенному сгоранию и испарению. Тепловое воздействие на
окружающие ткани при этом распространяется на очень небольшое расстояние, так как ширина сфокусированного пучка составляет 0,01 мм. Под влиянием лазерного излучения также происходит «взрывное» разрушение ткани от воздействия своеобразной ударной волны, образующейся при мгновенном переходе тканевой жидкости в газообразное состояние.
Благодаря высоким коагулирующим и гемостатическим свойствам лазер нашел широкое применение в оперативной эндоскопии. Использование лазерного скальпеля удобно при вскрытии просвета полых органов живота, резекции кишки, формировании межкишечного или желудочно— кишечного анастомоза, при этом наиболее ответственный момент операции выполняется на «сухом» поле.
7.Выбор способа операции, хирургический риск, операции по стандарту и протоколу. Паллиативные и радикальные операции.
Хирургическая операция – механическое воздействие на ткани больного с лечебной или диагностической целью. Выбор способа операции зависит от органа, на котором будет проводиться оперативное вмешательство, от локализации нервных стволов и сосудов по отношению к данному органу и т. д.
Хирургический (операционный) риск - опасность для пациента во время операции представляют как сама оперативная травма и связанные с ней осложнения (кровотечения, перитонит и т. п.), так и обезболивание.
Операционный риск делят на:
1)незначительный;
2)умеренный;
3)относительно умеренный;
4)высокий;
5)чрезвычайный (вмешательство только по жизненным показаниям). Для оценки операционного риска имеют значение следующие факторы:
1)объем и длительность оперативного вмешательства (операции 1-й, 2-й, 3-й, 4-й категорий);
2)вид оперативного вмешательства;
3)характер основного заболевания;
4)наличие сопутствующих заболеваний и их тяжесть;
5)пол (для мужчин при всех прочих равных условиях риск выше);
6)возраст;
7)квалификация анестезиолога и хирургической бригады, оснащение операционной.
Паллиативные операции – операции, направленные на облегчение состояния больного и устранение болезненных расстройств, но не ликвидирующие причину заболевания (например, обтурационная опухоль по поводу рака толстой кишки с метастазами в печень, когда будет выполнена операция устранения непроходимости кишечника путѐм наложения колостомы и т.д.) Радикальные операции – операции, направленные на удаление патологического очага и устранения расстройств, вызванных данным заболеванием (гастроэктомия при раке желудка).
8.Топографическая анатомия подключичной вены и подключичной артерии. Техника пункции подключичной вены. Подключичная артерия, хирургическая тактика при ранении.
Топография подключичной вены:
Подключичная вена начинается от нижней границы 1 ребра, огибает его сверху, отклоняется кнутри, вниз и немного вперѐд у места прикрепления к 1 ребру передней лестничной мышцы и
входит в грудную полость. Позади грудинноключичного сочленения соединяются с внутренней яремной веной и образует плечеголовную вену, которая в средостении с одноимѐнной левосторонней формирует верхнюю полую вену. Спереди подключичной вены находится ключица. Наивысшая точка ПВ анатомически определяется на уровне середины ключицы в верхней еѐ границы.
Латерально от середины ключицы вена расположена кпереди и книзу от подключичной артерии. Медиально за веной имеются пучки передней лестничной мышцы, подключичная артерия и, затем, купол плевры, который возвышается над грудинным концом ключицы. ПВ проходит спереди от диафрагмального нерва. Слева в плечеголовную вену впадает грудной лимфатический проток.
Техника пункции подключичной вены:
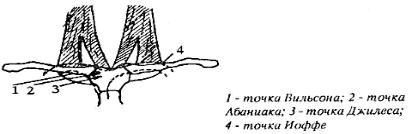
Доступ к ПВ может быть как подключичным, так и надключичным. Наиболее распространѐн первый (вероятно из-за его более раннего внедрения). Существует множество точек для пункции подключичной вены, некоторые из них (названы по авторам) отражены на рис.
Широко используется точка Абаниака, которая расположена ниже ключицы на 1 см по линии, разделяющей внутреннюю и среднюю треть ключицы (в подключичной ямке). Иглу для пункции ПВ направлять под углом 45о к ключице в проекцию грудинноключичного соединения между ключицей и 1ребром (по линии соединяющей первый и второй палец), глубже пунктировать не следует.
Точка Вильсона расположена ниже ключицы на среднеднеключичной линии. Направление пункции ПВ – между ключицей и 1ребром в роекцию ремной вырезки. Точка Джилеса определяется на 2 см кнаружи от грудины и на 1 см ниже ключицы. Ход иглы должен быть за ключицей в проекцию верхнего края грудинноключичного соединения.
При надключичном доступе точку Иоффе определяют в углу, образованном наружным краем латеральной головки грудинноключичнососцевидной мышцы и верхним краем ключицы. Иглу располагают под углом 45о к сагиттальной плоскости и 15о к фронтальной на глубину обычно 1 – 1,5 см.
Топография подключичной артерии:
Правая подключичная артерия отходит от плече-головного ствола, левая — непосредственно от дуги аорты. Левая подключичная артерия длиннее правой на 2—2,5 см. На протяжении П. а. различают три части: первую — от места возникновения артерии до внутреннего края передней лестничной мышцы, вторую — ограниченную пределами межлестничного промежутка и третью
— от наружного края передней лестничной мышцы до середины ключицы., где П. а. переходит в подмышечную а.
Первая часть подключичной артерии располагается на куполе плевры и прикрыта спереди соустьем внутренней яремной вены и справа подключичной вены или начальной частью плечеголовной вены и грудным протоком (слева) К передней поверхности П. а, прилежат изнутри
блуждающий нерв и снаружи грудо-брюшный нерв. Позади артерии располагается нижний шейный симпатический узел, который, соединяясь с первым грудным, образует звездчатый узел; кнутри от П. а. располагается общая сонная артерия. Правую П. а. петлей охватывает возвратный гортанный нерв - ветвь блуждающего нерва. От первой части П. а. отходят следующие ветви: позвоночная артерия, внутренняя грудная артерия и щито-шейный ствол. Вторая часть подключичной артерии расположена непосредственно на первом ребре между передней и средней лестничными мышцами. В этой части от П. а. отходят реберно-шейный ствол, распадающийся на верхнюю межреберную артерию и глубокую артерию шеи, а также поперечная артерия шеи.
Третья часть П. а. расположена относительно поверхностно и наиболее доступна для оперативных вмешательств. Кпереди от артерии располагается подключичная вена. Пучки плечевого сплетения прилежат к ней сверху, спереди и сзади.
Хирургическая тактика при ранении:
При повреждениях и кровотечениях необходимо произвести перевязку подключичной артерии или наложить на неѐ шов в одной из трѐх зон: над, под и за ключицей.
Положение больного – на спине, под плечи подложен валик, голова откинута и повернута в сторону, противоположную той, на которой производят операцию. Обезболивание – общее или местное.
Доступ к артерии над ключицей:
При перевязке артерий или наложении сосудистого шва на неѐ над ключицей делают разрез длиной 8 – 10 см на 1 см выше ключицы, который достигает наружного края грудиноключично – сосцевидной мышцы. Послойно рассекают ткани. Необходимо стремиться производить манипуляции над ребром во избежание ранения купола плевры и грудного протока. Обнажѐнную артерию выделяют, подводят под неѐ иглу Дешана, лигируют и рассекают между двумя лигатурами. Центральный отрезок должен быть прошит и перевязан двумя лигатурами. Рану ушивают. дистальнее щитошейного ствола, тк это главная коллатераль верхней конечности.
Доступ к артерии под ключицей:
1.При перевязке под ключицей делают разрез длиной до 8 см параллельно нижнему краю ключицы и на 1 см ниже. Ткани послойно рассекают. Тупо проникают в жировую ткань до тех пор, пока не найдѐт внутренний край малой грудной мышцы, под которой находится артерия. С помощью иглы Дешана подводят прочные лигатуры, завязывают их и мпжду ними рассекают артерию.
9.По Джанилидзе: дугообразный разрез. от гр-кл сочл на 2 см выше до клювовид отростка лопатки, затем книзу по sulcus deltoideopectoralis. пилой джильи разрез. ключицу, раздвигают ее края. найдя ПКА выполняют необх манипуляцию. и соединяют края ключицы проволочным швом или спицей. По Петровскому Т-обр доступ
Хирургическая анатомия бокового треугольника шеи. Сосудисто-нервный пучок. Лимфатические узлы.

Границами латерального треугольника шеи являются снизу ключица, медиально - задний край грудиноключично-сосцевидной мышцы, сзади - край трапециевидной мышцы. Нижним брюшком лопаточно-подъязычной мышцы он делится на лопаточно-трапециевидный и лопаточноключичный треугольники.
Лопаточно-трапециевидный треугольник снизу ограничен лопаточно-подъязычной мышцей, спереди - задним краем грудиноключично-сосцевидной мышцы, сзади - передним краем трапециевидной мышцы.
Кожа тонкая и подвижная. Иннервируется латеральными ветвями надключичных нервов из шейного сплетения.
Подкожная жировая клетчатка рыхлая.
Поверхностная фасция содержит волокна поверхностной мышцы шеи. Под фасцией располагаются кожные ветви. Наружная яремная вена, пересекая сверху вниз и кнаружи среднюю треть грудиноключично-сосцевидной мышцы, выходит на боковую поверхность шеи.
Поверхностный листок собственной фасции шеи образует влагалище для трапециевидной мышцы. Между ней и расположенной глубже предпозвоночной фасцией располагается добавочный нерв, иннервирующий грудиноключично-сосцевидную и трапециевидную мышцы.
Плечевое сплетение формируется передними ветвями 4 нижних шейных спинномозговых нервов и передней ветвью первого грудного спинного мозгового нерва.
Влатеральном треугольнике шеи располагается надключичная часть сплетения.От надключичной части отходят короткие ветви сплетения.
Влопаточно-ключичном треугольнике нижней границей является ключица, передней - задний край грудиноключично-сосцевидной мышцы, верхнезадняя граница - проекционная линия нижнего брюшка лопаточно-подъязычной мышцы.
Кожа тонкая, подвижная, иннервируется надключичными нервами из шейного сплетения.
Подкожная жировая клетчатка рыхлая.
Поверхностная фасция шеи содержит волокна подкожной мышцы шеи.
Поверхностный листок собственной фасции шеи прикрепляется к передней поверхности ключицы.
Глубокий листок собственной фасции шеи образует фасциальное влагалище для лопаточноподъязычной мышцы и крепится к задней поверхности ключицы.
Жировая клетчатка располагается между третьей фасцией шеи (спереди) и предпозвоночной фасцией (сзади). Она распространяется в щели: между I ребром и ключицей с прилегающей снизу
подключичной мышцей, между ключицей и грудиноключично-сосцевидной мышцей спереди и передней лестничной мышцей сзади, между передней и средней лестничной мышцей. Сосудисто-нервный пучок представлен подключичной веной, располагающейся наиболее поверхностно в предлестничном пространстве. Здесь она сливается с внутренней яремной веной, а также принимает в себя передние и наружные яремные и позвоночные вены. Стенки вен этой области сращены с фасциями, поэтому при ранениях сосуды зияют, что может привести при глубоком вдохе к воздушной эмболии.
Подключичная артерия лежит в межлестничном пространстве. Сзади от нее располагается задний пучок плечевого сплетения. Верхний и средний пучки расположены выше артерии. Сама артерия подразделяется на три отдела: до вхождения в межлестничное пространство, в межлестничном пространстве, по выходе из него до края I ребра. Позади артерии и нижнего пучка плечевого сплетения находится купол плевры. В предлестничном пространстве проходит диафрагмальный нерв, пересекающий спереди подключичную артерию.
В венозные яремные углы, образованные слиянием внутренних яремных и подключичных вен, впадает слева грудной проток, справа - правый лимфатический проток.
Лимфатические узлы:
Поверхностные: передние и латеральные располагаются по ходу наружной и передней яремных вен; надключичные лимфатические узлы – лежат в одноимѐнной области.
Глубокие: внутренние ярѐмные лимфатические узлы по ходу одноимѐнной вены; яремнодвубрюшный и яремно-лопточно-подъязычный лимфатические узлы, располагаются в месте пересечения двубрюшной и лопаточно-подъязычной мышц с внутренней яремной веной; заглоточные лимфатические узлы – располагаются в одноимѐнном пространстве шеи.
10. Плечевое сплетение. Техника анестезии плечевого сплетения.
Слагается из передних ветвей четырех нижних шейных нервов (C5-С8) и большей части первого грудного (Th1); часто присоединяется тонкая ветвь от C4. Плечевое сплетение выходит через промежуток между передней и средней лестничными мышцами в надключичную ямку, располагаясь выше и сзади a.subclavia. Из него возникают три толстых нервных пучка, идущих в подмышечную ямку и окружающих a. axillaris с трех сторон: с латеральной (латеральный пучок), медиальной (медиальный пучок) и кзади от артерии (задний пучок). В сплетении обыкновенно различают надключичную и подключичную части.
Периферические ветви разделяются на короткие и длинные. Короткие ветви отходят в различных местах сплетения в надключичной его части и снабжают отчасти мышцы шеи, а также мышцы пояса верхней конечности (за исключением m. trapezius) и плечевого сустава. Длинные ветви происходят из вышеуказанных трех пучков и идут вдоль верхней конечности, иннервируя ее мышцы и кожу.
Короткие ветви. 1. N. dorsalis scapulae (из C5) идет вдоль медиального края лопатки.
Иннервирует m. levator scapu lae и mm. rhomboidei.
2.N. thoracicus longus (из С5-С7) спускается по наружной поверхности m. serratus anterior, которую иннервирует.
3.N. suprascapular (из C5 и C6) идет через incisura scapulae в fossa supraspinata. Иннервирует mm. supraet infraspinatus и капсулу плечевого сустава.
4.Nn. pectorales medians et lateralis (из C5-Th1) - к m. pectoralis major et minor.
5.N. subclavius (C5) - к m. subclavius.
6.N. subscapularis (C5-C8) иннервирует m. subscapularis, m. teres major и m.latissimus dorsi. Ветвь,
идущая вдоль латерального края лопатки к m. latissimus dorsi, называется n. thoracodorsalis.
7.N.axillaris, подмышечный нерв.
Длинные ветви. Среди них можно выделить передние - для сгибателей и пронаторов (nn. musculocutaneus, medianus et ulnaris) и задние - для разгибателей и супинаторов (n. radialis).
