- •Порядок действий при реанимации
- •Комплекс реанимационных мероприятий
- •Прекардиальный удар
- •Компрессии грудной клетки (непрямой массаж сердца)
- •Искусственная вентиляция лёгких
- •Прямой массаж сердца
- •Дефибрилляция
- •16. Гематомы подкожные
- •Глава I
- •Глава II
- •Глава III
- •Глава III-а
- •Глава IV
- •Глава V
- •Глава VI
- •Глава VII
- •Глава VIII
- •Глава IX
- •Глава X
- •Глава XI
- •Глава XII
- •Глава XIII
- •Глава XIV
- •Глава XV
- •Глава XVI
- •Глава XVI-а
- •Глава XVII
- •Глава XVIII
- •Положення про порядок розслiдування та ведення облiку нещасних випадкiв, професійних захворювань і аварій на виробництві
Искусственная вентиляция лёгких
|
|
|
|
закрытые дыхательные пути |
открытые дыхательные пути |
|
Дыхательные пути на срезе головы. Слева до, справа после запрокидывания головы. |
|
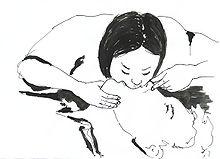
Искусственное дыхание «рот в рот».
Основная статья: Искусственное дыхание
Существует два способа: «изо рта в рот» и в крайнем случае «изо рта в нос». При способе «изо рта в рот» необходимо освободить рот и нос пострадавшего от всего содержимого. Затем голову пострадавшего запрокидывают так, чтобы между подбородком и шеей образовался тупой угол. Далее делают глубокий вдох, зажимают нос пострадавшего, своими губами плотно обхватывают губы пострадавшего и производят выдох в рот. После этого необходимо убрать пальцы от носа. Интервал между вдохами должен составлять 4-5 секунд.
Соотношение вдохов с непрямым массажем сердца 2 : 30 (ERC Guidelines 2007—2008). Целесообразно при этом использовать так называемые барьеры для защиты как спасателя, так и спасаемого: от носового платка до специальных пленок и масок, которые обычно есть в авто-аптечке.
Важно не допустить раздувания желудка, которое возможно при чрезмерном запрокидывании шеи. Критерием эффективности ИВЛ является экскурсии грудной клетки (поднятие и опускание грудной клетки).
Прямой массаж сердца
Обычно выполняется на операционном столе, если в ходе операции обнаружили, что у пациента остановилось сердце.
Суть состоит в следующем: врач быстро вскрывает грудную клетку пострадавшего и начинает ритмично одной или двумя руками сдавливать его сердце, тем самым заставляя кровь проходить по сосудам. Как правило, метод оказывается более эффективным, чем непрямой массаж сердца.
Дефибрилляция
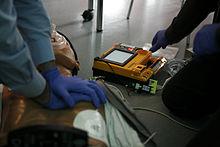
Тренировка СЛР.
Данный метод широко используется вследствие его высокой эффективности. Основан на применении специального прибора, называемого дефибриллятором, который кратковременно подаёт ток высокого напряжения (порядка 4000-7000 вольт).
Показанием к проведению дефибрилляции является остановка кровообращения по типу фибрилляции желудочков. Так же этот метод используется для купирования суправентрикулярных и желудочковых тахиаритмий. При асистолии (то есть при остановке сердца) неэффективен.
Принцип работы дефибриллятора заключается в образовании энергии в результате разрядки конденсатора, заряженного предварительно до определенного напряжения. Силу электрических импульсов определяют с помощью единиц энергии, получаемой при разрядке. Данную энергию определяют в джоулях (Дж) — ватт-секундах.
Дефибрилляция вызывает остановку сердца, после чего может восстановиться нормальная деятельность сердца.
7. – 11. Артериальное кровотечение: при повреждении артерии ярко-алая кровь вытекает из раны фонтаном. Струя пульсирует в такт ударам пульса.
Помощь: там, где это возможно, артериальное кровотечение можно временно остановить, прижав артерию к подлежащей кости выше места ранения. Наиболее часто прижимают общую сонную, плечевую и бедренную артерии. Общую сонную артерию находят по пульсации в углублении между щитовидным хрящем гортани и грудино-ключично-сосцевидной мышцей шеи. Здесь ее придавливают тремя пальцами к позвоночнику. Для поиска плечевой артерии плечо пострадавшего отводят под прямым углом и разворачивают кнаружи вокруг его оси. На внутренней поверхности плеча в углублении между двуглавой мышцей и костью находят плечевую артерию и прижимают к последней. Бедренную артерию определяют по пульсации в паховой области на расстоянии 1-1,5 см ниже пупартовой связки. В этом месте артерию прижимают к костям таза.
Далее накладывается жгут. Под жгут следует подложить кусочек материи (носовой платок, бинт, тряпку) и бумажку, на которой указать точное время его наложения. Конечность приподнимают и, предварительно растянув жгут, 2-3 раза оборачивают его вокруг конечности по подложенной ткани. Концы жгута завязывают. При отсутствии жгута можно использовать веревку, пояс, шарф, полотенце, кусок ткани. В этом случае ткань завязывают в кольцо, надевают на конечность выше места ранения, вставляют в кольцо палочку и начинают закручивать пока полностью не пережмут кровоточащий сосуд. Чтобы палочка не раскрутилась, ее привязывают к конечности другим кусочком ткани. Нельзя держать жгут более 1 часа, иначе можно вызвать омертвение ниже расположенных тканей. При необходимости жгут можно ослабить на несколько минут, ограничив кровотечение прижатием артерии пальцем, а затем снова затянуть. Конечность со жгутом следует обездвижить, привязав к доске или палке.
Венозное кровотечение: характеризуется вытеканием из раны крови темно-вишневого цвета.
Помощь: рану следует туго перебинтовать стерильной тканью, затем доставить пострадавшего в больницу. Жгут накладывать не нужно.
Внутреннее кровотечение: бывает при падении с большой высоты или после сильного удара. Состояние ребенка при этом тяжелое, поэтому родителям самим доставлять его в больницу крайне опасно. Это должны делать врачи "скорой помощи". Признаками внутреннего кровотечения являются крайняя бледность ребенка, холодный пот, частый слабый пульс, сильная жажда.
Помощь: до приезда "скорой помощи" ребенка нужно осторожно уложить, тепло укрыть, дать попить теплой подсоленой воды.
Желудочное кровотечение: его признаками являются кровавая рвота. См. раздел "Кровавая рвота".
Помощь: ребенка надо уложить в постель, успокоить. Нельзя давать пить. На область живота положить резиновую камеру со льдом или холодной водой. Срочно вызвать "скорую помощь".
Легочное кровотечение: у ребенка изо рта и носа идет ярко-красная пенистая кровь. Он также харкает кровью.
Помощь: до прибытия "скорой помощи" пострадавшему надо придать полусидячее положение, запретить двигаться и разговаривать. Хорошо дать проглотить кусочки льда.
Носовое кровотечение: Для установления причины носового кровотечения следует выяснить, не было ли травмы носа. Есть ли у ребенка привычка ковырять в носу. Не попало ли в нос инородное тело. Не находился ли ребенок долгое время на солнцепеке. Имеются ли признаки аллергического воспаления слизистой оболочки носа или острого респираторного заболевания. Обратите внимание на кожу ребенка. Имеются ли синяки или точечные кровоизлияния. Носовое кровотечение вместе с жалобами на пульсирующую головную боль могут указывать на повышенное артериальное давление.
Болезни крови: носовые кровотечения бывают при различных болезнях крови: тромбоцитопении (состоянии, связанном с дефицитом тромбоцитов - особых клеток крови, регулирующих свертываемость), тромбоцитопатии (изменении качества тромбоцитов), коагулопатии (нарушении системы свертываемости крови) и др. Кроме частых носовых кровотечений на теле ребенка можно заметить синяки и точечные кровоизлияния.
Помощь: при повторных и длительных носовых кровотечениях ребенка следует проконсультировать у врача-гематолога. Оказывая первую помощь при кровотечении, поместите в нос ватный тампон, смоченный грудным женским молоком или раствором аминокапроновой кислоты (можно использовать готовый 5% раствор в изотоническом растворе хлорида натрия, или приготовить такой раствор самому из аптечного порошка -аминокапроновой кислоты, растворив в 1/2 стакана кипяченой воды одну чайную ложку порошка и полторы чайные ложки поваренной соли). Так же можно использовать продающуюся в аптеке гемостатическую коллагеновую губку.
Инфекции верхних дыхательных путей: аденоиды, аллергическое воспаление слизистой оболочки носа, инфекционное воспаление слизистой оболочки носовых пазух вызывают набухание кровеносных сосудов носа и их повреждение даже при незначительном механическом воздействии (например, напряжение при чихании).
Помощь: для остановки кровотечения можно использовать способ, описанный ниже в статье "Травма носа", но на область носа не стоит прикладывать холод.
Полипы в носу: если кровь из носа идет регулярно и имеются признаками закупоривания носовых ходов: ротовое дыхание, снижение обоняния, стойкий насморк, сопение, то можно заподозрить наличие в носу полипов.
Помощь: ребенка необходимо проконсультировать у врача-отоларинголога.
Травма носа: наиболее частая причина носового кровотечения - ковыряние в носу. При этом под ногтями пальцев рук ребенка можно обнаружить сгустки засохшей крови. Обычно травмируется кровеносный сосуд передней части носовой перегородки.
Помощь: для остановки кровотечения ребенка следует усадить, немного наклонив туловище вперед. В кровоточащую ноздрю засовывают ватный тампон, смоченный 3% раствором перекиси водорода или просто холодной водой, и зажимают ноздрю пальцами. Так держат примерно 5 минут. На область носа можно положить пузырь со льдом или кусочек ткани, смоченный холодной водой. Для удаления ватки из носа ее можно немного смочить водой из пипетки. Не нужно класть ребенка горизонтально или сильно закидывать голову назад, так как кровь попадая в глотку, может вызвать рвоту. Если кровь идет сильно и, несмотря на все усилия, не останавливается, необходимо вызвать "скорую помощь".
Носовые кровотечения бывают также при сильном физическом напряжение, энергичных дыхательных усилиях (например, при надувании резиновой камеры), чихании, натужном кашле. Кровотечения из носа часто возникают при некоторых системных заболеваниях: гипертонии, циррозе печени, ревматической лихорадке, остром воспалении почек, малокровии и др.
12. Электротравма – поражение электрическим током, влекущее за собой болезненные расстройства человеческого организма или смерть. Различают поражения, вызываемые техническим током и действием атмосферного электричества – молнией. Большое практическое значение имеют первые, поскольку электрический ток широко используется на заводах и фабриках, шахтах и рудниках, железных дорогах, в сельском хозяйстве, в быту и пр. Поражение током чаще всего происходит во время проведения и ремонта электрической и радиотелефонной сети, работы с радиоаппаратурой, а также при неправильном пользовании электроприборами и оборудованием (электродвигатели, трансформаторы, выпрямители и т.п.). Основными причинами несчастных случаев при этом являются незнание и несоблюдение правил техники безопасности, технические неисправности электрооборудования и т.п.). Ток, проходя через организм, вызывает нарушение деятельности центральной нервной системы, органов кровообращения, дыхания и др. Степень этих нарушений и тяжесть поражения зависят от различных факторов: напряжения и силы тока, продолжительности его действия на организм, величины сопротивления ему тканей организма, физического и психического состояния человека. Болезненное состояние, опьянение, общая слабость, юный или престарелый возраст пострадавшего снижают сопротивляемость действию электрического тока. Проходя через тело, ток действует двояко: во-первых, встречая сопротивление тканей, он превращается в тепло, которое тем больше, чем больше сопротивление. Наиболее велико сопротивление кожи, вследствие чего возникают её ожоги (от незначительных местных изменений до тяжёлых ожогов вплоть до обугливания отдельных участков тела); во-вторых, ток приводит мышцы, в частности, дыхательные и сердечные, в состояние длительного сокращения, что может вызвать остановку дыхания и прекращение сердцебиения. Проходя через головной и спинной мозг, ток вызывает нарушение их деятельности. Нередко пострадавший гибнет на месте травмы. Симптомы поражения электрическим током: судорожное сокращение мышц, спазм голосовой щели, головокружение, тошнота, бледность, цианоз губ, холодный липкий пот, потеря сознания, нарушение или отсутствие дыхания, падение сердечной деятельности. Может быстро наступить мнимая смерть (остановка дыхания и сердца), но её нельзя рассматривать как истинную смерть. Общее действие электрического тока на организм может сказаться или сразу, или через несколько часов, даже через несколько дней. Поэтому во всех случаях после оказания первой медицинской помощи пострадавшего необходимо направлять в медицинское учреждение. Первая и неотложная помощь при поражении электрическим током. Пострадавшего нужно немедленно освободить от действия тока. Самым лучшим является быстрое его выключение. Однако в условиях больших промышленный предприятий это не всегда возможно. Тогда необходимо перерезать или перерубить провод или кабель топором с сухой деревянной ручкой, либо оттащить пострадавшего от источника тока. При этом необходимо соблюдать меры личной предосторожности: использовать резиновые перчатки, сапоги, галоши, резиновые коврики, подстилки из сухого дерева, деревянные сухие палки и т.п. При оттаскивании пострадавшего от кабеля, проводов и т.п. следует браться за его одежду (если она сухая!), а не за тело, которое в это время является проводником электричества. Меры по оказанию помощи пострадавшему от электрического тока определяются характером нарушения функций организма: если действие тока не вызвало потери сознания, необходимо после освобождения от тока уложить пострадавшего на носилки, тепло укрыть, дать 20-25 капель валериановой настойки, тёплый чай или кофе и немедленно транспортировать в лечебное учреждение. Если поражённый электрическим током потерял сознание, но дыхание и пульс сохранены, необходимо после освобождения от действия тока на месте поражения освободить стесняющую одежду (расстегнуть ворот, пояс и т.п.), обеспечить приток свежего воздуха, выбрать соответственно удобное для оказания первой помощи место с твёрдой поверхностью – подложить доски, фанеру и т.п., подстелив предварительно под спину одеяло. Важно предохранять пострадавшего от охлаждения (грелки). Необходимо осмотреть полость рта; если стиснуты зубы, не следует прибегать к физической силе – раскрывать его рот роторасширителем, а надо сначала несколько раз кряду дать ему понюхать на ватке нашатырный спирт, растереть им виски, обрызгать лицо и грудь водой с ладони. Одновременно следует ввести подкожно 0,5 мл 1% раствора лобелина или цититона, 1 мл 10% раствора кофеина, 1 мл кордиамина. При открытии полости рта необходимо удалить из неё слизь, инородные предметы, если есть – зубные протезы, вытянуть язык и повернуть голову на бок, чтобы он не западал. Затем пострадавшему дают вдыхать кислород. Если поражённые пришёл в сознание, ему нужно обеспечить полный покой, уложить на носилки и поступать далее так, как указано выше в первом случае. Но бывает и так, что состояние больного ухудшается – появляются сердечная недостаточность, частое прерывистое дыхание, бледность кожных покровов, цианоз видимых слизистых оболочек, а затем терминальное состояние и клиническая смерть. В таких случаях, если помощь оказывает один человек, он должен тут же приступить к производству искусственного дыхания «изо рта в рот» и одновременно осуществлять непрямой массаж сердца. делается это следующим образом: сначала оказывающий делает подряд 10 выдохов в лёгкие пострадавшего, затем быстро переходит к левой его стороне, становится на одно или оба колена и производит толчкообразное надавливание по центру грудины на её нижнюю треть. Массаж сердца прерывается каждые 15 секунд для проведения одного глубокого вдоха. Если есть помощник, то оказание первой помощи проводят двое. Один производит искусственное дыхание, другой – непрямой массаж сердца. Эффективность этих мероприятий зависит от правильного их сочетания, а именно: во время вдоха надавливание на грудину пострадавшего производить нельзя. Во время выдоха на грудину следует ритмично нажимать 3-4 раза, делая паузу во время следующего вдоха и т.д. Таким образом, за одну минуту совершается 48 нажатий и 12 вдуваний. Непрямой массаж сердца частично обеспечивает вентиляцию лёгких. Для проведения массажа сердца надо надавливание производить не всей ладонью, а волярной (тыльной) поверхностью лучезапястного сустава. Давление на грудину усиливается другой ладонью, крестообразно располагаемой на дорзальной (ладонной) поверхности первой кисти. Оказывающий помощь при массаже сердца должен находиться в полусогнутом положении так, чтобы сила нажатия обеспечивалась и весом туловища. Надавливание должно быть таким, чтобы грудина смещалась к позвоночнику не менее, чем на 3-5 см. В этом случае происходит механическое сдавливание сердца, вследствие чего из него выталкивается кровь. При расправлении грудной клетки кровь из вен поступает в сердце. Проведение массажа сердца у лиц в состоянии клинической смерти необходимо сочетать с применением не только искусственного дыхания, но и внутриартериального переливания крови или полиглюкина (250-500 мл), синкола и других средств. Следует отметить, что при поражении электрическим током может развиться фибрилляция сердца (частые неэффективные сокращения сердечной мышцы, не обеспечивающие передвижения крови по кровеносным сосудам), завершающаяся остановкой сердца. В этом случае применяют раздражение сердечной мышцы с помощью специального аппарата – дефибриллятора. Одновременно с массажем сердца и искусственным дыханием пострадавшему внутривенно вводят необходимые лекарственные вещества, в том числе 0,5 мл норадреналина (медленно!), 1 мл 10% раствора кофеина, 1 мл кордиамина, 1 мл 1% раствора мезатона или 0,3 мл 0,5% раствора эфедрина, 5 мл 10% раствора хлористого кальция, 30-40 мл 40% раствора глюкозы. В связи с нарушением у пострадавшего кровообращения и ослабления всасывания из подкожного слоя вводить лекарственные вещества нужно внутривенно и по возможности медленно. При этом продолжают проводить искусственное дыхание и другие мероприятия по оказанию первой помощи. Следует также проводить кожное раздражение – растирание тела и конечностей полотенцем, смоченным винным спиртом или 6% раствором уксуса. У поражённых электрическим током меры оживления следует проводить очень тщательно и длительно вплоть до восстановления самостоятельного дыхания или появления безусловных признаков смерти – трупных пятен и окоченения. Участки тела, обожжённые электрическим током, лечат в стационаре как термические ожоги. Ни в коем случае нельзя допускать, чтобы поражённых электротоком или молнией закапывали в землю.
13. Перелом костей таза. По количеству сопутствующих повреждений внутренних органов и смертности переломы таза уступают только перелому костей черепа. Данный вид перелома может встречаться при попадании пострадавшего в завал, под камнепад, при падении с высоты, прямом сильном ударе. Основным признаком перелома таза является очень резкая боль при любой попытке изменить положение тела. Иногда при осмотре заметно изменение формы таза. Резкие боли возникают и при надавливании на кости таза руками. Больной обычно лежит в "положении лягушки": на спине, с разведенными в стороны ногами, полусогнутыми в коленном и тазобедренном суставах. В месте удара обычно определяется гематома. Следует учитывать, что переломы костей таза зачастую сопровождаются повреждением внутренних органов: мочевого пузыря, прямой кишки, уретры и др., внешне проявляющиеся выделением крови с мочой или калом. Дополнительную опасность создает возможное развитие у больного травматического шока. Помните, что у всех больных с множественными повреждениями, находящихся в бессознательном состоянии, следует подозревать наличие перелома костей таза, если не доказано обратное. Ухудшение состояния больного может произойти стремительно, поэтому основной задачей туристской группы является как можно более оперативная эвакуация пострадавшего с маршрута и доставка его в ближайшее лечебное учреждение. Иммобилизацию в данном случае наложить невозможно. Пострадавшего необходимо уложить на ровную, твердую поверхность и транспортировать в том самом "положении лягушки", в котором он обычно и находится. Для сохранения этого положения во время переноски под колени больного следует подложить валик из одежды. В обязательном порядке провести обезболивание (кетарол, при наличии - промедол)!
 Положение,
в котором следует транспортировать
пострадавшего с переломом таза
Положение,
в котором следует транспортировать
пострадавшего с переломом таза