
Экзема / Соколова 2017 СТРАТЕГИЯ ВЫБОРА НАРУЖНОЙ ТЕРАПИИ ПРИ МИКРОБНОЙ ЭКЗЕМЕ
.pdf
СПЕЦИАЛЬНЫЕ ИССЛЕДОВАНИЯ
очагов хронической инфекции, триггерных факто- |
пии. В основе выбора тактики наружной терапии |
||||||
ров, предшествующая терапия и ее эффективность, |
лежит оценка остроты процесса: острый, подострый |
||||||
анализ результатов лабораторного обследования, в |
и хронический (рис. 10). |
|
|
||||
том числе иммунологические показатели, особенно |
При первичном эпизоде МЭ и ее легком тече- |
||||||
при тяжелом течении заболевания. Тактика лечения |
нии системная терапия может быть ограничена ан- |
||||||
индивидуальна для каждого больного. |
|
|
тигистаминными препаратами (табл. 2). |
||||
Для оценки тяжести процесса используют ин- |
При выраженном кожном зуде дополнительно |
||||||
декс оценки тяжести МЭ (ИОТМЭ) [53, 54]. Он |
назначают транквилизатор с |
антигистаминным |
|||||
определяется суммой баллов по шести клиническим |
действием гидроксизин по 25 мг 2—4 раза в сутки |
||||||
параметрам заболевания (эритема, мокнутие, ин- |
пер-орально в течение 3—4 нед [10, 55]. При нали- |
||||||
фильтрация, импетигинизация, увеличение лимфа- |
чии выраженной экссудации и распространенном |
||||||
тических узлов и площадь очагов поражения). В со- |
процессе показана детоксикационная терапия. С |
||||||
ответствии с показателями ИОТМЭ условно выде- |
этой целью можно использовать натрия хлорид, |
||||||
лены три степени тяжести заболевания: легкая (до |
реамберин (натрия хлорид + меглюмина натрия |
||||||
15 баллов), средняя (16—25) и тяжелая (более 25), |
сукцинат + калия хлорид + натрия гидроксид + |
||||||
что следует учитывать при выборе системной тера- |
магния хлорид) [10]. При распространенном и ре- |
||||||
Таблица 2. Антигистаминные препараты [10] |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Торговое название |
МНН |
Доза |
|
Метод введения |
Кратность назначе- |
Длительность курса |
|
|
ния |
(дни) |
|||||
|
|
|
|
|
|||
|
|
|
I поколение |
|
|
|
|
Семпрекс |
Акривастин |
8 мг |
|
Перорально |
2 раза в сутки |
10—12 |
|
Тавегил |
Клемастин |
1 мг |
|
Перорально |
2 раза в сутки |
10—20 |
|
Клемастин |
|
2 мг |
Внутримышечно или |
2 раза в сутки |
10—20 |
||
|
|
|
|
внутривенно |
|
|
|
Диазолин |
Мебгидролин |
100 мг |
|
Перорально |
2 раза в сутки |
10—20 |
|
Супрастин |
Хлоропирамин |
25 мг |
|
Перорально |
3—4 раза в сутки |
10—20 |
|
Хлоропирамин |
|
20—40 |
Внутримышечно или |
1—2 раза в сутки |
|
|
|
|
|
|
|
внутривенно |
|
|
|
Фенкарол |
Хифенадин |
25 мг |
|
Перорально |
2 раза в сутки |
10—20 |
|
Фенистил |
Диметинден |
4мг |
|
Перорально |
1 раз в сутки |
10—20 |
|
|
|
|
II и III поколение |
|
|
|
|
Кларитин |
Лоратадин |
10 мг |
|
Перорально |
1 раз в сутки |
10—20 |
|
Лоратадин |
|
|
|
|
|
|
|
Цетиризин |
Цетиризин |
10 мг |
|
Перорально |
1 раз в сутки |
10—20 |
|
Зиртек |
|
|
|
|
|
|
|
Зинцет |
|
|
|
|
|
|
|
Летизен |
|
|
|
|
|
|
|
Зодак |
|
|
|
|
|
|
|
Левоцетиризин |
Левоцетиризин |
5 мг |
|
Перорально |
1 раз в сутки |
10—20 |
|
Ксизал |
|
|
|
|
|
|
|
Супрастинекс |
|
|
|
|
|
|
|
Аллервэй |
|
|
|
|
|
|
|
Зенаро |
|
|
|
|
|
|
|
Зодак |
|
|
|
|
|
|
|
Гленцет |
|
|
|
|
|
|
|
Дезлоратадин |
Дезлоратадин |
5 мг |
|
Перорально |
1 раз в сутки |
10—20 |
|
Эриус |
|
|
|
|
|
|
|
Алестамин |
|
|
|
|
|
|
|
Эзлор |
|
|
|
|
|
|
|
Блогир-3 |
|
|
|
|
|
|
|
Налориус |
|
|
|
|
|
|
|
Элизей |
|
|
|
|
|
|
|
Дезал |
|
|
|
|
|
|
|
Эзлор |
|
|
|
|
|
|
|
Телфаст |
Фексофенадин |
120—180 мг |
Перорально |
1 раз в сутки |
10—20 |
||
Аллегра |
|
|
|
|
|
|
|
Динокс |
|
|
|
|
|
|
|
Телфадин |
|
|
|
|
|
|
|
Фексадин |
|
|
|
|
|
|
|
56 |
|
|
|
КЛИНИЧЕСКАЯ ДЕРМАТОЛОГИЯ И ВЕНЕРОЛОГИЯ 3, 2017 |
|||

Таблица 3. Антибактериальные препараты [10]
МНН |
Доза, мг/г |
Метод введения |
Кратность назначения |
Длительность |
|
курса, дни |
|||||
|
|
|
|
||
Ампициллин+ клавулановая |
87+125 |
Перорально |
2 раза в сутки |
7—10 |
|
кислота |
500+125 |
|
3 раза в сутки |
|
|
Доксициклин, мг |
100/200 |
Перорально |
200 мг однократно, затем |
7—10 |
|
|
|
|
по 100 мг 2 раза в сутки |
|
|
Левофлоксацин |
250/500 |
Перорально |
1—2 раза в сутки |
5—7 |
|
Офлоксацин |
200 |
Перорально |
2 раза в сутки |
5—7 |
|
Цефазолин, г |
1,0 |
Внутримышечно |
2 раза в сутки |
7—10 |
|
Цефотаксим, г |
1,0 |
Внутримышечно |
3 раза в сутки |
7—10 |
|
Цефтриаксон, г |
1,0—2,0 |
Внутримышечно или |
1 раз в сутки |
7—10 |
|
|
|
внутривенно |
|
|
|
Ципрофлоксацин, мг |
250/500 |
Перорально |
2 раза в сутки |
5—7 |
Таблица 4. Комбинированные топические кортикостероиды [10]
|
Кратность при- |
Длитель- |
|
МНН |
ность курса, |
||
менения |
|||
|
дни |
||
|
|
||
Гидрокортизон + оксите- |
|
|
|
трациклин |
2 раза в сутки |
5—7 |
|
Бетаметазон + гентамицин |
2 раза в сутки |
7—14 |
|
Бетаметазон + гентамицин |
|
|
|
+ клотримазол |
2 раза в сутки |
7—14 |
|
Гидрокортизон + неоми- |
|
|
|
цин + натамицин |
2—4 раза в сутки |
7—14 |
|
Флуметазон + |
|
|
|
клиохинол |
2 раза в сутки |
7—14 |
|
Флуоцинолона ацетонид + |
|
|
|
неомицина сульфат |
2 раза в сутки |
7—14 |
|
Бетаметазон + фузидовая |
|
|
|
кислота |
2 раза в сутки |
7—14 |
|
Гидрокортизон + фузидо- |
|
|
|
вая кислота |
3 раза в сутки |
7—14 |
|
Триамцинолон + тетраци- |
|
|
|
клин |
3 раза в сутки |
7—14 |
цидивирующем процессах препаратами выбора являются системные кортикостероиды: бетаметазона дипропионат и бетаметазона натрия фосфат, преднизолон, дексаметазон [10]. Антибактериальные препараты показаны при средней и тяжелой степени МЭ, наличии очагов хронической инфекции, симптомов интоксикации (повышение температуры, озноб и т.п.), наличии сопутствующего лимфаденита (табл. 3).
Обязательным условием при назначении системных глюкокортикостероидов и/или антибактериальных препаратов является назначение антимикотиков с учетом возможности развития кандидоза кожи и/или слизистых оболочек. В Федеральных клинических рекомендациях (2013) не отражен перечень лекарственных препаратов, воздействующих на клеточное, гуморальное, цитокиновое звенья иммунитета. Это дает возможность специалистам самостоятельно решать данную проблему с учетом ре-
зультатов иммунологического обследования пациентов.
Наружная терапия МЭ проводится в соответствии с классическими канонами дерматологии. При остром процессе показаны примочки (танин, борная кислота, нитрат серебра, перманганат калия и др.), аэрозоли, водная взбалтываемая смесь (циндол), присыпки, лосьоны, анилиновые красители (бриллиантовый зеленый, фукорцин, метиленовый синий), антисептики (хлоргексидина биглюконат) [10]. При подостром процессе препаратами выбора являются пасты (цинковая, Лассара) и комбинированные ТКС в виде крема. При хроническом процессе основой наружной терапии являются комбинированные ТКС в виде мази (табл. 4).
При выявлении клинических симптомов поверхностного кандидоза кожи и/или слизистых оболочек следует назначать топические антимикотики. Их выбор базируется на наличии при МЭ неинвазивного кандидоза [41]. При верификации у больных кандидоза полости рта или гениталий считают, что источником вирулентных штаммов грибов является кишечник. Без адекватного подавления их кишечной популяции терапия кандидоза, как правило, бывает неудачной [56, 57]. Для лечения в такой ситуации необходим курс невсасывающихся противогрибковых препаратов. Общепризнанным топическим антимикотиком для кишечника является натамицин. Его назначают по 100 мг 4 раза в сутки курсом 7—10 дней. Для санации очагов микотической и бактериальной инфекции в носоглотке используют универсальный антисептик повидон-йод. Им полощут зев и промывают носовые ходы (20 капель на 1/3 стакана теплой воды) утром и вечером. Неизменным условием успешной терапии является соблюдение режима питания (рис. 11, 12) и выполнение мероприятий по предотвращению рецидивов заболевания (рис. 13).
Для иллюстрации особенностей течения и выбора тактики лечения МЭ приводим два клинических случая из личной практики.
КЛИНИЧЕСКАЯ ДЕРМАТОЛОГИЯ И ВЕНЕРОЛОГИЯ 3, 2017 |
57 |

СПЕЦИАЛЬНЫЕ ИССЛЕДОВАНИЯ
•АЛКОГОЛЬНЫЕ И СЛАДКИЕ ГАЗИРОВАННЫЕ НАПИТКИ, ПИВО, КВАС, ФАБРИЧНЫЕ СОКИ
•ПРОДУКТЫ, БОГАТЫЕ УГЛЕВОДАМИ (КОНФЕТЫ, САХАР, ВАРЕНЬЕ, МОРОЖЕНОЕ)
•ПРОДУКТЫ С БРОДИЛЬНЫМ ЭФФЕКТОМ (ДРОЖЖЕВОЕ ТЕСТО, КОММЕРЧЕСКАЯ ВЫПЕЧКА, БОБОВЫЕ, СВЕЖАЯ КАПУСТА, КУКУРУЗА, БАКЛАЖАНЫ, ЩАВЕЛЬ, ВИНОГРАД, БАНАНЫ, ДЫНИ, КРЫЖОВНИК И ДР.)
•ПРИПРАВЫ (МАЙОНЕЗ, УКСУС, СОУСЫ ДЛЯ САЛАТОВ, ГОРЧИЦА, КЕТЧУП)
•МАРИНОВАННЫЕ ОВОЩИ И ФРУКТЫ
•КОПЧЕНОЕ МЯСО, КОЛБАСА, РЫБА
•СЫРЫ С ПЛЕСЕНЬЮ
•ГРИБЫ
•МЯСО (СВИНИНА, КУРИЦА)
Рис. 11. Продукты, которые следует исключить из рациона больного микробной экземой, ассоциированной с поверхностным кандидозом кожи и/или слизистых оболочек.
•КОМПОТЫ ДОМАШНЕГО ПРИГОТОВЛЕНИЯ, ЧАЙ (ЗЕЛЕНЫЙ, КАРКАДЕ), МИНЕРАЛЬНАЯ ВОДА, СВЕЖЕВЫЖАТЫЕ СОКИ;
•ФРУКТОЗА, САХАРОЗАМЕНИТЕЛЬ;
•МОЛОЧНОКИСЛЫЕ ПРОДУКТЫ С ЛАКТО- И БИФИДУМ-БАКТЕРИЯМИ
•ХЛЕБОБУЛОЧНЫЕ ИЗДЕЛИЯ (ЛАВАШ, ЛЕПЕШКИ, СУШКИ, СУХАРИ, ХЛЕБЦЫ);
•ФРУКТЫ (ЯБЛОКИ, ГРУШИ, КИВИ);
•ОВОЩИ (ЧЕСНОК, ОГУРЦЫ, МОРКОВЬ, СВЕКЛА, УКРОП, ПЕТРУШКА);
•МЯСО (КРОЛИК, ГОВЯДИНА, ИНДЕЙКА) В ОТВАРНОМ ВИДЕ.
Рис. 12. Продукты, которые следует использовать в рационе больного микробной экземой, ассоциированной с поверхностным кандидозом кожи и/или слизистых оболочек.
Больной Б., 36 лет, военнослужащий. Обратился |
Больной — любитель пива. В рационе преоблада- |
на кафедру по рекомендации лечащего врача. Цель |
ет белый хлеб, дрожжевая выпечка, часто употребляет |
консультации: коррекция лечения. Жалуется на по- |
сладости. Около 6 мес назад лечился по поводу канди- |
ражение кистей, высыпания на плечах, сопровожда- |
дозного баланопостита кремом клотримазол. В тече- |
ющиеся сильным зудом. |
ние года 2 раза перенес простудные заболевания. |
Данные анамнеза. Болеет более 1 года. Первона- |
В связи с этим получал цефазолин в течение 1 нед. |
чально очаги поражения возникли в области конце- |
Данные объективного осмотра. Процесс диссе- |
вых фаланг II—III пальцев правой кисти. Лечился |
минированный. Кожа пальцев обеих кистей гипере- |
самостоятельно триамцинолона ацетонидом (фто- |
мирована, шелушится, имеются серозные корочки. |
рокорт). Отмечалось временное незначительное |
Сильно поражены концевые фаланги пальцев: от- |
улучшение. За 3 мес процесс распространился на все |
мечаются отечность, гиперемия, мокнутие, сероз- |
пальцы, ладонь и запястье. Обратился к дерматологу |
но-гнойные корочки. Отечны околоногтевые вали- |
по месту жительства. Диагностирована истинная |
ки I—III пальцев, здесь же отсутствует эпонихий |
экзема. Назначены хлоропирамина гидрохлорид |
(рис. 14, а). На коже левого запястья с переходом на |
(супрастин) по 1 таблетке на ночь, глюконат каль- |
ладонь имеется очаг поражения правильной окру- |
ция по 1 таблетке 3 раза в день. Местно — примочки |
глой формы диаметром 5 см в виде эритемы с сероз- |
со слабым раствором перманганата калия, туширо- |
но-гнойными корочками (см. рис. 14, б). На коже |
вание дефектов кожи фукорцином, смазывание оча- |
правого плеча два свежих очага округлой формы с |
гов поражения кремом мометазона фуроат вечером. |
четкими границами диаметром 1 и 2,5 см (см. рис. |
Эффект от лечения незначительный. Начали появ- |
14, в). Высыпания представлены эритемой, на фоне |
ляться очаги поражения на плечах. |
которой мелкие пустулы и мокнутие. На головке по- |
58 |
КЛИНИЧЕСКАЯ ДЕРМАТОЛОГИЯ И ВЕНЕРОЛОГИЯ 3, 2017 |

•ПРИ НАЗНАЧЕНИИ АНТИБИОТИКОВ ПО ТЕМ ИЛИ ИНЫМ ПОКАЗАНИЯМ НЕОБХОДИМО ИСПОЛЬЗОВАТЬ НАТАМИЦИН ПО 100 МГ 3 РАЗА В ДЕНЬ 5-7 ДНЕЙ, ПОЛОСКАТЬ РОТ И ПРОМЫВАТЬ НОС РАСТВОРОМ ПОВИДОН-ЙОДА (БЕТАДИНОМ) – 30 КАПЕЛЬ НА 1/3 СТАКАНА ТЕПЛОЙ ВОДЫ
•ПЕРЕД ИЛИ ПОСЛЕ ЗАСТОЛЬЯ, СВЯЗАННОГО С УПОТРЕБЛЕНИЕМ ИЗБЫТОЧНОГО КОЛИЧЕСТВА СЛАДОСТЕЙ ИЛИ ПРОДУКТОВ, ОБЛАДАЮЩИХ БРОДИЛЬНЫМ ЭФФЕКТОМ, ПРИНИМАТЬ ВНУТРЬ ПО 1 ТАБЛЕТКЕ НАТАМИЦИНА
•ПРИ ИНФИЦИРОВАНИИ ОСТРОЙ РЕСПИРАТОРНОЙ ВИРУСНОЙ ИНФЕКЦИЕЙ ОБЯЗАТЕЛЬНО ПОЛОСКАТЬ РОТ И ПРОМЫВАТЬ НОС РАСТВОРОМ ПОВИДОНЙОДА, КОТОРЫЙ ПОДАВЛЯЕТ РАЗМНОЖЕНИЕ ВИРУСОВ, БАКТЕРИЙ, ДРОЖЖЕПОДОБНЫХ ГРИБОВ.
Рис. 13. Мероприятия для предотвращения рецидивов микробной экземы.
Рис. 14. Больной Б. с микробной экземой, ассоциированной с поверхностным кандидозом кожи.
а — очаги поражения: на кистях — отсутствует эпонихий на I—III пальцах; б — на запястье с переходом на ладонь; в — на предплечье; г — кандидозный баланопостит.
лового члена очаг гиперемии диаметром 2,5×3,0 см |
bicans, в материале из носа и уретры — только |
(см. рис. 14, г), в области венечной борозды отмечен |
S. аureus. Бактериоскопически в зеве и в соскобе |
небольшой налет серого цвета. Губки уретры отечны |
материала с головки полового члена обнаружены |
и гиперемированы. |
нити псевдомицелия. При бактериологическом ис- |
Результаты лабораторного обследования. В об- |
следовании кала выявлено снижение бифидумбак- |
щем анализе крови эозинофилия (8), СОЭ 14 мм/ч. |
терий (104КОЕ/г), повышенное содержание S. aureus |
Методом ИФА выявлен повышенный уровень IgM |
(105КОЕ/г) и С. albicans (105КОЕ/г). |
и IgG к C. albicans. При бактериологическом иссле- |
Окончательный диагноз: микробная (микотиче- |
довании отделяемого зева выросли S. aureus и C. al- |
ская) экзема, стадия обострения, рецидивирующее |
КЛИНИЧЕСКАЯ ДЕРМАТОЛОГИЯ И ВЕНЕРОЛОГИЯ 3, 2017 |
59 |

СПЕЦИАЛЬНЫЕ ИССЛЕДОВАНИЯ
ИНФОРМАЦИЯ О ПРЕПАРАТЕ БЕТАМЕТАЗОНА ДИПРОПИОНАТ + ГЕНТАМИЦИН +
КЛОТРИМАЗОЛ (АКРИДЕРМ ГК)
•КОМБИНИРОВАННЫЙ ТРЕХКОМПОНЕНТНЫЙ ТОПИЧЕСКИЙ КОРТИКОСТЕРОИД С
ШИРОКИМ СПЕКТРОМ АНТИБАКТЕРИАЛЬНОЙ И АНТИМИКОТИЧЕСКОЙ АКТИВНОСТИ
•ВЫПУСКАЕТСЯ В ВИДЕ КРЕМА И МАЗИ
•ВОЗРАСТНЫЕ ОГРАНИЧЕНИЯ: ДЕТЯМ НАЗНАЧАЕТСЯ КРЕМ С ГОДА, МАЗЬ – С ДВУХ ЛЕТ
•НАНОСИТСЯ НА ОЧАГИ ПОРАЖЕНИЯ ПЛОЩАДЬЮ ДО 20% ПОВЕРХНОСТИТИ ТЕЛА
•КРАТНОСТЬ НАЗНАЧЕНИЯ ПРЕПАРАТА – 1–3 РАЗА В СУТКИ
•ДЛИТЕЛЬНОСТЬ КУРСА ДО 3 НЕД
•МАЗЬ НЕ ДОЛЖНА ПОПАДАТЬ В ГЛАЗА И НА КОЖУ ПЕРИОРБИТАЛЬНОЙ ОБЛАСТИ
Рис. 15. Информация о препарате, содержащем бетаметазона дипропионат + клотримазол + гентамицин (Акридерм ГК).
течение. Поверхностный кандидоз кожи (онихии, |
высыпаний после лечения чесотки. Женщина жалу- |
баланопостит) и слизистой оболочки полости рта. |
ется на наличие диссеминированных мелких высы- |
Дисбиоз кишечника с повышенной пролиферацией |
паний на туловище, конечностях и очаг поражения |
С. albicans. |
на левой молочной железе. |
Назначено лечение: натамицин по 100 мг 4 раза в |
Данные анамнеза. Болеет 4 мес. Чесоткой за- |
день после еды, курсом 7 дней. Антигистаминный |
разилась при уходе за отцом, у которого чесотка |
препарат левоцетиризина дигидрохлорид по 1 та- |
возникла на фоне Т-клеточной лимфомы кожи. |
блетке на ночь, курсом 14 дней. Рибофлавин 8 мг в |
Процесс носил распространенный характер. Пер- |
сутки, курсом до 1 мес. |
вые признаки заболевания в виде зуда, усиливаю- |
Наружная терапия: околоногтевые валики, кон- |
щегося в ночное время, и мелких везикул на боко- |
цевые фаланги I—III пальцев и очаги на плече сма- |
вых поверхностях пальцев у пациентки появились |
зывать утром фукорцином, а на ночь — кремом, со- |
в октябре 2016 г. Обратилась в поликлинику, зак- |
держащим бетаметазона дипропионат + клотрима- |
репленную за местом работы. Поставлен диагноз: |
зол + гентамицин (Акридерм ГК) (рис. 15) в течение |
«Чесотка, подтвержденная лабораторно». Назначе- |
2—3 дней до подсыхания экссудата. Затем крем при- |
но лечение 5% концентратом перметрина в этаноле |
менять утром и вечером еще 2 нед. В очаг на запя- |
(медифоксом). Этим средством лечились сама |
стье изначально втирать крем 2 раза в сутки. Голов- |
больная и ее отец. Раствор втирали в 1-й и 4-й дни |
ку полового члена и внутренний листок крайней |
курса. Дома была проведена полноценная текущая |
плоти ополаскивать на ночь розовым раствором |
дезинфекция. Однако спустя 2 нед у женщины воз- |
перманганата калия, тщательно высушивать бумаж- |
обновился зуд, и появились свежие высыпания на |
ной салфеткой и втирать Акридерм ГК. Полоскать |
кистях, животе и в области молочной железы. Об- |
полость рта и промывать носовые ходы раствором |
ратилась в частную клинику. Осмотрена профессо- |
повидон-йода из расчета 30 капель на 1/3 стакана те- |
ром. Выявлены свежие чесоточные ходы на кистях. |
плой воды — курс 14 дней. |
Лабораторно обнаружена живая самка чесоточного |
Оценка эффективности терапии. Через 1 нед |
клеща. Поставлен диагноз: чесотка, скабиозная |
разрешился баланопостит. На месте очага в области |
лимфоплазия кожи на молочной железе и ягоди- |
запястья осталось розовое пятно. Значительное |
цах, рецидив заболевания. Причиной рецидива |
улучшение процесса зарегистрировано в области |
предположительно могла быть реинвазия от отца. |
кистей и плеча. Через 2 нед полностью исчезли оча- |
Ей было назначено неадекватное лечение при рас- |
ги на плече. Кожа кистей оставалась слегка гипере- |
пространенном процессе (два втирания медифок- |
мированной и сухой. Назначен эмолентный крем |
са) и наличии выраженной инфильтрации кожи за |
2—3 раза в день. Рецидивов заболевания при наблю- |
счет сопутствующего заболевания. Больной реко- |
дении в течение 6 мес не зарегистрировано. |
мендовано провести второй курс специфической |
Больная М., 32 лет, направлена на консульта- |
терапии 20% эмульсией бензилбензоата, которую |
цию дерматологом в связи с персистенцией кожных |
она втирала в 1-й и 4-й дни курса. Сильный зуд в |
60 |
КЛИНИЧЕСКАЯ ДЕРМАТОЛОГИЯ И ВЕНЕРОЛОГИЯ 3, 2017 |
области скабиозной лимфоплазии кожи (СЛК) создавал входные ворота для бактериальной инфекции, что привело к возникновению МЭ и аллергидов на отдаленных участках кожного покрова. Очаг поражения на молочной железе больная смазывала однокомпонентным ТКС — кремом мометазона фуроата. Расчесывание высыпаний (аллергиды) на коже туловища и конечностей привело к возникновению остиофолликулитов; зуд здесь уменьшился. Персистирование зуда способствовало нарушению психоэмоционального статуса пациентки. Она считала себя больной и не верила в выздоровление от чесотки.
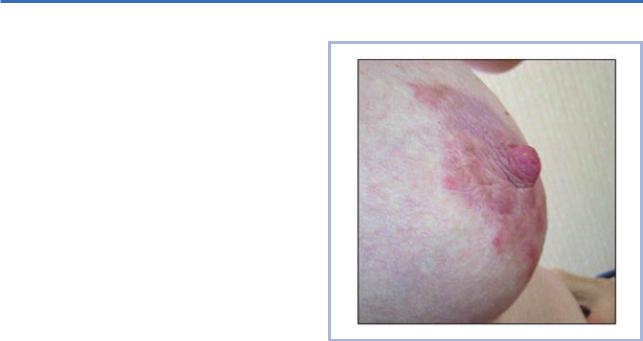
Данные объективного осмотра. Процесс диссе-
минированный, но высыпания единичные. Основной очаг поражения локализуется в области молочной железы (рис. 16). Он захватывает сосок, ареолу молочной железы и на 0,5 см выходит за его пределы. Очаг представлен эритемой с инфильтрацией, тонкими чешуйко-корками и расчесами на поверхности. Границы четкие. Кисти, запястья, стопы, локти свободны от высыпаний. Чесоточные ходы отсутствуют. Симптомы Арди, Горчакова, Михаэлиса отрицательные. Выражена сухость кожных покровов.
Результаты лабораторного обследования. Мето-
дом дерматоскопии обследованы кисти запястья, стопы, молочная железа, высыпания на груди, животе, плечах. Чесоточные клещи не обнаружены.
Окончательный диагноз: микробная экзема обла-
сти ареол и соска молочной железы, вторичная пиодермия (остиофолликулиты).
Назначено лечение. Антигистаминный препарат левоцетиризина дигидрохлорида по 5 мг на ночь, курсом 14 дней. Фабомотизол по 10 мг 2 раза в сутки, курсом 3 нед. В очаг поражения на молочной железе втирать мазь, содержащую бетаметазона дипропионат + клотримазол + гентамицин (Акридерм ГК) 2 раза в день, курсом 14 дней. Мелкие пустулы обрабатывать мазью, содержащей бацитрацин + неомицин 2 раз в день на ночь, курсом 7 дней. Для увлажнения кожи назначено нанесение эмолентного крема 2 раза в день.
Оценка эффективности терапии. Спустя 3 нед больная позвонила по телефону и сообщила, что процесс на коже разрешился полностью.
Заключение
В патогенезе МЭ ведущая роль принадлежит иммуноаллергической концепции заболевания. Запускать процесс могут различные инфекционные агенты. При микст-инфекции бактериальной и дрожжевой микрофлоры патогенное действие обоих групп возбудителей возрастает. Выбор иммунокор-
Рис. 16. Больная М. с микробной экземой соска и ареолы молочной железы (осложнение чесотки).
регирующей терапии должен базироваться на результатах лабораторных исследований с учетом изменений клеточного, гуморального и цитокинового звеньев иммунитета.
При МЭ не показано использование однокомпонентных ТКС. Их применение приводит к увеличению колонизации кожи бактериальной и микотической инфекцией, играющей ведущую роль в патогенезе заболевания.
При отсутствии эффекта от использования традиционных схем лечения МЭ, рецидивирующем и непрерывном течении дерматоза больного следует обследовать на наличие триггерных факторов. Преобладание в пищевом рационе углеводов, продуктов с бродильным эффектом, использование для лечения МЭ и сопутствующих заболеваний системных антимикотиков и глюкокортикоидов является показанием для обследования больного на наличие поверхностного кандидоза кожи и слизистых оболочек.
Учитывая, что в большинстве случаев МЭ протекает с поражением не более 20% кожного покрова, препаратами выбора для наружной терапии являются трехкомпонентные ТКС. Клинические случаи из практики свидетельствуют о высокой терапевтической эффективности комбинированного кортикостероидного препарата, в состав которого входят бетаметазона дипропионат, клотримазол, гентамицин сульфат (Акридерм ГК).
Авторы заявляют об отсутствии конфликта интересов.
КЛИНИЧЕСКАЯ ДЕРМАТОЛОГИЯ И ВЕНЕРОЛОГИЯ 3, 2017 |
61 |

СПЕЦИАЛЬНЫЕ ИССЛЕДОВАНИЯ
ЛИТЕРАТУРА/REFERENCES
1.Оркин В.Ф., Олехнович Н.М. Микробная экзема: клиника, патогенез,
лечение. Саратов. 2002. [Orkin VF, Olekhnovich NM. Mikrobnaya ekzema: klinika, patogenez, lechenie. Saratov. 2002. (In Russ.)].
2.Потекаев Н.Н. Экзема: аспекты истории и современные представле-
ния. Клиническая дерматология и венерология. 2006;(4):102-107. [Potekaev NN. Ekzema: aspekty istorii i sovremennye predstavleniya. Klinicheskaya dermatologiya i venerologiya. 2006;(4):102-107. (In Russ.)].
3.Соколова Т.В., Малярчук А.П. Клиническое мышление – основа выбора рациональной тактики ведения больных микробной экземой.
Con Med. Дерматол. 2011;(2):6-13. [Sokolova TV, Malyarchuk AP. Klinicheskoe myshlenie — osnova vybora ratsional’noi taktiki vedeniya bol’nykh mikrobnoi ekzemoi. Con Med. Dermatol. 2011;(2):6-13. (In Russ.)].
4.Шибаева Е.В., Пышкина Е.И. Наружная терапия инфицированных дерматозов: адекватный подход к выбору препарата. Эффективная фармакотерапия. 2013;(8):10-14. [Shibaeva EV, Pyshkina EI. Naruzhnaya terapiya infitsirovannykh dermatozov: adekvatnyi podkhod k vyboru preparata. Effektivnaya farmakoterapiya. 2013;(8):10-14. (In Russ.)].
5.Charles J, Pan Y, Miller G. Еczemа. Aust Fam Physician. 2011;40(7):467.
6.Глухенький Б.Т., Грандо С.А. Иммунозависимые дерматозы: экзема, атопический дерматит, истинная пузырчатка, пемфигоиды. Киев. 1990. [Glukhen’kii BT, Grando SA. Immunozavisimye dermatozy: ekzema, atopicheskii dermatit, istinnaya puzyrchatka, pemfigoidy. Kiev. 1990. (In Russ.)].
7.Данилова А.А. Экзема. Con med. 1999;1(4):165-168. [Danilova AA. Ekzema. Con med. 1999;1(4):165-168. (In Russ.)].
8.Скрипкин Ю.К., Кубанова А.А. Экзема. Кожные и венерические болез-
ни. М. 2009;220-235. [Skripkin YuK, Kubanova AA. Ekzema. Kozhnye i venericheskie bolezni. M. 2009;220-235. (In Russ.)].
9.Дерматовенерология. Национальное руководство. Под ред. Скрипки-
на Ю.К., Бутова Ю.С., Иванова О.Л. М. 2011. [Dermatovenerologiya. Natsional’noe rukovodstvo. Eds. Skripkin Yu.K., Butov Yu.S., Ivanov O.L. M. 2011. (In Russ.)].
10.Федеральные клинические рекомендации по ведению больных экземой РОДВК. 5 изд., перераб. и доп. М. 2016. [Federal’nye klinicheskie rekomendatsii po vedeniyu bol’nykh ekzemoi RODVK. 5 izd., pererab. i dop. M. 2016. (In Russ.)].
11.Дедкова A.B., Юсупова Л.А. Изучение особенностей течения инфекционного дерматита с учетом микробиоценоза кожи. Вестник военно-
медицинской академии. 2009;(2):35-36. [Dedkova AB, Yusupova LA. Izuchenie osobennostei techeniya infektsionnogo dermatita s uchetom mikrobiotsenoza kozhi. Vestnik voenno-meditsinskoi akademii. 2009;(2):3536. (In Russ.)].
12.Скрипкин Ю.К. Кожные и венерические болезни. Учебник для врачей и студентов медицинских вузов. М. 2001. [Skripkin Yu.K. Kozhnye i venericheskie bolezni. Uchebnik dlya vrachei i studentov meditsinskikh vuzov. M. 2001. (In Russ.)].
13.Дерматология Фицпатрика в клинической практике. Под общей ред.
Кубановой А.А., Иванова О.Л., Кубанова А.А., Львова А.Н. Т. 1. М. 2012. [Dermatologiya Fitspatrika v klinicheskoi praktike. Pod obshchei red. Kubanovoi AA, Ivanova OL, Kubanova AA, L’vova AN. T. 1. M. 2012. (In Russ.)].
14.Барабанов А.Л., Панкратов В.Г. Некоторые вопросы патогенеза экзе-
мы. Медицинская панорама. 2004;(6):5-8. [Barabanov AL, Pankratov VG. Nekotorye voprosy patogeneza ekzemy. Meditsinskaya panorama. 2004;(6):5-8. (In Russ.)].
15.Homey B, Steinhoff M, Ruzicka T, Leung D. Cytokines and chemokines orchestrate atopic skin inflammation. J Allerg Clin Immunol. 2006;118(1):178-189. https://doi.org/10.1016/j.jaci.2006.03.047
ekzemy. Nauchnye vedomosti belgorodskogo gosudarstvennogo universiteta. Seriya: meditsina. Farmatsiya. 2013;23(18):5-11. (In Russ.)].
20.Лысенко О.В., Лукьянчикова Л.В. Особенности лечения больных микробной экземой с доказанной патологией иммунной системы.
Южно-уральский медицинский журнал. 2015;(1):4-10. [Lysenko OV, Luk’yanchikova LV. Osobennosti lecheniya bol’nykh mikrobnoi ekzemoi s dokazannoi patologiei immunnoi sistemy. Yuzhno-ural’skii meditsinskii zhurnal. 2015;(1):4-10. (In Russ.)].
21.Чалая Е.Л., Ахматова Н.К., Масюкова С.А., Флакс Г.А., Кахишвили Н.Н., Сорокина Е.В., Сходова С.А. Патогенетическое обоснование применения бактериальных лизатов в комбинированной тера-
пии микробной экземы. Клиническая дерматология и венерология.
2016;15(3):32-37. [Chalaya EL, Akhmatova NK, Masyukova SA, Flaks GA, Kakhishvili NN, Sorokina EV, Skhodova SA. Patogeneticheskoe obosnovanie primeneniya bakterial’nykh lizatov v kombinirovannoi terapii mikrobnoi ekzemy. Klinicheskaya dermatologiya i venerologiya. 2016;15(3):32-37. (In Russ.)]. https://doi.org/10.17116/klinderma201615332-37
22.Havlickova B, Czaika V, Friedrich M. Epidemiological trends in skin mycoses worldwide. Mycoses. 2008;51:2-15. https://doi.org/10.1111/j.1439-0507.2008.01606.x
23.Адаскевич В.П., Балтабаев М.К., Корсунская И.М., и др. Консенсус дерматологов стран СНГ по дерматитам и экземе. Приложение к жур-
налу Consilium Mеdicum. М. 2014. [Adaskevich VP, Baltabaev MK, Korsunskaya IM, et al. Konsensus dermatologov stran SNG po dermatitam i ekzeme. Prilozhenie k zhurnalu Consilium Medicum. M. 2014. (In Russ.)].
24.Арзуманян В.Г., Зайцева Е.В., Кабаева Т.И., Темпер Р.М. Оценка стафилококковой и нелипофильной дрожжевой микрофлоры кожи у больных с кожной патологией при контактном способе посева. Вест-
ник дерматологии и венерологии. 2004;(6):3-6. [Arzumanyan VG, Zaitseva EV, Kabaeva TI, Temper RM. Otsenka stafilokokkovoi i nelipofil’noi drozhzhevoi mikroflory kozhi u bol’nykh s kozhnoi patologiei pri kontaktnom sposobe poseva. Vestnik dermatologii i venerologii. 2004;(6):3-6. (In Russ.)].
25.Никонова И.В., Орлов Е.В., Коннов П.Е.. Состояние биоценоза кожи при микробной экземе. Практическая медицина. 2011;49(2):81-83. [Nikonova IV, Orlov EV, Konnov PE. Sostoyanie biotsenoza kozhi pri mikrobnoi ekzeme. Prakticheskaya meditsina. 2011;49(2):81-83. (In Russ.)].
26.Лысенко О.В., Лукьянчикова Л.В. Особенности микробиоценоза на пораженном и отдаленном участках кожи больных микробной экзе-
мой. Успехи медицинской микологии. 2016;15:273-277. [Lysenko OV, Luk’yanchikova LV. Osobennosti mikrobiotsenoza na porazhennom i otdalennom uchastkakh kozhi bol’nykh mikrobnoi ekzemoi. Uspekhi meditsinskoi mikologii. 2016;15:273-277. (In Russ.)].
27.Соколовский Е.В., Монахов К.Н., Аравийская Е.Р. Дерматовенероло-
гия. М. 2005. [Sokolovskii EV, Monakhov KN, Araviiskaya ER. Dermatovenerologiya. M. 2005. (In Russ.)].
28.Сергеев А.Ю. Иммунитет при кандидозе. Иммунопатология, аллерголо-
гия и инфектология. 1999;1:81-86. [Sergeev AYu. Immunitet pri kandidoze.
Immunopatologiya, allergologiya i infektologiya. 1999;1:81-86. (In Russ.)].
29.Abeck D, Ruzicka T. Bacteria and atopic eczema: merely assotiation or etiologic factor. Handbook of Atopic Eczema. Springer. 2001;212-220.
30.Маркова О.Н. Оптимизация патогенетической терапии микробной эк-
земы: Дисс. … канд. мед. наук. М. 2006. [Markova ON. Optimizatsiya patogeneticheskoi terapii mikrobnoi ekzemy: Diss. … kand. med. nauk. M. 2006. (In Russ.)].
31.Бакстон П.К. Дерматология. М. 2005. [Bakston PK. Dermatologiya. M. 2005. (In Russ.)].
16.Diepgen TL, Agner T, Aberer W, et al. Management of chronic hand ecze32. Кубанова А.А. Дерматология. Клинические рекомендации. М. 2006.
ma. Contact Dermatitis. 2007;57(4):203-210. https://doi.org/10.1111/j.1600-0536.2007.01179.x
17.Файзулина Е.В., Фазылов В.Х., Зинатулина Г.М. Микробная экзема.
Казанский медицински журнал. 2009;90(3):454-457. [Faizulina EV, Fazylov VKh, Zinatulina GM. Mikrobnaya ekzema. Kazanskii meditsinski zhurnal. 2009;90(3):454-457. (In Russ.)].
18.Клиническая дерматовенерология: Учебное пособие. Под ред. Бакуле-
ва А.Л. Саратов. 2011. [Klinicheskaya dermatovenerologiya: Uchebnoe posobie. Ed. Bakuleva AL. Saratov. 2011. (In Russ.)].
19.Денисова Я.Е. Современные представления о молекулярно-генети- ческих механизмах возникновения истинной экземы. Научные ведо-
мости белгородского государственного университета. Серия: медицина.
Фармация. 2013;23(18):5-11. [Denisova YaE. Sovremennye predstavleniya o molekulyarno-geneticheskikh mekhanizmakh vozniknoveniya istinnoi
[Kubanova AA. Dermatologiya. Klinicheskie rekomendatsii. M. 2006. (In Russ.)].
33.Соколова Т.В., Мокроносова М.А. Особенности течения и ведения больных микробной экземой, ассоциированной с кандидозом кожи и слизистых оболочек. Российский аллергологический журнал. 2007;(5):63-73. [Sokolova TV, Mokronosova MA. Osobennosti techeniya i vedeniya bol’nykh mikrobnoi ekzemoi, assotsiirovannoi s kandidozom kozhi i slizistykh obolochek. Rossiiskii allergologicheskii zhurnal. 2007;(5):63-73. (In Russ.)].
34.Бухарович М.Н. Некоторые аспекты эпидемиологии хронических стафилококковых заболеваний кожи. Вестник дерматологии и венеро-
логии. 1987;(1):33-37. [Bukharovich MN. Nekotorye aspekty epidemiologii khronicheskikh stafilokokkovykh zabolevanii kozhi. Vestnik dermatologii i venerologii. 1987;(1):33-37. (In Russ.)].
62 |
КЛИНИЧЕСКАЯ ДЕРМАТОЛОГИЯ И ВЕНЕРОЛОГИЯ 3, 2017 |

35.Hautha Z, Hornemann M. Therapy of varicose ulcer using crilanacer and dextranomer. Z Hautkr. 1987;62(1):41-51.
36.Соколова Т.В., Лопатина Ю.В. Паразитарные дерматозы: чесотка и крысиный клещевой дерматит. М. 2003. [Sokolova TV, Lopatina YuV.
Parazitarnye dermatozy: chesotka i krysinyi kleshchevoi dermatit. M. 2003. (In Russ.)].
37.Устобаева Т.Т., Малярчук А.П., Зоиров П.Т., Абдиева Д.Х. Скабиозная лимфоплазия кожи – диагностический симптом чесотки у детей. Со-
временные проблемы дерматовенерологии, иммунологии и врачебной кос-
метологии. 2012;(6):38-45. [Ustobaeva TT, Malyarchuk AP, Zoirov PT, Abdieva DKh. Skabioznaya limfoplaziya kozhi — diagnosticheskii simptom
chesotki u detei. Sovremennye problemy dermatovenerologii, immunologii i vrachebnoi kosmetologii. 2012;(6):38-45. (In Russ.)].
38.Малярчук А.П. Выбор скабицидов для лечения чесотки у детей, беременных, в сочетании с вторичной пиодермией, аллергическим дерматитом и скабиозной лимфоплазией кожи. Сибирский журнал дер-
матологии и венерологии. 2013;(4):8-14. [Malyarchuk AP. Vybor skabitsidov dlya lecheniya chesotki u detei, beremennykh, v sochetanii s vtorichnoi piodermiei, allergicheskim dermatitom i skabioznoi limfoplaziei kozhi. Sibirskii zhurnal dermatologii i venerologii. 2013;(4):8-14. (In Russ.)].
39.Рукавишникова В.М. Микозы стоп. М. 2003. [Rukavishnikova VM. Mikozy stop. M. 2003. (In Russ.)].
40.Малярчук Т.А., Соколова Т.В. Осложненный микоз стоп: тактика его лечения сертаконазолом. Дерматовенерология и эстетическая меди-
цина. 2014;21(1):187-188. [Malyarchuk TA, Sokolova TV. Oslozhnennyi mikoz stop: taktika ego lecheniya sertakonazolom. Dermatovenerologiya i esteticheskaya meditsina. 2014;21(1):187-188. (In Russ.)].
41.Соколова Т.В., Григорян С.А., Мокроносова М.А. Особенности течения и ведения больных микробной экземой, ассоциированной с кан-
дидозом. Российский журнал кожных и венерических болезней.
2007;(1):13-20. [Sokolova TV, Grigoryan SA, Mokronosova MA. Osobennosti techeniya i vedeniya bol’nykh mikrobnoi ekzemoi, assotsiirovannoi s kandidozom. Rossiiskii zhurnal kozhnykh i venericheskikh boleznei. 2007;(1):13-20. (In Russ.)].
42.Соколова Т.В. Микробная экзема: выбор схемы лечения. Врач.
2007;(3):36-42. [Sokolova TV. Mikrobnaya ekzema: vybor skhemy lecheniya. Vrach. 2007;(3):36-42. (In Russ.)].
43.Noble WC. Skin microbiology: coming of age. J Med Microbiol. 1993;22(2):17-17.
https://doi.org/10.1080/03064229308535506
44.Бакулев А.Л., Кравченя С.С., Мурашкин Н.Н., Игонина И.А., Епифанова А.Ю., Слесаренко Н.А. Микробная экзема: новые возможности комбинированной топической терапии. Вестник дерматологии и вене-
рологии. 2011;(6):98-104. [Bakulev AL, Kravchenya SS, Murashkin NN, Igonina IA, Epifanova AYu, Slesarenko NA. Mikrobnaya ekzema: novye vozmozhnosti kombinirovannoi topicheskoi terapii. Vestnik dermatologii i venerologii. 2011;(6):98-104. (In Russ.)].
45.Мокроносова М.А., Пыж В.В., Кашаева О.В., Резников О.В. Терапевтический эффект активированного цинка пиритиона у больных с синдромом атопического дерматита/экземы с сенсибилизацией к дрожжеподобным грибам. Российский аллергологический журнал.
2004;(3):83-87. [Mokronosova MA, Pyzh VV, Kashaeva OV, Reznikov OV. Terapevticheskii effekt aktivirovannogo tsinka piritiona u bol’nykh s sindromom atopicheskogo dermatita/ekzemy s sensibilizatsiei k drozhzhepodobnym gribam. Rossiiskii allergologicheskii zhurnal. 2004;(3):83-87. (In Russ.)].
46.Соколова Т.В., Мокроносова М.А., Клевитская Н.А. Особенности иммунного ответа больных атопическим дерматитом при сенсибилизации липофильными дрожжами Malassezia spp. и дрожжеподобными грибами Candida spp. Иммунопатология, аллергология и инфектология.
2009;(2):99-100. [Sokolova TV, Mokronosova MA, Klevitskaya NA. Osobennosti immunnogo otveta bol’nykh atopicheskim dermatitom pri sensibilizatsiilipofil’nymidrozhzhamiMalasseziaspp.idrozhzhepodobnymi gribami Candida spp. Immunopatologiya, allergologiya i infektologiya. 2009;(2):99-100. (In Russ.)].
47.Seebacher C, Abeck D, Brasch J, et al. Candidiasis of the skin. J Dtsch Dermatol Ges. 2006;4(7):591-596. https://doi.org/10.1111/j.1610-0387.2006.05888.x
48.Сергеев А.Ю., Сергеев Ю.В. Кандидоз: Природа инфекции, механизмы агрессии и защиты, диагностика и лечение М. 2002. [Sergeev AYu, Sergeev YuV. Kandidoz: Priroda infektsii, mekhanizmy agressii i zashchity, diagnostika i lechenie M. 2002. (In Russ.)].
49.Соколова Т.В. Кандидоз кожи и слизистых оболочек как осложнение нерациональной антибактериальной терапии микробной экземы.
Лечащий врач. 2008;(9):19-26. [Sokolova TV. Kandidoz kozhi i slizistykh obolochek kak oslozhnenie neratsional’noi antibakterial’noi terapii mikrobnoi ekzemy. Lechashchii vrach. 2008;(9):19-26. (In Russ.)].
50.Рациональная фармакотерапия заболеваний кожи и инфекций, переда-
ваемых половым путем. Под общей ред. Кубановой А.А. и Киси-
ной В.И. М. 2005. [Ratsional’naya farmakoterapiya zabolevanii kozhi i infektsii, peredavaemykh polovym putem. Pod obshchei red. Kubanovoi A.A. i Kisinoi V.I. M. 2005. (In Russ.)].
51.Реброва Р.Н. Грибы рода Candida при заболеваниях негрибковой этиоло-
гии. М. 1989. [Rebrova RN. Griby roda Candida pri zabolevaniyakh negribkovoi etiologii. M. 1989. (In Russ.)].
52.Перунова Н.Б., Михайлова Е.А., Кузнецова Е.К., Воронина Л.Г., Михайлова О.О. Антилизоцимная активность микроорганизмов в ассоциации грибов с гонококками. Проблемы медицинской микологии.
2006;8(2):75-76. [Perunova NB, Mikhailova, EA, Kuznetsova EK, Voronina LG, Mikhailova OO. Antilizotsimnaya aktivnost’ mikroorganizmov v assotsiatsii gribov s gonokokkami. Problemy meditsinskoi mikologii. 2006;8(2):75-76. (In Russ.)].
53.Соколова Т.В., Григорян С.А. Индекс оценки тяжести микробной эк-
земы. Современные проблемы дерматовенерологии, иммунологии и вра-
чебной косметологии. 2006;(1):88-89. [Sokolova TV, Grigoryan SA. Indeks otsenki tyazhesti mikrobnoi ekzemy. Sovremennye problemy dermatovenerologii, immunologii i vrachebnoi kosmetologii. 2006;(1):88-89. (In Russ.)].
54.Адаскевич В.П. Диагностические индексы в дерматологии. М. 2014. [Adaskevich VP. Diagnosticheskie indeksy v dermatologii. M. 2014. (In Russ.)].
55.Apfelbacher C, van Zuuren E, Fedorowicz Z, et al. Oral H1 antihistamines as monotherapy for eczema. Cochrane Database of Systematic Reviews. 2013. https://doi.org/10.1002/14651858.cd007770.pub2
56.Златкина А.Р., Исаков В.А., Иванников И.О. Кандидоз кишечника как новая проблема гастроэнтерологии. Российский журнал гастроэн-
терологии, гепатологии и колонопроктологии. 2001;(6):33-39. [Zlatkina AR, Isakov VA, Ivannikov IO. Kandidoz kishechnika kak novaya problema gastroenterologii. Rossiiskii zhurnal gastroenterologii, gepatologii i kolonoproktologii. 2001;(6):33-39. (In Russ.)].
57.Шевяков М.А. Диагностика и лечение кандидоза кишечника. Тера-
певтический архив. 2003;75(11):77-79. [Shevyakov MA. Diagnostika i lechenie kandidoza kishechnika. Terapevticheskii arkhiv. 2003;75(11):7779. (In Russ.)].
КЛИНИЧЕСКАЯ ДЕРМАТОЛОГИЯ И ВЕНЕРОЛОГИЯ 3, 2017 |
63 |
