
Методические руководства кафедры / Гастроэнтерология / Хр. гепатит, ЦП, ГЦК корректир 12.09.17 (Бельтюков)
.pdf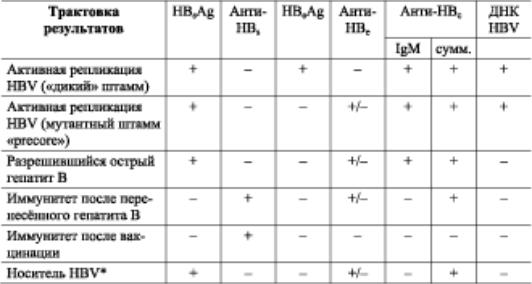
■Клинический анализ крови: возможны повышение СОЭ, лейкопения, лимфоцитоз, при фульминантной форме острого вирусного гепатита — лейкоцитоз.
■Общий анализ мочи: при остром вирусном гепатите и обострении ХВГ возможно появление жёлчных пигментов, преимущественно прямого билирубина, уробилина.
■Биохимический анализ крови.
Синдром цитолиза: повышение активности АЛТ, АСТ. Характерен для всех клинических вариантов острого вирусного гепатита и для большинства случаев ХВГ (АЛТ может быть в норме у 40% больных с ХВГ C).
Синдром холестаза: повышение активности ЩФ, ГГТП, содержания холестерина, общего билирубина (за счёт связанного билирубина). Обычно наблюдают при желтухе; необходимо исключение других причин поражения печени.
Синдром мезенхимального воспаления: повышение содержания иммуноглобулинов, повышение тимоловой пробы, снижение сулемовой пробы. Характерен для всех клинических вариантов острого вирусного гепатита и обострения ХВГ.
Синдром печёночно-клеточной недостаточности: снижение протромбинового индекса, концентрации альбумина в сыворотке крови, холестерина, повышение общего билирубина (за счет непрямого билирубина); характерно для тяжёлых форм острого вирусного гепатита и трансформации ХВГ в цирроз печени с развитием печёночной недостаточности.
■ Маркёры вирусов гепатитов (табл. 3).
Таблица 3. Серологические маркёры HBV-инфекции
* Более корректный термин — «латентная HBV-инфекция».
HBV: HBsAg, анти-HBs, HBeAg, анти-HBe, анти-HBc IgM, анти-HBc IgG,
HBV ДНК.
-HBsAg можно выявить в крови через 1–10 нед после инфицирования, его появление предшествует развитию клинических симптомов и повышению активности АЛТ/АСТ. При адекватном иммунном ответе он исчезает через 4–6 мес после инфицирования, приблизительно в этот же период обнаруживают анти-HBs (в период «серологического окна», когда HBsAg уже исчез, а АТ к нему ещё не появились, диагноз можно подтвердить обнаружением анти-HBc IgM). Анти-HBs также образуются при вакцинальном процессе. Следует учитывать, что при фульминантной форме острого вирусного гепатита B HBsAg может отсутствовать.
–HBeAg указывает на репликацию вируса в гепатоцитах; обнаруживают в сыворотке практически одновременно с HBsAg, отсутствует при HBVинфекции, вызванной мутантным штаммом вируса (с изменением генетического кода в «precore-области» и нарушении секреции HBeAg). Анти-HBe (АТ к e-Аг) — серологический маркёр интеграции вируса; в комплексе с анти-НBc IgG и анти-HBs свидетельствует о полном завершении инфекционного процесса.
–Анти-HBc (АТ к ядерному Аг) — важный диагностический маркёр инфицирования. Анти-HBc IgM — один из наиболее ранних сывороточных маркёров ХВГ В; чувствительный маркёр HBV-инфекции. Указывает на репликацию вируса и активность процесса в печени. Его исчезновение служит показателем либо санации организма от возбудителя, либо развития интегративной фазы HBV-инфекции. Анти-HBc IgG сохраняются многие годы, свидетельствуют об имеющейся или ранее перенесённой инфекции.
–HBV-ДНК (ДНК HBV) и ДНК-полимераза — диагностические маркёры репликации вируса.
Диагноз острого вирусного гепатита B подтверждают выявлением в крови HBsAg и анти-HBc IgM. При элиминации вируса (выздоровлении) HBsAg должен исчезнуть из крови не позднее чем через 6 мес после начала заболевания (в редких случаях он может сохраняться до 12 мес).
При хронизации HBV-инфекции (ХВГ B или носительство вируса) HBsAg из крови не исчезает (персистирует в течение более чем 6 мес).
HCV: анти-HCV, HCV-РНК.
–HCV РНК — самый ранний биохимический маркёр инфекции, возникает в сроки от нескольких дней до 8 нед после инфицирования. В случаях выздоровления от острого вирусного гепатита C вирусная РНК исчезает из крови в течение 12 нед (не позже 20 нед) после появления первых
симптомов. Вероятность спонтанной элиминации вируса при сохранении HCV РНК за пределами указанных сроков сомнительна.
–анти-HCV определяют в крови не ранее чем через 8 нед после инфицирования. Приблизительно у половины больных с клинически манифестным острым вирусным гепатитом C в крови присутствуют антиHCV в дебюте заболевания. При субклинической инфекции АТ обычно обнаруживают намного позже — в среднем через 41 нед после появления в крови РНК вируса.
НDV: анти-HDV IgM, HDV РНК (маркёр репликации HDV).
ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ ОБСЛЕДОВАНИЯ
■Анализ кала: снижение содержания или отсутствие стеркобилина из-за прекращения поступления жёлчи в кишечник. Появление стеркобилина в кале в желтушный период острого вирусного гепатита — свидетельство разрешения желтухи.
■Концентрация в крови α-фетопротеина (скрининг гепатоцеллюлярной карциномы).
■Дополнительные лабораторные исследования необходимы для дифференциальной диагностики с другими хроническими заболеваниями печени (маркёры аутоиммунного гепатита, концентрация церулоплазмина и суточная экскреция с мочой меди, концентрация ферритина, степень насыщения трансферрина и пр., см. статью «Цирроз печени»).
ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ
ОБЯЗАТЕЛЬНЫЕ МЕТОДЫ ОБСЛЕДОВАНИЯ
■УЗИ печени и селезёнки: характерно повышение эхогенности паренхимы, уплотнения по ходу сосудов печени, при циррозе печени возможна спленомегалия.
■Биопсия печени: хотя постановка диагноза возможна и без данного исследования, биопсия печени целесообразна в большинстве случаев ХВГ для оценки степени поражения печени и планирования специфической противовирусной терапииC.
ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ
■ КТ органов брюшной полости: при затруднениях в установлении диагноза или необходимости дифференциальной диагностики, например с объёмными процессами в печени.
■ ФЭГДС: для исключения сопутствующей патологии верхних отделов ЖКТ, выявления варикозного расширения вен пищевода (как правило, при циррозе печени).
ЛЕЧЕНИЕ
ЦЕЛИ ТЕРАПИИ
■Острый вирусный гепатит: купирование основных симптомов заболевания и предотвращение хронизации процесса и развития осложнений.
■ХВГ: стойкое подавление репликации вируса, и, как следствие, достижение ремиссии заболевания.
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ
Всех больных острым вирусным гепатитом госпитализируют в инфекционный стационар. В случае лёгкого течения острого вирусного гепатита и соблюдении санитарно-противоэпидемических мероприятий возможно лечение на дому (вопрос решает лечащий врач). При ХВГ госпитализация показана при обострении заболевания или развитии осложнений (кровотечение из варикозно расширенных вен пищевода, спонтанный бактериальный перитонит, гепаторенальный синдром, печёночная энцефалопатия, асцит и пр.).
НЕМЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
■При остром вирусном гепатите и обострениях ХВГ необходимо соблюдение постельного или полупостельного (в зависимости от тяжести состояния) режима.
■Необходима сбалансированная диета. Употребление белков, натрия и жидкости ограничивают только при декомпенсированном циррозе печени.
■Рекомендуется исключить приём алкоголяB. У лиц, страдающих алкоголизмом, ХВГ протекает тяжело — выше риск развития цирроза печени, гепатоцеллюлярной карциномы и меньше продолжительность жизни.
■Целесообразна вакцинация против гепатита A. Гепатит A у больных с хронической патологией печени, в том числе ХВГ, протекает тяжело. Вакцинация против гепатита A при ХВГ B безопасна и эффективна.
ЛЕКАРСТВЕННАЯ ТЕРАПИЯ
ХРОНИЧЕСКИЙ ВИРУСНЫЙ ГЕПАТИТ B
■ Противовирусная терапия при ХВГ B показана пациентам с высоким риском развития прогрессирующего поражения печениB.
Используют интерферон альфа и ламивудин.
Эффективность их приблизительно одинакова, выбор конкретного ЛС проводят в индивидуальном порядке (переносимость, доступность и пр.).
Критерии эффективности терапии — нормализация активности АЛТ, HBV
ДНК и HBeAg (с появлением анти-HBe или без них),
уменьшение некротических и воспалительных изменений в печени (по данным биопсии).
Препарат выбора — интерферон альфа. Лечение проводят при ХВГ B, сопровождающемся повышением активности АЛТ (при исходно нормальном уровне АЛТ возможно индуцировать его повышение глюкокортикоидами), титром HBV ДНК 108/л и более, признаками
хронического гепатита по данным биопсии печени при отсутствии декомпенсации функций печени.
–Дозы интерферона альфа в лечении HBeAg-позивных больных составляют
9–10 млн МЕ 3 раза в неделю в течение 4–6 мес.
Если HBeAg в сыворотке крови отсутствует (вариант «precore»-мутант), курс лечения должен быть длительным — 12 мес.
–Стойкое исчезновение HBeAg/HBV ДНК происходит у 25–40% больных,
получающих терапию интерфероном альфа.
– Наиболее частые побочные эффекты — гриппоподобные симптомы,
миелотоксичность, депрессия и другие психические расстройства.
При развитии выраженных побочных эффектов необходимо снижать дозу (у 10–40% пациентов) либо отменять ЛC (у 10%). При длительной терапии следует рассмотреть необходимость профилактического назначения антидепрессантов.
■ Интерферонотерапия противопоказана.
Абсолютные противопоказания:
–тяжёлые заболевания сердца;
–беременность или невозможность эффективной контрацепции;
–после трансплантации органов (кроме печени) или красного костного мозга;
–декомпенсированный цирроз печени или гепатоцеллюлярная карцинома;
–гранулоцитопения менее 1,5·109/л или тромбоцитопения менее 90·109/л;
Относительные противопоказания:
–активные или плохо поддающиеся лечению аутоиммунные заболевания (язвенный колит, псориаз, гипертиреоз, системная красная волчанка);
–сахарный диабет.
ХРОНИЧЕСКИЙ ВИРУСНЫЙ ГЕПАТИТ C
■ Антивирусная терапия при ХВГ C показана пациентам с высокой активностью заболевания (в сыворотке крови присутствует HCV РНК,
повышена активность АЛТ, признаки умеренного или тяжёлого хронического гепатита в биоптатах печени) и компенсированными функциями печениA. Лечение цирроза печени класса B по Чайлду–Пью должен проводить врач, имеющий опыт лечения таких пациентов.
Обычно проводят комбинированную терапию: пэг интерферон альфа2b 1,5 мкг/кг подкожно 1 раз в неделю либо пэгинтерферон альфа2a 180 мкг/кг подкожно 1 раз в неделю в сочетании с рибавирином, доза которого зависит от массы тела (менее 65 кг — 800 мг/сут, 65–80 кг — 1000 мг/сут, 86–105 кг — 1200 мг/сут, более 105 кг — 1400 мг/сут).
–При ХВГ C, вызванном HCV генотипа 1, комбинированную терапию при низком уровне виремии проводят 6 мес, при высоком — 12 мес.
–При ХВГ C, вызванном HCV генотипов 2 или 3, лечение продолжают 6 мес (более продолжительные курсы необходимы только при циррозе печени).
–Ранний вирусологический ответ (контроль HCV РНК) определяют через
3 мес. Если тест остаётся положительным, схему дальнейшего лечения нужно изменить.
–Эффективность комбинированной терапии (стойкое исчезновение HCV
РНК) в среднем составляет 40–50% (20–30% при HCV генотипа 1, 60–70% при HCV генотипов 2 и 3).
Даже если элиминации HCV РНК достичь не удалось, лечение интерферонами замедляет прогрессирование заболевания и снижает риск развития гепатоцеллюлярной карциномы.
Побочные эффекты аналогичны таковым при использовании интерферона альфа; кроме того, возможны развитие гемолиза и нарушение функций щитовидной железы (в 5–10% случаев). При развитии выраженных побочных эффектов уменьшают дозы препаратов либо отменяют их.
Кратковременная (менее 2 нед) отмена ЛС не влияет на эффективность терапии.
■ Антивирусная терапия не оправдана у пациентов с низкой активностью заболеванияB (в частности, при длительном течении заболевания с минимальной гистологической активностью и нормальным уровнем АЛТ).
■ Противопоказания к лечению рибавирином.
Абсолютные:
–наличие тяжёлых заболеваний сердца;
–почечная недостаточность в терминальной стадии;
–выраженная анемия;
–гемоглобинопатии;
–беременность или невозможность эффективной контрацепции.
Относительные:
–неконтролируемая артериальная гипертензия;
–пожилой возраст.
Цирроз печени — это диффузный процесс, характеризующийся
фиброзом и трансформацией нормальной структуры печени с образованием узлов. Он служит конечной стадией ряда хронических заболеваний печени.
Тяжесть и прогноз цирроза зависят от объёма сохранившейся функционирующей массы паренхимы печени, выраженности портальной гипертензии и активности основного заболевания, приведшего к нарушению функций печени.
МКБ-10
•K74 Фиброз и цирроз печени
•K70.3 Алкогольный цирроз печени
•K71.7 С токсическим поражением печени
•K74.3 Первичный билиарный цирроз
•K74.4 Вторичный билиарный цирроз
•K74.5 Билиарный цирроз неуточнённый
•K74.6 Другой и неуточнённый цирроз печени
•К72 Хроническая печёночная недостаточность
•К76.6 Портальная гипертензия.
ПРИМЕР ФОРМУРОВКИ ДИАГНОЗА
|
|
|
Наличие |
Основной |
|
Степень компенсации |
портальной |
диагноз |
Этиология |
(класс по Чайлд–Пью) |
гипертензии, Осложнения |
|
|
|
системных |
|
|
|
проявлений |
|
|
|
Отечно-асци- |
|
Цирроз Вирусный |
Декомпенсированный |
Портальная |
тический |
|
(класс С по Чайлд– |
синдром. |
|||
печени (В+С) |
гипертензия |
|||
Пью) |
Печеночная |
|||
|
|
|||
|
|
|
энцефалопатия |
ЭПИДЕМИОЛОГИЯ
Цирроз печени занимает первое место среди причин смертности от болезней органов пищеварения (исключая опухоли). Распространённость составляет 2– 3% (на основании данных аутопсий). Цирроз печени наблюдают в 2 раза чаще у мужчин старше 40 лет по сравнению с общей популяцией.
ЭТИОЛОГИЯ
Наиболее частыми причинами развития цирроза печени выступают следующие заболевания и состояния.
■Вирусные гепатиты — (B, C, D).
■Почти всегда развитию алкогольного цирроза предшествует постоянное употребление алкоголя в течение более 10 лет. Риск поражения печени достоверно увеличивается при употреблении более 40–80 г чистого этанола
в день в течение не менее 5 лет.
■Иммунные заболевания печени: аутоиммунный гепатит, болезнь
«трансплантант против хозяина».
■Заболевания жёлчных путей: вне- и внутрипечёночная обструкция жёлчных путей, вызванные различными причинами, холангиопатии у детей.
■Болезни обмена веществ: гемохроматоз, недостаточность α1-антитрипсина, болезнь Вильсона–Коновалова, муковисцидоз (кистозный фиброз), галактоземия, гликогенозы, наследственная тирозинемия, наследственная непереносимость фруктозы, абеталипопротеинемия, порфирии.
■Нарушение венозного оттока из печени: синдром Бадда–Киари, веноокклюзионная болезнь, тяжёлая правожелудочковая сердечная недостаточность.
■Применение гепатотоксичных ЛС (метотрексатаB, амиодаронаC), токсинов, химикатов.
■Другие инфекции: шистосомоз, бруцеллёз, сифилис, саркоидоз.
■Другие причины: неалкогольный стеатогепатит, гипервитаминоз А.
Время, необходимое для развития фиброза печени, в значительной степени зависит от этиологического фактора. Наиболее часто наблюдаемые формы фиброза и цирроза развиваются медленно: алкогольный цирроз печени
формируется за 10–12 лет злоупотребления алкоголем, вирусные циррозы печени формируются через 20–25 лет после инфицирования.
Наиболее быстрые темпы развития цирроза печени (несколько месяцев) отмечены у пациентов с билиарной обструкцией опухолевой этиологии и у новорожденных с атрезией жёлчевыводящих протоков.
ПРОФИЛАКТИКА
Профилактика цирроза печени включает своевременное выявление состояний, способных приводить к его развитию, и адекватную коррекцию обнаруженных нарушений.
■Гемохроматоз. Несколько исследований продемонстрировали экономическую эффективность популяционного скрининга на наследственный гемохроматоз. Во время скринига определяют железо в сыворотке крови, общую и свободную железосвязывающую способность сыворотки. Если эти показатели повышены, их определяют повторно и при достоверном повышении обследуют пациента на гемохроматоз.
■Скрининг на злоупотребление алкоголем: ограничение потребления алкоголя достоверно уменьшает вероятность развития цирроза печениB. Возможно применение CAGE-теста (Cut — резать, Angry — сердитый, Guilty
— виновность, Empty — пустой), включающего четыре вопроса.
1.Возникало ли у Вас ощущение того, что Вам следует сократить употребление спиртных напитков?
2.Возникало ли у Вас чувство раздражения, если кто-то из окружающих (друзья, родственники) говорил Вам о необходимости сократить употребление спиртных напитков?
3.Испытывали ли Вы когда-нибудь чувство вины, связанное с употреблением спиртных напитков?
4. Возникало ли у Вас желание принять спиртное на следующее утро после эпизода употребления алкоголя?
Чувствительность и специфичность составляют примерно 70%, основное достоинство — возможность тестирования при сборе анамнеза. Положительный ответ более чем на два вопроса позволяет заподозрить алкогольную зависимость, сопровождающуюся изменениями поведения и личности.
Из лабораторных признаков маркёрами злоупотребления алкоголем могут выступать преобладающее повышение активности АСТ по сравнению с
АЛТ, повышение Гамма-глютамилтранспептидаза ГГТП, Ig A, увеличение
среднего объёма эритроцитов. Все эти признаки обладают высокой специфичностью при относительно низкой чувствительности, за исключением активности ГГТП, повышение которой считают высокоспецифичным признаком как злоупотребления алкоголем, так и алкогольной зависимостиA.
■Скрининг на вирусы гепатита B и C: подробнее см. статью «Гепатиты вирусные острые и хронические». У индивидуумов с факторами риска хронических гепатитов необходимо провести исследование на вирусы гепатита В и C. Выживаемость больных с хроническими гепатитами, как
при наличии цирроза, так и без него, существенно выше при своевременной интерферонотерапииB.
■Скрининг при использовании гепатотоксичных препаратов, в первую очередь метотрексатаB и амиодаронаC, — определяют активность АЛТ и АСТ каждые 1–3 мес. Указанные препараты при длительном применении могут приводить к циррозу печени.
■Скрининг среди родственников больных с хроническим поражением печени. Обследуют родственников первой степени родства: определяют степень насыщения трансферрина и сывороточную концентрацию ферритина (выявление врождённого гемохроматозаB), сывороточную концентрацию церулоплазмина (диагностика болезни Вильсона–КоноваловаB), выявление дефицита α1-антитрипсина.
■Скрининг для выявления неалкогольной жировой болезни печени.
Факторы риска — сахарный диабет 2 типа, ожирение, гиперлипидемия, отношение активности АСТ/АЛТ выше 1,0; особенно существенно возрастает риск у пациентов старше 45 летB. Всем пациентам из группы риска необходимо провести УЗИ печени для выявления стеатоза.
Пациентов необходимо проинформировать о возможности развития цирроза печени.
СКРИНИНГ
