
- •Глава I
- •Глава II некоторые данные по хирургической анатомии правой подвздошной области и илеоцекального отдела кишечника
- •Сицину).
- •Глава III краткие сведения о физиологии червеобразного отростка
- •Глава IV
- •Классификация острого аппендицита по Напалкову-Шаферу
- •Классификация острого аппендицита
- •Глава V
- •Глава VI некоторые данные по патологической анатомии острого аппендицита
- •Гангренозный аппендицит
- •Прободной аппендицит
- •Результаты обычного гистологического исследования червеобразных отростков при остром аппендиците
- •Частота острого аппендицита
- •Сопоставление удельного веса мужчин и женщин среди заболевших острым аппендицитом и населения Ленинграда
- •Распространение отдельных форм острого аппендицита у мужчин и женщин
- •Глава VIII симптоматология, клиника и течение острого аппендицита значение анамнестических данных
- •Частота рвоты при остром аппендиците
- •Отправления кишечника при остром аппендиците (по нашим данным, в %)
- •(По нашим данным)
- •Температура тела в начальных фазах острого аппендицита до поступления больных в клинику
- •Оценка лабораторных данных
- •Количество лейкоцитов в крови больных острым аппендицитом до операции
- •Исследование больного и диагностическая ценность различных симптомов при остром аппендиците
- •Степень болезненности при пальпации
- •Напряжение брюшной стенки при различных формах острого аппендицита (по нашим данным, в %)
- •Болевые симптомы
- •Частота симптома Ровзинга при различных формах острого аппендицита (по нашим данным, в %)
- •Прочие симптомы
- •Прободной аппендицит
- •Ретроцекальньй аппендицит
- •Острый аппендицит при медиальном расположении отростка
- •Острый аппендицит при левостороннем расположении червеобразного отростка
- •Диагностика и дифференциальный диагноз острого аппендицита
- •Дифференциальная диагностика острого аппендицита и некоторых заболевании желчного пузыря
- •Дифференциальная диагностика острого аппендицита и острого панкреатита
- •Дифференциальная диагностика острого аппендицита и некоторых заболеваний кишечника
- •Распределение больных острым аппендицитом по характеру эксудата
- •Дифференциальная диагностика острого аппендицита и почечнокаменной болезни
- •Глава X лечение острого аппендицита
- •Распределение больных острым аппендицитом по характеру эксудата
- •Глава XI
- •Инфильтраты и гнойники илеоцекальной области
- •Абсцессы дугласова пространства
- •Частота абсцессов дугласова пространства по собственным и литературным данным
- •Осложнения со стороны органов дыхания
- •Осложнения со стороны мочевыделительнои системы
- •Внутрибрюшные кровотечения после аппендэктомий
- •Глава XIII
- •Локализация болей при остром аппендиците в старческом возрасте
- •Iлава sXiv
- •Глава I. Основные этапы развития хирургической тактики при остром
- •Глава IX. Диагностика и дифференциальный диагноз острого аппен-дицита. Проф. В, и. Колесо» 120
- •Глава X. Лечение острого аппендицита. Проф. В. И. Колесов и
- •Глава XI. Осложнения при остром аппендиците. Проф. Г. Я.Иоссет 177
- •Глава XII. Исходы: при остром аппендиците 218
- •Глава XIV. Острый аппендицит у беременных. Канд. Мед. Наук
Осложнения со стороны мочевыделительнои системы
У некоторых больных после операции удаления червеобразного отростка наблюдается затрудненное мочеиспускание, а иногда даже полная задержка мочи. Все эти расстройства носят нервнорефлекторный характер и возникают в силу ряда причин, Одни больные не могут мочиться в лежачем положении, другие — из-за болей в ране боятся напрягать брюшной пресс, у третьих — назначаемый после операции морфин может вызвать парез мускулатуры мочевого пузыря.
При нормальном течении послеоперационного периода больные сами могут помочиться через 8—12 часов после операции. Если задержка мочи длится сутки и больше, то такое состояние можно считать осложнением.
По нашим данным, задержка мочи наблюдалась у 6,1% больных. Из этого числа 64% больных не могли самостоятельно мочиться в течение первых суток, у остальных больных (36%) задержка была более длительной (до 5 суток).
Это осложнение встречается неодинаково часто при различных формах аппендицита. При простом аппендиците оно наблюдалось в 5,5%, при флегмонозном — в 6,4%, гангренозном и прободном — в 7,5%. У женщин задержка мочи встречается несколько чаще, чем у мужчин (в среднем 6,8% против 5,6).
При задержке мочи после операции рекомендуют не спешить с катетеризацией мочевого пузыря. Вначале надо положить грелку на область мочевого пузыря или промежность, переменить положение тела больного в кровати, разрешить на следующий день после операции сесть в кровати на судно, в которое налито немного горячей воды, или, если состояние больного позволяет, предложить встать около кровати. Этих простейших мер бывает часто достаточно, чтобы восстановить нормальное мочеиспускание.
Из лекарственных препаратов применяют внутрь стрептоцид с уротропином или внутривенно 5—10 мл 40% уротропина. Хорошо помогает прием внутрь liq. kalii acetici. В клинике А. Н. Бакулева рекомендуют для внутривенного вливания 5—10 мл 5% сернокислой магнезии.
В случае неэффективности перечисленных мероприятий следует прибегнуть к катетеризации, помня о необходимости соблюдения при этой манипуляции самой строгой асептики.
Достаточно прибегать к катетеризации 2 раза в сутки, одновременно давать внутрь салол, уротропин и т. п.
14* 211
После аппендэктомий встречаются редко воспалительные осложнения со стороны мочевыделительных органов в виде цистита, пиелита и нефрита. Мы зарегистрировали у 1 больного острый цистит, у 1 — острый пиелит и у 1 — пиелоуретеро-цистит (на 15000 операций).
В литературе имеются указания на возможность возникновения после аппендэктомий острого нефрита (М. А. Астров). У наших больных мы не видели такого осложнения.
В. Р. Брайцев на 362 операции по поводу острого аппендицита наблюдал нефрит 1 раз.
Больных нефритом следует передавать для лечения терапевтам.
ОСЛОЖНЕНИЯ СО СТОРОНЫ СОСУДИСТОЙ СИСТЕМЫ
Операция удаления червеобразного отростка относится к разряду легко переносимых. Однако для лиц пожилого возраста или отягощенных нарушениями сердечной деятельности аппенд-эктомия может явиться причиной серьезных осложнений, к числу которых относится тромбофлебит нижних конечностей, требующий консервативного лечения (строгий постельный режим, иммобилизация конечности гипсовой шиной, возвышенное положение конечности или поднятие ножного конца кровати, лечение пиявками или дикумарином).
Особого внмания заслуживает одна из форм гнойного тромбофлебита — пилефлебит, источником которого являются вены отростка. Тромбоз распространяется на портальную систему. Это одно из тягчайших осложнений острого аппендицита, дающих высокий процент летальных исходов.
По литературным данным, опубликованным до 1935 г., частота пилефлебитов колеблется от 0,15 до 1,33%. В 1948 г. Соро (Soro) на основании данных европейской литературы (с 1905 по 1935 г.) на 17000 случаев острого аппендицита установил среднюю частоту пилефлебитов в 0,4%. Более новых статистических данных в доступной нам литературе мы не нашли. Есть все основания считать, что тромбофлебит портальной системы после аппендэктомий за последнее время стал редкостью. Нами смерть от пилефлебита в последний раз отмечена в 1935 г.
До сих пор летальность при этом осложнении была настолько велика, что большинство хирургов склонно было считать прогноз при нем почти безнадежным.
Пути распространения инфекции при пилефлебите становятся ясными из рис. 42. Тромбофлебит, начавшись в венах отростка, переходит на v. ileocolica и дальше по верхней брыжеечной вене на v. portae и ее разветвления в печени, где на этой почве возникают множественные гнойники.
Такой путь распространения инфекции не является единственным. Возможен также отрыв инфицированных эмболов, занос их по системе воротной вены в печень и образование в ней абсцессов.
Наиболее частым возбудителем пилефлебита служат стрептококк и кишечная палочка. При тромбофлебите воротной вены на вскрытии в ее про
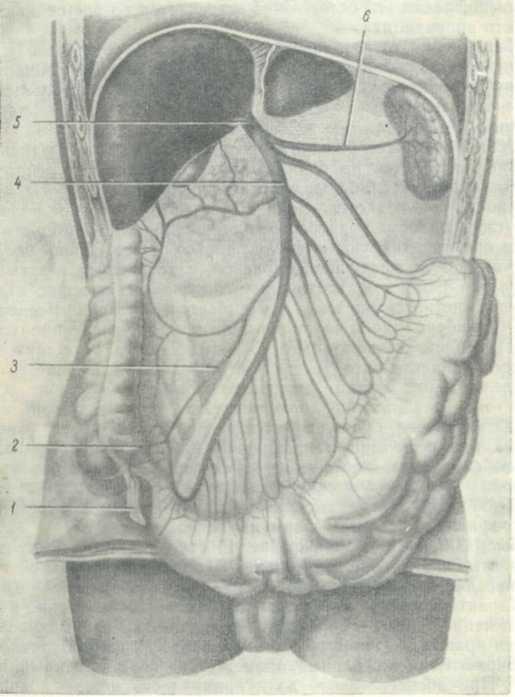
Рис. 42. Схема венозного оттока от червеобразного отростка.
1-proccssus vermiformis. 2-v. appendicularis; 3-v. iliocolica; 4-v. mesenterica, superior; 5—v. portae; 6—v. lienalis.
свете находят гнойно размягченные тромбы и интиму в состоянии некроза, грязно-зеленого цвета. Такая же картина имеется и в разветвлениях воротной вены в печени. Иногда на почве прогрессирующего тромбоза вен насту-гяет омертвение огромных участков печени (В. И. Колесов).
При поражении гнойным процессом печень увеличена в объеме, мягкой консистенции, пронизана множеством гнойников от 1 до 10 см в диаметре. Густой гной окрашен желчью, иногда он зловонный, содержит клочья омертвевшей ткани.
В большинстве случаев пилефлебит возникает после аппен-дэктомии, редко это осложнение встречается во время приступа острого аппендицита.
Пилефлебит то возникает бурно, через 2—3 дня после операции, и развязка наступает на 2—3-й неделе, то обнаруживается через несколько недель после операции и летальный исход наступает через 1—2 и больше месяцев от начала заболевания.
Общее состояние больного при пилефлебите всегда тяжелое. Больные жалуются на боли в животе, плохой сон, отсутствие аппетита, резкую слабость, иногда понос. Рвоты, тошноты, икоты обычно не наблюдается. Боли возникают в правой половине живота, в правом подреберье или подложечной области, изредка они иррадицруют в спину, правое плечо. Лицо бледное, осунувшееся, с желтушной окраской, с запавшими глазами.
Самым ранним и постоянным признаком пилефлебита, по мнению многих авторов (Д. А. Лембсрг, В. Ф. Войно-Ясенсцкий, А. В. Гринберг и др.), являются повторные потрясающие ознобы с повышением температуры до 39—40°. Температура снижается после проливного пота. Пульс частый, слабый; дыхание затрудненное. Живот мягкий, малоболезненный; иногда он вздут. Симптомы раздражения брюшины отсутствуют. Печень почти всегда увеличена, прощупывается под реберным краем, чувствительна при перкуссии и пальпации. Асцит является не .постоянным симптомом пилефлебита. Селезенка может быть увеличенной.
Лейкоцитоз всегда высокий (10000—30000) с выраженной нейтрофилией и сдвигом формулы влево.
Быстро нарастает малокровие. В моче встречаются желчные пигменты, иногда она нормальна. В правой плевральной полости нередко появляется выпот.
Характерно более или менее значительное увеличение размеров печени в связи с образованием абсцессов. Иногда увеличивается правая половина грудной клетки в ее нижнем отделе или расширяются межреберные промежутки (сочувственный плеврит). При абсцессе левой доли припухлость может появиться в подложечной области. Боль при этом обычно бывает выражена нерезко, носит характер тупой, распирающей, давящей боли, усиливающейся при глубоком вдохе. Ощупывание и постукивание в области печени вызывает усиление боли. Температура при абсцессах печени бывает постоянной или ремиттирующей.
Пробная пункция для диагностики гнойников печени из-за опасности кровотечения или прокола кишки в настоящее время не применяется.
Для распознавания абсцессов печени с успехом используется рентгенологический метод. При просвечивании определяется высокое стояние диафрагмы, ограничение ее подвижности, увеличение тени печени, сгущение ее тени на месте абсцесса, закрытие реберно-диафрагмального синуса.
Лечение больных пилефлебитом представляет очень трудную задачу.
Некоторые надежды на успех может дать только операция, идея которой заключается в перевязке вены на протяжении выше места тромбоза с целью воспрепятствовать распространению тромба в сторону печени.
Вильмс (Wilms) в 1909 г. предложил при пилефлебите перевязку вен в илеоцекальном углу, а Браун (Braun) в 1913 г. предложил более совершенную операцию — перевязку ствола v. ileocolica у места ее впадения в верхнюю брыжеечную вену. Мельхиор ссылается на 8 случаев, описанных в литературе, когда после операции Брауна наступило выздоровление {цит. по А. Д. Очкину).
При образовании гнойников в печени их следует упорно искать и последовательно вскрывать. При нарывах печени вблизи свободного края или ее нижней поверхности косой разрез в правом подреберье обеспечивает к ним хороший доступ; при задней локализации возможен трансдиафрагмальный путь через грудную полость или внеплевральный по А. В. Мельникову.
Для остановки кровотечения из печени пригодна гемостати-ческая губка и тампонада. Желательно оставление в полости абсцесса трубочки для последующего введения антибиотиков.
Из 32 больных Н. В. Подобедовой с гнойниками печени аппендикулярного происхождения оперированы только 14, из них 8 выздоровели. Все 18 неоперированных больных погибли.
Миликен и Срикер (Miliikcn and Sryker) приводят случай выздоровления больного с гнойным пилефлебитом и абсцессом печени, когда была 'Применена комбинированная терапия — хирургическое пособие, антимикробное и общее лечение (1951).
В настоящее время можно предполагать, что энергичное комбинированное лечение (оперативное пособие в сочетании с антибиотиками) может привести к улучшению исходов пилефле-битов.
Самым трагическим осложнением после операции удаления червеобразного отростка является эмболия легочной артерии, дающая громадную смертность. Если у больного, до того находившегося в хорошем состоянии, через несколько дней после операции, в момент приподнимания или поворачивания в кровати внезапно- наступает коллапс с еле ощутимым пульсом, резкая одышка, цианоз, то надо подумать о возможности эмболии легочной артерии.
Единственным шансом на спасение жизни при этом осложнении является немедленная торакотомия с попыткой произвести эмболэктомию легочной артерии. По данным мировой литературы, эта операция, несмотря на многочисленные попытки выполнить ее во многих странах, увенчалась успехом лишь в единичных случаях, вошедших в анналы хирургии.
Лучшими средствами профилактики тромбозов и эмболии после аппендэктомий является ранняя операция, соблюдение строгой асептики, бережное обращение с тканями при лапаро-томии, дыхательная гимнастика с первых дней после операции и раннее вставание в послеоперационном периоде.
