
ответы на некоторые вопросы / 2. болезни органов кровообращения / 35 ХСН
.docxНЕДОСТАТОЧНОСТЬ КРОВООБРАЩЕНИЯ. НК - состояние, при котором ССС не способна доставлять органам и тканям необходимое количество крови в покое или при предъявлении системе кровообращения повышенных требований. Основные причины: АГ, легочная гипертензия, повышенное/сниженное ОЦК, снижение урогвня оксигемоглобина, состояние с повышением МОК (тиреотоксикоз, анемия), болезни перикарда, врожденные и приобретенные пороки сердца, нарушения ритма и проводимости, кардиомиопатии, ИБС, инфильтративные и воспалительные поражения миокарда. Патогенез: снижение насосной ф-ции - снижение сердечного выброса - снижение МОК и АД - повышение активности симпато-адреналовой системы - вазоконстрикция почечных сосудов - ухудшение кровоснабжения почек - активизация ренин-ангиотензин-альдостероновой системы - повышение реабсорбции натрия - увеличение продукции АДГ - задержка жидкости - повышение ОЦК - увеличение венозного возврата к сердцу - увеличение диастолического наполнения левого желудочка - дилятация сердца - снижение сердечного выброса.
В РФ используются две классификации хронической СН, которые существенно дополняют друг друга. Одна из них, созданная Н.Д. Стражеско и В.Х. Василенко при участии Г.Ф. Ланга и утвержденная на ХII Всесоюзном съезде терапевтов (1935), основана на функционально-морфологических принципах оценки динамики клинических проявлений СН (таблица 48). Классификация приведена с современными дополнениями Н.М. Мухарлямова, Л.И. Ольбинской (2001).
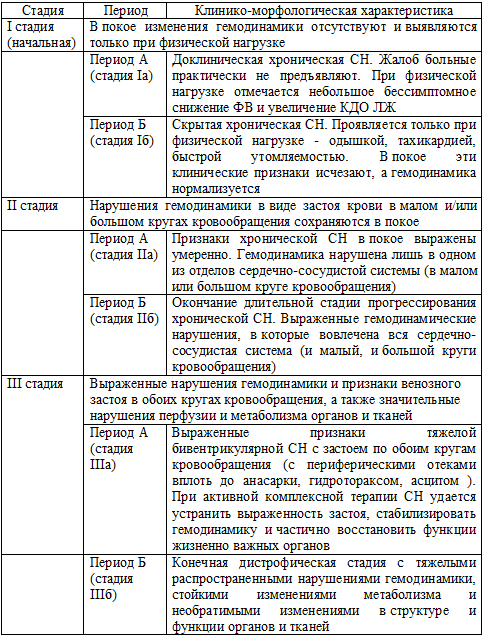
Таблица 48. Классификация ХСН
Классификация Н.Д. Стражеско и В.Х. Василенко удобна для характеристики тотальной хронической СН. Однако не может использоваться для оценки тяжести изолированной правожелудочковой недостаточности декомпенсированного легочного сердца. Функциональная классификация ХСН Нью-Йоркской кардиологической ассоциации (NYHA, 1994) основана на функциональном принципе оценки тяжести состояния больных ХСН без характеристики морфологических изменений и нарушений гемодинамики в большом или малом круге кровобращения. Она проста и удобна для применения в клинической практике и рекомендована к использованию Международным и Европейским обществами кардиологов. Согласно этой классификации, выделяют 4 функциональных класса (ФК) в зависимости от переносимости больными физической нагрузки (таблица 49).

Таблица 49. Нью-Йоркская классификация ХСН (NYHA, 1994)
Формулируя диагноз ХСН, целесообразно использовать обе классификации, существенно дополняющие друг друга. Следует указывать стадию хронической СН по Н.Д. Стражеско, В.Х. Василенко, а в скобках - функциональный класс СН по NYHA, отражающий функциональные возможности данного пациента. Обе классификации достаточно просты в работе, поскольку основаны на оценке клинических признаков СН. Стадии хронической СН по классификации Н.Д. Стражеско и В.Х. Василенко в известной степени соответствуют четырем функциональным классам по классификации NYHA: ХСН Iа стадии - I ФК по NYHA; ХСН Iб стадии - II ФК по NYHA; ХСН IIа стадии - III ФК по NYHA; ХСН IIб-III стадии - IV ФК по NYHA.
Клиника: тахикардия, одышка, цианоз, отеки, застойные хрипы в легких, увеличение печени, отропноэ, набухание вен шеи, кахексия. Диагностика: различные изменения в зависимости от основного заболевания. Рентген - увеличение р-ров сердца и магистральных сосудов, признаки застоя в легких. Эхо КГ - увеличение полости сердца, регургитация при относительной недостаточности, уменьшение УО, и/или снижение диастолической ф-ции желудочков. По фракции выброса - при ФВ больше 45% - отсутствует, 35-45% - легкая НК, 25-35% - средней тяжести, менее 25% - тяжелая.
Лечение ХСН. Целями лечения ХСН являются устранение или минимизация клинических симптомов ХСН — повышенной утомляемости, сердцебиения, одышки, отеков; защита органов-мишеней — сосудов, сердца, почек, головного мозга (по аналогии с терапией АГ), а также предупреждение развития гипотрофии поперечно-полосатой мускулатуры; улучшение качества жизни, увеличение продолжительности жизни уменьшение количества госпитализаций. Существуют немедикаментозные и медикаментозные методы лечения. Немедикаментозные методы Диета. Главный принцип — ограничение потребления соли и в меньшей степени — жидкости. При любой стадии ХСН больной должен принимать не менее 750 мл жидкости в сутки. Ограничения по употреблению соли для больных ХСН 1 ФК — менее 3 г в сут, для больных II—III ФК — 1,2—1,8 г в сут, для IV ФК — менее 1 г в сут. Физическая реабилитация. Варианты — ходьба или велотренажер по 20-30 мин в день до пяти раз в неделю с осуществлением самоконтроля самочувствия, пульса (эффективной считается нагрузка при достижении 75—80% от максимальной для пациента ЧСС). Медикаментозное лечение ХСН. Весь перечень лекарственных средств, применяемых для лечения ХСН, подразделяют на три группы: основная, дополнительная, вспомогательная. Основная группа препаратов полностью соответствует критериям «медицины доказательств» и рекомендована к применению во всех странах мира: ингибиторы АПФ, мочегонные средства, СГ, b-адреноблокаторы (дополнительно к иАПФ). Дополнительная группа, эффективность и безопасность которой доказана крупными исследованиями, однако требует уточнения (проведения мета-анализа): антагонисты альдостерона, антагонисты рецепторов к А-Н, БКК последнего поколения. Вспомогательные препараты: применение их диктуется определенными клиническими ситуациями. К ним относятся периферические вазодилататоры, антиаритмические средства, антиагреuанты, прямые антикоагулянты, негликозидные положительные инотропные средства, кортикостероиды, статины. Несмотря на большой выбор лекарственных средств в лечении больных недопустима полипрагмазия (неоправданное назначение большого количества групп препаратов). Ингибиторы АПФ. В России полностью доказана эффективность и безопасность в лечении ХСН следующих иАПФ: каптоприл, эналаприл, рамиприл, фозиноприл, трандолаприл. Назначение иАПФ показано всем больным ХСН, вне зависимости от стадии, функционального класса, этиологии и характера процесса. Неназначение иАПФ ведет к увеличению смертности больных с ХСН. Наиболее раннее назначение иАПФ, уже при I ФК ХСН, способно замедлить прогрессирование ХСН. Ингибиторы АПФ можно назначать больным с ХСН при уровне АДс выше 85 мм рт. ст. При исходно низком АД (85—100 мм рт. ст.) эффективность иАПФ сохраняется, поэтому их всегда и обязательно следует назначать, снижая стартовую дозу в два раза (для всех иАПФ). У пациентов с исходной гипотензией возможно кратковременное применение небольших доз стероидных гормонов — 10—15 мг/сут, однако, если исходное систолическое артериальное давление (АДс) менее 85 мм рт. ст., терапия иАПФ не показана. Антагонисты альдостерона (спиронолактон) успешно применяются в комплексной диуретической терапии тяжелой ХСН как калийсберегающий диуретик с середины 60-х гг. Мочегонные средства (диуретики). Основное показание для назначения мочегонных препаратов — клинические признаки и симптомы избыточной задержки жидкости в организме больного ХСН. Однако следует помнить о том, что диуретики обладают двумя негативными свойствами — гиперактивируют нейрогормоны ренин-ангиотензин-альдостероновой системы, а также вызывают электролитные нарушения. Принципы терапии диуретиками: — комбинируются с иАПФ, что позволяет снизить дозу мочегонных средств при одинаковом клиническом эффекте; — назначается слабейший из эффективных диуретиков с целью предотвращения развития зависимости пациента от мочегонных средств, а также для возможности иметь резерв по типу и дозе диуретика в период декомпенсации ХСН; — назначаются ежедневно в минимальной дозе с достижением положительного баланса жидкости по диурезу в фазу терапии декомпенсации ХСН 800—1000 мл, при поддерживающей терапии — 200 мл под контролем массы тела. Характеристика наиболее часто используемых диуретиков. В настоящее время в основном применяются две группы диуретиков — тиазидные и петлевые. Из группы тиазидных диуретиков предпочтение отдается гидрохлортиазиду, который назначается при умеренной ХСН (II—III ФК NYHA). В дозе до 25 мг в сут вызывает минимум побочных реакций, в дозе более 75 мг могут регистрироваться дисэлектролитные расстройства. Максимальный эффект — через 1 ч после приема, длительность действия — 12 ч. Рекомендован прием утром натощак. Один из наиболее мощных петлевых диуретиков — фуросемид, начальный эффект — через 15—30 мин, максимальный эффект — через 1-2 ч, продолжительность действия — 6 ч. Диуретический эффект сохраняется также при сниженной функции почек. Доза варьирует от степени выраженности симптомов ХСН — от 20 до 500 мг в сут. Рекомендован прием утром натощак. Алгоритм назначения диуретиков (в зависимости от тяжести ХСН) представляется следующим: IФК — не лечить мочегонными, II ФК (без застоя) — не лечить мочегонными, II ФК (застой) — тиазидные диуретики, только при их неэффективности можно назначать петлевые мочегонные, III ФК (декомпенсация) — петлевые (тиазидные) + антагонисты альдостерона, в дозах 100-300 мг/сут, III ФК (поддерживающее лечение) — тиазидные (петлевые) + спиронолактон (малые дозы) + ацетазоламид (по 0,25 х 3 раза/сут в течение 3—4 дней, раз в 2 нед), IV ФК — петлевые + тиазидные (иногда сочетание двух петлевых диуретиков фуросемида и урегита) + антагонисты альдостерона + ингибиторы карбоангидразы (ацетазоламид по 0,25 х 3 раза/сут в течение 3—4 дней, раз в 2 нед). Сердечные гликозиды. В настоящее время наиболее распространенный сердечный гликозид в России — дигоксин, единственный препарат из группы положительных инотропных средств, остающийся в широкой клинической практике при длительном лечении ХСН. Принципы лечения в настоящее время: назначение небольших доз СГ (дигоксин не более 0,25 мг в сут) и, что желательно, но проблематично в общероссийской практике - под контролем концентрации дигоксина в плазме крови (не более 1,2 нг/мл). При назначении дигоксина необходимо учитывать его фармакодинамику — концентрация в плазме экспоненциально увеличивается к восьмому дню от начала терапии, поэтому таким больным в идеале показано выполнение суточного мониторирования ЭКГ с целью контроля за нарушениями ритма. Мета-анализ исследований по дигоксину, проведенных по правилам доказательной медицины, показал, что гликозиды улучшают качество жизни (через уменьшение симптомов ХСН); снижается число госпитализаций, связанных с обострением ХСН; однако дигоксин не влияет на прогноз у больных. b-адреноблокаторы. В 1999 г. в США и странах Европы, а теперь и в России b-адреноблокаторы рекомендованы к использованию в качестве основных средств для лечения ХСН. Таким образом, был опровергнут постулат о невозможности назначения больным с ХСН препаратов, обладающих отрицательным инотропным действием. Доказана эффективность следующих препаратов: — карведилол — обладает, наряду b-блокирующей активностью, антипролиферативным и антиоксидантным свойствами; — бисопролол — наиболее избирательный в отношении b1-рецепторов селективный b-адреноблокатор; — метопролол (ретардная форма с медленным высвобождением) — селективный липофильный b-адреноблокатор. Золотой стандарт с начала 90-х годов по настоящее время — комбинация четырех препаратов: иАПФ + диуретик + гликозид + b-адреноблокатор.
