
- •Показания
- •Побочные действия
- •Показания
- •Побочные действия
- •Bismuthate tripotassium dicitrate (де-нол)
- •Побочные действия
- •Показания
- •Verapamil 0,04 по 1т 1 раз в день для лечения аг
- •Вопросы для подготовки к экзамену
- •2.Хроническая обструктивная болезнь легких: классификация, этиология, патогенез, биологические маркеры. Хронический бронхит, клиника, лечение, профилактика, втэ.
- •4.Хроническое и острое легочное сердце: классификация, этиология, патогенез, клиника компенсированного и декомпенсированного легочного сердца, диагностика, лечение.
- •6.Аортальные пороки сердца: этиология, патогенез нарушений гемодинамики, клиника, лечение.
- •Клиническая картина и диагностика
- •Жалобы и анамнез
- •Осмотр и физическое обследование
- •Лабораторные и инструментальные методы исследования
- •Дифференциальная диагностика
- •Немедикаментозное лечение
- •Медикаментозная терапия
- •10. Миокардиты. Классификация. Этиология, патогенез, клиника, диагностика, лечение, прогноз, втэ.
- •Этиология и патогенез
- •Патоморфология
- •Клиническая картина
- •Лабораторные и инструментальные методы исследования
- •Лечение
- •Прогноз и осложнения
- •12. Кардиомиопатии: классификация, этиология, патогенез, клиника различных вариантов, их диагностика. Лечение.
- •Классификация
- •13. Атеросклероз. Эпидемиология, патогенез. Классификация. Клинические формы, диагностика. Роль педиатра в профилактике атеросклероза. Лечение. Современные противолипидемические средства.
- •2. Результаты объективного обследования с целью:
- •3. Результаты инструментальных исследований:
- •4. Результаты лабораторных исследований.
- •15. Симптоматические артериальные гипертонии. Классификации. Особенности патогенеза. Принципы дифференциального диагноза, классификация, клиника, дифференцированная терапия.
- •16. Ишемическая болезнь сердца. Классификация. Стенокардия напряжения. Характеристика функциональных классов. Диагностика.
- •17. Ургентные нарушения ритма. Синдром Морганьи-Эдемса-Стокса, пароксизмальная тахикардия, мерцательная аритмия, неотложная терапия. Лечение. Втэ.
- •18. Хроническая систолическая и диастолическая сердечная недостаточность. Этиология, патогенез, классификация, клиника, диагностика. Лечение. Современная фармакотерапия хсн.
- •19. Перикардиты: классификация, этиология, особенности нарушения гемодинамики, клиника, диагностика, дифференциальная диагностика, лечение, исходы.
- •II. Этиологическое лечение.
- •VI. Лечение отечно-асцитического синдрома.
- •VII. Хирургическое лечение.
- •20.Хронический холецистит и холангит: этиология, клиника, диагностические критерии. Лечение в фазу обострения и ремиссии.
- •21.Хронические гепатиты: этиология, патогенез. Классификация. Особенности хронического лекарственно-индуцированного вирусного гепатита, основные клинико-лабораторные синдромы.
- •22. Острая печеночная недостаточность, неотложная терапия. Критерии активности процесса. Лечение, прогноз. Втэ
- •23. Алкогольная болезнь печени. Патогенез. Варианты. Особенности клиники течения. Диагностика. Осложнения. Лечение и профилактика.
- •24. Цирроз печени. Этиология. Морфологическая характеристика, основные клинико-
- •27. Функциональная неязвенная диспепсия, классификация, клиника, Диагностика, дифференциальная диагностика, лечение.
- •28. Хронические гастриты: классификация, клиника, диагностика. Дифференциальный диагноз с раком желудка, лечение в зависимости от формы и фазы заболевания. Немедикаментозные методы лечения. Втэ.
- •29. Язвенная болезнь желудка и двенадцатиперстной кишки
- •30. Неспецифический язвенный колит и болезнь Крона.
- •31. Синдром раздраженного кишечника.
- •32. Гломерулонефрит
- •33. Нефротический синдром: патогенез, диагностика, осложнения. Амилоидоз почек: классификация, клиника, течение, диагностика, лечение.
- •35. Хронический пиелонефрит, этиология, патогенез, клиника, диагностика (лабораторно-инструментальная), лечение, профилактика. Пиелонефрит и беременность.
- •36. Апластическая анемия: этиология, патогенез, классификация, клиника, диагностика и дифференциальная диагностика, принципы лечения. Показания к трансплантации костного мозга. Исходы.
- •Дифференциальная диагностика гемолитических анемий в зависимости от локализации гемолиза
- •38. Железодефицитные состояния: латентный дефицит и железодефицитная анемия. Эпидемиология, этиология, патогенез, клиника, диагностика, лечение и профилактика.
- •39. В12-дефицитые и фолиево-дефицитные анемии: классификация, этиология, патогенез, клиника, диагностика, терапевтическая тактика (терапия насыщения и поддержания).
- •41. Злокачественные неходжкинские лимфомы: классификация, морфологические варианты, клиника, лечение. Исходы. Показания к трансплантации костного мозга.
- •42. Острые лейкозы: этиология, патогенез, классификация, роль иммунофенотипирования в диагностике ол, клиника. Лечение лимфобластных и нелимфобластных лейкозов, осложнения, исходы, втэ.
- •44. Геморрагический васкулит Шенлейн-Геноха: этиология, патогенез, клинические проявления, диагностика, осложнения. Терапевтическая тактика, исходы, втэ.
- •45. Аутоиммунная тромбоцитопения: этиология, патогенез, клиника, диагностика, лечение. Терапевтическая тактика, исходы, диспансерное наблюдение.
- •47. Диффузный токсический зоб: этиология, патогенез, клиника, диагностические критерии, дифференциальный диагноз, лечение, профилактика, показание к оперативному лечению. Эндемический зоб.
- •48. Феохромоцитома. Классификация. Клиника, особенности синдрома артериальной гипертензии. Диагностика, осложнения.
- •49. Ожирение. Критерии, классификация. Клиника, осложнения, дифференциальный диагноз. Лечение, профилактика. Втэ.
- •50. Хроническая надпочечниковая недостаточность: этиология и патогенез. Классификация, осложнения, критерии диагноза, лечение, втэ.
- •I. Первичная хнн
- •II. Центральные формы нн.
- •51. Гипотиреоз: классификация, этиология, патогенез, клинические проявления, терапевтические маски критерии диагноза, дифференциальный диагноз, лечение, втэ.
- •52.Болезни гипофиза: акромегалия и болезнь Иценко-Кушинга: этиология, патогенез основных синдромов, клиника, диагностика, лечение, осложнения и исходы.
- •53.Синдром Иценко-Кушинга, диагностика. Гипопаратиреоз, диагностика, клиника.
- •54. Узелковый периартериит: этиология, патогенез, клинические проявления, диагностика, осложнения, особенности течения и лечения. Втэ, диспансеризация.
- •55. Ревматоидный артрит: этиология, патогенез, классификация, клинический вариант, диагностика, течение и лечение. Осложнения и исходы, втэ и диспансеризация.
- •56. Дерматомиозит: этиология, патогенез, классификация, основные клинические проявления,диагностика и дифференциальная диагностика, лечение, втэ, диспансеризация.
- •58. Системная склеродермия: этиология, патогенез, классификация, клиника, дифференциальный диагноз, лечение. Втэ
- •I. По течению: острое, подострое и хроническое.
- •II По степени активности.
- •1. Максимальная ( III степень ).
- •III. По стадиям
- •IV. Выделяют следующие основные клинические формы ссд:
- •4. Склеродермия без склеродермы.
- •V. Суставы и сухожилия.
- •VII. Поражения мышц.
- •1. Феномен Рейно.
- •2. Характерное поражение кожи.
- •3. Рубцы на кончиках пальцев или потеря вещества подушек пальцев.
- •9. Эндокринная патология.
- •59. Деформирующий остеоартроз. Критерии диагноза, причины, патогенез. Клиника, дифференциальный диагноз. Лечение, профилактика. Втэ.
- •60. Подагра. Этиология, патогенез, клиника, осложнения. Дифференциальный диагноз. Лечение, профилактика. Втэ.
- •64. Экзогенный аллергический и токсический альвеолиты, этиология, патогенез, классификация, клиника, диагностика, лечение, втэ.
- •65. Профессиональная бронхиальная астма, этиология, патогенетические варианты, классификация, клиника, диагностика, лечение, принципы втэ.
- •68. Техногенные микроэлементозы, классификация, основные клинические синдромы при микроэлементозах. Принципы диагностики и детоксикационной терапии.
- •69. Современный сатурнизм, этиология, патогенез, механизм воздействия свинца на порфириновый обмен. Клиника, диагностика, лечение. Втэ.
- •70. Хроническая интоксикация органическими растворителями ароматического ряда. Особенности поражения системы крови на современном этапе. Дифференциальный диагноз, лечение. Втэ.
- •72. Хроническая интоксикация органическими и неорганическими соединениями ртути, этиопатогенез, клиника, диагностика, лечение, втэ.
- •76. Вибрационная болезнь от воздействия общих вибраций, классификация, особенности поражения внутренних органов, принципы диагностики, терапия, втэ.
- •Объективное обследование
- •Лабораторные данные
- •80. Гипертонический криз, классификация, дифференциальная диагностика, неотложная терапия.
- •81. Острый коронарный синдром. Диагностика. Неотложная терапия.
- •83. Гиперкалиемия. Причины, диагностика, неотложная терапия.
- •84. Гипокалиемия: причины, диагностика, неотложная терапия.
- •85. Криз при феохромацитоме, особенности клиники, диагностики, неотложная терапия
- •86. Остановка сердца. Причины, клиника, неотложные мероприятия
- •87. Синдром Морганьи-Эдемса-Стокса, причины, клиника, неотложная помощь
- •88. Острая сосудистая недостаточность: шок и коллапс, диагностика, неотложная помощь
- •90. Тэла, причины, клиника, диагностика, неотложная терапия.
- •I) по локализации:
- •II) по объему поражения легочного русла:
- •III) по течению заболевания (н.А. Рзаев - 1970)
- •91. Расслаивающаяся аневризма аорты, диагностика, тактика терапевта.
- •92. Суправентрикулярная пароксизмальная тахикардия: диагностика, неотложная терапия.
- •93. Желудочковые формы нарушений ритма, клиника, диагностика, неотложная терапия.
- •94. Осложнения острого периода инфаркта миокарда, диагностика, неотложная терапия.
- •95. Осложнения подострого периода инфаркта миокарда, диагностика, неотложная терапия.
- •Вопрос 96. Синдром слабости синусового узла, варианты, диагностика, неотложные меропрятия.
- •Вопрос 97. Фибрилляция предсердий. Понятие. Причины, варианты, клинико-экг-критерии, диагностика, терапия.
- •Вопрос 98. Фибрилляция и трепетание желудочков, причины, диагностика, неотлож.Терапия.
- •Вопрос 99. Остановка дыхания (апноэ). Причины, неотложная помощь.
- •102. Инфекционно-токсический шок, диагностика, клиника, неотложная терапия.
- •103. Анафилактический шок. Причины, клиника, диагностика, неотложная помощь.
- •105. Отравление алкоголем и его суррогатами. Диагностика и неотложная терапия.
- •106. Отек легких, причины, клиника, неотложная помощь.
- •107. Астматический статус. Диагностика, неотложная терапия в зависимости от стадии.
- •108. Острая дыхательная недостаточность. Диагностика, неотложная терапия.
- •110. Легочное кровотечение и кровохарканье, причины, диагностика, неотложная терапия.
- •112.Аутоиммунный гемолитический криз, диагностика и неотложная терапия.
- •113.Гипогликемическая кома. Диагностика, неотложная помощь.
- •114.Гиперосмолярная кома. Диагностика, неотложная помощь.
- •2. Желательно – уровень лактата (частое сочетанное наличие лактат-ацидоза).
- •115. Кетоацидотическая кома. Диагностика, неотложная терапия, профилактика.
- •116. Неотложные состояния при гипертиреозе. Тиреотоксический криз, диагностика, терапевтическая тактика.
- •117. Гипотиреоидная кома. Причины, клиника, неотложная терапия.
- •118. Острая надпочечниковая недостаточность, причины, диагностика, неотложная терапия.
- •119. Желудочное кровотечение. Причины, клиника, диагностика, неотложная терапия, тактика терапевта.
- •120. Неукротимая рвота, неотложная терапия при хлоропривной азотемии.
- •121) Острая печеночная недостаточность. Диагностика, неотложная терапия.
- •122) Острые отравления хлорорганическими соединениями. Клиника, неотложная терапия.
- •123) Алкогольная кома, диагностика, неотложная терапия.
- •124) Отравления снотворными и транквилизаторами. Диагностика и неотложная терапия.
- •I стадия (лёгкое отравление).
- •II стадия (отравление средней тяжести).
- •III стадия (тяжёлое отравление).
- •125. Отравление сельскохозяйственными ядохимикатами. Неотложные состояния и неотложныя помощь. Принципы антидотной терапии.
- •126. Острые отравления кислотами и щелочами. Клиника, неотложная помощь.
- •127.Острая почечная недостаточность. Причины, патогенез, клиника, диагностика. Клиническая фармакология средств для неотложной терапии и показания к гемодиализу.
- •128. Физические лечебные факторы: естественные и искусственные.
- •129. Гальванизация: физическое действие, показания и противопоказания.
- •131. Диадинамические токи: физиологическое действие, показания и противопоказания.
- •132. Импульсные токи высокого напряжения и высокой частоты: физиологическое действие, показания и противопоказания.
- •133. Импульсные токи низкого напряжения и низкой частоты: физиологическое действие, показания и противопоказания.
- •134. Магнитотерапия: физиологическое действие, показания и противопоказания.
- •135. Индуктотермия: физиологическое действие, показания и противопоказания.
- •136. Электрическое поле ультравысокой частоты: физиологическое действие, показания и противопоказания.
- •140.Ультрафиолетовое излучение: физиологическое действие, показания и противопоказания.
- •141.Ультразвук: физиологическое действие, показания и противопоказания.
- •142.Гелио- и аэротерапия: физиологическое действие, показания и противопоказания.
- •143.Водо- и теплолечение: физиологическое действие, показания и противопоказания.
- •144.Основные курортные факторы. Общие показания и противопоказания к санаторно- курортному лечению.
- •145. Климатические курорты. Показания и противопоказания
- •146. Бальнеологические курорты: показания и противопоказания.
- •147. Грязелечение: показания и противопоказания.
- •149. Основные задачи и принципы медико-социальной экспертизы и реабилитации в клинике профессиональных болезней. Социально-правовое значение профессиональных болезней.
- •151. Кома: определение, причины развития, классификация, осложнения, расстройства жизненно важных функций и методы их поддержки на этапах медицинской эвакуации.
- •152. Основные принципы организации, диагностики и неотложной медицинской помощи при острых профессиональных интоксикациях.
- •153. Классификация сильнодействующих ядовитых веществ.
- •154. Поражения отравляющими веществами общеядовитого действия: пути воздействия на организм, клиника, диагностика, лечение на этапах медицинской эвакуации.
- •156. Профессиональные болезни как клиническая дисциплина: содержание, задачи, группировка по этиологическому принципу. Организационные принципы профпатологической службы.
- •157. Острая лучевая болезнь: этиология, патогенез, классификация.
- •158. Военно-полевая терапия: определение, задачи, этапы развития. Классификация и характеристика современной боевой терапевтической патологии.
- •159. Первичные повреждения сердца при механической травме: виды, клиника, лечение на этапах медицинской эвакуации.
- •160. Профессиональные бронхиты (пылевые, токсико-химические): этиология, патогенез, клиника, диагностика, медико-социальная экспертиза, профилактика.
- •162. Утопление и его разновидности: клиника, лечение на этапах медицинской эвакуации.
- •163. Вибрационная болезнь: условия развития, классификация, основные клинические синдромы, диагностика, медико-социальная экспертиза, профилактика.
- •165. Отравление продуктами горения: клиника, диагностика, лечение на этапах медицинской эвакуации.
- •166. Острая дыхательная недостаточность, причины возникновения, классификация, диагностика, неотложная помощь на этапах медицинской эвакуации.
- •167. Основные направления и принципы лечения острой лучевой болезни.
- •168. Первичные повреждения органов пищеварения при механической травме: виды, клиника, лечение на этапах медицинской эвакуации.
- •169. Принципы организации и проведения предварительных (при поступлении на работу) и периодических осмотров на производстве. Медицинское обслуживание рабочих промышленных предприятий.
- •170. Вторичная патология внутренних органов при механической травме.
- •171. Обморок, коллапс: причины развития, алгоритм диагностики, неотложная помощь.
- •172. Острая почечная недостаточность: причины развития, клиника, диагностика, неотложная помощь на этапах медицинской эвакуации.
- •173. Повреждения почек при механической травме: виды, клиника, неотложная помощь на этапах медицинской эвакуации.
- •174. Радиационные поражения: классификация, медико-тактическая характеристика, организация медицинской помощи.
- •175. Профессиональная бронхиальная астма: этиологические производственные факторы, клинические особенности, диагностика, медико-социальная экспертиза.
- •176. Общее охлаждение: причины, классификация, клиника, лечение на этапах медицинской эвакуации
- •177. Поражения отравляющими веществами удушающего действия: пути воздействия на организм, клиника, диагностика, лечение на этапах медицинской эвакуации
- •1.1. Классификация ов и тхв удушающего действия. Краткие физико-химические свойства удушающих ов.
- •1.3. Особенности развития клиники отравления тхв удушающего действия. Обоснование методов профилактики и лечения.
- •178. Хроническая интоксикация ароматическими углеводородами.
- •179. Отравления: классификация токсических веществ, особенности ингаляционных, пероральных и перкутанных отравлений, основные клинические синдромы и принципы лечения.
- •180. Поражения отравляющими веществами цитотоксического действия: пути воздействия на организм, клиника, диагностика, лечение на этапах медицинской эвакуации.
- •181. Профессиональные заболевания, связанные с физическим перенапряжением: клинические формы, диагностика, медико-социальная экспертиза.
- •183. Шок: классификация, причины развития, основы патогенеза, критерии оценки тяжести, объем и характер противошоковых мероприятий на этапах медицинской эвакуации.
- •Вопрос 184
- •185. Токсический отек легких: клиника, диагностика, лечение.
- •186. Первичные повреждения органов дыхания при механической травме: виды, клиника, лечение на этапах медицинской эвакуации.
- •187. Хроническая интоксикация ртутью: клиника, диагностика, лечение, медико-социальная экспертиза, профилактика.
- •189. Пневмокониозы: этиология, патогенез, классификация, клиника, диагностика, осложнения.
Вопрос 97. Фибрилляция предсердий. Понятие. Причины, варианты, клинико-экг-критерии, диагностика, терапия.
ФП — несогласованное возбуждение отдельных волокон предсердий с частотой 350–600 в минуту вследствие процесса microreentry, который сопровождается выпадением механической систолы предсердий и приводит к неправильному и, как правило, частому ритму желудочков.
КЛАССИФИКАЦИЯ
Согласно принятой в 2001 г. клинической классификации ACC/AHA/ESC выделяют:
•пароксизмальную ФП (длится не более 7 дней, спонтанно купируется);
•персистирующую (устойчивую) ФП (длится более 7 сут, может быть купирована только с помощью медикаментозной или электрической кардиоверсии);
•постоянную ФП, которая не поддаётся устранению.
Выделяют также впервые возникшую и рецидивирующую ФП. Если эпизоды ФП любой формы повторяются, такой вариант аритмии называется рецидивирующим.
ЭТИОЛОГИЯ
Выделяют преходящие причины ФП, которые не приводят к развитию устойчивых форм (гипокалиемия, анемия, ТЭЛА, открытые операции на сердце), и действующие длительно (встречаются чаще, ведут к развитию всех форм ФП):
•АГ (при наличии гипертрофии и диастолической дисфункции ЛЖ);
•ИБС (имеют значение снижение сократительной и диастолической функции ЛЖ, митральная регургитация; первый пароксизм ФП может быть проявлением ИМ);
•врождённые и приобретённые пороки сердца (особенно митральные; следует помнить о возможности активного ревмокардита);
•кардиомиопатии (в первую очередь ДКМП);
•амилоидоз (в том числе изолированное поражение предсердий в старческом возрасте);
•гемохроматоз (ФП сочетается с АВ-блокадами, желудочковыми аритмиями);
•мио- и перикардиты, в том числе хронические (ФП может быть единственным проявлением); в рамках диффузных болезней соединительной ткани;
•инфекционный эндокардит (в том числе с иммунокомплексным миокардитом);
•гипертиреоз, в том числе амиодарониндуцированный; гораздо реже — феохромоцитома;
•алкогольная миокардиодистрофия (в том числе без дилатации камер сердца);
•другие миокардиодистрофии: дисгормональная, лучевая, химиотерапевтическая и т.д.;
•пролапс митрального клапана (непосредственную роль играет митральная регургитация);
•хроническое лёгочное сердце;
•опухоль сердца (миксома, ангиосаркома и др.);
•«спортивное сердце»;
•синдром сонного апноэ (имеют значение вагусный рефлекс, лёгочная и системная гипертензия, гипоксия), ожирение (возрастание ИМТ на 1 единицу приводит к увеличению относительного риска ФП на 4%);
•синдром Вольфа–Паркинсона–Уайта (появление ФП — абс. показание к операции);
•синдром Бругада.
При отсутствии названных причин ФП расценивается как идиопатическая (частота около 10–30%). Эта форма распадается на различные патогенетические варианты:
•катехоламинзависимая ФП (несколько чаще страдают женщины, ФП возникает днём, при физической и эмоциональной нагрузке, после употребления чая, кофе, алкоголя; ей могут предшествовать учащённое сердцебиение, экстрасистолия; сопровождается потливостью, внутренней дрожью, подъёмом АД, похолоданием конечностей, тошнотой; может заканчиваться учащённым мочеиспусканием);
•вагусиндуцированная (чаще страдают мужчины среднего возраста, отмечена провоцирующая роль алкоголя, ФП возникает ночью на фоне брадикардии); нередки смешанные формы;
•генетические формы ФП (дефекты генов белков калиевых каналов, коннексина 40);
•ряд больных с идиопатической ФП не подпадает ни под одну из этих категорий.
ПАТОГЕНЕЗ
В основе ФП лежит процесс microreentry, возникающий при наличии критической мышечной массы и патологического субстрата (фиброз, воспаление, растяжение кардиомиоцитов), который сопровождается неоднородностью проведения импульса по предсердию; ФП приводит к дополнительному ремоделированию предсердий (изменения в экспрессии Са-каналов, межклеточных контактов, миолиз). Важным показателем готовности предсердия (преимущественно левого) к развитию и поддержанию ФП служит его величина (линейные размеры, объём). По мере формирования субстрата роль триггера (импульсации из устьев лёгочных вен, других зон) снижается. Отсутствие «предсердной добавки», тахикардия и аритмия ведут к снижению сердечного выброса, вторичной дилатации камер сердца, к тромбообразованию (преимущественно в ушке ЛП) с тромбоэмболиями в сосуды большого круга кровообращения, в том числе нормализационными (вскоре после трансформации ФП в синусовый ритм).
КЛИНИЧЕСКАЯ КАРТИНА
При пароксизмальной ФП больные жалуются на внезапные приступы учащённого неритмичного сердцебиения длительностью от нескольких минут до нескольких суток, одышку, боли в грудной клетке, головокружение, слабость, подъём или снижение АД, изредка —синкопе (вследствие выраженной тахи- или брадиаритмии либо паузы «на выходе» из приступа). Обстоятельства возникновения пароксизма позволяют отнести ФП к катехоламин- или вагусзависимому типу. Вагусными пробами ФП не купируется.
При постоянной или персистирующей форме ФП неритмичное сердцебиение возникает или усиливается при нагрузках, обычно сопровождается одышкой, может восприниматься как перебои в работе сердца. В покое больной может полностью утрачивать ощущение аритмии и считать ритм нормальным, что затрудняет определение давности последнего эпизода ФП. Ведущие синдромы в клинике:
•синдром сердечной недостаточности;
•тромбоэмболический синдром (может стать первым проявлением ФП).
ДИАГНОСТИКА
В анамнезе обращают внимание на случаи ФП и заболеваний сердца у родственников, нарушения в гинеколог. сфере, совпадение сроков появления ФП с периодом климакса, перенесённой инфекцией, на хронические заболевания ЛОР-органов, щитовидной железы, эрозивно-язвенные заболевания ЖКТ, аллергические реакции. Учитывают давность возникновения первого эпизода ФП, предшествовавшие и сопутствующие нарушения ритма и проводимости, длительность предшествовавших пароксизмов, их циркадный ритм, переносимость и способы их купирования, электроимпульсная терапия в анамнезе, поддерживающая антиаритмическая и урежающая ритм терапия, приём антикоагулянтов и антиагрегантов, геморрагические и тромбоэмболические осложнения.
При наличии на момент осмотра ФП её диагностируют с помощью пальпации пульса. Аускультация сердца позволяет точно определить ЧСС за минуту, выявить дефицит пульса (отражает гемодинамическую неэффективность ФП). Обращает на себя внимание меняющаяся громкость I тона. В периоды между пароксизмами ФП оценивают частоту синусового ритма, число экстрасистол. Показаны проведение общего анализа крови (Hb, лейкоциты, СОЭ), определение липидного спектра, маркёров воспаления, в том числе C-реактивного белка, сердечных тропонинов Т или I, антител к миокарду, кардиотропным вирусам, стрептококкам. Обязательно определение уровня гормонов щитовидной железы (тироксина) и тиреотропного гормона.
Во время пароксизма или при постоянной форме ФП диагноз ставят с помощью стандартной ЭКГ по сочетанию следующих признаков: •отсутствие зубцов Р;
•нерегулярный ритм желудочков (полностью различные между собой интервалы R–R);
•волны фибрилляции ff (лучше всего различимы в отведении V1, но видны не всегда). По величине периода (обратного частоте) выделяют волны ff малых (0,12–0,14 с), средних (0,15–0,17 с) и крупных периодов (0,18 с и более), по амплитуде: крупные (≥2 мм), средние и мелкие (<1 мм), которые чаще всего свидетельствуют о неревматической этиологии ФП или выраженном фиброзе предсердий (чем чаще волны ff, тем хуже они проводятся через АВ-соединение). Выделяют бради- (<60 в минуту), нормо- (60–80 в минуту) и тахисистолический (>80 в минуту) варианты ФП, кот. часто меняют друг друга.
ФП с выраженной, относительно ритмичной тахиаритмией (ЧСС 150–200 в минуту) характерна для алког. интоксикации, гипертиреоза, синдрома Вольфа–Паркинсона–Уайта.
При развитии на фоне ФП полной АВ-блокады (синдром Фредерика) волны ff сочетаются с правильным желудочковым ритмом. Для идентификации волн ff можно использовать чреспищеводную запись ЭКГ.
При подозрении на пароксизмальную ФП и при отсутствии ЭКГ, записанных во время приступа, проводят (до назначения антиаритмических средств) холтеровское мониторирование; ЭхоКГ (всем больным), чреспищеводную ЭхоКГ (исключение тромбоза предсердий), рентгенографию органов грудной клетки, спирографию, сцинтиграфию, нагрузочные тесты, КТ сердца (анатомия лёгочных вен), МРТ, КАГ (при наличии других симптомов ИБС), биопсию миокарда, сомнографию. Всем больным перед назначением антикоагулянтов/антиагрегантов проводят ФГДС.
ЛЕЧЕНИЕ
Во всех случаях, когда это возможно, следует стремиться к проведению этиотропного и патогенетического лечения.
Существуют две принципиальные стратегии в лечении ФП:
•стратегия контроля ритма: восстановление синусового ритма с последующей профилактикой рецидивов аритмии при помощи постоянной медикаментозной антиаритмической терапии или методов катетерной аблации;
•стратегия контроля ЧСС: сохранение ФП (отказ от восстановления синусового ритма) с достижением адекватного урежения ЧСС и постоянной полноценной антикоагулянтной терапией.
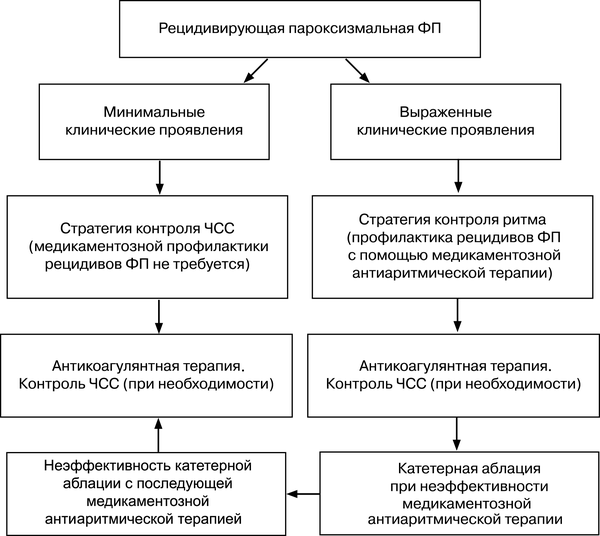
Рис. 18-3. Выбор тактики лечения при рецидивирующей пароксизмальной ФП

Рис. 18-4. Выбор тактики лечения при рецидивирующей персистирующей ФП
При постоянной форме ФП единственной оптимальной тактикой лечения является тактика контроля ЧСС. При всех формах ФП необходимо проведение профилактики тромбоэмболических осложнений.
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ
•впервые возникший пароксизм ФП;
•пароксизмальная форма ФП длительностью менее 48 ч, не поддающаяся медикаментозной кардиоверсии на догоспитальном этапе;
•пароксизмальная форма ФП длительностью менее 48 ч, сопровождающаяся выраженной тахисистолией желудочков (>150 в минуту), острыми расстройствами гемодинамики (артериальная гипотензия, сердечная астма, отёк лёгких) или выраженной коронарной недостаточностью (ангинозные боли, признаки ишемии миокарда на ЭКГ);
•пароксизмальная форма ФП длительностью более 48 ч и персистирующая форма ФП вне зависимости от ЧСС, наличия либо отсутствия признаков острой левожелудочковой и коронарной недостаточности. Цель госпитализации - решение вопроса о целесообразности восстановления синусового ритма и подготовка к нему;
•постоянная форма ФП, сопровождающаяся выраженной тахисистолией желудочков (>150 в минуту), острыми расстройствами гемодинамики (артериальная гипотензия, сердечная астма, отёк лёгких) или выраженной коронарной недостаточностью (ангинозные боли, признаки ишемии миокарда на ЭКГ). Цель - коррекция мед. терапии;
•наличие тромбоэмболических и геморрагических осложнений.
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
Медикаментозное лечение пароксизмальной формы ФП
Купирование пароксизма ФП. Выбор антиаритмического препарата зависит от характера основного заболевания, длительности существования ФП, наличия либо отсутствия признаков острой левожелудочковой и коронарной недостаточности. Для медикаментозной кардиоверсии могут использоваться либо антиаритмические препараты с доказанной эффективностью, относящиеся к I (флекаинид, пропафенон) или к III (дофетилид ибутилид, нибентан, амиодарон) классу, либо так называемые «менее эффективные или недостаточно изученные» антиаритмические препараты I класса (прокаинамин, хинидин). Нельзя использовать сердечные гликозидыи соталол.
Если пароксизм ФП длится менее 48 ч, то его купирование можно осуществлять без полноценной антикоагулянтной подготовки, однако оправдано введение либо нефракционированного гепарина 4000–5000 ЕД внутривенно, либо низкомолекулярных гепаринов (надропарина кальция 0,6 или эноксапарина натрия 0,4 п/к).
Если пароксизм ФП длится более 48 ч, то риск развития тромбоэмболических осложнений резко возрастает; в этом случае перед восстанавлением синусового ритма необходимо начать полноценную антикоагулянтную терапию (варфарин). При этом необходимо учитывать, что ФП может закончиться спонтанно (пароксизмальная форма) намного раньше, чем с помощью варфарина удастся достичь терапевтического значения МНО, равного 2,0–3,0. В таких случаях перед восстановлением синусового ритма наиболее целесообразно начинать одновременную терапию варфарином и НМГ (надропарин, эноксапарин в дозе 0,1 мг/кг каждые 12 ч).
Тяжёлые нарушения гемодинамики (шок, коллапс, стенокардия, отёк лёгких) во время пароксизма ФП требуют немедленного проведения электроимпульсной терапии. При непереносимости или многократной неэффективности (в анамнезе) антиаритмических препаратов купирование пароксизма также проводят с помощью электроимпульсной терапии.
•Прокаинамид(новокаинамид) вводят внутривенно струйно медленно в дозе 1000 мг в течение 8–10 мин (10 мл 10% раствора, разведённые до 20 мл изотоническим раствором хлорида натрия) или внутривенно капельно (при наличии тенденции к артериальной гипотензии, при первом введении) под постоянным контролем АД, ЧСС и ЭКГ. В момент восстановления синусового ритма введение препарата прекращают. В связи с возможностью снижения АД его нужно вводить в горизонтальном положении больного, имея рядом приготовленный шприц с 0,3–0,5 мл 1% раствора фенилэфрина (мезатона). Эффективность прокаинамида в отношении купирования пароксизмальной формы ФП в первые 30–60 мин после введения относительно невысока и составляет 40–50%. Повторное введение в дозе 500–1000 мг возможно только в условиях стационара.
Одним из редких, но потенциально опасных для жизни побочных эффектов применения прокаинамида м.б. трансформация ФП в трепетание предсердий с высоким коэффициентом проведения на желудочки сердца и развитием аритмогенного коллапса.
К побочным эффектам прокаинамида относят аритмогенное действие, желудочковые нарушения ритма вследствие удлиннения интервала Q–T; замедление атриовентрикулярной проводимости, внутрижелудочковой проводимости (возникают чаще в повреждённом миокарде, проявляются на ЭКГ уширением желудочковых комплексов и блокадами ножек пучка Гиса); артериальная гипотензия (вследствие снижения силы сердечных сокращений и вазодилатирующего действия); головокружение, слабость, нарушение сознания, депрессия, бред, галлюцинации; аллергические реакции.
Противопоказания к применению прокаинамида: артериальная гипотензия, кардиогенный шок, ХСН; синоатриальная и АВ-блокады II и III степени, внутрижелудочковые нарушения проводимости; удлинение интервала Q–Т и указания на эпизоды пируэтной тахикардии в анамнезе; выраженная почечная недостаточность; системная красная волчанка; повышенная чувствительность к препарату.
•Нибентан, отечественный антиаритмический препарат III класса, существует только в форме раствора. Вводят внутривенно капельно или струйно медленно в дозе 0,125 мг/кг (10–15 мг) под постоянным мониторным контролем ЭКГ, который проводят не менее 4–6 ч после окончания введения препарата и продлевают до 8 ч при возникновении желудочковых аритмий. При неэффективности первого введения нибентана возможно повторное введение препарата через 20 мин в той же дозе.
Эффективность нибентана в отношении купирования пароксизмальной формы ФП в первые 30–60 мин после введения составляет около 80%. Поскольку вероятно развитие таких серьёзных проаритмических эффектов, как полиморфная ЖТ типа «пируэт», применение нибентана возможно только в стац., в условиях блоков интенсивного наблюдения и отд. кардиореанимации.
•Амиодарон, если учитывать особенности его фармакодинамики, не может быть рекомендован как средство быстрого восстановления синусового ритма у больных с пароксизмальной формой ФП. Максимальный его эффект развивается через 2–6 ч.
С целью купирования пароксизмальной формы ФП амиодаронсначала вводят в виде болюса внутривенно из расчёта 5 мг/кг, а затем продолжают вводить капельно в дозе 50 мг/ч. При такой схеме введения амиодарона у 70–80% больных с пароксизмальной формой ФП в течение первых 8–12 ч восстанавливается синусовый ритм.
•Пропафенон (в/в введение 2 мг/кг в течение 5 мин, при необходимости — повторное введение половины исходной дозы через 6–8 ч). У ряда больных без серьёзных органических поражений сердца одномоментный приём 300–450 мг пропафенона внутрь может успешно применяться для самостоятельного купирования пароксизма ФП в амбулаторных условиях. Но прежде чем рекомендовать больному этот способ устранения ФП, эффективность и безопасность его должны быть неоднократно проверены в стационарных условиях.
•Хинидин 0,2 (пролонг. форма) по 1 таблетке один раз в 6–8 ч, в сумме не более 0,6 в сутки.
При синдр. предвозбуждения желудочков, при острых формах ИБС, тяж. поражении миокарда желудочков (гипертрофия ≥14 мм, ФВ <30%) медикаментозное купирование МА проводят с помощью амиодарона или прокаинамида.
Чреспищеводная стимуляция сердца для купирования ФП неэффективна.
После успешного купирования пароксизмальной формы ФП необходимо начать или скорригировать профилактическую антиаритмическую терапию.
После первого пароксизма ФП длительность медикаментозной терапии может составлять 1,5–2 мес, при рецидивирующих эпизодах ФП в большинстве случаев медикаментозная терапия должна быть постоянной.
Профилактическую антиаритмическую терапию при пароксизмальной ФП проводят во всех случаях, за исключением:
•редких (один раз в несколько месяцев или лет), хорошо переносимых приступов, которые легко купируются в пределах 2 сут;
•при неэффективности или непереносимости всех антиаритмических средств и их комбинаций;
•при наличии противопоказаний к приёму антиаритмических средств (СССУ с брадикардией менее 50 уд/мин, паузами более 3 с, увеличение P–Q до 0,24 с и более, АВ-блокада II степени 2-го типа или III степени) либо возникновении этих нарушений на фоне терапии; последней категории больных показана имплантация ЭКС с последующим назначением антиаритмических препаратов.
Из применяемых в России с целью профилактики рецидивов ФП антиаритмических средств наиболее эффективными считают препараты IA класса (хинидин, дизопирамид), IC класса (этацизин, этмозин, пропафенон, аллапинин) и III класса (амиодарон, соталол).
В качестве профилактической антиаритмической терапии при ФП применяют:
•хинидин 0,2 г (ретардная форма) по 1 таблетке 2–3 раза в сутки;
•дизопирамид 0,1 г по 1 таблетке 3–4 раза в сутки;
•пропафенон 0,15 г по 1 таблетке 3–4 раза в сутки или по 2 таблетки 3 раза
в сутки;
•этацизин0,05 г по 1/2–1 таблетке 3–4 раза в сутки;
•аллапинин 0,025 г по 1/2–1 таблетке 3–4 раза в сутки;
•соталол0,08–0,32 г в сутки (на 2 или 3 приёма);
•амиодаронв поддерживающей дозе 0,2–0,4 г в сутки.
При тенденции к брадикардии предпочтительно назнач. Преп. с холинолитическим (хинидин, дизопирамид) или симпатомиметическим (аллапинин) действием.
После первого в жизни приступа ФП в качестве профилактической антиаритмической терапии можно назначать β-адреноблокаторы или блокатор кальциевых каналов верапамил. Если эпизоды ФП продолжают возникать, переходят на антиаритмические средства IA, IC или III класса.
В целях безопасности после назначения нового антиаритмического препарата контроль ЭКГ в течение первых 10 дней проводят не реже одного раза в 3–5 дней. Наиболее важный показатель возможной аритмогенности — удлиннение интервала Q–Tc >450 мс или увеличение его более чем на 25% от первоначального значения.
При неэффективности антиаритмических препаратов и при сохраняющихся частых, плохо переносимых пароксизмах ФП следует рассматривать вопрос о проведении радиочастотной аблации. При отсутствии эффекта от радиочастотной катетерной аблации показано назначение урежающей ритм терапии (дигоксин0,125–0,25 мг/сут с β-блокатором) для уменьшения тахисистолии во время пароксизма в сочетании с антикоагулянтами/аспирином.
Восстановление синусового ритма при персистирующей форме ФП. К восстановлению синусового ритма следует стремиться, если можно рассчитывать на безопасность кардиоверсии и на достаточно длительное удержание синусового ритма. Дополнительными основаниями выбирать тактику контроля ритма служат молодой и ср. возраст больных, плохая переносимость аритмии, 1я попытка устранения аритмии.
Выбор тактики контроля ЧСС оправдан у лиц старше 65 лет, имеющих факторы риска инсульта, или транзиторная ишемическая атака в анамнезе, другие эпизоды тромбоэмболий в анамнезе, некорригированные клапанные пороки сердца (или срок менее 6 мес с момента проведения хирургической коррекции порока сердца), выраженные структурные изменения миокарда ЛЖ (фракция выброса <35–40%, кардиомегалия, постинфарктный кардиосклероз, хроническая аневризма), выраженное увеличение размеров ЛП (более 5,5–6,0 см), наличие признаков тромбоза в ЛП по данным чреспищеводной ЭхоКГ, сохраняющаяся активность ревматического процесса или миокардита иной этиологии, некорригированный тиреотоксикоз, ожирение тяжёлой степени, наличие в анамнезе СССУ, давность настоящего эпизода ФП более 3 лет, небольшой (менее 6 мес) срок сохранения синусового ритма после предыдущего устранения ФП (исключая случаи рецидивов ФП при чрезвычайных обстоятельствах или неадекватной терапии).

Если выбрана тактика контроля ритма, то перед проведением медикаментозной или электрической кардиоверсии необходимо провести 3–4-недельную полноценную антикоагулянтную подготовку (варфаринв стартовой дозе 5 мг/сут или аценокумарол в стартовой дозе 8–12 мг/сут в один приём или фениндион 60–120 мг/сут в 2–3 приёма), при которой уровень МНО находился бы в терапевтических пределах от 2,0 до 3,0, и только после этого предпринять попытку восстановления синусового ритма. Антикоагулянтную терапию с поддержанием адекватного уровня ПИ (40–50%) и МНО (2,0–3,0) не менее 3 нед. При отсутствии тромбоза в предсердиях кардиоверсия может проводиться сразу после достижения оптимальных ПИ и МНО; непосредственно перед процедурой дополнительно вводится гепарин с увеличением АЧТВ в 1,5–2 раза.После восстановления синусового ритма антикоагулянтную терапию (варфаринв дозе, поддерживающей МНО в пределах 2,0–3,0), продолжают как минимум 4 нед.
Помимо терапии варфарином, подготовка к кардиоверсии при персистирующей форме ФП включает назначение антиаритмического препарата. Чаще всего с этой целью используют амиодаронв дозе 0,6–0,8 г в сутки за 2 нед до кардиоверсии (не раньше чем доказано отсутствие тромбов в предсердиях и подобрана доза антикоагулянта). Следует помнить, чтоамиодаронусиливает действие варфарина.
При персистирующей форме ФП предпочтительным методом восстановления синусового ритма служит электрическая кардиоверсия. Её эффективность составляет 90–96%. Помимо этого, подготовка к устранению персистирующей формы ФП может включать использование панангина в дозе 6–8 т/сут (снижает порог дефибрилляции) за 7–10 дней до электрической кардиоверсии; препаратов, урежающих ЧСС, — β-адреноблокаторов или верапамила (отменяют за сутки до кардиоверсии), дигоксина (отменяется за 3–4 сут). Для медикаментозной кардиоверсии персистирующей формы ФП могут быть использованы нибентан 10–15 мг в/в струйно, который вводится на фоне плановой терапии амиодароном; эффект сравним с электроимпульсной терапией и наступает в пределах 2 ч; хинидин 0,4–0,6 в/сут; флекаинид 200–400 мг/сут, пропафенон 450–1200 мг/сут, которые назначают одновременно в качестве купирующих и профилактических антиаритмических препаратов. Купирующий эффект может наступить в течение нескольких суток (что требует мониторного наблюдения за больным) и существенно уступает эффекту электроимпульсной терапии.
Электроимпульсная терапия проводится в блоке интенсивной терапии. После премедикации 0,5–1,0 мл 0,1% р-ра атропина используют в/в наркоз (тиопентал натрия, гексенал, диазепам). Наилучшим является биполярный импульс дефибриллятора; синхронизация разряда с сердечным циклом проводится автоматически. При неэффективности трансторакальной электроимпульсной терапии (ожирение) и противопоказаниях к наркозу используют чреспищеводную или внутрисердечную (разряд 6–8 Дж, эффективность близка к 100%) электроимпульсную терапию. После электроимпульсной терапии:
•не менее недели больной находится в стационаре, в течение первых суток соблюдает палатный режим;
•проводится оценка возможного повреждающего действия разряда (ЭКГ, MB-КФК, сердечные тропонины Т или I, сцинтиграфия с 99Тs-Sn-пирофосфатом при подозрении на некроз миокарда);
•не менее 4 нед проводят терапию антикоагулянтами (дальнейшая тактика зависит от наличия факторов риска);
•продолжается терапия профилактическим антиаритмическим препаратом, начатая до кардиоверсии.
При возникновении наджелудочковой экстрасистолии на ранних сроках после электроимпульсной терапии её необходимо агрессивно подавлять (в/в капельно амиодарон300 мг на 5% р-ре глюкозы, увеличение дозы поддерживающего антиаритмического препарата, его замена). При возникновении раннего рецидива ФП (в срок до 6 мес) проводят попытки его купирования в первые 2 сут. При возникновении позднего рецидива (в срок от 6 мес до 5 лет) оправдано повторное восстановление синусового ритма; в срок после 5 лет эффект электроимпульсной терапии нестоек.
Урежающая ритм терапия при постоянной ФП. Более чем в 90% случаев ФП протекает с тахисистолией. Адекватной считают ЧСС 60–80 уд./мин в покое и 90–120 уд./мин при нагрузках; у больных с тяжёлой СН адекватной может быть более высокая ЧСС. Гемодинамика и качество жизни больных зависят также от вариабельности (разброса) желудочкового ритма.
К основным урежающим ритм при ФП препаратам относят сердечные гликозиды (дигоксинили целанид 0,125–0,5 мг/сут), антагонистыСа (верапамилилидилтиазем120–480 мг/сут) и β-адреноблокаторы (метопролол,атенолол25–200 мг/сут,бетаксолол10–30 мг/сут, небиволол,бисопролол2,5–10 мг/сут). Дополнительно могут быть использованысоталол40–160 мг/суткии амиодарон100–300 мг/сут.
Для контроля за урежающей ритм терапией при ФП используют:
•стандартную ЭКГ;
•холтеровское мониторирование (оценивают разброс и среднюю ЧСС, наличие пауз, периодов стойкой тахикардии, желудочковые нарушения ритма и др.);
•дополнительно — частотный и статистический анализ волн ff и ритма желудочков.
Для оценки толерантности к физической нагрузке у больных с постоянной формой ФП можно использовать только тест с 6-минутной ходьбой. При неэффективности урежающей ритм терапии возможно проведение радиочастотной аблации АВ-узла.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
Несмотря на рекомендации использовать радиочастотную аблацию уже на втором этапе терапии пароксизмальной ФП (как альтернативу назначению амиодарона), пока не существует подтверждающих это положение многоцентровых исследований с оценкой долгосрочных эффектов в прямом сравнении с медикаментозной терапией.
ДАЛЬНЕЙШЕЕ ВЕДЕНИЕ
При пароксизмальной ФП антиаритмическую терапию проводят не менее 1,5–2 мес после первого пароксизма ФП у больных без выраженного органического поражения сердца (с последующей постепенной отменой), в остальных случаях — неопределённо долго. При других формах ФП терапию проводят постоянно.
