
ТЕМА 10
.docТЕМА № 10: ДЕФОРМАЦИИ СТОПЫ.
Содержание занятия.
Продольное плоскостопие, составляет — 29,3% от всех деформаций. Это деформация стопы, при которой происходит уплощение продольного свода. Плоскостопие бывает врожденное и приобретенное.
Врожденное продольное плоскостопие встречается довольно редко, в основном с вальгусной деформацией стопы (плоско-вальгусная деформация), является следствием первичных внутриутробных пороков развития тканей эмбриона. Лечение проводится с первых дней жизни ребенка этапными гипсовыми повязками, ортопедической обувью.
Приобретенное продольное плоскостопие бывает травматическим, паралитическим и статическим.
Травматическое плоскостопие развивается вследствие переломов костей стопы и голеностопного сустава или повреждения мягких тканей, укрепляющих свод стопы.
Паралитическое плоскостопие развивается вследствие пареза или паралича мышц, поддерживающих свод стопы, вследствие перенесенного полиомиелита, спастического паралича, повреждений корешков спинного мозга и др.
Наиболее часто встречается статическое плоскостопие – 82,1%, развивающееся вследствие перегрузок. Перегрузка наступает при значительном увеличении массы тела, при тяжелой физической работе с переносом тяжести и длительным пребыванием на ногах, когда исчерпаны компенсаторные возможности организма. Но, в основном, зависит от состояния мышечно-связочно-костного аппарата.
В период интенсивного роста стоп, дифференциацией их формы и структуры может наступить диспропорция между энергией роста костей и пониженной вследствие наследственно-конституциальной предрасположенности или дисплазии сопротивляемостью соединительно-тканного аппарата.
Продольное плоскостопие по выраженности деформации подразделяется на три степени: I степень характеризуется утомляемостью ног и болью в икроножных мышцах после длительной ходьбы; при II степени, кроме болевого синдрома, возникают признаки деформации стопы; III степень характеризуется выраженным плоскостопием, деформацией стопы, расширением средней ее части и пронированием заднего отдела. При этом передний отдел отведен кнаружи и по отношению к заднему супинирован. При двухстороннем плоскостопии носки развернуты в стороны. Походка неуклюжая, бег затруднен. Нередко продольное плоскостопие сочетается с уплощением поперечного свода стопы, тогда образуется продольно-поперечное плоскостопие.
В диагностике этой патологии уделяется внимание ряду методов обследования больных.
Метод Фридланда. Подометрия с вычислением индекса, нормальные цифры которого 31—29, а уменьшение указывает на развитие плоскостопия. Плантография – получение отпечатков стоп, определение степени отклонения отпечатков свода стопы от продольной оси стопы, соединяющей третий межпальцевой промежуток с наиболее выступающей кзади точкой отпечатка стопы. Диагноз уточняется с помощью рентгенограмм стопы, выполняемых в двух проекциях обязательно с нагрузкой (в положении стоя). На профильной рентгенограмме проводятся две линии: одна от средней части нижней поверхности ладьевидной кости до точки опоры пяточного бугра, вторая – от той же точки до нижней поверхности головки 1 плюсневой кости. В норме получается угол, равный 120°, высота свода – 39-37 мм; при плоскостопии 1 ст. этот угол равен 140°, высота свода меньше 35 мм; при II ст. – 150-155°, высота свода равна 25 мм; при III ст. – 170°, высота свода меньше 17 мм.
Может быть использован метод Богданова – построение треугольника с вершинами: головка 1 плюсневой кости, пяточный бугор, вершина внутренней лодыжки. В норме угол у лодыжки 95°, угол у пяточной кости – 60°.
Лечение.
Начинается с профилактики плоскостопия у детей, которая заключается в дозированных физических упражнениях, в предотвращении чрезмерных перегрузок, в ношении рациональной обуви.
При плоскостопии I степени проводится консервативная терапия:
-
выработка правильной походки без сильного разведения носков при ходьбе;
-
ходьба и стояние на наружных краях стоп, устанавливаемых в положении супинации;
-
теплые и горячие ножные ванны с массажем стоп перед сном;
-
ходьба босиком по неровной поверхности, песку, скошенной траве;
-
ходьба на цыпочках;
-
катание круглого бруска (мяча) по полу стопами;
-
ношение индивидуально подобранных ортопедических стелек-супинаторов, подобранной обуви с высотой каблука 2-3 см.
-
массаж, водолечение, ЛФК, гипсовые повязки.
При плоскостопии III степени показано лечение, как и при менее выраженном плоскостопии, а также оперативное лечение, которое часто проводится после наложения ряда редрессирующих повязок на стопу.
Если еще возможно придание стопе правильного положения, применяют пересадку сухожилия длинной малоберцовой мышцы на внутренний край стопы к надкостнице, а дистальный конец ее подшивают к сухожилию короткой малоберцовой мышцы. Операция сочетается с тенотомией ахиллова сухожилия.
При костных изменениях, когда невозможна коррекция стопы, прибегают к операциям на костях стопы: клиновидной или серповидной резекции таранно-пяточного сустава, выбивания клина из ладьевидной кости. Операции сочетаются с пересадкой сухожилия длинной малоберцовой мышцы на внутренний край стопы.
ВАЛЬГУСНАЯ ДЕФОРМАЦИЯ I ПАЛЬЦА (HALUS VALGUS)
Отклонение I пальца кнаружи практически всегда сочетается с поперечным плоскостопием, основную причину которого связывают с врожденной слабостью подошвенного апоневроза и недостаточностью связочного аппарата стопы. При этом виде плоскостопия резко снижается давление веса тела на головку I плюсневой кости. Она поворачивается по продольной оси, при этом возрастает нагрузка на головки средних плюсневых костей. При поворачивании I плюсневой кости головка ее смещается кнутри, дистальные эпифизы плюсневых костей веерообразно расходятся, поперечный свод стопы уплощается и исчезает.
При этом основания I и V пальцев стопы расходятся, а дистальные отделы (ногтевые фаланги) сближаются.
В норме отклонение I пальца кнаружи от продольной оси I плюсневой кости возможно до 10°; отклонение на 15° считается I степенью патологии, на 20° – II ст., на 30° и более – III ст.
Клиника.
Основной симптом – боли в области головки 1 плюсневой кости, усиливающиеся от давления обуви и деформация стопы. Типично наличие бурсита в этом месте, часто сопровождающегося воспалением кожи. Для поперечного плоскостопия также характерно образование натоптышей на нижней поверхности стоп в области головок плюсневых костей.
Лечение.
Консервативное лечение при поперечном плоскостопии и отклонении I пальца кнаружи сводится к ношению ортопедической обуви различных конструкций, теплые ванны, массаж, физиотерапевтические процедуры для уменьшения болей.
Из большого числа (150) оперативных способов лечения наибольшее распространение получили следующие:
-
Удаление костно-хрящевых разрастаний по медиальному краю головки I плюсневой кости (по Шеде).
-
Резекция основания проксимальной фаланги I пальца (по Брандесу).
-
Остеотомия основания I плюсневой кости с введением костного клина для правильной установки этой кости.
-
Перемещение сухожилия длинного сгибателя I пальца медиально.
-
Образование подошвенной поперечной связки с применением лавсановой ленты или шелковых нитей (по Куслику).
-
В некоторых случаях выполняют комбинированные операции, используя вышеперечисленные методы:
а) операция Шеде, Брандеса, остеотомия основания I плюсневой кости с введением костного клина для правильной установки этой кости (рис. ХХ)
б) операция Шеде, Mc.Bride (отсечение сухожилий мышц отклоняющих 1 палец кнаружи и пересадке их на головку 1 плюсневой моста).
в) реконструкция переднего отдела стопы (операции Шеде, Брандеса, корригирующая остеотомия основания I плюсневой кости).
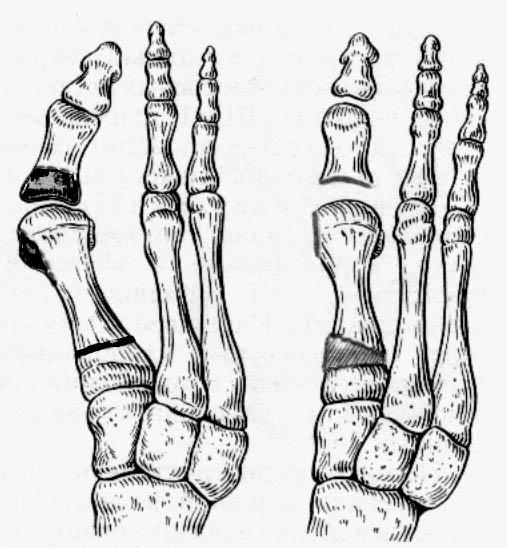
Рис.15. операция Шеде-Брандеса, корригирующая остеотомия основания
I плюсневой кости с внедрением клиновидного костного аутотрансплантата.
МОЛОТКООБРАЗНАЯ ДЕФОРМАЦИЯ ПАЛЬЦЕВ.
Составляет 9,9% от деформаций стоп.
Это стойкая сгибательно-разгибательная контрактура пальцев, развивающаяся на фоне деформации стопы при продольно-поперечном плоскостопии, при спастических и вялых параличах и др. заболеваниях. Возникает сухожильная и артрогенная разгибательная контрактура в плюснефаланговом сочленении и сгибательная – в межфаланговых суставах. Чаще деформируется II палец, но могут и другие или сразу несколько пальцев.
Клиника.
Деформированный палец выступает над соседними, сдавливается и трется обувью. На тыльной поверхности межфалангового сустава образуется болезненная мозоль.
Лечение.
Консервативное лечение при этой патологии проводится только тогда, когда операция противопоказана (возраст, общее состояние больного, диабет в декомпенсированной форме и. др.).
Оперативное лечение. Порочное положение пальцев исправляют чаще всего при помощи резекции наиболее выступающей головки проксимальной фаланги (операция Гомана) с последующим вытяжением пальца за ногтевую фалангу сроком на 3 недели. При запущенной форме с подвывихом в плюснефаланговом суставе дополнительно к операции Гомана показано рассечение суставной капсулы, а при полном вывихе – частичная резекция головки соответствующей плюсневой кости из подошвенного доступа и последующим вытяжением на 3 недели.
Резекция основания проксимальной фаланги молоткообразного пальца (операция Гохта) часто ведет к нестабильности в плюснефаланговом суставе, которая особенно выражена при удалении всей фаланги. В последнем случае палец становится «вялым» и может легко вывихиваться.
ПАРАЛИТИЧЕСКАЯ ПОЛАЯ СТОПА.
Клиника.
Основным признаком полой стопы является высокий продольный свод. Полая стопа может быть передней, когда в результате опускания головок плюсневых костей увеличивается кривизна свода в переднем отделе стопы, или задней, возникающей при опускании бугра пяточной кости.
Причины развития деформации: полиомиелит, миелодисплазия, спастические параличи, болезнь Фридрейха, сирингомиелия, амиотрофия Шарко-Мари и др.
Лечение.
В основном оперативное. Применяются шарнирно-дистракционные аппараты Илизарова, Волкова-Оганесяна.
При фиксированной полой стопе применяется клиновидная или серповидная резекция (по Куслику) среднего отдела стопы с образованием тройного артродеза.
ПАРАЛИТИЧЕСКАЯ ПЯТОЧНАЯ СТОПА.
Сущность деформации заключается в сгибании стопы по линии сустава Шопара с одновременным поворотом внутрь таранной и пяточной костей в голеностопном суставе и незначительным поворотом пяточной кости относительно таранной.
Причиной развития может быть полиомиелит, послеожоговые рубцы, миелодисплазия. Известны случаи врожденной пяточной стопы.
ПАРАЛИТИЧЕСКАЯ КОНСКАЯ СТОПА.
При этой деформации стопа находится в подошвенном сгибании, в результате чего весь упор при ходьбе приходится только на ее передний отдел. При осмотре обращает на себя внимание то обстоятельство, что имеющееся у больного укорочение конечности компенсировано крутым изгибом тыла стопы, которая составляет как бы продолжение голени.
Патологическая установка стопы является следствием поражения передних мышц голени, паралич которых приводит к превалированию сгибателей стопы над разгибателями. В связи с этим возникает типичная разгибательная контрактура голеностопного сустава. Ограничение тыльного сгибания в голеностопном суставе уже должно считаться признаком имеющейся конской стопы. Причины: полиомиелит, болезнь Литтля, воспалительные заболевания стопы – заднего ее отдела, укорочение конечности или пяточного сухожилия, рубцовые контрактуры.
Лечение.
В основном, оперативное (в зависимости от причины):
-
удлинение ахилла,
-
пересадка мышц антагонистов,
-
лавсанодез,
-
тенодез.
При неэффективности перечисленных способов – лечение методом Илизарова, артродез.
Контрольные вопросы.
-
Виды плоскостопий. Причины возникновения и профилактика
-
Консервативное и оперативное лечение каждого вида плоскостопия
-
Отклонение I пальца кнаружи – механизм развития, клиническая картина, консервативное лечение, виды операций
-
Молоткообразная деформация пальцев стоп – клиника, диагностика, принципы лечения
-
Пяточная стопа – причины возникновения, принципы лечения
-
Паралитическая полая стопа, причины возникновения, принципы лечения
