
Тема 18 Задачи
.pdf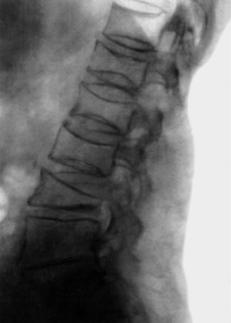
Комплект профессиональных задач с эталонами ответов по теме № 18 по дисциплине «поликлиническая терапия»
Задача № 1
Пациентка К., 60 лет, обратилась по поводу постоянных болей в спине (в поясничном отделе), которые усиливаются при движении (повороте туловища), смене положения тела, подъеме тяжестей. За последние несколько лет отмечает уменьшение роста.
Anamnesis morbi: Подобные боли начали беспокоить 2 года назад, затем интенсивность боли стала нарастать, «теперь не могу поднять ведро с картошкой, без боли не могу наклониться». Страдает бронхиальной астмой (длительно принимала преднизолон, затем была переведена на беклометазон – беклоджет; теопек, при приступах - сальбутамол в ингаляциях), хронический панкреатитом, гастритом (часто принимает альмагель), депрессией (в осеннеезимний период принимает коаксил). Три года назад прекратила прием оральных контрацептивов (принимала с перерывами в течение 7 лет).
Anamnesis vitae: Работает бухгалтером на предприятии. Не курит, алкоголь не употребляет. У матери в пожилом возрасте был перелом шейки бедра, страдает бронхиальной астмой, ГБ.
Status praesens communis: общее состояние удовлетворительное. Рост 157 см, вес 48 кг. Телосложение астеническое. Периферические лимфоузлы не увеличены. При перкуссии легких
– легочный звук с коробочным оттенком. Аускультативно в легких – дыхание везикулярное, ослаблено, хрипов нет. ЧДД – 18 в мин. Границы сердца в пределах нормы. Тоны сердца ритмичные, приглушены. АД – 130/85 мм рт.ст. Пульс – 70 уд/мин, ритмичный. При пальпации – живот безболезненный, мягкий. Печень не увеличена. Симптом поколачивания (-) с обеих сторон. Диурез, стул – без изменений. Периферические отеки – не выявляются.
Общий анализ крови: гемоглобин – 128 г/л,
эритроциты – 3,8 х 10¹²/ л, лейкоциты – 6,4 х 109/л, цв. пок. – 0,85, СОЭ – 10 мм/час.
Общий анализ мочи: с/желтая, реакция – кислая, удельный вес 1018, белок (-), лейкоциты - 5 в поле зрения, эритроциты (-).
Рентгенограмма поясничного отдела позвоночника
(боковая проекция) – прилагается.
Результаты денситометрии – люмбальный отдел Т-критерий – 3,7.
Вопросы:
1)Сформулируйте предварительный диагноз.
2)Опишите рентгенограмму поясничного отдела позвоночника
3)Назовите факторы риска заболевания. Какая наиболее вероятная причина ухудшения состояния у пациентки

4)Назовите диагностические критерии заболевания.
5)Стандарт обязательных и дополнительных методов исследования.
6)Назначьте лечение на догоспитальном этапе. Какие изменения необходимо внести в лечение
7)К какой группе диспансерного учета относится пациент
Ответы:
1). Диагноз: Постменопаузальный остеопороз без переломов с преимущественной потерей массы кости в позвонках (Т-критерии – 3,7). Бронхиальная астма, персистирующая, средней степени тяжести, гормонозависимая, ремиссия. Хронический гастрит, ремиссия. Хронический панкреатит, ремиссия.
2). На рентгенограмме поясничного отдела позвоночника в боковой проекции определяются компрессионные переломы первого, второго, четвертого поясничного позвонков.
3). Факторы риска остеопороза:
Немодифицируемые факторы |
Модифицируемые факторы |
|
|
Низкая минеральная плотность кости |
Низкая физическая активность |
Женский пол |
Курение |
Возраст старше 65 лет |
Недостаточное потребление кальция |
Белая (европеоидная)раса |
Дефицит витамина D |
Семейный анамнез остеопороза и/или переломов |
Склонность к падениям |
при низком уровне травмы у родственников |
Злоупотребление алкоголем |
(мать, отец, сестры) в возрасте 50 лет и старше |
Низкий индекс массы тела и/или |
Предшествующие переломы |
низкая масса тела |
Гипогонадизм у мужчин и женщин |
|
Ранняя (в том числе хирургическая) менопауза у |
|
женщин |
|
Прием глюкокортикоидов |
|
Длительная иммобилизация |
|
4). Диагностические критерии: переломы костей любой локализации (особенно, грудных и поясничных позвонков, дистального отдела лучевой кости, прокс. отдела бедренной кости). Переломы при минимальной травме (определяется как произошедший спонтанно или при падении с высоты не выше собственного роста человека, включая переломы, развившиеся при кашле, чиханье или резком движении) (например, при открытии форточки), а также ситуации, когда у пациента на рентгенограмме выявлен компрессионный перелом позвонка независимо от того, выявляются симптомы компрессии или нет. Снижение роста, ограничение движений в поясничном отделе, увеличение грудного кифоза («вдовий горб»), боль в позвоночнике, области таза и большеберцовых костях; рентгенография, денситометрия.
5). Обследование:
Рентгеновская абсорбциометрия (денситометрия) центрального скелета (позвоночника и проксимальных отделов бедренных костей) – Т- критерий.
2

Рентгенография позвоночника: двояковогнутая деформация или деформация тела позвонка по типу рыбьего — значительное уменьшение средней высоты и небольшое снижение или отсутствие снижения передней и задней высоты тела позвонка; + с-м «костной рамки» (у данной пациентки)
Лабораторное исследование:
Кмаркерам костного формирования относятся: остеокальцин, карбокси- и аминотерминальные пропептиды проколлагена I типа (PICP, PINP), общая щелочная фосфатаза (ALP) и ее костный изофермент (bALP).
Кмаркерам костной резорбции относятся: окси- и дезоксипиридинолины (PYR, DPYR), оксипролин (ОНРг), кальций в моче, N- и С-телопептиды молекул коллагена I типа (связанные поперечными сшивками (NTX, СТХ), в сыворотке крови и моче), тартратрезистентная кислая фосфатаза (TRACP) в плазме крови (активность остеокластов).
6). Лечение: отказ от вредных привычек (курение, алкоголь), нормализация массы тела, физические упражнения (утренняя гигиеническая гимнастика, ходьба, плавание), профилактика падений, по показаниям – ношение корсета, протекторов бедра.
Препараты, замедляющие костную резорбцию: бисфосфонаты (бонвива, фосамакс, акласта), средства, оказывающие многостороннее действие на костную ткань (кальций, витамин D и его активные метаболиты).
Примерная схема медикаментозной терапии: анальгетики, акласта, препараты кальция и витамина D (Кальций-Д3 никомед).
7). Группа диспансерного учета: 4.
Задача № 2
Пациент В., 64 лет: беспокоят боли в обоих тазобедренных суставах, наиболее выраженные при первых движениях после отдыха («встаю с криком»), в последнее время они усилились. Утром приходится «расхаживаться» примерно полчаса. Рассказывает, что «это остеохондроз, корешок ущемляется».
Anamnesis morbi: считает себя больным в течение 3 лет, когда стали болеть суставы. Страдает артериальной гипертензией. Из лекарственных средств принимает амлодипин 10 мг, при сильных болях в суставах – диклофенак 75 мг в/м.
Anamnesis vitae: курит. Работал грузчиком мебели. Два года на пенсии. Заболевания родителей не помнит. Брат страдает подагрой
Status praesens communis: общее состояние ближе к удовлетворительному. Кожные покровы обычной окраски, чистые. Периферические лимфоузлы не увеличены. ИМТ= 29,5. Перкуссия легких – над всей
поверхностью ясный легочный звук. Аускультативно – дыхание везикулярное, хрипов нет. ЧДД
3
– 16 в мин. Тоны сердца – приглушены, ритмичные. Границы сердца не изменены. ЧСС – 68 уд/мин. Пульс – 68 уд/мин, ритмичный, удовлетворительного наполнения и напряжения. АД - 130/80 мм рт.ст. При пальпации живот мягкий, безболезненный. Печень + 1 см от края реберной дуги. Селезенка не пальпируется. Симптом поколачивания в области почек (-) с обеих сторон. Стул, диурез – со слов не нарушен. Выявляется пастозность голеней.
С трудом встает со стула. Выявлено ограничение сгибания и внутренней ротации в тазобедренных суставах.
Общий анализ крови: эритроциты - 3,8*10 9/л, гемоглобин - 146 г/л, лейкоциты -
6,0*10¹²/ л, СОЭ - 10 мм/ч.
Рентгенограмма правого тазобедренного сустава: прилагается.
Вопросы:
1)Сформулируйте предварительный диагноз.
2)Опишите рентгенограмму правого тазобедренного сустава.
3)Назовите факторы риска заболевания.
4)Назовите диагностические критерии заболевания.
5)Стандарт обязательных и дополнительных методов исследования.
6)Назначьте лечение на догоспитальном этапе.
7)Назовите показания к госпитализации.
8)К какой группе диспансерного учета относится пациент
Ответы:
1). Предположительный диагноз: остеоартроз тазобедренных суставов, обострение, R-стадия
4.
2.) Суставная щель правого тазобедренного сустава резко неравномерно сужена, местами не прослеживается. Головка правой бедренной кости уплощена. Выраженный остеосклероз. Грубые остеофиты. Заключение: Остеоартроз правого тазобедренного сустава, R-стадия 4. Вероятно, асептический некроз головки правой бедренной кости. Рекомендовано МРТ правого тазобедренного сустава.
3). Факторы риска: травмы суставов, избыточная масса тела, пожилой возраст, операции на суставах, переохлаждения, наследственные нарушения и мутации коллагена II типа, снижение секреции эстрогенов; как исход дегенеративно-некротического процесса (асептический некроз головки бедренной кости, рассекающий остеохондрит, как исход воспалительного процесса (гнойное воспаление сустава, ревматоидный артрит, артрит при СКВ, при туберкулёзе); нейродистрофические проявления патологического процесса в пояснично-крестцовом (синдром пояснично-подвздошной мышцы), или в шейном отделе позвоночника (плече-лопаточный периартрит).
4). Диагностические критерии поражения т/б суставов:
Клинические критерии |
Клинические, лабораторные, |
|
рентгенологические критерии |
|
|
1. Боль |
1. Боль |
И |
и не менее 2 из 3 критериев |
|
|
4
2а. Внутренняя ротация < 15° |
2а. СОЭ <20 мм/ч |
2б. СОЭ <15 мм/ч (или сгибание в |
2б. Остеофиты |
тазобедренном суставе > 115°) |
|
Или |
2в. Сужение суставной щели |
3а. Внутренняя ротация <15° |
|
3б. Утренняя скованность <60 мин |
|
3в. Возраст >50 лет |
|
3г. Боль при внутренней ротации |
|
Чувствительность 86% |
Чувствительность 89% |
Специфичность 75% |
Специфичность 91 % |
|
|
5). Обследование: ОАК (нормальная СОЭ, нормальное кол-во лейкоцитов), ОАМ, б/х (креатинин, трансаминазы). Рентгенография тазобедренных суставов. Дополнительно: исследование синовиальной жидкости.
6). Тактика ведения данного пациента: амбулаторно. Лечение: показано назначение НПВС (кроме индометацина), при выраженном болевом синдроме – трамадол; хондропротекторов (хондроитин сульфат, глюкозамин сульфат – артра, терафлекс, структум, хондроксид). Физические упражнения лежа, направленные на увеличение объема движений; ходьба, плавание. Необходима консультация ортопеда для решения вопроса об эндопротезировании тазобедренных суставов.
7). Показание к госпитализации: выраженный болевой синдром или необходимость хирургического вмешательства.
8). Группа диспансерного учета: 4 или 5.
Задача № 3
Пациентка М., 60 лет предъявляет жалобы на постоянное сердцебиение, повышенную раздражительность, потливость, дрожь в руках, похудание.
Anamnesis morbi: считает себя больным в течение 3 месяцев, когда стали беспокоить вышеперечисленные жалобы. Похудела за 3 месяца на 12 кг. Из-за большой занятости на работе к врачу не обращалась.
Status praesens communis: несколько суетлива, речь быстрая. Кожа влажная, горячая, тремор пальцев рук. ИМТ = 21. Щитовидная железа III степени (по Николаеву), бугристая. Глаза блестящие, «хрустальные». Аускультативно в легких – дыхание везикулярное, хрипов нет. ЧДД – 16 в мин. Границы сердца в пределах нормы. Тоны сердца усилены, в положении лёжа на верхушке выслушивается систолический шум, в положении стоя – шум не определяется, ЧСС - 150 в мин., мерцательная аритмия. АД = 150/70 мм рт.ст. При пальпации
– живот безболезненный, мягкий. Печень не увеличена. Диурез, стул – без изменений. Периферические отеки – выявляется пастозность стоп.
Вопросы:
1.Поставьте предварительный диагно.
2.Какие методы исследования требуются для уточнения диагноза.
5
Ответы:
1).Диагноз: Диффузный токсический зоб III cт., тиреотоксикоз тяжёлой степени, токсическая миокардиодистрофия, мерцательная аритмия.
2). Гормональный профиль, антитела к ТПО, УЗИ щ/железы, ЭХО-КГ.
Задача № 4
Пациент К., 65 лет предъявляет жалобы на слабость, двоение в глаза, нечеткость зрения при чтении, трудность при глотании твердой пищи. Температура тела не повышалась.
Anamnesis morbi: за три дня до появления данной симптоматики принимал в пищу вяленую рыбу. Перенес острое нарушение мозгового кровообращения 6 месяцев назад.
Status praesens communis: общее состояние средней степени тяжести. Двусторонний птоз, мидриаз, слабость в верхних конечностях, «шаткая» походка. Симметричность мышц лица, проксимальных и дистальных отделов верхних и нижних конечностей – сохранена. Чувствительность - сохранена. Мышечная сила в верхних конечностях снижена. Патологических рефлексов нет. Менингеальные симптомы отрицательные.
ЧДД 26 в минуту. В легких при аускультации - хрипов нет, дыхание везикулярное, ослаблено. АД 140/85 мм рт.ст., чсс 74 уд./мин. Тоны сердца ритмичные, звучные, Язык сухой. Живот мягкий, безболезненный. Мочеиспускание свободное, безболезненное.
Вопросы:
1.Поставьте предварительный диагноз.
2.Какие методы исследования наиболее информативны для уточнения диагноза.
3.Назначьте лечение больному/
Ответы:
1). Ботулизм.
2). Проведение реакций на выявление ботулотоксина ( серологические тесты, биопроба на белых мышах); МРТ (исключение острого нарушения мозгового кровообращения)
3). Введение ботулинической сыворотки.
Задача № 5
Пациент К., 68 лет. Обратился с жалобами на ноющие боли в области сердца, длительностью около 20-30 мин, возникающие без связи с физической нагрузкой, в ночное время. При более подробном расспросе рассказывает, что иногда приходится вставать ночью и «что-нибудь съесть», тогда боли проходят. Прочитал в журнале «Здоровье» статью о стенокардии Принцметалла и очень испугался, поэтому обратился к врачу.
Anamnesis morbi: Боли появились в течение последних 2 недель. До этого лечился по поводу пояснично-крестцового радикулита, получал инъекции диклофенака (№5), принимал индометацин до 4 таблеток в день.
Anamnesis vitae: Не курит, алкоголь не употребляет. В анамнезе - ГБ (АД повышается до 170/100 мм рт. ст.), варикозное расширение вен нижних конечностей. Постоянно принимает конкор 5 мг и аспирин (1/4 таб).
6
Status praesens communis: общее состояние удовлетворительное. Окружность талии 112 см. ИМТ= 28,4. При перкуссии легких – ясный легочный звук. Аускультативно в легких – дыхание везикулярное, хрипов нет. ЧДД – 16 в мин. Границы сердца в пределах нормы. Тоны сердца ритмичные, приглушены. АД – 135/80 мм рт.ст. Пульс – 70 уд в мин, ритмичный. При пальпации – живот болезненный в эпигастрии, мягкий. Печень не увеличена. Диурез, стул – без изменений. Периферические отеки – выявляется пастозность стоп.
Общий анализ крови: гемоглобин – 110 г/л, эритроциты.– 4,0 х10¹²/л, цв. пок. – 0,8, гематокрит – 36% (ж- 36-42%, м- 40-48%), МСН (ср. сод-е Hb в 1 эритр.) – 27 пкг (N-27-35), МСНС (ср. сод-е Hb в эритроцитах) – 29 г (N-31-36 г), тромбоциты. - 340,0 •109/л, лейкоциты.– 7,4 х 10 9/л, нейтрофилы: палочкоядерные – 5%, сегментоядерные – 57%, эозинофилы – 1%, базофилы – 0%, лимфоциты – 33%, моноциты – 4%; СОЭ – 10 мм/час. В мазке крови: умеренная гипохромия эритроцитов, микроцитоз.
Общий анализ мочи: с/желтая, реакция – кислая, удельный вес 1015, белок (-), лейкоциты - 2 в п/з, эритроциты (-).
Биохимический анализ крови: общ. белок – 75 г/л, глюкоза – 5,2 ммоль/л, холестерин – 6,2 ммоль/л, β-липопротеиды – 5,6 ммоль/л, , АлАТ – 148 нмоль/л, АсАт – 92 нмоль/л, мочевина
– 6,1 ммоль/л, креатинин – 0,07 ммоль/л.
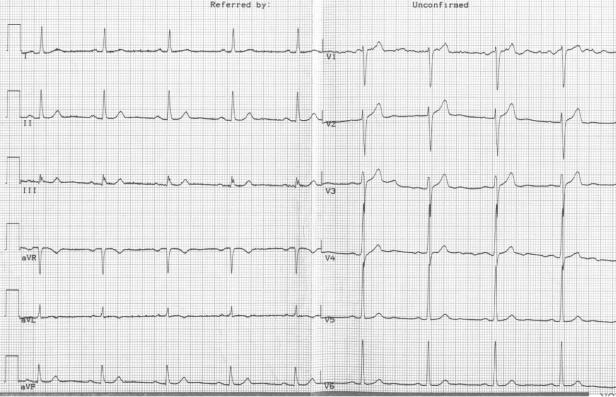
ЭКГ – прилагается (скорость 50 мм/сек)
ФГДС – язвенный дефект в слизистой оболочке 4*5 и 5*7 мм со следами фибрина.
Вопросы:
1)Сформулируйте предварительный диагноз.
2)Расшифруйте ЭКГ.
3)Назовите факторы риска заболевания.
7
4)Назовите диагностические критерии заболевания.
5)Стандарт обязательных и дополнительных методов исследования.
6)Назначьте лечение на догоспитальном этапе.
7)Назовите показания к госпитализации.
8)К какой группе диспансерного учета относится пациент.
Ответы:
1). Язвенная болезнь 12-перстной кишки (НПВП-индуцированная), обострение, вероятно осложненная кровотечением. Хроническая железодефицитная анемия вследствие язвы ДПК, легкой степени тяжести, обострение. ГБ II стадии, риск 3.
2). Ритм синусовый, частота сердечных сокращений 60 в 1 минуту. ЭОС – не отклонена. Гипертрофия миокарда левого желудочка.
3). Факторы риска язвы: наличие Helicobacter pylori, приём НПВП (в данном случае индометацин, диклофенак, аспирин), стрессовый фактор, наличие вредных привычек (курение, алкоголь), наличие язвенной болезни у близких родственников.
ФР формирования язвы на фоне приема НПВП: возраст старше 65 лет, наличие в анамнезе язвенной болезни и ее осложнений, прием высоких доз НПВП, одновременный прием ГКС, наличие ИБС в анамнезе, одновременный прием антикоагулянтов.
4). Диагностические критерии: «голодные» (ночные) боли ноющего характера, возникающие через 3-4 часа после еды и ночью в эпигастрии с иррадиацией в поясничный отдел позвоночника, отрыжку кислым, изжогу, периодически тошноту и рвоту, вредные привычки, при пальпации живота – болезненность в пилородуоденальной зоне (эпигастрий справа от срединной линии). При НПВП-гастропатиях часто течение бессимптомное.
5).Обязательные и дополнительные методы исследования:
Обязательно: ОАК, ОАМ, б/х (общий белок, альбумин, холестерин, глюкоза, амилаза, сывороточное железо), кал на скрытую кровь, группа крови и резус-фактор, фракционное исследование желудочной секреции; ЭГДС с биопсией (4-6 биоптатов, цитологическое и гистологическим исследование), УЗИ печени, поджелудочной железы, ж/пузыря.
Дополнительно: диагностика Н.р. (уреазный тест, дыхательный тест, морфологический метод), внутрижелудочная pH-метрия, эндоскопическая ультрасонография, рентгенологическое исследование желудка, КТ.
6). Отменить все НПВП. Диета, ингибиторы протонной помпы (омепрозол - омез, гастрозол - 20 мг 2 р/сут, рабепразол - париет по 20мг 2 р/день) или Н2-блокаторы (ранитидин 150мг 2р в день, фамотидин – квамател по 20 мг 2 р/сут). При наличии Н.р.: + 2 антибиотика (амоксициллин по 1000мг 2р в день + кларитромицин 500мг 2р в день) в течение 10-14 дней. Антациды: маалокс (по 15 мл 3-4 р/сут через 1-1,5 час после еды), алмагель, фосфалюгель. Показана госпитализация. В последующем после рубцевания язвы назначение вместо аспирина клопидогреля.
7). Показания к госпитализации: язвенная болезнь с клинической картиной выраженного обострения: сильный болевой синдром, рвота; обнаружение изъязвлений в желудке, требующих дифференциального диагноза между доброкачественными язвами и раком; признаки
8
желудочно-кишечного кровотечения, перфорации и пенетрации; язвенная болезнь с наличием осложнений в анамнезе; язвенная болезнь с сопутствующими заболеваниями.
8). Группа диспансерного учета: 4.
9
