
- •Перитонит и внутрибрюшное давление
- •Список сокращений
- •Определение и классификация Определение
- •Фильтрационный градиент (фг)
- •Нормальные и патологические величины внутрибрюшного давления
- •Эпидемиология
- •Измерение внутрибрюшного давления
- •Патогенез и клинико-диагностические критерии интраабдоминальной гипертензии при перитоните
- •Влияние иаг на систему кровообращения
- •Влияние иаг на систему дыхания
- •Влияние иаг на органы брюшной полости
- •Влияние интраабдоминальной гипертензии на состояние гомеостаза
- •Гемодинамические нарушения у больных с интраабдоминальной гипертензией и динамической кишечной непроходимостью дкн) при распространенном перитоните
- •Коррекция внутрибрюшного давления в комплексном лечении распространенного перитонита
- •Интегральные системы оценки тяжести состояния, перитонеальные индексы и прогнозирование исхода при перитоните
- •Перитонеальные индексы и прогнозирование
- •Коррекция внутрибрюшного давления в комплексном лечении распространенного перитонита
- •Преимущества и недостатки устройств при
- •I. В этой ситуации у больной может быть:
- •III. В данной ситуации во время первичной операции объем хирургического вмешательства исключает:
- •I. В этой ситуации у больного может быть:
- •IV. Если будете оперировать, то как закончите операцию?.....
- •I. В этой ситуации у пострадавшего может быть:
- •II. В данной ситуации для уточнения диагноза состояния необходимо:
- •IV. Если будете оперировать, то как закончите операцию?.....
- •I. В этой ситуации у больного может быть:
- •II. В данной ситуации для уточнения диагноза состояния необходимо:
- •IV. Если будете оперировать, то как закончите операцию?.....
- •I. В этой ситуации у больного может быть:
- •II. В данной ситуации для уточнения диагноза состояния необходимо:
- •IV. Если будете оперировать, то как закончите операцию?.....
- •I. В этой ситуации у больного может быть:
- •II. В данной ситуации для уточнения диагноза состояния необходимо:
- •IV. Если будете оперировать, то как закончите операцию?.....
- •I. В этой ситуации у больного может быть:
- •II. В данной ситуации для уточнения диагноза состояния необходимо:
- •IV. Если будете оперировать, то как закончите операцию?.....
- •I. В этой ситуации у больного может быть:
- •II. В данной ситуации для уточнения диагноза состояния необходимо:
- •IV. Если будете оперировать, то как закончите операцию?.....
Гемодинамические нарушения у больных с интраабдоминальной гипертензией и динамической кишечной непроходимостью дкн) при распространенном перитоните
Тяжесть нарушений гемодинамики зависит от степени тяжести состояния ( APACHE II ,тяжести перитонита (MIP-мангеймский индекс перитонита ) и степени ДКН.
ИАГ I степени сопровождает компенсированную ДКН, II степень – суб-компенсированную и III-IV степень ИАГ были характерны для декомпенси-рованной динамической кишечной непроходимости. Для суб- и декомпенси-рованной ДКН ( ИАГ III-IV ст. ) особенно характерно нарушение сократи-тельной активности миокарда со снижением фракции выброса ФВ .
Если у больных с суб- и декомпенсированной ДКН при увеличении ЧСС наблюдается снижение ударного объема УО ,то у больных с компен-сированной ДКН снижения УО не было.
Уменьшение УО и тахикардия у большинства больных с компенси-рованной и субкомпенсированной ДКН обнаружили гипердинамический тип кровообращения с увеличением минутного объема (МОС).У этих больных также отмечается увеличение сердечного индекса (СИ) - p<0,01). При прог-рессировании декомпенсации ДКН отмечается тенденция к уменьшению МОС и СИ.
Повышение МОС при компенсированной ДКН вызывает снижение общего периферического сосудистого сопротивления ( ОПСС). В результате снижения МОС при суб- и декомпенсированной ДКН, по сравнению с ком-пенсированной, отмечается повышение ОПСС при этих степенях ДКН.
Результаты исследования выявили , что для компенсированной ДКН
характерен гипердинамический тип кровообращения без существенных нарушений сократительной активности миокарда, с умеренной тахикардией , увеличением МОС и снижением ОПСС. При субкомпенсированной ДКН ( ИАГ III-IV ст.) наблюдается снижение сократительной способности мио-карда, при этом на фоне снижения УО и умеренной тахикардии отмечается увеличение МОС с частичным повышением ОПСС. Декомпенсация ДКН характеризуется нарушением работы сердечно-сосудистой системы по гипо-динамическому типу со значительным снижением сократительной актив-ности миокарда, УО и, несмотря на выраженную тахикардию , снижением МОС , что обусловливает увеличение ОПСС.
Результаты исследования демонстрируют , что при суб- и декомпенси-рованной ДКН , сопровождающихся ИАГ III-IV ст. повышенная компрессия на нижнюю полую вену приводит к значительному снижению венозного воз-врата и прогрессивному снижению сердечного выброса (СВ). Увеличение ОПСС прямо пропорционально величине ИАГ, что, по-видимому , можно трактовать это механическим сдавливанием большей части сосудов и ответ-ной рефлекторной реакцией на снижение СВ.
Коррекция внутрибрюшного давления в комплексном лечении распространенного перитонита
На кафедре госпитальной хирургии №2 ММА им. И.М.Сеченова более десяти лет у пострадавших с тяжелыми сочетанными повреждениями живо-та на фоне геморрагического шока и при лечении распространенных форм распространенного гнойного перитонита в токсической и терминальной фазе используется идеология тактики «Damage control» и «Source control», то есть «контроль повреждения» и «контроль источника перитонита». Несмотря на схожие слова «control», предназначение и смысл этих терминов различны.
Термин « Damage control» - контроль повреждений был введен в обра-щение M.Rotondo c соавт. (1993) для обозначения систематизированного этапного хирургического лечения пострадавших с тяжелой сочетанной трав-мой живота и геморрагическим шоком. Тяжесть состояния этих пострадав-ших, развитие необратимых органных нарушений на фоне декомпенси-рованного геморрагического шока, дополнительной интраоперационной кровопотери и хирургического вмешательства обусловили разработку стратегии этапного лечения. Цель предлагаемой («редуцированной», сокра-щенной) тактики на первом этапе состоит только в остановке внутрибрю-ного кровотечения и предупреждении контаминации брюшной полости, а после стабилизации состояния в условиях отделения интенсивной терапии, выполняется окончательный, завершающий реконструктивно-восстано-вительный этап.
Идеология тактики « Sourse control» при токсической или терминальной фазе перитонита предполагает радикальное устранение и контроль источника перитонита. При распространенном гнойном перитоните после устранения причины перитонита, источником инфекции остаются кишечник , инфици-рованная париетальная и висцеральная брюшина, ликвидировать которую при однократной санации и традиционном лечении не представляется воз-можным. Опасность развития септического шока, персистирования или рецидива инфекции , вынуждает нередко ограничивать радикальность первичной операции, применяя идеологию тактики « damage control» - (сокращенная лапаротомия с программной реоперацией и санацией).
Патогенетическим обоснованием для «редуцированного» объема пер-вичной операции при сочетанной торакоабдоминальной травме были вели-чина индекса Алговера > 1,5 , тяжесть состояния по шкале APACHE II ( 16 и более баллов и степень органной дисфункции по динамической шкале SOFA 4 и более баллов - (5).
Открытое ведение брюшной полости при распространенном пери-тоните (лапаростомия ), кроме возможности контроля, обеспечивает деком-прессию живота, вызванную перитонеальным отеком вследствие воспаления и восполнения объема циркулирующей жидкости ( избыточная инфузионная терапия ), и в результате устраняет патологические системные последствия так называемого абдоминального компартмент-синдрома-АКС.
Наиболее важным является профилактика и ранняя диагностика ИАГ еще до начала развития ПОН, которые возможны в условиях постоянного мони-то-ринга ИАГ у пациентов группы риска развития СИАГ.
После выполнения лапаротомии или релапаротомии решали тактический вопрос о варианте ушивания передней брюшной стенки, при котором воз-можно ведение лапаротомной раны в условиях декомпрессионного диастаза ее краев.
В целях коррекции ИАГ при перитоните в зависимости от интраопера-ционной ситуации мы использовали 3 варианта декомпрессии брюшной полости.
При оценке результатов коррекции ВБД в качестве контрольной группы были больные с ушиванием лапаротомной раны наглухо.
Первый вариант декомпрессии - ( Н.Н.Каншин.1999)- ушивание лапаротомной раны только кожными швами.
Этот вариант показан при субкомпенсированной динамической кишечной непроходимости ( диаметр тонкой кишки до 5см), тяжесть состояния по APACHE II 16-20 баллов и степень органной дисфункции по SOFA 4-5 баллов у больных и ИАГ II-III степени.
Второй вариант – декомпрессивное закрытие лапаротомной раны по D.H.Wittmann . Эта методика предусматривает постепенное сближение краев лапаротомной раны при лапаростомии с помощью проленовой сетки.
Показаниями к этому варианту декомпрессии брюшной полости являются: планируемые этапные санации , ИАГ III-IV степени , абдоминальное перфузионное давление 60 мм рт. ст. и менее, декомпенсированная степень динамической (паралитической) кишечной непроходимости – гастростаз 800,0-1200мл, диаметр тонкой кишки 5см и более, тяжесть состояния по APACHE II более 20 баллов, 5-6 баллов по SOFA, 32 и более баллов МИП.
Третий вариант – лапаростомия на спицах Киршнера или от аппарата Илизарова . Показания к декомпрессии брюшной полости были такие же как при втором варианте, а также присутствие анаэробной неклостридиа-льной инфекции. Все три варианта значительно увеличивают объем брюшной полости и предотвращают повышение ВБД.
Эффективность декомпрессии брюшной полости определяли по интенсив-ности снижения ВБД и темпам обратного развития динамической кишеч-ной непроходимости.
Уровень ВБД после использования методики D.H.Wittmann и лапарос-томии на спицах свидетельствовал о более выраженном эффекте декомпре-ссии брюшной полости по сравнению с больными , которым выполняли декомпрессию ушиванием лапаротомной раны только кожи .
Своевременная стимуляция нарушенной моторной функции ЖКТ после лапаротомии и/или травмы живота также способствует снижению ИАГ.
В настоящее время хирургическая декомпрессия является единственным эффективным методом лечения таких состояний, достоверно снижает леталь-ность и по жизненным показаниям выполняется даже в палате интенсивной терапии [80,183]. Без проведения хирургической декомпрессии (радикаль-ного лечения СИАГ) летальность достигает 100%. Снижение летальности возможно при ранней декомпрессии до 20%, а при поздней до 43–62,5%.
Одним из показаний к выбору программных реопераций является уровень внутрибрюшного давления ( ВБД ).
Анализ научной литературы свидетельствует о незаслуженной недо-оценке фактора интраабдоминальной гипертензии при использовании раз-личных технических решений временного закрытия лапаротомной раны при перитоните для выполнения программированных релапаротомий
Распространенный гнойный перитонит практически всегда сопровожда-ется повышением ВБД за счет динамической кишечной непроходимости, отека брюшины и органов, рефлекторного напряжения мышц брюшной стенки. В послеоперационном периоде кишечник становится основным источником перитонеального сепсиса и мы применили назоинтестинальное отмывание при динамической кишечной непроходимости с целью деком-прессии и стимуляции кишечника. Методика использования назоинтести-нального лаважа при параллельной назоинтестинальной декомпрессии с помощью двухпросветного неприсасывающегося зонда позволяет значительно быстрее устранить декомпенсированную ДКН.
Необходимо отметить ,что раннее отмывание химуса позволяет не только
восстановить в короткие сроки перистальтику кишечника , но и ликвиди-ровать интестинальную интоксикацию и волемические нарушения , вызван-ные паралитической кишечной непроходимостью , предупредить бактериа-льную транслокацию, понизить риск инфекционных осложнений и развития полиорганной недостаточности .
Таким образом, ликвидация динамической кишечной непроходимости при разлитом гнойном перитоните в послеоперационном периоде является одним из главных вопросов, без решения которого не представляется возможным разорвать порочный круг и вывести больного из критического состояния. .
Мониторинг и анализ данных ВБД у больных перитонитом, свидетель-ствует , что ИАГ III и IV степени достоверно развивается на фоне прогресс-сирующего послеоперационного перитонита и перитонеального сепсиса.
В результате исследования величины ВБД у больных с распространен-ным перитонитом, осложненным перитонеальным сепсисом было установ-лено, что уровень ИАГ достоверно указывает на прогрессирование перито-нита, увеличивается по мере клинического ухудшения состояния больных, что подтверждалось наличием клинических признаков перитонита, парали-тической кишечной непроходимости и развившихся гнойно-септических осложнений, а также данными лабораторных тестов оценки тяжести состояния по шкале APACHE II и шкале органной дисфункции SOFA.
После выполнения лапаротомной декомпрессии, при вероятном прогресс-сиировании ИАГ решается вопрос о варианте ушивания брюшной раны[80]. Варианты технических решений заключаются в разработке методик деком-прессионного ушивания брюшной полости , ее временной пластики адсор-бирующими сетками или заплатами (Gore-Tex, Marlex, Prolene и др.), кото-рые увеличивают размер брюшной полости, до полного отрицания фиксации краев лапаротомной раны при этапном хирургическом лечении до приме-нения сложных устройств , обеспечивающих декомпрессию брюшной полос-ти и, уменьшая тем самым внутрибрюшное давление [80,99, 113, 131,205].
Различные технические решения и конструкции методов временного закрытия лапаротомной раны должны способствовать:
· снижению риска развития нагноения в брюшной ране до минимума
· обеспечить наименее травматичный и многократный доступ в брюшную
полость
· обеспечить поддержание нормального внутрибрюшного давления
· создать максимальные возможности для завершающей реконструкции
передней брюшной стенки
· обеспечить декомпрессию брюшной полости [ 84].
Варианты для решения этих задач многообразны: отрицание необходимости фиксации краев лапаротомной раны ( лапаростомия ) , до применения сложных устройств для программных доступов в брюшную полость.
Варианты временного закрытия брюшной полости
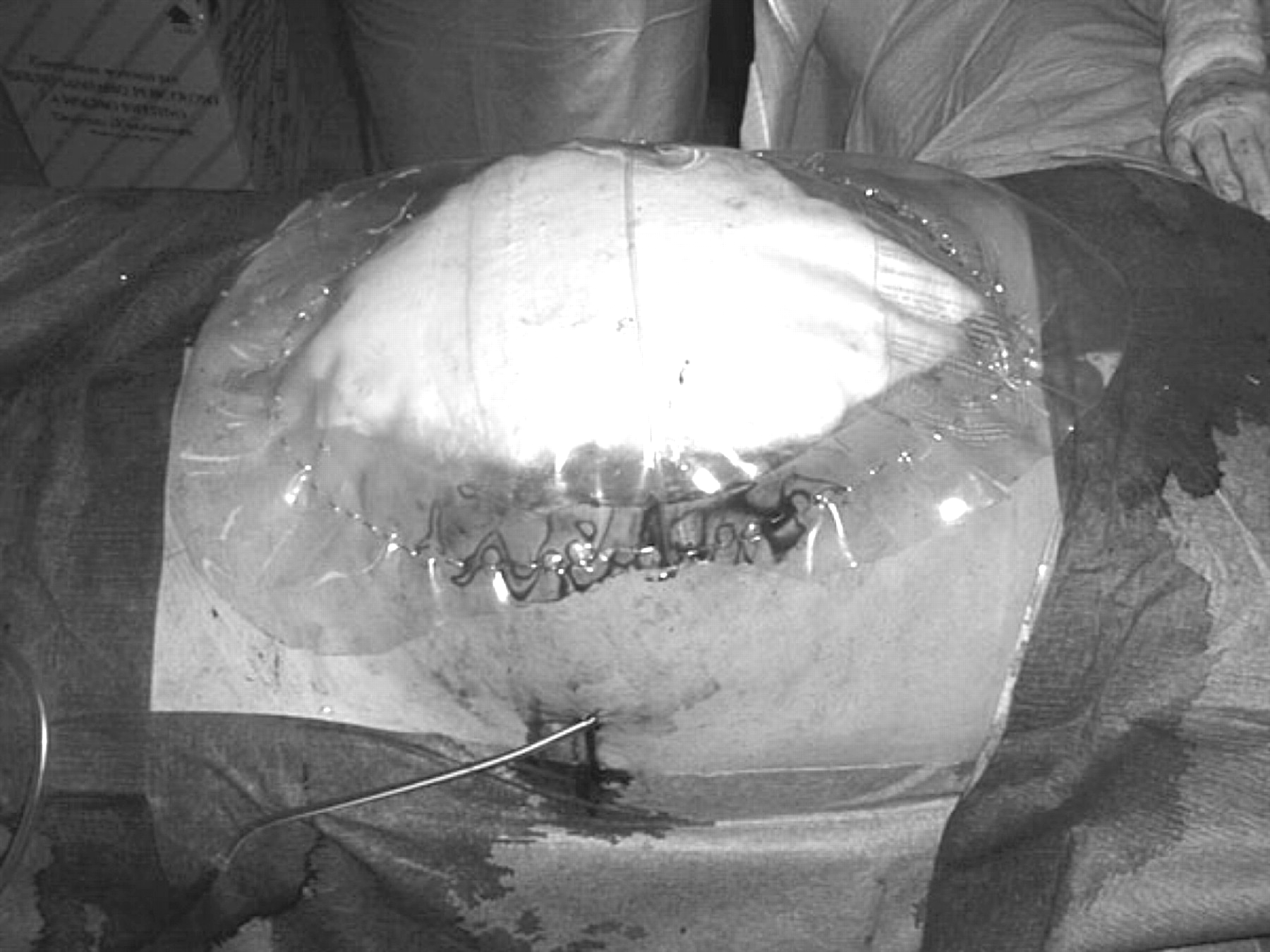
Рис. 1 Пакет Богота

Рис.2 Лапаростома на спицах

Рис. 3 Схема лапаростомы
Рис.4 Застежка-молния

Рис5. Декомпрессия брюшной полости
(гранулированная викриловая пленка)

Рис.6 Этап формирования декомпрессивной лапаростомы
подшивание к апоневрозу лапаротомной раны проленовой сетки
(вариант декомпрессии брюшной полости - методика D.H.Wittmann ).
В целях коррекции ИАГ при перитоните в зависимости от интраоперацион-ной ситуации мы использовали 3 варианта декомпрессии брюшной полости. При оценке результатов коррекции ВБД в качестве контрольной группы были больные с ушиванием лапаротомной раны наглухо.
Первый вариант декомпрессии - ( Н.Н.Каншин.1999)- ушивание лапа-ротомной раны только кожными швами использовали в случаях , когда пла-нировалось не более 2-3 этапных санаций.Этот вариант показан при субком-пенсированной динамической кишечной непроходимости ( диаметр тонкой кишки до 5см), тяжесть состояния по APACHE II 16-20 баллов и степень органной дисфункции по SOFA 4-5 баллов у больных и ИАГ II-III степени.
Второй вариант – декомпрессивное закрытие лапаротомной раны по D.H.Wittmann . Эта методика предусматривает постепенное сближение краев лапаротомной раны при лапаростомии с помощью проленовой сетки.
Показаниями к этому варианту декомпрессии брюшной полости являются: планируемые ( более 3 ) этапные санации , ИАГ III-IV степени , абдомина-льное перфузионное давление 60 мм рт. ст. и менее, декомпенсированная степень динамической кишечной непроходимости – гастростаз 800,0-1200мл, диаметр тонкой кишки 5см и более, тяжесть состояния по APACHE II более 20 баллов, 5-6 баллов по SOFA, 32 и более баллов МИП.
Третий вариант – лапаростомия на спицах Киршнера или от аппарата Илизарова . Показания к декомпрессии брюшной полости были такие же как при втором варианте, а также присутствие анаэробной неклостридиальной инфекции.Все три варианта значительно увеличивают объем брюшной полости и предотвращают повышение ВБД.
Эффективность декомпрессии брюшной полости определяли по интенсив-ности снижения ВБД и темпам обратного развития динамической кишеч-ной непроходимости.
Уровень ВБД после использования методики D.H.Wittmann и лапа-ростомии на спицах свидетельствовал о более выраженном эффекте деком-прессии брюшной полости по сравнению с больными , которым выполняли декомпрессию ушиванием лапаротомной раны только кожи .
Литературные оценки эффективности разнообразных методик не дета-лизированы и представлены в основном в показателях летальности при этап-ном лечении перитонита. Однако, раневые осложнения ,развивающиеся у этих больных не только усложняют выздоровление , но и нередко являются причиной летального исхода Исследования показывают, что вовремя выполненная декомпрессия доста-точно быстро приводит к нормализации гемодинамики и дыхания [25]. Возможные осложнения декомпрессии – это гипотония вследствие пере-распределения объема циркулирующей крови, асистолия, связанная с репер-фузией и попаданием в кровоток промежуточных продуктов метаболизма, и тромбоэмболия легочной артерии, обусловленная высоким риском тромбо-образования у пациентов с СИАГ [184,152].
Следует подчеркнуть, что симптомы проявления СИАГ совсем не специ-фичны и часто наблюдаются у больных и пострадавших, находящихся в критических состояниях.
Повышение ЦВД, дыхательная недостаточность, тахикардия, ацидоз, снижение сатурации смешанной венозной крови, снижение диуреза на фоне гиповолемии могут быть обусловлены сепсисом, сердечной недостаточ- ностью, тяжелой сочетанной травмой, перитонитом, панкреонекрозом, а также у больных, перенесших срединное чревосечение.
Диагноз СИАГ наиболее вероятен при ИАГ > 15 mm Hg в сочетании с одним и более признаков: гипоксемия, повышение ЦВД, гипотония или снижение СВ, олигоурия, улучшения состояния после хирургической декомпрессии [99].
По данным [15], сейчас уже понятна необходимость постоянного мони-
торинга ВБД у хирургических больных, что помогает предупредить на ран-
нем этапе развитие такого тяжелого осложнения, как СИАГ.
Развитие СИАГ достоверно приводит к развитию патофизиологических изменений и формированию ПОН с очень высокой летальностью.
Размышляя о вероятности интраабдоминального осложнения, после ла-паротомии по поводу разлитого гнойного перитонита, необходимо помнить , что в силу предшествующего оперативного вмешательства такие признаки как гипертермия, тошнота, рвота , вздутие живота ,задержка стула и газов у больных в ближайшем послеоперационном периоде нередко рассматри-ваются как обычные проявления послеоперационного периода. Поэтому сде-лать правильный вывод о развившемся внутрибрюшинном осложнении в ранние сроки только по клиническим признакам весьма трудно. Нередко послеоперационные интраабдоминальные осложнения хирурги пытаются объяснить различными причинами, не связанными с хирургическим вмеша-тельством , что приводит к поздней диагностике [20, 52]. Диагностика осложнений в такой ситуации определяется прогрессиирующим или внезапным ухудшением состояния пациента или отсутствия признаков улучшения на фоне интенсивной терапии.
Особое значение в клинической диагностике развившейся интрааб-доминальной катастрофы имеет прогрессирующая системная воспали-тельная реакция (СВР) и, не поддающейся медикаментозной коррекции парез кишечника. Такой клинический признак, как парез кишечника, может иметь место как при нормальном , так и при осложненном течении послео-перационного периода.В этих случаях диагностический алгоритм начинается с исключения таких осложнений , которые имеют абсолютные клинические и инструментальные подтверждения и одновременного использования методов визуализации [ 73, 181].
Тем не менее, до самого последнего времени патогенетической роли ИАД при перитоните не уделяли особого значения В экспериментальных исследованиях [85 ] патогенетически обоснована значимость ИАД для течения пареза кишечника и его трансформации в паралитический илеус в условиях разлитого перитонита. Авторами впервые установлено , что развитие экспериментального перитонита сопровождается достоверным повышением ИАД. Так помимо компрессионной и гуморально обуслов-ленной органной ишемии ИАГ может индуцировать и другие важные для паралитического илеуса эффекты. Так в условиях экспериментального перитонита было обнаружено , что абсорбция воспаленной брюшиной эндотоксинов существенно замедленна , но резко возрастает при повышении ИАД [124 ].
В своих исследованиях [85] установили зависимость между повыше-нием ИАД и достоверным снижением электрической и механической мо-торной активности тонкой кишки. Более глубокое угнетение ее функцио-нальной активности выявлено при повышении давления в животе на фоне перитонита Авторами доказано , что течение экспериментального перито-нита сопровож-дается повышением ИАД. Этот факт они объясняют парезом и метеоризмом кишечника, отеком брюшины и висцеральных органов, реф-лекторным напряжением мышц брюшной стенки. Кроме того, повышение внутрибрюшного давления приводит к дополнительному и более глубокому угнетению кишечной моторики.
Доказанное авторами [85 ] при экспериментальном перитоните отрицате-льного воздействия ИАГ на кишечную моторику свидетельствует о необхо-димости коррекции интраабдоминального давления у больных с разлитым перитонитом.
При обоснованных доказательствах патогенетической роли ИАД мож-но обсуждать положение о целесообразности временной декомпрессии брю-шной полости и необходимости дополнительного обоснования показаний к лапаростомии. В работах известных специалистов неотложной хирургии [190 ] сообщается о явном преимуществе вариантов временного закрытия лапаротомной раны , которые увеличивают объем брюшной полости и снижают внутрибрюшное давление. В этой связи , очень важным пред-ставляется возможность хирургической коррекции ИАД с целью профи-лактики и лечения паралитической кишечной непроходимости.
Патогенетическое обоснование декомпрессии брюшной полости заклю-чается в ликвидации одной из причин ишемии и гипоксии тонкой кишки.
[85] экспериментально обосновали необходимость декомпрессии брюшной полости для профилактики и лечения паралитической кишечной непрохо-димости. По данным авторов этот эффект можно объяснить парезом и метео-ризмом кишечника ,отеком органов и тканей, рефлекторным напряжением мышц брюшной стенки. Авторы установили , что ИАГ приводит к допол-нительному и более глубокому угнетению кишечной моторики. Критическим для течения пареза кишечника при экспериментальном перитоните авторы считают уровень ВБД, равный 10-15 мм рт.ст. По данным авторов негативное влияние ИАГ на кишечную моторику можно связать со снижением уровня венозной гемоциркуляции в тонкой кишке , развитием тканевой гипоксии и поражением интрамурального нервно-мышечного аппарата. Клинические проявления интраабдоминальной гипертензии носят неспецифический характер, их проявления могут встречаться при самой разнообразной хирургической и нехирургической патологии [ 99, 118, 128, 132, 153, 184].
В настоящее время хирургическая декомпрессия является единственным эффек-тивным методом лечения синдрома интраабдоминальной гипертензии [166-169, 150-155, 132, 190 ].
Таким образом, у больных с синдромом интраабдоминальной гипертен-зией, показатели внутрибрюшного и абдоминального перфузионного давле-ния являются прогностическими критериями, что необходимо учитывать при определении объёмов и вариантов интенсивной терапии, сроков выпол-нения оперативных вмешательств, направленных на декомпрессию кишечни-ка и брюшной полости. Установлено , что повышение ВБД до 15 мм рт ст.
и выше является показанием к декомпрессии брюшной полости.
По данным [ 10] декомпрессия тонкой кишки интестинальным зондом не оказывает на ВБД достаточного влияния и не предотвращает его повыше-ния до критического уровня.. Авторы считают , что для более эффективной кор-рекции ВБД целесообразно применять методы декомпрессивного закры-тия брюшной полости.
Резюме: Обобщая анализ источников литературы , можно утверждать ,что течение распространенного перитонита и его исход во многом зависят от выраженности динамической кишечной непроходимости и интраабдо-минальной гипертензии, которые неизбежно сопровождают эту патологию. Эти два патогенетических фактора, являются источником нереализованных возможностей лечения разлитого перитонита.
