
Патофизиология (Пособие для резидентуры)
.pdf
ОБЩЕЕ ПОНЯТИЕ О БОЛЕЗНИ |
1 |
1.5. Критерииболезни
Критерии болезни подразделяются на две группы: субъективные и объективные.
К субъективным критериям относятся жалобы больного (общая слабость, боль, различные функциональные изменения и др.), а к объективным – результаты лабораторных и инструментальных методов исследования, различных функциональных тестов.
1.6. Стадииразвитияболезни
Выделяют следующие стадии развития болезни:
скрытый (латентный, или преморбидный) период;
продромальный период;
период полного развития (манифестации) болезни;
исход болезни.
Втечении ряда болезней (например, заболевания в результате травмы) невозможно отделить эти стадии друг от друга, а в течении других болезней (например, в течении острых инфекционных болезней) это разделение наблюдается очень четко.
Скрытый (латентный) период. Период с момента воздействия патогенного фактора на организм до появления первых признаков заболевания называется скрытым периодом болезни. Эта стадия при инфекционных заболеваниях называется инкубационным периодом, при аллергических болезнях – периодом сенсибилизации. Продолжительность скрытого периода заболеваний различна. Например, инкубационный период гриппа продолжается от нескольких часов до 2 дней, кори – 10-11 дней, эпидемического паротита 15-20 дней, лепра – может продолжаться до нескольких лет.
Иногда наряду с понятием скрытого периода используется понятие «состояние предболезни». Состояние предболезни считается промежуточной стадией между здоровьем и болезнью. Оно характеризуется ограничением или нарушением одного или нескольких саногенетических (выздоровления) механизмов организма /6/. Состояние предболезни может возникнуть по нескольким механизмам:
наследственная предрасположенность ограничения функции того или иного органа (состояние предиабета);
истощение компенсаторных механизмов в результате действия определенного патогенного фактора малой интенсивности на организм в течение длительного периода времени (состояние профессиональной предболезни);
развитие одной болезни на фоне другой из-за ограничения компенсаторных возможностей в результате действия патогенного фактора (развитие туберкулеза на фоне профессионального заболевания силикоза – силикоз считается состоянием предболезни для туберкулеза).
При предболезни общее состояние организма не изменяется, трудоспособность не ограничивается и это обратимое состояние /2/.
Продромальный период (от греч. “prodromos” – предупреждение). Это период от мо-
11

|
|
|
|
ЧАСТЬ I |
ОБЩАЯ ПАТОФИЗИОЛОГИЯ |
|
|
|
мента появления первых признаков до развития типичной клинической картины болезни. В продромальном периоде проявляются общие (неспецифические) признаки заболевания – головная боль, общая слабость, лихорадка и др. Иногда специфические признаки заболевания могут проявиться в продромальном периоде. Например, при кори появление характерных пятен Филатова-Коплика на слизистой оболочке внутренней поверхности щеки происходит в продромальном периоде болезни.
Период манифестации болезни. В этот период проявляются местные и общие признаки, характерные для конкретного заболевания, и возникающие в результате ослабления защитно-приспособительных реакций организма. В период разгара болезни клинические признаки проявляются в разной степени, в зависимости от вида болезни и реактивности организма. С этой точки зрения выделяют извращенную (признаки проявляются слабо и с трудом определяются), молниеносную (протекает тяжело), абортивную (болезнь протекает легко и относительно быстро наступает выздоровление) и др. формы заболевания.
Учение о признаках заболеваний и механизмах их развития называется семиотикой. Семиотика делится на 2 группы: общая и частная. Общая семиотика изучает общие признаки больного организма (конституцию, пол, возраст, перенесенные болезни и др.). Частная семиотика изучает признаки отдельного заболевания и механизмы возникновения этих признаков.
Признак болезни называются симптомам. Симптомы подразделяются по времени возникновения на ранние и поздние, по патогенетическому значению на специфические и неспецифические, по степени выраженности на скрытые и явные. Симптом, характерный только для одного заболевания, называется патогномическим. Например, выявление в моче больных фенилкетонурией фенилпировиноградной, фенилуксусной и фенилмолочной кислот. Совокупность симптомов, характерных для одного или нескольких заболеваний и патогенетически взаимосвязанных друг с другом, называется синдромом (например, уремический, гепатолиенальный синдром и т.д.).
Исход болезни. Возможны нижеследующие исходы болезни:
выздоровление (полное и неполное);
рецидив;
переход в хроническое состояние;
смерть.
Выздоровление – это процесс восстановления нарушенных функций и трудоспособности больного организма. Выделяют полное и неполное выздоровление. При полном выздоровлении не остаются следы нарушений, наблюдаемых во время болезни, трудоспособность человека полностью восстанавливается. При неполном выздоровлении нарушения, наблюдаемые во время болезни, могут оставаться в разной степени выраженности. В отличие от полного выздоровления при неполном выздоровлении трудоспособность восстанавливается не полностью.
Отдел патофизиологии, изучающий механизмы выздоровления, называется саногенезом. Саногенез – это комплекс приспособительных реакций, направленных на сохранение гомеостаза и восстановление нарушенного гомеостаза. Механизмы выздоровления включаются с момента начала воздействия болезнетворного фактора на организм, т.е. саногене-
12

ОБЩЕЕ ПОНЯТИЕ О БОЛЕЗНИ |
1 |
тические механизмы развиваются параллельно патогенетическим механизмам. Завершение болезни выздоровлением связано именно с превосходством саногенетических механизмов над патогенетическими механизмами. Таким образом, выздоровление не может оцениваться как обратное развитие болезни. Выздоровление – это новое качество, при котором состояние организма после выздоровления отличается от его состояния до заболевания. Выделяют 3 группы механизмов саногенеза:
срочные (неустойчивые) механизмы. Сюда относятся защитные рефлексы (чихание,
кашель, рвота, слезотечение, слюнотечение и т.д.), являющиеся защитно-компенса-
торными реакциями, которые включаются сразу (в первые секунды и минуты) после влияния патогенного фактора на организм. С помощью таких рефлексов организм очищается от вредных факторов (происходит элиминация патогенного фактора) и предотвращается развитие болезни;
относительно устойчивые механизмы (продолжаются днями, неделями), действующие в течение всей болезни. Сюда относятся использование запасных возможностей поврежденных и здоровых органов (в здоровом организме используется 20-25% дыхательной поверхности легких и почечных клубочков, 10-12% гепатоцитов), переход деятельности регуляторных систем на более высокий уровень (изменение терморегул-
яции, увеличение количества эритроцитов и др.), нейтрализация ядов, реакция элементов соединительной ткани (имеют большое значение во время воспаления, иммунных и аллергических реакций);
устойчивые механизмы. Состояние, сформированное в результате этих механизмов, сохраняется длительное время (месяцы и годы). В качестве примера могут быть приведены регенерация, гипертрофия, иммунитет.
Рецидив – это повторное проявление заболевания у этого же индивидума, после кажущегося полного выздоровления, которое происходит в результате того, что патогенный фактор полностью не устраняется. Снижение резистентности организма, ослабление механизмов адаптации к действию ряда патогенных факторов может быть причиной рецидивов. Для таких патологий, как дизентерия, ревматизм, язвенная болезнь, подагра, шизофрения, хронический панкреатит, хронический бронхит и др. характерно рецидивирующее течение.
Период временного улучшения состояния больного (периоды относительного здоровья между рецидивами) называется ремиссия. Патологический процесс, состояние или реакция, связанные с патогенезом основного заболевания или проявляющееся как неожиданный результат проведения медицинских вмешательств, проводимых с диагностической или лечебной целью, называется осложнением. Например, перфорация желудка, гипертонические кризы и др. Выделяют ранние и поздние осложнения.
Переход в хроническую форму – чередование периодов облегчения состояния больного (ремиссия) с периодами обострения. В результате неполного устранения этиологического фактора острые заболевания могут перейти в хроническую форму, а иногда заболевания могут изначально иметь хроническую форму (туберкулез, лепра и др.). Переход заболеваний в хроническую форму зависит от свойств патогенных факторов (вирулентность возбудителя, продолжительность персистенции его в организме и др.) и реактивности организма (период старения, иммунодефицитные состояния и др.).
Смерть – логическое завершение жизни любого организма. Она может быть физио-
13

|
|
|
|
ЧАСТЬ I |
ОБЩАЯ ПАТОФИЗИОЛОГИЯ |
|
|
|
логической и патологической. Физиологическая смерть наступает в результате постепенного снижения и угасания функций организма в процессе чрезмерного старения. Патологическая смерть может наступить в любом возрасте в результате насилия (убийство, суицид и др.) или заболеваний. Помимо этого может наступить и внезапная смерть. Внезапная смерть может наступить в результате диссекции аневризмы аорты, тампонады сердца при инфаркте миокарда.
Нервная ткань, особенно клетки коры мозга, выполняющие самую сложную функцию, снабжены ферментами, необходимыми для течения обмена веществ по аэробному пути. В этих клетках очень мало ферментов анаэробного гликолиза, поэтому при нарушении снабжения нервной ткани кислородом эти клетки не могут выполнять свою функцию и быстро погибают. Например, клетки коры мозга в условиях полного отсутствия кислорода погибают через 4-6 минут. У ряда органов и тканей (почки, печень) большая потребность в кислороде, но достаточное содержание ферментов анаэробного гликолиза в этих органах позволяет поддерживать им их жизнедеятельность в бескислородных условиях более длительное время. Мышечная ткань, роговица и др. ткани сохраняют жизнеспособность несколько часов после остановки снабжения кислородом. Если снабжение кислородом органов и тканей восстанавливается до возникновения необратимых морфологических изменений в клетках, то их деятельность может быть восстановлена.
Нарушения деятельности различных отделов нервной системы происходит в определенной последовательности согласно их филогенезу. Так, сначала отключаются кора головного мозга, затем подкорковые центры, столб мозга, спинномозговые центры, затем повреждаются паренхиматозные органы, а кожа, слизистые оболочки, мышцы и др. могут продолжать свою деятельность от нескольких часов до нескольких дней. Это позволяет использовать органы и ткани трупа для трансплантации.
1.7. Терминальныесостояния
Пограничные состояния между жизнью и смертью называются терминальными.
Стадии терминального состояния: преагональное состояние, терминальная пауза, агония, клиническая смерть.
Впреагональном состоянии сознание больного полностью не исчезает (помутнение, заторможенность и спутанность сознания). В коре головного мозга возникает торможение, артериальное давление резко снижается (до 80-60 мм рт.ст.), наблюдается брадикардия, брадипноэ, цианоз, потеря пульса на периферических артериях. Продолжительность преагонального состояния различна (от нескольких минут до нескольких часов, иногда дней). Например, при острых нарушениях коронарного кровообращения и электротравме преагональное состояние продолжается короткое время, а при кровопотерях – несколько часов.
Встадии терминальной паузы вследствие углубления торможения в коре мозга происходит потеря сознания больного, вследствие повышения тормозного влияния на подкорковые центры происходит остановка дыхания, пульс урежается, иногда исчезает (асистолия), исчезают корнеальные рефлексы и реакция зрачков на свет. Эта стадия продолжается от нескольких секунд до 3-4 минут.
Для агональной стадии (от греч. “агония” – борьба) характерны потеря сознания и
14
ОБЩЕЕ ПОНЯТИЕ О БОЛЕЗНИ |
1 |
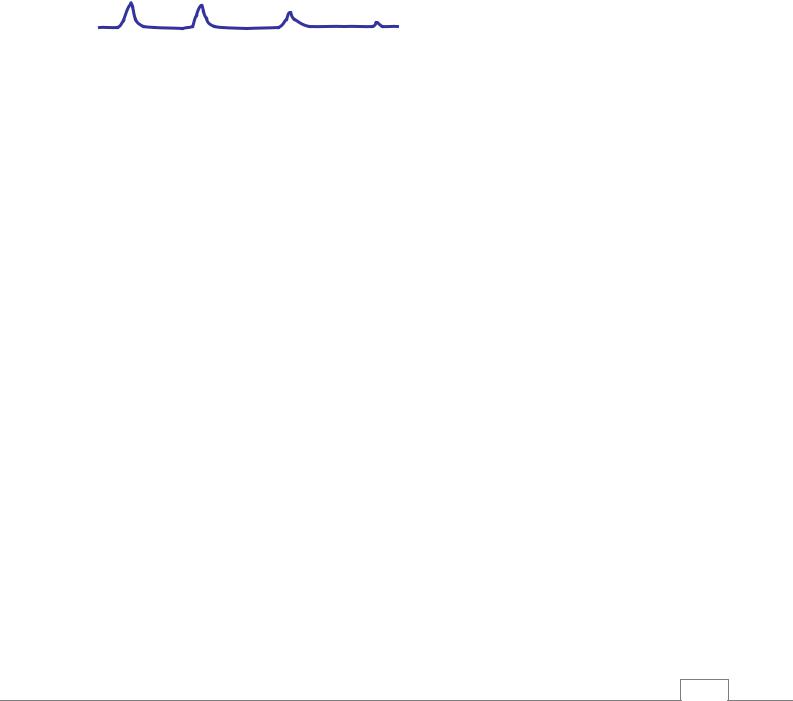
бульбарная активность. Так, что заторможенные во время терминальной паузы бульбарные центры в агональной стадии вновь активизируются. В этой стадии дыхательные движения постепенно восстанавливаются и принимают патологический характер: продолжительные акты вдоха сменяются кратковременными актами выдоха, продолжительность вдоха при этом в несколько раз превышает продолжительность выдоха. Это объясняется освобождением центров варолиева моста от тормозного влияния коры мозга. Эта форма дыхания носит название апноэстического дыхания. После этого характер дыхания вновь меняется: наблюдаются единичные и глубокие вдохи, затем дыхательные движения становятся еще реже, ослабевают и, наконец, полностью останавливаются. Это объясняется полным нарушением функции дыхательного центра в продолговатом мозге. Такая форма патологического дыхания называется «гаспинг» дыхание. (от англ.“гаспинг” – спазматический) (рис. 1.1).
Рис. 1.1. Гаспинг дыхание.
Во время агонии в акт дыхания вовлекаются мышцы, которые в обычном состоянии не принимают участие в дыхательных движениях (мышцы лица, шеи и др.). Последние вдохи напоминают акт глотания, умирающий организм как будто глотает воздух. Во время агонального дыхания альвеолярная вентиляция снижается до 20%.
В этой стадии в кровообращении также происходят соответствующие изменения: ослабевают сокращения сердца и артериальное давление поднимается (30-40 мм рт.ст.). Но эти изменения проявляются кратковременно, т.к. сердечная деятельность еще больше ослабевает и, наконец, полностью останавливается.
Во время клинической смерти дыхание и кровообращение останавливаются, рефлексы исчезают, но обменные процессы протекают с очень низкой скоростью, т.е. организм еще полностью не умирает. Продолжительность клинической смерти измеряется с момента прекращения поступления кислорода в головной мозг до начала возникновения необратимых морфологических изменений в клетках коры головного мозга. На продолжительность клинической смерти воздействуют ряд факторов: возраст (у пожилых более кратковременно, необратимые изменения в коре головного мозга наступают быстрее), температура окружающей среды (при высокой температуре более кратковременно), вид живого организма (у животных в сравнении с человеком бывает относительно более продолжительным – до 12-15 мин.) и т.д. Для человека продолжительность клинической смерти в обычных условиях составляет 4-6 минут. Если в течение этого времени восстанавливается поступление кислорода в клетки коры головного мозга, то возможно вновь вернуть организм к жизни.
Во время умирания угасание функции органов чувств происходит в определенной последовательности: сначала исчезает обоняние, затем вкус, потом зрение. Температура тела снижается. Вообще продолжительность терминального состояния в зависимости от перенесенного заболевания, условий, реактивности организма различна и может составлять от нескольких минут до нескольких часов, иногда больше.
После клинической смерти наступает биологическая смерть, которая характеризуется возникновением необратимых изменений в организме (в первую очередь, в коре головного мозга).
15

|
|
|
|
ЧАСТЬ I |
ОБЩАЯ ПАТОФИЗИОЛОГИЯ |
|
|
|
1.8. Патофизиологическиеосновыреанимациии постреанимационнаяболезнь
Реаниматология изучает закономерности угасания основных жизненных функций организма (умирание) и возможности их восстановления. Значение реанимационных мероприятий заключается в обеспечении органов и тканей артериальной кровью путем восстановления кровообращения и дыхания до возникновения необратимых изменений в коре головного мозга. Одной из основных задач реаниматологии является увеличение продолжительности клинической смерти. Для этого большое значение имеет применение методов искусственного кровообращения (массаж сердца) и дыхания (исскуственная вентиляция легких), а также обеспечение уменьшения потребности организма к кислороду путем применения комплекса мероприятий, направленных на замедление обмена веществ (посредством создания искусственной гипотермии или с помощью лекарственных препаратов – состояние «зимней спячки»). В эффективности реанимации фактор времени имеет решающее значение. Так, реанимационные мероприятия необходимо начать как можно быстрее. Пострадавшим до оказания специализированной медицинской помощи необходимо оказать первую помощь путем искусственного дыхания «рот в рот» или «рот в нос» и непрямого массажа сердца.
Ниже приведены показатели эффективной реанимации:
появление пульса на сонной артерии;
уменьшение интенсивности цианоза;
сужение расширенных зрачков;
повышение артериального давления до 60-70 мм рт.ст.
Естественно, что если в результате продолжительных болезней в жизненно важных органах (головной мозг, сердце и легкие) возникают необратимые изменения, то таких больных невозможно вернуть к жизни. Однако при быстром умирании (кровотечении, травме и др.) необратимые изменения в жизненно важных органах наступают относительно поздно, поэтому при своевременном и правильном проведении современных реанимационных мероприятий возможно возвращение организма к жизни.
После восстановления кровообращения и дыхания происходит изменение обмена веществ. Анаэробный гликолиз вновь сменяется аэробным. Продукты анаэробного гликолиза, накопившиеся в тканях в период клинической смерти, попадая в общий кровоток посредством кровяных и лимфатических капилляров, после восстановления кровообращения еще больше усугубляют состояние ацидоза. Обменные процессы восстанавливаются в течение разного промежутка времени – от нескольких часов до нескольких дней. Это зависит от тяжести гипоксии.
Комплекс патологических изменений, развивающихся по определенным закономерностям в органах и тканях в постреанимационном периоде, называется постреанимационной болезнью. К ним относятся нижеследующие изменения /7/:
глубокие нарушения общего и местного кровообращения, системы гемостаза, всех видов обмена веществ;
16

ОБЩЕЕ ПОНЯТИЕ О БОЛЕЗНИ |
1 |
нарушения газового обмена в легких;
нарушения функции печени и почек;
нарушения функций головного мозга (постреанимационная энцефалопатия). По В.А. Неговскому выделяют 3 стадии этого заболевания:
временная стабилизация функций организма (продолжается одни сутки после реанима-
ции). В этот период сознание больного восстанавливается, артериальное давление стабилизируется, систолический и минутный объем сердца увеличивается, деятельность почек нормализуется. Периферическое кровообращение улучшается, но нарушения микроциркуляции полностью не устраняются. Нарушения метаболизма, склонность к гиперкоагуляции, гиповолемия сохраняются;
повторное ухудшение состояния организма (продолжается со 2-ых по 5-е сутки).
Причиной этого является полиорганная недостаточность, развивающаяся в результате попадания в общий кровоток после восстановления газообмена и кровообращения токсических метаболитов, накопившихся в тканях в период клинической смерти. В это время развитие циркуляторной, гемической и дыхательной гипоксии еще больше усугубляет тяжесть состояния больного. Так, перенос микротромбов в легкие и возникновение микротромбоэмболий становится причиной резкого снижения парциального давления кислорода в артериальной крови. Клинически это проявляется одышкой. Вновь возникает гиповолемия, периферическое кровообращение ухудшается, наблюдаются олигурия, метаболический ацидоз, гиперкоагуляция и торможение фибринолиза, катаболические процессы превалируют. Повреждение паренхиматозных органов достигает критического уровня;
постепенная стабилизация функций организма (продолжается 1 месяц и дольше). Даже при благоприятном течении периода восстановления последствия терминального состояния и проведенных реанимационных мероприятий (например, различные аутоиммунные повреждения, энцефалопатия и другие патологии) могут сохраняться еще длительное время.
Таким образом, в возникновении постреанимационной болезни играют роль не только дореанимационные (гипоксия, ацидоз и др.), но и постреанимационные патологические процессы (полиорганная недостаточность и др.).
17

|
|
|
|
ЧАСТЬ I |
ОБЩАЯ ПАТОФИЗИОЛОГИЯ |
|
|
|
Глава2. ПОНЯТИЕОБЭТИОЛОГИИИПАТОГЕНЕЗЕ
2.1. Общаяэтиология
Этиология – учение о причинах и условиях возникновения болезней (от греч.“aitia” – причина, “logos” – учение). Выделяют общую и частную этиологию. Общая этиология изучает происхождение и общие закономерности патологических процессов и заболеваний, а частная этиология – причины и условия возникновения конкретного заболевания.
В сущности, этиология – это особое направление философских учений детерминизма и каузализма в медицине. Диалектико-материалистические моменты о причине возникновения болезни основаны на следующих принципах диалектического материализма:
любое явление в природе имеет определенную причину;
причина болезни и организм оказывают взаимное влияние друг на друга;
причина материальна, она существует вне сознания и независимо от него;
причина придает болезни специфичность;
причина оказывает влияние на организм в определенных условиях.
Причина болезни – это тот фактор, без которого ни при каких условиях возникновение
болезни невозможно /7/. Болезнетворная причина – материальный фактор, который непосредственно вызывает заболевание и придает болезни специфичность. Например, причина лучевой болезни – ионизирующая радиация, а причина инфекционных заболеваний
– патогенные микроорганизмы.
Этиологические факторы заболеваний по происхождению подразделяют на внешние
(экзогенные) и внутренние (эндогенные) (рис. 2.1).
Этиологический фактор
Экзогенный |
Эндогенный |
Рис. 2.1. Классификация этиологических |
физический |
возраст |
факторов. |
|
||
химический |
пол |
|
биологический |
наследственность |
|
психологический |
конституция |
|
социальный |
|
|
Иногда трудно установить точную причину заболевания. Например, было установлено, что злокачественные опухоли могут возникнуть в результате влияния как физических, химических, так и биологических факторов. Ряд исследований показал, что в возникновении заболеваний играют роль не один, а несколько этиологических факторов, что позволяет говорить о полиэтиологических заболеваниях. Однако полиэтиологический принцип относителен, т.к. у конкретного заболевания одна определенная причина.
18

ПОНЯТИЕ ОБ ЭТИОЛОГИИ И ПАТОГЕНЕЗЕ |
2 |
Факторы риска – это совокупность факторов, способствующих или предрасполагающих к развитию определенного заболевания. Например, к факторам риска развития кардиоваскулярных заболеваний относятся ожирение, гиподинамия, стресс, сахарный диабет, наследственная предрасположенность и т.д.
Взаимодействие между причиной заболевания и организмом происходит при определенных условиях. Условия возникновения заболевания – это совокупность факторов, которые способствуют, препятствуют или изменяют(модифицируют) действие этиологическогофактора. В отличии от этиологического фактора отдельно взятые факторы условия не являются абсолютно необходимыми для возникновения заболевания. В свою очередь, в отличии от факторов условий этиологический фактор дает начало болезни, единственный, его наличие
обязательно для возникновения болезни, он придает болезни специфичность. А условий возникновения болезни много, их наличие в возникновении болезни не обязательно, они не придают болезни специфичность. Выделяют условия, способствующие и препятствующие развитию заболеваний /7/. В свою очередь, каждая из этих двух групп условий возникновения болезней подразделяется на 2 группы: внутренниеи внешние.
Квнутренним факторам условия, способствующим развитию болезни, относятся наслед-
ственная предрасположенность, патологическая конституция (диатез), детский и старческий возраст.
Квнешним факторам условия, способствующим развитию болезни, относятся нарушение питания, усталость, невротические состояния, ранее перенесенные заболевания, простуда, неудовлетворительный уход за больным.
Квнутренним факторам условия, препятствующим развитию болезни, относятся нас-
ледственные и конституциональные особенности организма. Например, больные серповидноклеточной анемией не болеют малярией; наличие у человека видового иммунитета против ряда инфекционных заболеваний животных (чума собак, кошек, рогатого скота) и т.д.
Квнешним факторам условия, препятствующим развитию болезни, относятся каче-
ственное питание, правильная организация рабочего режима, физическая культура, правильный уход за больным.
2.2. Общийпатогенез
Патогенез (от греч. “pathos” – мучение, страдание; “genesis” – происхождение) – учение о механизмах развития, течении и исходе заболеваний.
Патогенез объединяет в себе два противоположных процесса: а) повреждения;
б) защитно-приспособительные и компенсаторные реакции организма, направленные на восстановление гомеостаза. Таким образом, патогенез представляет собой динамическое единство повреждающих патогенетических и восстановительных саногенетических механизмов.
Основные задачи патогенеза – это изучение взаимосвязи между этиологией и патогенезом, значения проникновения болезнетворного фактора в организм и путей его распространения, причинно-следственных отношений, специфических и неспецифических механизмов, местных и общих проявлений, роли уровня повреждения, структурных (морфологических) и функциональных изменений, адаптации (приспособления) и компенсации в патогенезе.
19

|
|
|
|
ЧАСТЬ I |
ОБЩАЯ ПАТОФИЗИОЛОГИЯ |
|
|
|
2.3. Основныезадачипатогенеза
Взаимосвязь между этиологией и патогенезом заболеваний. Развитие и течение заболевания тесно связаны с этиологическим фактором. Этиологические факторы не только вызывают болезнь, но и определяют его клиническую картину. Существуют следующие формы взаимосвязи между этиологией и патогенезом:
этиологические факторы, действующие на всем протяжении болезни, но изменяющие особенности своего влияния в различные периоды болезни (возбудители инфекционных заболеваний);
этиологические факторы, которые оказывают свое влияние только в начальной стадии болезни – этиологический фактор запускает патогенетические механизмы в начале болезни. Для дальнейшего развития болезни наличие этиологического фактора в организме не имеет значения. К этим факторам относятся травма, высокая и низкая температура, ионизирующая радиация и т.д.;
этиологические факторы, оказывающие равномерное действие на всем протяжении болезни – некоторые острые отравления возникает под действием таких факторов;
персистенция этиологического фактора – фактор, вызывающий болезнь, остается
(персистирует) в организме после прекрашения патогенетических механизмов. При этом в результате взамодействия организма и этиологического фактора, последний может изменить свои свойства (бациллоносительство после перенесенного инфекционного заболевания).
Значение места проникновения и пути распространения в организме болезнет-
ворного фактора. Этиологический фактор, в особенности, место проникновения патогенного микроорганизма в организм (инфекционные ворота) часто определяет патогенез и клиническую форму заболевания. Например, проникновение возбудителя чумы через кожу, слизистую оболочку глаз, носоглотки, дыхательных путей и желудочно-кишечного тракта обуславливает различную клиническую форму этого заболевания. Некоторые микроорганизмы в процессе эволюции приобрели способность проникать в органы и ткани с более благоприятными условиями для их развития. Это было названо специфической локализацией /2/. Локализация патологического процесса также зависит от физиологических особенностей организма. Например, остеомиелит, в основном, развивается в метафизе длинных трубчатых костей. Это связано с кровообращением и морфологическими особенностями капилляров в метафизарной части костей. В часто повреждаемых областях нарушается целостность тканей. В результате проникновение и воздействие патогенного фактора на эти области облегчается. Например, частое повреждение костей способствует развитию туберкулеза костей; травмы легких увеличивают риск развития воспалительных процессов легких.
Паразитирование патогенного фактора только в одной определенной ткани называется монотропностью. Например, вирусы гриппа повреждают эпителиальные клетки верхних дыхательных путей, возбудители дизентерии повреждают эпителиальные клетки толстого кишечника. Вирус гепатита В обладает тропностью к гепатоцитам, т.е. вирусный гепатит В характеризуется специфическим повреждением гепатоцитов с последующим развитием вирусного гепатита. Помимо этого существуют и политропные возбудители. При этом патогенный фактор поражает различные органы и ткани.
Наряду с местом проникновения пути распространения этиологического фактора также влияют на механизм развития заболевания. Патогенный фактор может распространяться в организме тремя путями:
гуморальный путь – патогенный фактор распространяется в организме посредством крови и лимфы. Возбудители инфекционных болезней, токсины бактерий, яды, злокачественные клетки распространяются этим путем;
20
