
Гематогенный туберкулез
Гематогенный туберкулез объединяет ряд проявлений заболевания, возникающего и развивающегося в организме человека через значительный срок после перенесенной первичной инфекции, и представляет собой после первичный туберкулез. В этих случаях речь идет о людях, клинически выздоровевших от первичного туберкулеза, но сохранивших повышенную чувствительность к туберкулину и выработавших значительный иммунитет к туберкулезной микобактерии. Гематогенный туберкулез возникает у тех больных, у которых первичная инфекция оставила изменения в виде очагов отсевов в различные органы или не вполне заживших фокусов в лимфатических узлах. Эти очаги долгое время могут оставаться латентными. Их обострение происходит под влиянием каких-либо неблагоприятных факторов при наличии повышенной реактивности, сохранившейся еще от периода первичной инфекции.
Классификация. Несмотря на все многообразие проявлений гематогенного туберкулеза, все же представляется возможным выделить три его основные разновидности:
1)генерализованный гематогенный туберкулез;
2) гематогенный туберкулез с преимущественным поражением легких;
3)гематогенный туберкулез с преимущественными внелегочными поражениями.
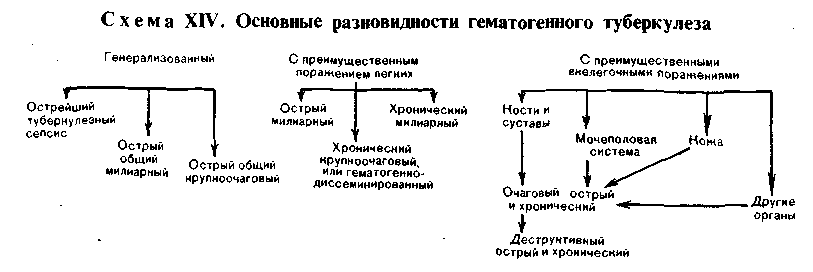
Генерализованный гематогенный туберкулез представляет собой наиболее тяжелую форму заболевания, с равномерным высыпанием во многих органах туберкулезных бугорков и очагов. В одних случаях во всех органах формируются некротические очажки без пролиферативной или со сла- бовыраженной экссудативной реакцией. Это так называемый некротиче- ски й в и д генерализованного туберкулеза, или, как его называют, острей- ший туберкулез ный сепсис.
В других случаях во всех органах появляются мелкие, просовидные бугорки продуктивного характера. Эта медленно текущая форма обозначается как острый общий милиарный туберкулез (от лат. milium — просо) и часто заканчивается менингитом. Наконец, в некоторых случаях наблюдается острый общий крупноочаговыйтуберкулез, который встречается обычно у ослабленных больных и характеризуется образованием в разных органах крупных (диаметром до 1 см) туберкулезных очагов
В каждом случае генерализованное гематогенного туберкулеза необходимо найти исходный очаг, являющийся источником обсеменения. Обычно им оказывается не вполне заживший очаг периода первичной инфекции в лимфатическом узле, половых органах, костной системе и т. д.
Гематогенный туберкулез с преимущественным поражением легких характеризуется преобладанием в них высыпании, в то время как в других органах встречаются только единичные бугорки. При наличии в легких множества мелких просовидных бугорков говорят о милиарном туберкулезе легких), который по течению может быть как острым, так и хроническим.
При остром милиарном туберкулезе легкие бывают вздутыми, пушистыми, и в них как песчинки прощупываются мелкие бугорки, которые всегда более густо рассеяны в верхних их сегментах, чем в нижних. Нередко эта форма туберкулеза заканчивается менингитом. При хроническом милиарном туберкулезе возможно рубцевание бугорков и развитие стойкой эмфиземы, в связи с этим усиливается нагрузка на сердце и наблюдается гипертрофия правого желудочка (легочное сердце). Выделяют также хронический крупноочаговый, или гематогенно-диссеминированный, туберкулез легких, который встречается у взрослых людей. Для него характерны преимущественно кортико-плевральная локализация очагов в обоих легких и продуктивная тканевая реакция (рис. 343), развитие сетчатого пневмосклероза, эмфиземы (рис. 344), легочного сердца и наличие внелегочного туберкулезного очага.
Гематогенный туберкулез с преимущественными внелегочными поражениями возникает из очагов-отсевов, занесенных в тот или иной орган гематогенным путем в периоде первичной инфекции. Эта разновидность туберкулеза развивается преимущественно в костях скелета (костно-суставной туберкулез) и мочеполовой системе (туберкулез почек, половых органов) коже и других органах. Различают очаговую и деструк- тивную формы, которые могут иметь острое или хроническое течение.
Туберкулез костей и суставов встречается чаще у детей, реже у взрослых, развивается из очагов отсевов первичного легочного и кишечного комплексов, появляющихся в костном мозге (туберкулезный остео- миелит). Излюбленной локализацией являются тела позвонков (тубер- кулезный спондилит, рис. 345, см. на цветн. вкл.), эпифизы костей, образующих коленный и тазобедренный суставы. Диафизы поражаются ре- дко. Синовиальные оболочки вовлекаются в процесс вторично при переходе его с эпифиза кости на ткани сустава. Наиболее опасным при туберкулезе ко- стей И суставов является образование секвестров, т. е. участков омертвения кости, ее оазоушение. обоазование горба и деформаций суставов. С кости специфический процесс распространяется на прилежащие к суставам мягкие ткани, что ведет к появлению натечных абсдессов и свищей.
Французский хирург Понсе (1849—1913) в 1909 г. описал своеобразную форму тубер- кулезного поражения суставов, которая позд- нее была названа ревматизмом Понсе. Эта форма наблюдается у больных туберку- лезом. В основе «туберкулезного ревматиз- ма» лежат неспецифические воспалительные изменения синовиальной оболочки с опухани- ем и деформацией суставов, но без деструк- тивных изменений, как это наблюдается при туберкулезном остеоартрите. По своим кли- нико-морфологическим проявлениям заболе- вание приближается к ревматоидному артри- ту, но отличается от последнего тем, что поддается лечению противотуберкулезными препаратами. Морфологическую основу из- менений тканей суставов при ревматизме Понсе составляют аллергические параспецифические реакции, возникающие в сенсибилизирован- ном организме больного туберкулезом.
Туберкулез почек (рис. 346, см. на цветн. вкл.) бывает обычно одно- сторонним, клинически проявляется у молодых людей в период полового со- зревания, а также в пожилом возрасте и реже у детей. Ранние очаги возни- кают в корковом слое, при прогрессировании процесса очаги появляются в сосочках пирамид; здесь начинается деструктивный процесс с образованием полостей (рис. 347; см. рис. 346). Закрытие просвета мочеточника казеозными массами приводит к развитию пионефроза. Постепенно специфический воспа- лительный процесс переходит на мочевыводящие пути, мочевой пузырь, пред- стательную железу, придаток яичка. У женщин поражаются слизистая обо- лочка матки, трубы, редко яичники.
При гематогенном заносе микобактерий поражаются также эндо- кринные железы, ЦНС, печень, серозные оболочки. В послед- них туберкулез может возникать и в результате перехода специфического про- цесса с пораженных лимфатических узлов.
Вторичный туберкулез
Вторичный, реинфекционный, или послепервичный, туберкулез развивается в организме взрослого человека, перенесшего в детстве первичную инфекцию, которая обеспечила ему относительный им- мунитет, но не оградила от возможности повторного заболевания. Вторичный туберкулез характеризуется поражением легкихи длительное время локали- зуется только в этом органе (в отличие от первичного и гематогенного тубер- кулеза). Если же процесс прогрессирует, то преимущественно по контакту, бронхиальным путям или по кишечной трубке при заглатывании или аспира- ции инфицированной микобактериями мокроты — интраканаликуляр- ное распространение. Очень редко в специфический процесс вовле- каются стенки кровеносных или крупных лимфатических сосудов.
Свежие очаги вторичного туберкулеза появляются обычно в I или II сегменте преимущественно правого легкого. Они носят название очагов реинфекта Абрикосова, по имени ученого, впервые описавшего их
482
в 1904 г. А. И. Абрикосов показал, что эти начальные проявления вторичного туберкулеза состоят из специфического эндобронхита, мезобронхита и пан- бронхита внутридолькового бронха. Специфический процесс по бронхиолам переходит на легочную паренхиму, вследствие чего развивается ацинозная или лобулярная творожистая бронхопневмония, вокруг которой быстро форми- руется вал эпителиоидных клеток с примесью лимфоидных и гигантских кле- ток Пирогова —Лангханса. Так в верхушке образуется очаг реинфекта Аб- рикосова. В лимфатических узлах корня легкого развивается реактивный неспецифический процесс. У взрослых людей, помимо свежих очагов реинфек- та Абрикосова, в I и II сегментах встречаются и более старые, осумкованные и обызвествленные очаги. Одни из них мелкие, часто симметричные, наблю- даются в верхушках обоих легких, очень плотные. Эти очаги отсева еще в пе- риод первичной инфекции называют очагами Симона. Другие, более крупные очаги, чаще в правом легком, инкапсулированные и частично петри- фицированные, представляют собой различные стадии заживления очага Абрикосова. Они всегда тесно связаны с мелким бронхом и окружены зоной ателектаза, их называют ашофф-пулевскими очагами. Немецкие па- тологоанатомы Ашофф и Пуль, описавшие старые очаги реинфекта, придава- ли им большое значение в обострении вторичного легочного туберкулеза.
В отношении происхождения очагов вторичного туберкулеза су- ществуют теория экзогенного происхождения, т. е. нового заражения, и теория эндогенного происхождения. Тот факт, что анатомические на- ходки позволяют проследить длинную цепь событий, начиная от очагов пер- вичной инфекции до образования свежих очагов реинфектов Абрикосова, по- зволяет большинству исследователей присоединиться к теории их эндогенного происхождения.
Классификация. Проявления вторичного туберкулеза отличаются большим разнообразием. В связи с этим различают 8 форм вторичного туберкулеза, ка- ждая из которых представляет собой дальнейшее развитие предшествующей ей формы (схема XV). В связи с этим формы вторичного туберкулеза являют- ся одновременно и фазами его развития (формы-фазы).
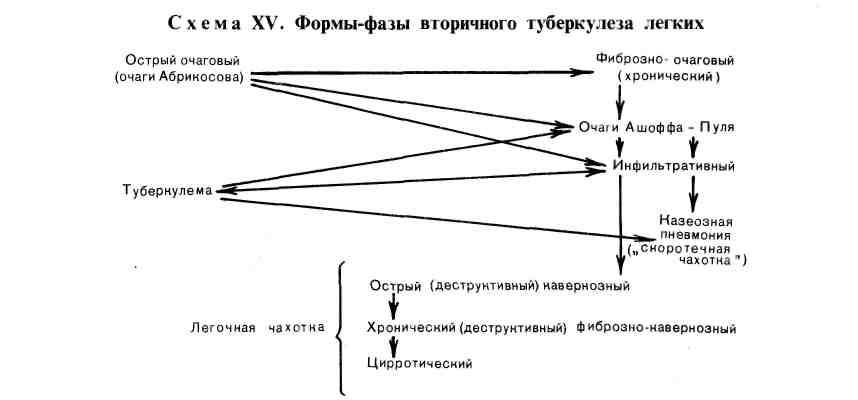
Патологическая анатомия. 1. Острый очаговый туберкулез встречается у людей в возрасте 20 — 25 лет и старше. Морфологически он характеризуется наличием в I и II сегментах правого (реже левого) легкого всего одного или двух абрикосовских очагов реинфекта. Процесс обычно одно-
сторонний. При своевременном лечении, а в большом числе случаев спонтанно процесс затихает, экссудативная тканевая реакция сменяется продуктивной, очаги казеозного некроза инкапсулируются и петрифицируются, появляются ашофф-пулевские очаги реинфекта и процесс на этом может закончиться.
-
Фиброзно-очаговыйтуберкулез (рис. 348, см. на цветн. вкл.) представляет собой ту фазу течения острого очагового туберкулеза, когда по- сле периода затихания болезни (ослабление экссудативных изменений, разви- тие склероза) процесс снова вспыхивает, возникают ацинозные, лобулярные очаги казеозной пневмонии, которые, однако, снова инкапсулируются, частич- но петрифицируются и превращаются в ашофф-пулевские. Однако сохраняет- ся склонность к обострению, т. е. появлению экссудативных изменений. Ту- беркулезный процесс остается односторонним, не выходит за пределы I и II сегментов.
-
Инфильтративный туберкулез развивается при прогрессиро- вании острого очагового или обострении фиброзно-очагового туберкулеза, причем экссудативные изменения вокруг казеозных очагов выходят за пре- делы дольки и даже сегмента. Перифокальное воспаление пре- обладает над казеозными изменениями, которые могут быть незначи- тельными. Такой очаг называют очагом-инфильтратом Ассманна — Редекера, по имени ученых, впервые описавших его рентгенологическую картину. Неспе- цифическое перифокальное воспаление может рассасываться и тогда в период заживления остаются только один или два нерассосавшихся небольших ка- зеозных фокуса, которые в дальнейшем инкапсулируются, и заболевание сно- ва приобретает характер фиброзно-очагового туберкулеза. В тех случаях, ког- да перифокальное воспаление охватывает всю долю, говорят о лобите как об особой форме инфильтративного туберкулеза.
-
Т у бер к у л е м а — форма вторичного туберкулеза, возникающая как своеобразная фаза эволюции инфильтративного туберкулеза, когда перифо- кальное воспаление рассасывается и остается очаг творожистого некроза, окруженный слабо выраженной капсулой (рис. 349). Туберкулема достигает 2 — 5 см в диаметре, расположена в I или II сегменте, чаще справа. Нередко при рентгенологическом обследовании вследствие довольно хорошо очер- ченных границ ее ошибочно принимают за периферический рак легкого.
-
Казеозная пневмония обычно наблюдается при прогрессирова- нии инфильтративного туберкулеза, в результате чего казеозные изме- нения начинают преобладать над перифокальными. Образуют- ся ацинозные, лобулярные, сегментарные казеозно-пневмониче- ские очаги, которые при слиянии могут занимать более крупные участки легких и даже всю долю. Лобарный характер имеет казеозная пневмо- ния, развившаяся на фоне лобита. Казеозная пневмония наблюдается обыч- но у ослабленных больных и всегда на фоне более старых изменений (фиброз- но-очагового, инфильтративно-пневмонического туберкулеза или туберку- лемы). Казеозная пневмония нередко возникает в терминальном периоде любой формы туберкулеза, чему способствует ослабление защитных сил орга- низма. Легкое при казеозной пневмонии увеличено, плотное, на разрезе — желтой окраски, на плевре обнаруживаются фибринозные наложения. В на- стоящее время казеозная пневмония встречается редко.
-
Острый кавернозный туберкулез — форма заболевания, для которой характерно быстрое образование полости распада и каверны на ме- сте очага-инфильтрата или туберкулемы (рис. 350). Полость распада возни- кает в результате гнойного расплавления и разжижения казеозных масс, ко- торые с большим числом микобактерий выделяются с мокротой. Это создает большую опасность бронхогенного обсеменения легких, а также выделения микобактерий в окружающую среду.
Каверна при этой форме туберкулеза локализуется в J или II сегменте (на месте очагов, из которых она развилась), имеет овальную или округлую фор- му, диаметром 2 — 5 см, сообщается с просветом сегментарного бронха (рис. 351). Стенка каверны неоднородна: внутренний слой ее состоит из казеозных масс, наружный — из уплотненной в результате воспаления легочной ткани (рис. 352).
Своевременное распознавание острой кавернозной формы легочного тубер- кулеза очень важно, так как стенки каверны при ней легко спадаются и даже консервативное лечение дает обнадеживающие результаты при условии отсут- ствия значительного бронхогенного обсеменения, сохранения одностороннего характера процесса и отсутствия фиброза.
7. Фиброзно-кавернозный туберкулез (рис. 353), или хроническая легочная чахотка, возникает из острого кавернозного туберкулеза в тех слу- чаях, когда процесс принимает хроническое течение. Стенка каверны становится плотной. Внутренняя поверхность ее неровная, с пересекающими ее полость балками; каждая балка представляет собой облитерированный бронх или тромбированный сосуд. Стенка построена из трех слоев: внутрен- ний — пиогенный (некротический), богатый распадающимися лейкоцитами; средний — слой туберкулезной грануляционной ткани; наружный — соедини- тельнотканный, причем среди прослоек соединительной ткани видны участки ателектазов легкого.
Морфологические изменения всегда более выражены в одном, чаще в пра- вом, легком. В I и II сегментах изменения более старые, плевра утолщена. Ка- верна занимает один или оба сегмента, с гнойным содержимым и большим числом микобактерий. Вокруг нее определяются разнообразные очаги (в зави- симости от типа тканевой реакции), бронхоэктазы. Процесс постепенно рас- пространяется в апико-каудальном направлении, спускается с верхних сегмен- тов на нижние как контактным путем, так и по бронхам, занимая все новые участки легкого. Поэтому наиболее старые изменения при фиброзно-каверноз- ном туберкулезе наблюдаются в верхних отделах легких, а наиболее све- жие — в нижних. С течением времени процесс переходит по бронхам на противоположное легкое. Раньше всего бронхогенные метастатические очаги в нем возникают в III сегменте, где появляются ацинозные, нодозные и лобулярные туберкулезные очаги. При их распаде возможно образование каверн и даль- нейшее бронхогенное распространение процесса.
8. Цирротический туберкулез рассматривается как вариант раз- вития фиброзно-кавернозного туберкулеза, когда в пораженных легких вокруг каверн происходит мощное развитие соединительной ткани, на месте зажив- шей каверны образуется линейный рубец (рис. 354), появляются плевральные сращения, легкие деформируются, становятся плотными и малоподвижными, появляются многочисленные бронхоэктазы (рис. 355, см. на цветн. вкл.).
При вторичном легочном туберкулезе инфекция распространяется, как правило, бронхогенным, интраканаликулярным или кон- тактным путем, поэтому при вторичном туберкулезе могут встречаться специфические поражения бронхов, трахеи, гортани, полости рта, кишечника. Гематогенное распространение отмечается редко. Оно возможно в терминаль- ном периоде развития болезни, при снижении защитных сил организма после каких-либо воздействий, у больных диабетом, при авитаминозах, истощении и т. д. В этих случаях могут развиться туберкулезный менингит, органные внелегочные и другие поражения.
Осложнения туберкулеза многообразны и упоминались при описании от- дельных его форм. При первичном туберкулезе могут развиться туберку- лезный менингит, плеврит, перикардит, перитонит. При костном туберкулезе наблюдаются секвестры, деформации, поражение мягких тканей, абсцессы
и свищи. При вторичном туберкулезе наибольшее число осложнений связано с каверной. Из каверны возникают к р о в о т е ч е н и я, прорыв содержимо- го каверны в плевральную полость приводит к пневмотораксу и гнойному плевриту (эмпиема плевры). В связи с длительным те- чением заболевания любая форма туберкулеза может осложниться а м и л о - и д о з о м; особенно часто он наблюдается при фиброзно-кавернозном тубер- кулезе. Ведущей причиной смерти больных легочным туберкулезом в настоя- щее время являются легочно-сердечная недостаточность, кровотечения, ами- лоидоз и осложнения послеоперационного периода у больных с тяжелым кавернозным процессом.
Патоморфоз туберкулеза
За последние годы клиническая и морфологическая картина туберкулеза значительно изменилась. Так, за последние 35 лет в общей структуре ле- тальных исходов в Москве смертность от туберкулеза в больницах снизилась в 10 раз, а в специализированных учреждениях — в 24 раза. Эти изменения обусловлены главным образом социальным прогрессом, достижениями лекар- ственной и антибактериальной терапии и рассматриваются как есте- ственный и индуцированный патоморфоз. Наблюдается резкое снижение и практически исчезновение прогрессирующих форм заболевания — первичного туберкулеза, гематогенного туберкулеза, казеозной пневмонии. К числу общих для всех клинико-анатомических форм признаков современно- го туберкулеза относят: уменьшение специфических экссудативных изменений (рис. 356) и генерализации процесса, усиление неспецифического компонента туберкулезного воспаления и фибропластической реакции.
