
- •Список скорочень
- •Приклади доказових даних для деяких аспектів навчання ноп та оцінки результатів
- •Вибір дизайну залежно від області клінічного дослідження
- •Методичні вказівки модуль іі патологічна вагітність
- •Тема 1. Ранні гестози
- •Блювота вагітних
- •Слинотеча вагітних
- •Рідкісні форми гестозів
- •Контрольні запитання для оцінки вихідного рівня знань
- •Додаткові клініко-лабораторні критерії прееклампсії
- •Легка прееклампсія
- •Прееклампсія середньої тяжкості
- •Тяжка прееклампсія
- •Прееклампсія у післяпологовому періоді
- •Еклампсія
- •Препарати, рекомендовані для лікування прееклампсії
- •Контрольні запитання для оцінки вихідного рівня знань
- •Тема 3. Ізоімунний конфлікт при вагітності
- •Причини розвитку імунного конфлікту
- •Антенатальна діагностика гемолітичної хвороби плода
- •Метою антенатального ведення є ідентифікація дуже тяжких форм захворювання та проведення лікування до оптимального часу розродження.
- •Ведення rh-негативних неімунізованих вагітних жінок
- •Ведення rh-негативних вагітних з ізоімунізацією
- •Критерії ступеня тяжкості гемолітичної хвороби
- •Контрольні запитання для оцінки вихідного рівня знань
- •Тема 4. Багатоплідна вагітність. Патологія навколоплідного середовища (багатоводдя, маловоддя)
- •Патологія навколоплідного середовища
- •Багатоводдя
- •Маловоддя (олігогідрамніон)
- •Тема 5. Великий плід
- •Тема 6. Тазове передлежання плода
- •Контрольні запитання для оцінки вихідного рівня знань
- •Тема 7. Неправильні положення плода під час вагітності та в пологах
- •Тема 8. Екстрагенітальна патологія при вагітності Загальні принципи надання спеціалізованої допомоги вагітним з екстрагенітальною патологією
- •Захворювання серця і вагітність
- •Ревматизм
- •Набуті ревматичні вади серця
- •Вроджені вади серця
- •Кардіоміопатії
- •Вагітність та опероване серце
- •Гіпертонічна хвороба і вагітність
- •Артеріальна гіпотензія і вагітність
- •Захворювання вен та тромботичні ускладнення при вагітності Варикозна хвороба нижніх кінцівок
- •Тромбофлебіти, тромбози вен
- •Тромбофлебіт поверхневих вен
- •Тромбоз глибоких вен
- •Анемія у вагітних
- •Класифікація анемії за ступенем тяжкості
- •Залізодефіцитна анемія (зда)
- •Фолієводефіцитна анемія
- •В12 - дефіцитна анемія
- •Таласемія
- •Гемолітичні анемії
- •Апластична анемія
- •Вагітність і захворювання органів дихання
- •Бронхіти
- •Гостра пневмонія
- •Бронхіальна астма
- •Захворювання нирок і сечовивідних шляхів і вагітність
- •Пієлонефрит вагітних
- •Гломерулонефрит
- •Сечокам'яна хвороба
- •Захворювання органів ендокринної системи і вагітність
- •Дифузний токсичний зоб (дтз)
- •Гіпотиреоз
- •Цукровий діабет
- •Передгестаційний цукровий діабет
- •Гестаційний діабет
- •Захворювання печінки, жовчного міхура та органів травлення у вагітних Холецистит
- •I. Хронічний безкам'яний холецистит; хронічний калькульозний холецистит.
- •Гепатити Хронічний гепатит
- •І. За етіологією та патогенезом:
- •Гострий вірусний гепатит
- •Гострий апендицит Гострий апендицит становить близько 90% всіх випадків «гострого живота» у вагітних в основному зустрічається в першій половині вагітності
- •Контрольні запитання для оцінки вихідного рівня знань
- •Тема 9. Перинатальні інфекції
- •Вплив інфекції на плід (за а. В. Macleаn, 1990)
- •Клінічні прояви перинатальних інфекцій в різний термін вагітності
- •Клініко-лабораторне обстеження
- •Додаткові методи дослідження. Додаткові методи дослідження полягають у біопсії трофобласта та хоріона, кордоцентезі, амніоцинтезі, медико-генетичному консультуванні тощо.
- •Оцінка результатів реакції з torch-антигенами
- •Терміни обстеження вагітних
- •Клінічні прояви, значущість інфекцій та тактика лікаря під час ведення вагітності
- •Тема 10. Затримка росту плода затримка розвитку плода (зрп)
- •Центильна оцінка фізичного розвитку новонародженого
- •1. Медичні:
- •2. Соціально-економічні:
- •Тема 11. Дистрес плода під час вагітності та пологів
- •Дистрес плода під час вагітності
- •Оцінка результатів визначення показників біофізичного профілю плода
- •Дистрес плода під час пологів
- •Оцінка результатів ктг під час пологів та тактика ведення пологів
- •3. Визначення меконію у навколоплідних водах при розриві плідного міхура:
- •Амбулаторний
- •Тема 12. Невиношування вагітності
- •1. Материнські причини:
- •2. Патологія вагітності
- •3. Екстрагенітапльна патологія матері
- •5. Соціально-середовищні фактори:
- •6. Фактори нез’ясованої етіології.
- •І. Невиношування вагітності
- •Спонтанний аборт
- •Звичний аборт
- •Загрозливий аборт
- •Огляд у дзеркалах
- •Бімануальне піхвове дослідження
- •Узд: загальні ознаки
- •Терапія загрозливого аборту
- •Моніторинг ефективності лікування
- •Аборт в ходу
- •Неповний аборт
- •Огляд у дзеркалах
- •Бімануальне піхвове дослідження
- •Хірургічний метод евакуації вмісту порожнини матки
- •Повний аборт
- •Огляд у дзеркалах
- •Бімануальне піхвове дослідження
- •Аборт, що не відбувся (припинення розвитку ембріона/плода)
- •Бімануальне піхвове дослідження
- •Іі. Звичне невиношування вагітності
- •Обсяг обстеження при звичному невиношуванні вагітності
- •Тема 13. Переношена вагітність
- •Тема 14. Позаматкова вагітність
- •І. За локалізацією:
- •1. Абдомінальна ( черевна) вагітність
- •Етіологія та патогенез позаматкової вагітності
- •Генітальний інфантилізм
- •Трубна вагітність
- •Діагностика Клінічні ознаки
- •Трансвагінальне узд:
- •Діагностичні ознаки різноманітних форм трубної вагітності
- •Яєчникова вагітність
- •Шийкова вагітність
- •Абдомінальна (черевна) вагітність
1. Медичні:
хронічна артеріальна гіпертензія;
цукровий діабет;
системні захворювання сполучної тканини;
тромбофілії;
захворювання нирок;
прееклампсія вагітних;
багатоплідна вагітність;
крововтрата під час вагітності;
аномалії пуповини та розташування плаценти;
перинатальні інфекції;
ЗРП в анамнезі;
хромосомні та генетичні порушення;
медикаменти (варфарин, фенітоїн).
2. Соціально-економічні:
недостатнє харчування;
тютюнопаління, вживання алкоголю, наркотиків;
забруднення навколишнього середовища;
професійні шкідливості.
Діагностика
Біометричні методи:
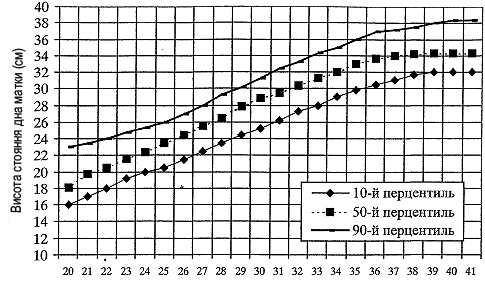
визначення висоти стояння дна матки (ВДМ) у II - III триместрах вагітності на основі гравідограми (рис. 10.2).
У нормі до 30 тижня приріст ВДМ складає 0,7 - 1,9 см на тиждень; в 30 - 36 тиж. - 0,6 - 1,2 см на тиж.; 36 і більше - 0,1 - 0,4 см. Відставання розмірів на 2 см або відсутність приросту протягом 2 - 3 тиж. при динамічному спостереженні дає підставу запідозрити ЗРП;
Термін вагітності (тижні)
Рис. 10.2. Гравідограма
ультразвукова фетометрія включає визначення розмірів голівки, окружності живота та довжини стегна. При визначенні невідповідності одного або декількох основних фетометричних показників терміну вагітності проводиться розширена фетометрія та вираховуються співвідношення лобно-потиличного розміру до біпарієтального, окружності голівки до окружності живота, біпарієтального розміру до довжини стегна, довжини стегна до окружності живота. Найбільш цінним показником є прогнозована (передбачувана) маса плода.
За даними УЗД виділяють три ступеня тяжкості ЗРП:
I ступінь - відставання показників фетометрії на 2 тижні від гестаційного терміну;
II ступінь - відставання на 3 - 4 тижні від гестаційного терміну;
III - відставання більше ніж на 4 тижні.
Фетометрія є інформативною з 20 тижня вагітності (A).
Моніторинг стану плода (див. тему «Дистрес плода»).
Для діагностики функціонального стану плода використовуються наступні біофізичні методи:
біофізичний профіль плода (БПП) - оцінюється сума балів окремих біофізичних параметрів (дихальні рухи плода, тонус плода, рухова активність плода, реактивність серцевої діяльності плода на нестресовий тест (НСТ), об'єм навколоплодових вод) (див. тему «Дистрес плода»)
модифікований БПП оцінює тільки два параметри - нестресовий тест та кількість рідини.
доплерометрія швидкості кровотоку у артерії пуповини (відображає стан мікроциркуляції у плодовій частині плаценти, судинний опір якої відіграє основну роль у фетоплацентарній гемодинаміці) (A).
Лише дані комплексного динамічного спостереження і, в першу чергу, акушерська ситуація дають можливість встановити діагноз та сформувати план ведення.
Тактика ведення вагітності з ЗРП (див. алгоритм).
1. Лікування захворювань вагітної, які призводять до виникнення ЗРП.
2. Поетапне динамічне спостереження за станом плода:
2.1. При нормальних показниках біофізичних методів діагностики стану плода можливе амбулаторне спостереження та пролонгування вагітності до доношеного терміну.
2.2. Госпіталізація вагітної акушерського стаціонару III рівня надання медичної допомоги здійснюється за умови наявності наступних результатів дослідження БПП і/або доплерометрії кровотоку:
- патологічна оцінка БПП (4 бали і нижче);
- повторна (через добу) сумнівна оцінка БПП (5 - 6 б.);
- сповільнений діастолічний кровотік в артеріях пуповини;
- критичні зміни кровотоку в артеріях пуповини (нульовий та реверсний).
2.3. При сповільненому діастолічному кровотоці у артеріях пуповини проводять дослідження БПП:
- за відсутності патологічних показників БПП проводять повторну доплерометрію з інтервалом у 7 днів;
- при наявності патологічних показників БПП, проводять доплерометрію щонайменше 1 раз на 2 дні та БПП щоденно.
Оскільки немає ефективного методу лікування ЗРП та дистресу плода (А), ключовим моментом у веденні таких вагітних є чітка оцінка стану плода та своєчасне розродження (А).
3. Погіршення показників плодового кровотоку (виникнення постійного нульового або реверсного кровотоку в артеріях пуповини) у терміні після 30 тижнів є показанням для розродження шляхом операції кесаревого розтину. У термін до 30 тижнів вагітності, зважаючи на глибоку функціональну незрілість плода, велику імовірність перинатальних втрат, питання про спосіб розродження вирішується індивідуально залежно від акушерської ситуації та поінформованої згоди вагітної.
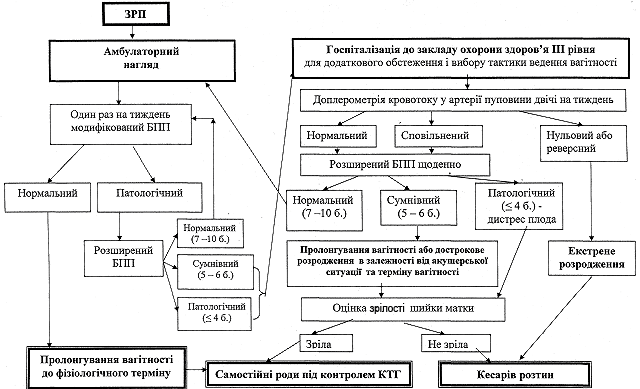
Алгоритм акушерської тактики при ЗРП
Пологи
Розродження через природні пологові шляхи проводять (під кардіомоніторним контролем за станом плода) при нормальному або сповільненому кровотоці у артеріях пуповини, якщо немає дистресу плода (оцінка БПП 6 б. і нижче).
Показанням для розродження шляхом кесаревого розтину є:
критичні зміни кровоплину у артеріях пуповини (нульовий та реверсний) - екстрене дострокове розродження треба проводити незалежно від терміну вагітності;
гострий дистрес плода (брадікардія менше 100 уд/хв. та патологічні децелерації ЧСС) незалежно від типу кровотоку (нормальний чи сповільнений) у артеріях пуповини під час вагітності;
патологічний БПП (оцінка 4 б. і нижче) при відсутності біологічної зрілості шийки матки (після 30 тижнів вагітності).
Профілактика
Виявлення факторів ризику ЗРП та проведення динамічного контролю за пацієнтами цієї групи вагітних.
Дотримання вагітною режиму дня та раціональне харчування.
Відмова від шкідливих звичок (тютюнопаління, вживання алкоголю тощо).

Контрольні запитання для оцінки вихідного рівня знань
Яке визначення поняття «плацентарна недостатність»?
Яка класифікацію плацентарної недостатності (ПН)?
Які фактори ризику розвитку ПН?
Який патогенез ПН?
Які клінічні прояви ПН?
Які методи діагностики ПН?
Які методи лікування ПН?
Яке визначення понять «малий для гестаційного віку плід» та «затримка росту плода»?
Які причини розвитку ЗРП?
Які фактори ризику ЗРП?
Які методи діагностики ЗРП?
Які форми ЗРП?
Який алгоритм ведення вагітності при ЗРП?
Який алгоритм ведення пологів при ЗРП?
Які методи профілактики плацентарної надостатності та ЗРП?
