
Масюкова 2017 Пиодермии. Учебное пособие
.pdf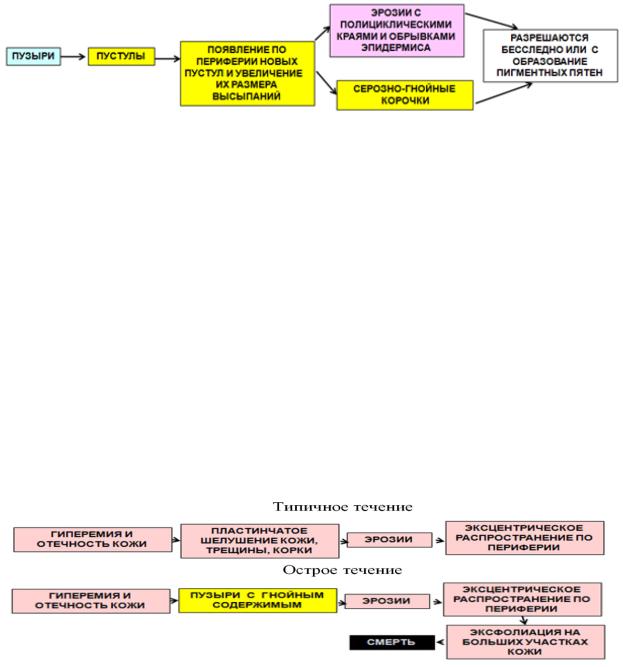
при инфекции пуповины Для заболевания характерны:
1.Нарушение общего состояния: повышение температуры, вялость, слабость, беспокойство, плохой сон, потеря аппетита.
2.Поражение кожи области пупка, живота, груди, спины, ягодиц, конечностей, а также слизистых оболочек рта, носа, глаз, гениталий.
3.Эволюционный полиморфизм высыпаний:
Рис. 14. Динамика развития морфологических элементов при буллезном импетиго.
4.Приступообразное высыпание новых пузырей в первые 2 недели жизни по периферии основных очагов поражения.
5.В тяжелых случаях могут развиваться стафилококковые отиты, пневмонии, диспептические явления, сепсис. В этих случаях прогноз для жизни может быть неблагоприятным. Дифференцируют эпидемическую пузыр-
чатку новорожденных с сифилитической.
Эксфолиативный дерматит новорожденных Риттера. Считают,
что эпидемическая пузырчатка новорожденных и эксфолиативный дерматит Риттера являются различными формами одного заболевания. Заболевание начинается в области подбородка и прилежащих участков щек. Затем процесс распространяется на лицо, шею, туловище, конечности. Для заболевания характерен положительный симптом Никольского – отслойка эпидермиса на видимо здоровой коже. В основе лежит акантолизис – нарушение связей между клетками шиповатого слоя. Различают типичное и острое течение заболевания.
Рис. 15. Формы течения и динамика высыпаний при эпидемической пузырчатке новорожденных.
Перипорит, везикулопустулез. Распространенное заболевание новорожденных в первые дни жизни. Представляет собой воспаление поры эккринной потовой железы. Заболевание носит диссеминированный характер.
31

Рис. 16. Динамика высыпаний при перипорите и везикопустулезе
Заболевание локализуется в области груди, спины, головы, шеи, бедер.
Псевдофурункулез, множественные абсцессы у детей. Воспаление всей эккринной потовой железы. Поражается чаще задняя поверхность тела – голова, спина, ягодицы, бедра.
Рис. 17. Динамика высыпаний при псевдофурункулезе
Нередко отмечается регионарный лимфаденит, полиаденит. Заболевание может осложниться флегмонами, сепсисом, прогноз не всегда благоприятный.
Стрептодермии
Поражают главным образом гладкую кожу. Как правило, носят поверхностный характер.
Рис. 18. Динамика высыпаний при стрептодермии
Стрептодермии контагиозны. В основе классификации – локализация процесса.
32
1.Стрептококковое импетиго – лицо, боковые поверхности туловища, конечности.
2.Буллезное импетиго размером с лесной орех – на тыле кистей, реже – стопах и голени.
3.Щелевидное импетиго, ангулярный стоматит, заеда. Локализация: уг-
лы рта, глаз, у крыльев носа.
4.Поверхностный панариций, турниоль. Поражаются околоногтевые ва-
лики. Болеют взрослые.
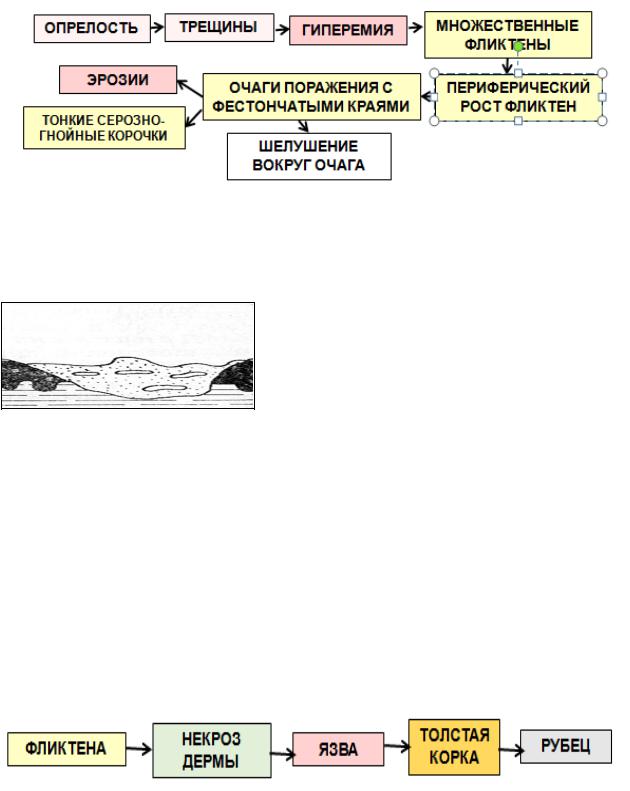
5.Интертригинозная стрептодермия, стрептококковая опрелость. По-
является в области складок: за ушными раковинами, между пальцами, под молочными железами, в подмышечных, пахово-бедренных, межъягодичной складках. Характерны отсевы, трещины, пеленочный дерматит.
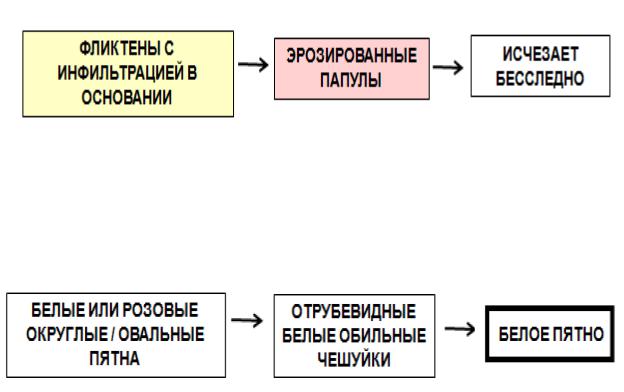
6.Сифилоподобное папулезное импетиго, послеэрозивный сифилид. Забо-
левание развивается у детей преимущественно грудного возраста. Локализация: кожа ягодиц, половых органов, бедер.
Рис. 19. Динамика высыпаний при сифилоподобном папулезном импетиго
7. Простой лишай, белый лишай, асбестовидная псевдопарша. Сухая раз-
новидность стрептококкового импетиго. Локализуется на лице и конечностях.
Рис. 20. Динамика высыпаний при простом лишае
Для заболевания характерен симптом «скрытого шелушения». Процесс разрешается под влиянием солнечных лучей. Болезнь появляется весной и осенью. Часто провоцируется купанием в открытых водоемах.
8. Острая диффузная поверхностная стрептодермия.
Локализуется в складках (подмышечные, паховые, ягодичная, вокруг пупка, за ушными раковинами), а также на стопах, голенях, половых органах.
33
Процесс захватывает большие участки кожного покрова. Ухудшается общее состояние, увеличиваются лимфоузлы.
Рис. 21. Динамика развития морфологических элементов при диффузной поверхностной стрептодермии
9. Вульгарная эктима.
Эктимы локализуются преимущественно в области кожи голеней, бедер, ягодиц и поясницы. Процесс начинается с появления фликтены или воспалительного инфильтрата, достигающего величины вишни и увен-
Рис. 22. Вульгарная эктима чанного пустулой. Через 2-3 дня образуются гнойно-кровянистые корки. После от-
торжения корок обнаруживается округлая язва с ровными отвесными валикообразными краями, сочным, кровоточащим дном, покрытым грязно-серым налетом. Заживление происходит медленно – до 3 недель и заканчивается образованием рубца, депигментированного в центре и гиперпигментированного по периферии. Субъективно – зуд, болезненность. Способствуют развитию эктим чаще всего зудящие паразитарные заболевания (чесотка, вшивость и др.), укусы насекомых. Предрасполагающие факторы: загрязнение кожи, потливость, локальное нарушение кровообращения (длительное пребывание на ногах), микротравмы, расчесы. В дифференциально-диагностическом отношении следует иметь в виду сифилитическую эктиму и кожный лейшманиоз.
Рис. 23. Динамика развития морфологических элементов при вульгарной эктиме
Если процесс начинает расти и вширь, то образуется рупия. Процесс чаще локализуется на голенях, ягодицах.
34
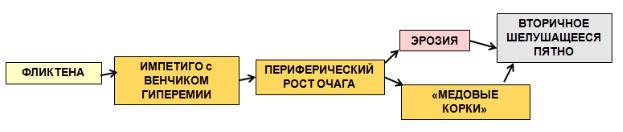
Стрепто-стафилодермии Вульгарное импетиго (обычное импетиго).
Рис. 24. Динамика развития морфологических элементов при вульгарном импетиго
Наиболее часто встречающаяся форма импетиго. Чаще болеют дети. Заболевание очень контагиозно. Развивается как самостоятельное заболевание или осложнение чесотки, вшивости. Высыпания преобладают на лице, особенно вокруг естественных отверстий (рот, глаза, нос). Для заболевания характерны увеличенные лимфоузлы, ускоренное СОЭ, лейкоцитоз. С практической точки зрения и для рационального выбора тактики лечения следует дифференцировать стафилококковое, стрептококковое и вульгарное импетиго.
|
|
|
|
|
|
Таблица 5 |
|
Дифференциальная диагностика импетиго |
|
||||
|
|
|
|
|
||
|
|
Стафилококковое |
Стрептококковое |
Вульгарное |
||
Возраст |
|
Любой |
Чаще дети, де- |
Чаще дети, де- |
||
|
|
|
вушки, |
молодые |
вушки, |
молодые |
|
|
|
женщины |
женщины |
||
Локализация |
|
Ладони, подош- |
Лицо, |
складки |
Лицо (чаще во- |
|
|
|
вы, голени, бедра, |
(роговой |
слой |
круг |
естествен- |
|
|
ягодицы (толстый |
тонкий) |
|
ных |
отверстий |
|
|
роговой слой) |
|
|
(рот, глаза, нос) |
|
Морфологический |
|
Импетиго |
Фликтена |
Фликтена, импе- |
||
элемент |
|
|
|
|
тиго |
|
Периферический |
|
- |
+ |
|
|
|
рост |
|
|
|
|
|
|
Признаки воспа- |
|
Выражены |
Практически от- |
Появляются на 2- |
||
ления |
|
|
сутствуют |
3 день |
|
|
Корки |
|
Рыхлые, желтые |
Тонкие, серые |
Медово-желтые |
||
Регионарный |
|
- |
- |
|
|
+ |
лимфаденит |
|
|
|
|
|
|
Контагиозность |
|
- |
+ |
|
|
+ |
Атипичные пиодермиты
Проявляются в основном хроническими вялотекущими язвенными, вегетирующими и абсцедирующими формами, упорно поддающимися лечению и весьма напоминающими очаговый туберкулез кожи и глубокие микозы. Кли-
35
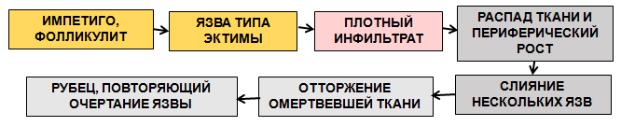
нические формы этих пиодермий не зависят от вида возбудителя, в качестве которого помимо стафилококков и стрептококков могут выступать самые разнообразные микроорганизмы и их комбинации в виде смешанных инфекций. Основная роль в их развитии принадлежит макроорганизму, который в силу различных причин изменяет свою реактивность, демонстрируя разнообразные иммунные нарушения и снижение неспецифической резистентности, характерные для различных видов иммунодефицитов – первичных, вторичных (инфекционных) и первично-вторичных.
Хроническая язвенная пиодермия (хроническая пиогенная язва) лока-
лизуется преимущественно на голенях. Чаще всего ей предшествует фурункул или эктима. У ослабленных больных язвы, образующиеся при этих заболеваниях, теряют тенденцию к заживлению и приобретают длительное, торпидное течение. Дно их покрыто вялыми грануляциями, края слегка инфильтрированы, застойно гиперемированы, пальпация болезненна.
Рис. 25. Динамика развития морфологических элементов при хронической язвенной пиодермии
Вряде случаев хронические пиогенные язвы увеличиваются в размерах
исливаются одна с другой. Очаг поражения постепенно разрастается в том или ином направлении, одновременно рубцуясь в центральной части (серпи- гинозно-язвенная пиодермия). Существует месяцами. Иногда пиогенная язва, локализуясь на половых органах, красной кайме губ, веках, настолько напоминает твердый шанкр (шанкриформная пиодермия), что исключить диагноз первичного сифилиса удается лишь после многократного лабораторного и серологического обследований больного.
Хроническая вегетирующая пиодермия представляет собой мягкую бляшку синюшно-красного цвета, покрытую гнойными корками, по удалении которых обнажается сочная папилломатозная (вегетирующая) поверхность инфильтрата. При сдавливании бляшки выделяются крупные капли густого зеленого гноя. Вокруг нее обнаруживаются глубокие пустулы. Вегетирующая пиодермия локализуется главным образом на тыльной поверхности кистей и стоп, в области лодыжек. Очаги поражения имеют наклонность к периферическому росту, заживают с образованием рубца, в котором оказываются вкрапленными участками нормальной кожи. Процесс развивается из язвенной пиодермии.
Хроническая язвенная вегетирующая пиодермия. Процесс развивает-
ся из язвенной пиодермии. Для нее характерны: - крупная по размеру первоначальная язва;
36
-формирование вокруг нее дочерних абсцессов и язв;
-сообщение между ними посредством свищей, которые сами вскрываются и превращаются в язвы;
-обильное гнойное отделяемое;
-рост грануляций приводит к возникновению вегетаций;
-длится годами.
Хроническая абсцедирующая пиодермия характеризуется образовани-
ем воспалительного узла, кожа над которым приобретает синюшно-красный цвет. Постепенно узел размягчается и превращается в абсцесс. Со временем абсцесс вскрывается, образуя одно или несколько отверстий, из которых выделяется жидкий гной, нередко с примесью крови. В тех случаях, когда развиваются несколько узлов, абсцессы соединяются друг с другом свищевыми ходами, и очаг поражения становится весьма похожим на колликвативный туберкулез (скрофулодерму). Это впечатление усиливается после образования неровных (“рваных”, “косматых”) рубцов. Отсюда название такой разновидности абсцедирующей пиодермии - колликвативная, или скрофулодермоподобная, пиодермия. Наиболее частая локализация абсцедирующей пиодермии - ягодицы, задняя поверхность шеи, лицо.
Шанкриформная пиодермия. Очень напоминает твердый шанкр или первичную сифилому. Локализуется чаще на половых органах, реже – на лице (губах, веках). Язва с наличием инфильтрата в диаметре, слегка болезненная. Увеличиваются регионарные лимфоузлы. Длительность течения – 2-3 месяца.
Пиоаллергиды
Пиоаллергиды – это вторичные высыпания, развивающиеся у больных пиодермитами (обычно хроническими, чаще - стрептококковыми) в условиях сенсибилизации кожи к соответствующим пиококкам. Внезапно на туловище, конечностях, лице появляется распространенная, симметричная, мономорфная сыпь, состоящая из розеол, шелушащихся в центре, или фолликулярных папул, папуло-везикулезных либо папуло-пустулезных элементов. При поражении ладоней и подошв пиоаллергиды проявляется дисгидрозом или пузырными высыпаниями. В ряде случаев развитие пиоаллергида сопровождается повышением температуры тела.
Необходимо учитывать, что развитие пиоаллергидов связано, как правило, с нерациональным, раздражающим местным лечением пиодермитов, что приводит к всасыванию в кровь пиококков или продуктов их распада.
Диагностика
Данные анамнеза и клинические проявления помогают поставить правильный диагноз.
Лабораторные исследования:
1.Параклинические: клинический анализ крови, общий анализ мочи, биохимическое исследование крови, комплекс серологических реакций на сифилис.
37
2.Микробиологические: исследование гноя из очагов поражения с выделением культуры и определением чувсвительности к антибиотикам.
3.Иммунологические исследования крови (1 или 2 уровня).
Инструментальные методы исследования по показаниям:
1.Рентгеноскопия грудной клетки.
2.ЭКГ.
3.УЗИ внутренних органов.
4.Гистологические исследования (биопсия кожи с последующим гистологическим исследованием) проводятся для дифференциальной диагностики в зависимости от сопутствующих заболеваний и тяжести основного процесса.
5.Рекомендуется консультация терапевта, оториноларинголога, стоматолога, хирурга, гинеколога (по показаниям).
Дифференциальная диагностика проводится с сифилисом, васкулитами, туберкулезом, лейшманиозом, чесоткой, трихофитией, опухолями и др.
Лечение
Общие принципы терапии:
Использование комплексных методов этиопатогенетической терапии, направленных на элиминацию возбудителя, а также иммунных препаратов, способствующих нормализации функциональной активности иммунной системы больного.
Индивидуальный подход в выборе препаратов системного и топического действия в зависимости от тяжести клинических проявлений, длительности и особенности течения пиодермии, биологии возбудителя, сопутствующих заболеваний и характера иммунных расстройств. Избирательный подход к терапии больных обеспечивается полноценным учетом анамнеза, клинических и лабораторных данных.
Уменьшение интенсивности токсического антигенного воздействия на организм, направленные на подавление инфекции, удаление гноя, некротических тканей, осумкованных и абсцедирующих очагов.
Устранение факторов, оказывающих иммуносупрессивное влияние (очагов хронической инфекции, сопутствующих заболеваний, переохлаждения, приема кортикостероидов и др.)
Проведение иммунотерапии для коррекции иммунодефицитного состояния, особенно при хронических формах пиодермии.
Осуществление контроля за состоянием иммунного статуса, своевременный пересмотр и отмена отдельных препаратов виду их возможного иммуносупрессивного действия.
Проведение лечебных и профилактических мероприятий до полного разрешения пиодермитов.
Лечение пиодермии подразделяется на общее и местное (наружное).
При острых поверхностных пиодермиях (импетиго стрептококковое, стафилококковое, стрепто-стафилококковое, единичные остиофолликулиты) мож-
38
но назначать местное антибактериальное лечение. В то же время при глубоких, хронических, рецидивирующих формах необходимо комплексное лечение.
Лечение этиологическое, патогенетическое, симптоматическое начинают с выбора антибиотиков на основании бактериологического исследования и теста на чувствительность к ним; при необходимости на фоне терапии сопутствующих заболеваний. Стафилококки характеризуются высоким уровнем чувствительности к подавляющему большинству антибактериальных препаратов (бета-лактамам, аминогликозидам, фторхинолонам, макролидам, линкозамидам, тетрациклинам, ко-тримоксазолу, хлорамфениколу, фузидиевой кислоте и рифампицину).
Антибиотики назначаются в зависимости от чувствительности идентифицированных микроорганизмов, а курсовая доза зависит от тяжести и давности заболевания. Длительность лечения составляет от 7 до 21 дня и более. Возможны назначение комбинаций антибиотиков с различным механизмом действия для предупреждения формирования антибиотикорезистентных штаммов возбудителей заболевания.
Сульфаниламиды используются редко вследствие возможных токси- ко-аллергических осложнений и недостаточной эффективности.
Нитрофурановые препараты обладают противомикробной активностью при устойчивости к антибиотикам и сульфаниламидам. Они противопоказаны больным с заболеваниями печени, почек, сердца.
В лечении больных фурункулезом, хронической пиодермией невозможно обойтись без препаратов, воздействующих на микроциркуляцию кожи. В качестве ангиопротекторов чаще используют актовегин, трентал, теоникол, никотинат натрия. Патогенетическое лечение предусматривает использование также и гепатопротекторов (эссенциале-форте, гептрал и др.), ферментные препараты (фестал, мезим-форте и др.). Показаны витамины группы А, В, поливитамины (отечественных и зарубежных производителей).
При лечении хронических пиодермий, особенно глубоких (хроническая язвенная, язвенно-вегетирующая, гангренозная и др.) назначают кортикостероидные препараты и цитостатики. Кортикостероиды (преднизолон) назначают в дозе 15-20 мг/сут. в течение 15-20 дней с последующим снижением дозы каждые 5 дней до полной отмены препарата
Иммунотерапия после антибиотикотерапии назначается тем больным, у которых ремиссия короче 3 месяцев, желательно после определения показателей иммунитета и чувствительности к иммунокорригирующим препаратам. В комплексном лечении используется широкий спектр иммунных препаратов:
Препараты бактериального и грибкового происхождения: вакцины (стафилококковая вакцина НИИВС им. Мечникова, стафилококковый анатоксин, антифагин, ликопид, пирогенал, продигиозан, нуклеинат натрия, ридостин).
39
Синтетические иммуномодуляторы: энтеродез, диуцифон, иммунофан, метилурацил, полиоксидоний, тимоген.
Тимические пептиды и миелопептиды: тактивин, тималин, миелопид.
Иммуноглобулины: человеческий и стафилококковый иммуноглобулин.
Цитокины: лейкинферон.
Биостимуляторы (адаптагены): актовегин, алоэ, глицирам, лимонник китайский и др.
Медикаментозная терапия пиодермий
Зависит от клинических особенностей заболевания, глубины и характера поражений, остроты, локализации и распространенности процесса:
Наружная терапия
1. Антисептические препараты для наружного применения
раствор бриллиантового зеленого, спиртовой 1%, наружно на область высыпаний 2-3 раза в сутки 7-14 дней, или
фукорцин, на область высыпаний 2-3 раза в сутки 7-14 дней, или
метиленовый синий, водный раствор 1% наружно на область высыпаний 2-3 раза в сутки 7-14 дней, или
калия перманганат, водный раствор 0,1% наружно на область высыпаний 2-3 раза в сутки 7-14 дней, или
раствор перекиси водорода 3% наружно на область высыпаний 2-3 раза в сутки 7-14 дней, или
раствор хлоргексидина биглюконата 0,05% наружно на область высыпаний 2-3 раза в сутки 7-14 дней, или
повидон-йод, раствор 10%, наружно на область высыпаний 2-3 раза в сутки 7-14 дней.
2. Антибактериальные препараты для наружного применения:
неомицина сульфат (5000МЕ/5 мг) + бацитрацин цинк (250МЕ), наружно на область высыпаний 2-3 раза в сутки 7-14 дней, или
гентамицина сульфат, мазь или крем 0,1%, наружно на область высыпаний 2-3 раза в сутки 7-14 дней, или
фузидовая кислота, крем, мазь 2%, наружно на область высыпаний 2-3 раза в сутки 7-14 дней, или
мупироцин, мазь 2%, наружно на область высыпаний 2-3 раза в сутки 7- 14 дней, или
эритромицин, мазь (10000 ЕД/г), наружно на область высыпаний 2-3 раза в сутки 7-14 дней, или
линкомицина гидрохлорид, мазь 2%, наружно на область высыпаний 2-3 раза в сутки 7-14 дней, или
сульфатиазол серебра 1% крем, наружно на область высыпаний 2-3 раза в сутки 7-14 дней.
3. Глюкокортикоидные топические средства, комбинированные с антибактериальными препаратами.
40
