
- •Раздел 2 16
- •Раздел 3 87
- •Глава 18 372
- •Глава 19 437
- •Раздел 5 461
- •Раздел 6 543
- •Раздел 7 559
- •Часть I иьщАи шцслшлили! тл
- •Раздел 1 8
- •Раздел 2 16
- •Раздел 3 87
- •Глава 18 372
- •Глава 19 437
- •Раздел 5 461
- •Раздел 6 543
- •Раздел 7 559
- •Часть I общая эпидемиология
- •Раздел 1
- •Д. К. Заболотный
- •В. А. Башенин
- •Е. Н. Павловский
- •Глава 2
- •Раздел 2
- •Глава 3
- •Глава 4
- •Глава 5
- •Часть I. Общая эпидемиология
- •0 Отделение а ш Отделение б
- •В двух отделениях реанимации новорожденных
- •Часть I. Общая эпидемиология
- •Приемы формальной логики
- •Приемы биостатистики
- •Часть I. Цьщая л 1ущс1у1ПиЛ1д у1л
- •Глава 6
- •Глава 7
- •Раздел 3
- •Глава 8
- •Глава 9
- •Глава 10
- •2. В эпидемическом процессе имеет место взаимообусловленная изменчивость биологических свойств обеих взаимодействующих популяций.
- •3. Имеет место фазовая самоперестройка популяции паразита, которая определяет неравномерность развития эпидемического процесса.
- •Глава 11
- •Глава 12
- •Глава 13
- •Глава 14
- •Глава 15
- •Раздел 4. Эпидемиология антропонозов
- •Глава 16
- •Удельный вес исследованных центрами санэпидслужбы проб воды в источниках централизованного водоснабжения с отклонениями от санитарных норм (в %)
- •Частота обнаружения брюшнотифозных о-антител в сыворотке здоровых взрослых людей (p. X. Яфаев, г. Ф. Вараксина)
- •1997 1998 Годы
- •Глава 17
- •(P. X. Яфаев, а. К. Русанова)
- •(На 100 тыс. Населения)
- •Раздел 1 8
- •Раздел 2 16
- •Раздел 3 87
- •Глава 18 372
- •Глава 19 437
- •Раздел 5 461
- •Раздел 6 543
- •Раздел 7 559
- •Цифрой над ним — дата заболевания)
- •Доверительного интервала)
- •Санкт-Петербурге
- •100 Рис. 17.39. Динамика заболеваемости краснухой детей 1967-1979 гг. Рождения в Московском районе Ленинграда (p. X. Яфаев, а. К. Русанова)
- •Глава 18
- •Часть II. Эпидемиология инфекционных заболеваний
- •Часть II эпидемиология инфекционных заболеваний
- •Часть II. Эпидемиология инфекционных заболеваний
- •Часть II. Эпидемиология инфекционных заболеваний
- •Глава 19
- •Часть II. Эпидемиология инфекционных заболеваний
- •Раздел 5
- •Раздел 6
- •Глава 21
- •Часть II. Эпидемиолог ия имфькЦииппыл лньилсопппп
- •Раздел 7
- •Глава 22
- •V ▼ Первое сообщение о резистентности
- •(Banerjee и соавт., 1991)
- •Глава 23
- •(Доля в общем числе выделенных культур, %)
- •Глава 24
- •Глава 25
- •Глава 26
- •Глава 27
- •Глава 28
- •Часть III
- •Глава 29
- •Глава 30
- •Глава 32
- •Глава 33
- •Часть IV
- •Глава 34
- •Продолжение приложения 4
- •Зуева Людмила Павловна —
- •Яфаев Рауэль Хасаньянович —
- •190020, Санкт-Петербург, Нарвский пр., 18, оф. 501 тел./факс: (812) 325-39-86, 186-72-36 e-mail: foliant@peterlink.Ru http: //www. Foliant. Com. Ru
Часть II. Эпидемиология инфекционных заболеваний
ттгшитгттмтгг jimrmшштшгаиют!rwnwwnminiитшишишпитirmimnnттипигштиагигтгппппи »i»m иптт—t-'imnminn --тгпптта mm
18.3. Сифилис
^ Определение ;
Сифилис — хроническое инфекционное заболевание, вызывается бледной трепонемой (Treponema pallidum), характеризуется поражением кожи, слизистых оболочек, внутренних органов, костей и нервной системы и отличается волнообразным течением со сменой периодов обострения скрытыми периодами.
Различают: ранний, поздний, врожденный сифилис и неуточненные формы сифилиса. Ранний сифилис (инфекционный) считают наиболее опасным.
Источник
инфекции
Сифилис
является типичным антропонозом. Источник
— больной человек, как в острой, так
и в хронической форме заболевания.

Предполагается, что сифилис — это болезнь, завезенная в Европу первооткрывателями Нового Света, щичшямжнмшшшнш
тШУУиШШД
Возбудитель сифилиса — бледная трепонема (Treponema pallidum) — был открыт в 1905 г. немецкими учеными Schaudinn и Hoffman в элементах кожной сыпи и лимфатических узлах больных сифилисом.
Типичные бледные трепонемы представляют собой тонкие спиралевидные микроорганизмы длиной 6—14 мкм, толщиной 0,25—0,30 мкм, с амплитудой спирали 0,5—1,0 мкм. Бледная трепонема является облигат- ным паразитом и не культивируется in vitro. Одной из важнейших функций Treponema pallidum является движение, что обусловливает ее высокую инвазивность и возможность распространения по жидкостям организма: внутрисуставной, глазной и в коже.
В цельной крови или в сыворотке при 4° С микроорганизмы сохраняют жизнеспособность не менее 24 ч, что имеет значение при переливании крови. Вне организма человека (в биологических субстратах, на предметах домашнего обихода) бледная трепонема сохраняет заразительность до высыхания. Она очень чувствительна к воздействию химических веществ (кислоты, щелочи, 70° спирта). Возбудитель обладает низкой метаболической активностью и замедленным размножением (время деления составляет около 30 ч). При неблагоприятных условиях существования (воздействие антибиотиков, недостаток питания) трепонемы могут образовывать «формы выживания» — цисты и L-формы.

Для заражения человека сифилисом необходимо проникновение бледной трепонемы через кожу или слизистую оболочку, целостность которой нарушена.
Продолжительность инкубационного периода в среднем составляет 3-4 нед. Однако у отдельных больных он может достигать 3 мес и более в связи с бесконтрольным употреблением антибиотиков по поводу различных заболеваний, а также под влиянием других факторов.
Первый клинический признак заболевания — твердый шанкр, появляется в среднем через 3—4 нед после заражения, на том месте, где бледная трепонема проникла в организм (по образному выражению французов «при сифилисе первым наказуется то место, которым согрешили»), В этот период человек становится заразен. Наиболее опасными в распространении инфекции являются больные с активными эрозивными, мокнущими или язвенными поражениями на коже и слизистых оболочках, особенно в полости рта и на половых органах.
Заразительность больных сифилисом зависит от длительности болезни. Наиболее заразными являются больные с ранними формами сифилиса (особенно в первые два года болезни); больные с поздними формами сифилиса (с длительностью заболевания более 5 лет) обычно мало контагиозны.
Условиями заражения сифилисом являются наличие достаточного количества вирулентных бледных трепонем и повреждения кожи или слизистой оболочки.
Различают следующие формы сифилиса
Формы, при которых больной заразен для окружающих:
Первичный сифилис {syphilis I primaria), при котором через 2—6 нед после инфицирования на месте инокуляции развивается первичный аффект (твердый шанкр), увеличиваются регионарные лимфатические узлы, и серозная жидкость из очагов поражения содержит трепонемы. Больной является заразным весь данный период.
Вторичный сифилис (syphilis IIsecundaria), обусловленный гематогенным распространением возбудителей из первичного очага, проявляющийся полиморфными высыпаниями (розеолы, папулы, пустулы) на коже и слизистых оболочках. Больной заразен при всех формах вторичного сифилиса. Заразны элементы сыпи и любой физический контакт (сексуальный или несексуальный) с поврежденной кожей или слизистыми оболочками больного.
Третичный сифилис {syphilis III tertiaria), характеризуется деструктивными поражениями внутренних ортанов и нервной системы с возникновением в них специфических образований — гумм. Особенностью третичного периода сифилиса является малая заразительность больного для окружающих. Эта стадия считается незаразной для половых партнеров больного и окружающих в быту, но может быть опасна для медицинских работников (хирурги, патологоанатомы и др.), так как в гуммах обычно содержится небольшое количество трепонем.
Врожденный сифилис (syphilis congenita) — сифилис, при котором заражение произошло от больной матери в период внутриутробного развития.
Врожденный сифилис согласно принятой классификации ВОЗ (1980 г.) разделяют на:
Ранний врожденный сифилис (syphilis congenita praecox) — врожденный сифилис у плода и у детей младше 2 лет, проявляющийся сифилитической пузырчаткой, диффузной папулезной инфильтрацией кожи, поражением слизистых оболочек, внутренних органов, глаз.
Поздний врожденный сифилис (syphilis congenita tarda) — врожденный сифилис у детей старше 2 лет, проявляющийся триадой Гетчинсона, а также поражением кожи, внутренних органов и костей по типу третичного сифилиса.
Скрытый врожденный сифилис (syphilis congenita lacens) — врожденный сифилис, при котором клинические проявления отсутствуют и лабораторные показатели спинномозговой жидкости в норме.
Дети с врожденным сифилисом являются заразными для окружающих с первых дней жизни, особенно с ранним врожденным сифилисом.
Передача сифилиса потомству происходит в основном в первые годы болезни матери, позднее эта способность постепенно ослабевает. Наиболее велик риск рождения больного ребенка у беременных, болеющих вторичным сифилисом, так как он протекает с явлениями спирохетемии. Для женщин, болеющих сифилисом, характерен различный исход беременности на различных этапах течения процесса, так как степень инфицирования плода зависит от активности инфекции.
Сифилис плода обычно заканчивается его гибелью на 6—7-м месяце беременности. Дети, рожденные с активными проявлениями сифилиса, оказываются нежизнеспособными и быстро погибают. Погибшие плод и новорожденные заразны для окружающих, особенно при вскрытии. Активное противосифилитическое лечение в ранние сроки беременности может обеспечить рождение здорового потомства.
Механизм передачи
Механизм передачи — контактный; наиболее частый путь заражения — прямой контакт (половой), однако имеется возможность контакт- но-бытового пути передачи (так называемый «бытовой сифилис») и вертикального пути передачи (от матери к плоду).
Заражение сифилисом происходит через кожу и слизистые оболочки при половом контакте, на долю которого приходится 90—95% случаев эффективного заражения. Возможно заражение при поцелуях, кормлении грудью детей больных сифилисом. Инфицирование может происходить через различные предметы, загрязненные выделениями (отделяемое сифилитических элементов, слюна, экскременты, грудное молоко), содержащими бледные трепонемы.
41
"7
I \ 3.IK >840
ность до высыхания биологических субстратов (слизь, гной, тканевый экссудат, грудное молоко). Заражение сифилисом может произойти и при непосредственном попадании бледной трепонемы в кровь. При переливании донорской крови больного сифилисом у реципиента развивается трансфузионный сифилис.
При вертикальной передаче от матери к плоду формируется врожденный сифилис. Внутриутробное заражение плода может происходить с 5-го месяца беременности. Заражение может также произойти в момент родов при прохождении плода через родовые пути матери, больной сифилисом.
Врачи и другой медицинский персонал могут заразиться при осмотре больного сифилисом или проведении лечебных процедур и манипуляций, во время оперативного вмешательства.
Заражение сифилисом возможно также от трупов, особенно новорожденных с ранним врожденным сифилисом.
Во сприимчив ость
К сифилису восприимчивы все возрастные группы, включая новорожденных детей. Большое значение для заражения сифилисом имеет количество возбудителя, попадающее в организм, и состояние иммунной системы инфицированного. Особой восприимчивостью отличаются лица с иммунодефицитными состояниями (ВИЧ-инфекция и др.).

оявления эпидемического процесса
Интенсивность
Заболеваемость сифилисом в царской России была весьма значительной, особенно в больших городах. В 1913 г. в Москве было зарегистрировано 2160, а в Петербурге — 2440 больных сифилисом на 100 тыс. населения. В структуре заболеваемости преобладали третичный и врожденный сифилис.
После Октябрьской революции была создана жесткая система организации борьбы с сифилисом и другими венерическими заболеваниями. Ее структурной и функциональной основой стали специализированные учреждения — кожно-венерологические диспансеры.
Все эти достаточно жесткие меры сыграли значительную роль в борьбе с сифилисом. В 1988—1989 гг. уровень заболеваемости сифилисом достиг наименьшего показателя — 4,3 на 100 тыс. населения. Однако с середины 1990-х гг. начался стремительный рост заболеваемости. В России к 1997 г. количество вновь заболевших сифилисом достигло 277,3 на 100 тыс. населения.
В мегаполисах Азиатского и Африканского континентов заболеваемость сифилисом колеблется от 400 до 10 ООО случаев на 100 тыс. жителей, а в отдельных регионах Африки сифилисом поражено до 33% населения. В последние годы в развитых странах (США и страны Западной Европы) отмечается рост заболеваемости сифилисом молодежи в возрасте от 15 до 19 лет.
Динамика
Многолетняя динамика заболеваемости сифилисом имеет волнообразный характер. Периоды подъема сменяются периодами спада (в период экономической и социальной стабилизации). Начиная с 1940 г. отмечается две волны подъема: небольшой в 70-е гг. и значительный — в начале 90-х гг., когда заболеваемость увеличилась в десятки раз (рис. 18.8).
Рис.
18.8.
Заболеваемость сифилисом в России в
1940-2002 гг. (на 100 тыс. населения)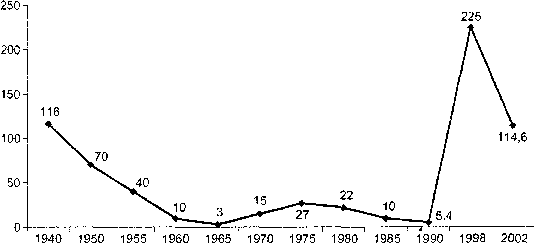
Стало ясно, что в свое время были допущены серьезные пробелы в организации контроля за распространением инфекций, передающихся половым путем (ИППП), главный из которых — отсутствие системы первичной профилактики: системы гигиенического воспитания молодежи и обучения взрослого населения основам безопасных сексуальных ошошений, недоступность соответствующей информации, индивидуальных средств защиты и контрацепции.
В период 1992—1996 гг. темпы роста сифилиса были эпидемическими (50-100% и более в год), а в конце 90-х гг. появились признаки стабилизации процесса — резко замедлился рост регистрируемой заболеваемости сифилисом, значительно снизилось число случаев врожденного сифилиса, стала меняться структура заболеваемости и т. д.
В течение последнего десятилетия в большинстве стран наблюдается значительный рост заболеваемости сифилисом. Ведущие ученые говорят о «новом» возврате этого заболевания, принявшего в ряде стран характер эпидемии.
Негативные явления в социально-экономической жизни общества: рост безработицы, проституции, наркомании и миграция населения — привели к повышению уровня распространенности данной инфекции в России.
Число регистрируемых случаев увеличивается в летне-осенний период, что связано с активизацией половых контактов среди населения (туристические поездки, летний отдых и т. д.).
Структура
Самая высокая заболеваемость отмечена в возрастной группе 20—39 лет, несколько ниже — 15—19 лет. В последние годы отмечается рост заболеваемости у детей до 14 лет, что связано с ранними половыми связями и распространением наркомании среди данного контингента (рис. 18.9).
Рис.
18.9.
Заболеваемость сифилисом детей до 14
лет в России в 1990-2002 гг.
(на
100 тыс. населения)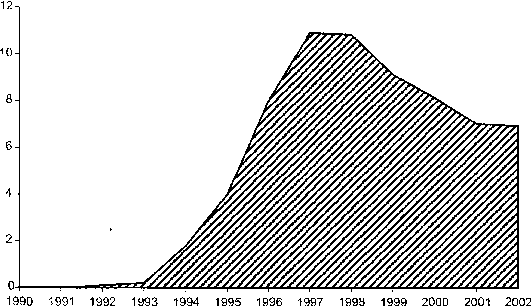
Заболеваемость среди мужчин выше, чем среди женщин.
В последние годы в структуре заболеваемости сифилисом увеличивается удельный вес поздних форм, в том числе нейросифилиса. Заболеваемость населения сифилисом на территории РФ распределяется весьма неравномерно. Относительно «благополучные» и абсолютно неблагополучные регионы отличаются между собой в несколько раз. Особо неблагополучный регион можно обозначить как Сибирский ареал. Полюсом этого ареала служит Республика Тыва, заболеваемость в которой в 1996 г. составила 669,7 на 100 тыс. населения. В пределах этого ареала в Республике Хакасия заболеваемость составила 607,5 на 100 тыс. населения, Алтай (456,0), Бурятия (455,7). На северо-западе высокая заболеваемость отмечается в Калининградской области, Республике Карелия, Республике Коми.
Факторы риска
Сифилис является социально обусловленным заболеванием. Большое значение имеет отсутствие первичной профилактики (система гигиенического воспитания и обучения основам безопасных сексуальных отношений среди групп риска). Фактором риска являются многочисленные беспорядочные сексуальные контакты при отсутствии индивидуальных средств защиты и контрацепции, а также нарушение правил личной гигиены в окружении больного сифилисом.
Эпидемиологический надзор
Особое значение в предупреждении и снижении заболеваемости сифилисом придается эпидемиологическому надзору. В систему надзора входят:
ранняя диагностика, регистрация и учет всех форм сифилиса;
динамическое слежение за уровнем заболеваемости в различных группах населения и систематический пересмотр «групп риска» среди населения, подлежащих скринингу;
проведение периодических профилактических медицинских осмотров среди декретированных контингентов, обследование всех беременных;
при выявлении заболевания обязательное эффективное специфическое лечение для предотвращения врожденного сифилиса;
выявление сифилиса у детей, родившихся от матери — больной или болевшей ранее сифилисом;
серологический контроль за донорами и препаратами крови и ее компонентами.
Для диагностики сифилиса используются лабораторные исследования:
микроскопические (обнаружение бледной трепонемы в клинических образцах при микроскопии в темном поле);
серологические (РСК, РМП, РИФ, РПГА, ИФА).
Для диагностики врожденного сифилиса большое значение имеют положительные серологические реакции крови и спинномозговой жидкости.
Профилактические и противоэпидемические мероприятия
Противоэпидемические мероприятия включают:
обязательный учет больных и назначение лечения в течение первых суток с момента установления диагноза;
обследование всех лиц, находившихся в половом и тесном бытовом контакте с заболевшими сифилисом;
контрольное наблюдение за пациентами после окончания лечения;
при снятии с учета больные всеми формами сифилиса подлежат рентгенологическому и полному клиническому обследованию с постановкой серологического контроля;
взрослые и дети после полового или тесного бытового контакта с больными заразными формами сифилиса подлежат превентивному лечению и последующему однократному клинико-сероло- гическому обследованию через 3 мес после лечения.
Специфическая профилактика отсутствует.
Основными методами профилактики на популяционном уровне яааяются;
информирование населения об опасности сифилиса и методах его профилактики через средства массовой информации;
разработка и внедрение образовательных программ по половому воспитанию и безопасному сексу, начиная со школьной скамьи.
Индивидуальная профилактика включает использование механических средств контрацепции и исключение случайных половых связей.
Необходимы региональные программы, включающие эпидемиологические системы контроля за распространением сифилиса и других ИППП.
18»4» Гонорея
Гонорея — инфекционное заболевание, вызываемое гонококками, характеризующееся поражением слизистых оболочек мочеполовых органов, а иногда слизистых оболочек полости рта, глотки и прямой кишки у взрослых и поражением конъюнктивы глаз у новорожденных (бленнорея).

Современное название болезни «гонорея» ввел Гален, который во II в. до н. э. ошибочно трактовал выделения из уретры мужчин как семятечение (греч. gone — семя, rhoia — истечение). Несмотря на то что термин «гонорея» неверно отражает сущность заболевания, он прочно закрепился в медицине. В немецкоязычных странах иногда это заболевание называют «триппер», а во Франции — «бленнорея».

Возбудитель гонореи — Neisseria gonorrheae из семейства Neisseriacae рода Neisseria, грамотрицательный бобовидный диплококк, являющийся аэробом или факультативным анаэробом.
Для этого специфического паразита человека характерна триада: внутриклеточное расположение (в лейкоцитах), бобовидная форма, отрицательная окраска по Граму. Жизнеспособность гонококков внутри лейкоцитов сохраняется. Гонококки также могут находиться внутри эпителиальных клеток, внутри простейших — трихомоиад, сохраняя свою жизнеспособность.
Возбудитель гонореи неустойчив во внешней среде: погибает при температуре 56° С в течение 5-7 мин, при воздействии 10% протаргола и колларгола — в течение 1 мин, автолиз в гное, моче и культурах происходит за 4~5 ч, быстро погибает при высыхании. Исследования гонококков в последние годы указывают на изменения их биологических свойств (на-
Источник инфекции
Гонорея — строгий антропоноз. Источником инфекции является больной с острой или хронической формой гонореи, а также носители. Чаще всего заражение происходит от больных с хроническими (малосим- птомными) формами инфекции или носителей, т. е. от лиц, у которых нет клинических проявлений.
Инкубационный период составляет от 2 до 10 дней и более, чаще 3—5 дней; при бленнорее — от нескольких часов до 2—3 дней.
Эпидемическую опасность могут представлять мужчины и женщины как с разными формами (острая, хроническая форма, носительство) инфекционного процесса, так и в разные периоды болезни. Наибольшую заразительность представляют больные в период массивного выделения возбудителя.
У мужчин свежая гонорея чаще протекает в форме острого уретрита с гнойными выделениями. При отсутствии адекватной терапии процесс может стать хроническим, вызывая осложнения в виде простатита, эпи- дидимита и нарушения половой функции. Свежая гонорея у женщин обычно протекает без выраженной симптоматики или проявляется в виде уретрита, цервицита, бартолинита. При хронической гонорее, протекающей у женщин со стертой клинической картиной, могут наблюдаться те же осложнения, что и при свежей (эндометрит и сальпингит). Бессимптомное течение инфекции отмечается у 10% мужчин и 50% женщин.
Возможно заражение ребенка от матери в период родов, что проявляется в виде бленнореи новорожденных. Период заразительности источника может исчисляться месяцами и даже годами (в нелеченных случаях). Выделение гонококков со слизистых оболочек мочеполовых органов женщины усиливается во время менструации и беременности, что повышает риск инфицирования их половых партнеров.
Механизм передачи
Механизм передачи возбудителя контактный, путь передачи половой. Инфекция поражает мочеполовые органы, выстланные цилиндрическим и переходным эпителием: уретру, шейку матки, нижнюю треть прямой кишки. Слизистые оболочки, выстланные многослойным плоским эпителием (влагалище, мочевой пузырь, глотка), инфицируются лишь при особых условиях (травма, гормональные и иммунные нарушения). Гонорея новорожденных (бленнорея), поражающая слизистую оболочку глаз, является результатом заражения при прохождении головки ребенка через инфицированные родовые пути или вскоре после родов через кон- таминированные руки, белье и т. д.
личие
капсул, фагосом, снижение чувствительности
к антибиотикам, появление L-форм).

В о сприимчив О С ТЬ
Естественная восприимчивость людей высокая, особенно у лиц с им- мунодефицитными состояниями (дефицитом комплемента). После болезни не остается стойкого иммунитета и может быть повторное заражение.
В связи с тем, что значительное количество больных, переболевших гонореей, заражается повторно, полагают, что образующиеся антитела не являются защитными, а рассматриваются как антитела-свидетели, поэтому возможна не только реинфекция, но и суперинфекция.
Особенно часто поражаются лица, имеющие другие заболевания мочеполовых путей (трихомониаз, хламидиоз и др.).
Проявления эпидемического процесса
Интенсивность
Актуальность инфекции обусловлена ее широким распространением среди населения планеты, склонностью к хроническому течению и влиянием на репродуктивную функцию как мужчин, так и женщин. Так, заболеваемость гонореей в крупных городах Африки достигает 3—6 тыс. на 100 тыс. населения. По данным ВОЗ, ежегодно в мире регистрируют до 62 млн новых случаев гонореи.
Заболеваемость гонореей в различных странах мира не одинакова. В странах Западной Европы регистрируются очень низкие показатели — 1-5,0 на 100 тыс. населения, а в странах Азии, Африки и Латинской Америки показатели достигают до 1000 на 100 тыс. населения и занимают одно из первых мест среди инфекционных заболеваний.
В России показатели заболеваемости достаточно высокие и составили 75,0 на 100 тыс. населения в 2002 г.
Данные по регистрации гонореи представляются заниженными. Об этом говорит тот факт, что сифилис (значительно менее заразная инфекция) имеет несколько более высокие показатели заболеваемости, чем гонорея. Поэтому на Россию также можно экстраполировать ситуацию, сложившуюся в США, где, как минимум, половина случаев заболевания гонореей не регистрируется.
Динамика
В многолетней динамике заболеваемости гонореей отмечаются периодические подъемы и спады (рис. 18.10). Максимальный подъем заболеваемости в период с 1981 по 2002 г. приходился на 1993 г. и был связан с социально-экономическими потрясениями. В последние десять лет отмечается тенденция к снижению заболеваемости в целом по России, хотя есть регионы, где заболеваемость остается высокой (Республика Карелия, Мурманская область, Архангельская область и т. д.).
Выявляемость гонореи увеличивается в летне-осенний период, что связано с влиянием социальных факторов (активизация половых контактов среди населения во время летнего отдыха, туристических поездок и т. д.).
250
200-
150
100-
50-
0
—i 1 1 1 1 1 1 1 1 1——i 1 1 1 1 1 1 1 1 1——i 1
^csicoTf^coi^ooaio^cNicOTj-Locor^ooaio^-csi 0000000000000000000)0)0)0)0)0)0)0)0)0)000 0)0)0)0)0)0)0)0)0)0)0)0)0)0)0)0)0)0)0)000 ^^■r-T-r-T-T-r-T-r-T-T-r-r-r-r-r-r-T-CMCNICM
Рис. 18.10. Многолетняя динамика заболеваемости гонореей в России в 1981-2002 гг.
(на 100 тыс. населения)
Структура
Группой риска являются лица, ведущие беспорядочный асоциальный образ жизни (имеющие многочисленные половые контакты с разными партнерами, употребляющие наркотики и алкоголь, гомосексуалисты и т. д.). Заболеваемость среди мужчин выше, чем среди женщин. Возрастной группой риска являются лица активного трудоспособного возраста — 20—39 лет, хотя в последние годы отмечается омоложение, и группой риска становятся подростки 15—19 лет. Отмечается рост заболеваемости детей до 14 лет, в России она составила 4,3 на 100 тыс. населения, в Санкт-Петербурге — 1,3 на 100 тыс. в 2002 г.
Гонорея является социально обусловленным заболеванием и факторы риска — это многочисленные беспорядочные сексуальные контакты без использования индивидуальных средств защиты и контрацепции.
Эпидемиологический надзор
Надзор включает в себя:
обязательную регистрацию и учет всех случаев заболевания;
динамическое наблюдение за уровнем заболеваемости во всех возрастных группах населения с целью выявления групп риска;
выявление и обследование всех половых партнеров, выявление бленнореи у новорожденных.
Большое значение имеет выявление половых партнеров заболевших. К сожалению, рост проституции, сексуальная «революция», которая ведет к росту числа беспорядочных половых связей, сейчас затрудняет эту работу. Недостаточная эффективность работы по выявлению источников
инфекции связана также с тем, что все больший размах приобретает система анонимного лечения, особенно у частно практикующих врачей.
Обязательными являются обследование всех беременных женщин и профилактические осмотры декретированных групп населения, кроме того, необходимо диспансерное наблюдение за переболевшими с целью раннего выявления хронизации.
Диагностика основана на клинической картине и данных лабораторных исследований, позволяющих верифицировать диагноз.
Лабораторная диагностика включает:
© микроскопическое исследование мазков из уретры, цервикаль- ного канала, прямой кишки (окраска по Граму) — выявление типичных грамотрицательных диплококков;
© культуральное исследование для выделения чистой культуры типичных грамотрицательных диплококков. У девочек и женщин старше 60 лет — только культуральные исследования с определением ферментативных свойств гонококков.
Исследования проводят до лечения и через 7—10 дней после лечения. Посев на питательную среду для выделения гонококков должен проводиться сразу после взятия материала.
Особую эпидемическую опасность представляют штаммы гонококков, устойчивые к пенициллину и ампициллину.
Европейское бюро ВОЗ рекомендует следующие стратегические меры по предупреждению гонореи и других ИППП:
© интеграция программ по дерматовенерологии и анти-СПИД программы;
© использование эффективных средств массовой информации и правильное гигиеническое воспитание (особенно среди молодежи, как в школах, так и в других учебных заведениях).
Основными методами профилактики на популяционном уровне являются:
© информирование населения об опасности гонореи и методах ее профилактики через средства массовой информации;
© разработка и внедрение образовательных программ по половому воспитанию и безопасному сексу.
Индивидуальная профилактика включает использование барьерных средств контрацепции и моногамные половые связи.
Выявленные больные подлежат активному комплексному лечению и диспансерному наблюдению в течение 3 мес. За больными с невыяапен- ным источником заражения срок наблюдения удлиняют до 6 мес.
Контактных членов семьи и половых партнеров обследуют, при необходимости проводят лечение.
Профилактика в детских учреждениях: персонал должен приниматься на работу после предварительного обследования врачом-венерологом, а в дальнейшем подвергаться таким же обследованиям в установленные сроки.

Урогенитальный хламидиоз — вызываемое Chlamydia trachomatis широко распространенное инфекционное заболевание, передающееся преимущественно половым путем, поражающее органы мочеполовой системы, слизистые оболочки глаз, суставы, органы дыхания.
Стандартное определение случая не разработано.
Хламидиозы известные глубокой древности. Сведения охламидийных инфекциях содержатся в Ветхом Завете, в древнекитайских источниках, где преимущественно освещаются трахоматозный конъюнктивит и трахома. Первые данные о морфологии хламидий были получены в начале XX в.
Приоритет открытия хламидий принадлежит Гальберштедтеру и Про- вачеку, которые в 1907 г. первыми обнаружили включения возбудителя трахомы в клетках конъюнктивы экспериментально зараженного орангутанга. Эти включения были названы «Chlamidozoon trahomatis», некоторые ученые стали применять термин «тельца Провачека». Вскоре аналогичные цитоплазматические включения были обнаружены в соскобах слизистых оболочек при заражении глаз у новорожденных, а также при церви- ците у их матерей. В 1957 г. в Китае была выделена культура хламидий от больных трахомой. Вскоре эта же культура была получена и из отделяемого половых органов. Природа этих внутриклеточных включений стала известна относительно недавно.

Согласно современным таксономическим представлениям возбудитель хламидиоза относится к семейству Chlamydiacea, которое состоит из двух родов: Chlamydia и Chlamydophila. Род Chlamydia включает патогенный для человека вид С. trachomatis. Род Chlamydophila включает патогенные для человека виды: С. pneumoniae и С. psittaci.
Внутри каждого вида выделяют серологические варианты. Так, С trachomatis имеют три группы сероваров: возбудители трахомы (серовары А, В, Ва, С), урогенитального хламидиоза (серовары D, Da, Е, F, G, Н, I, 1а, J, К) и венерической гранулемы (LI, L2, L3).
